準備と前処置
圧平プリズムの装着:支持枠に挿入し、目盛り0°または180°を白線に合わせる。
乱視が3D以上の場合:弱主経線の角度を支持枠の赤線に合わせる。
表面麻酔:0.4%オキシブプロカイン塩酸塩を点眼する。
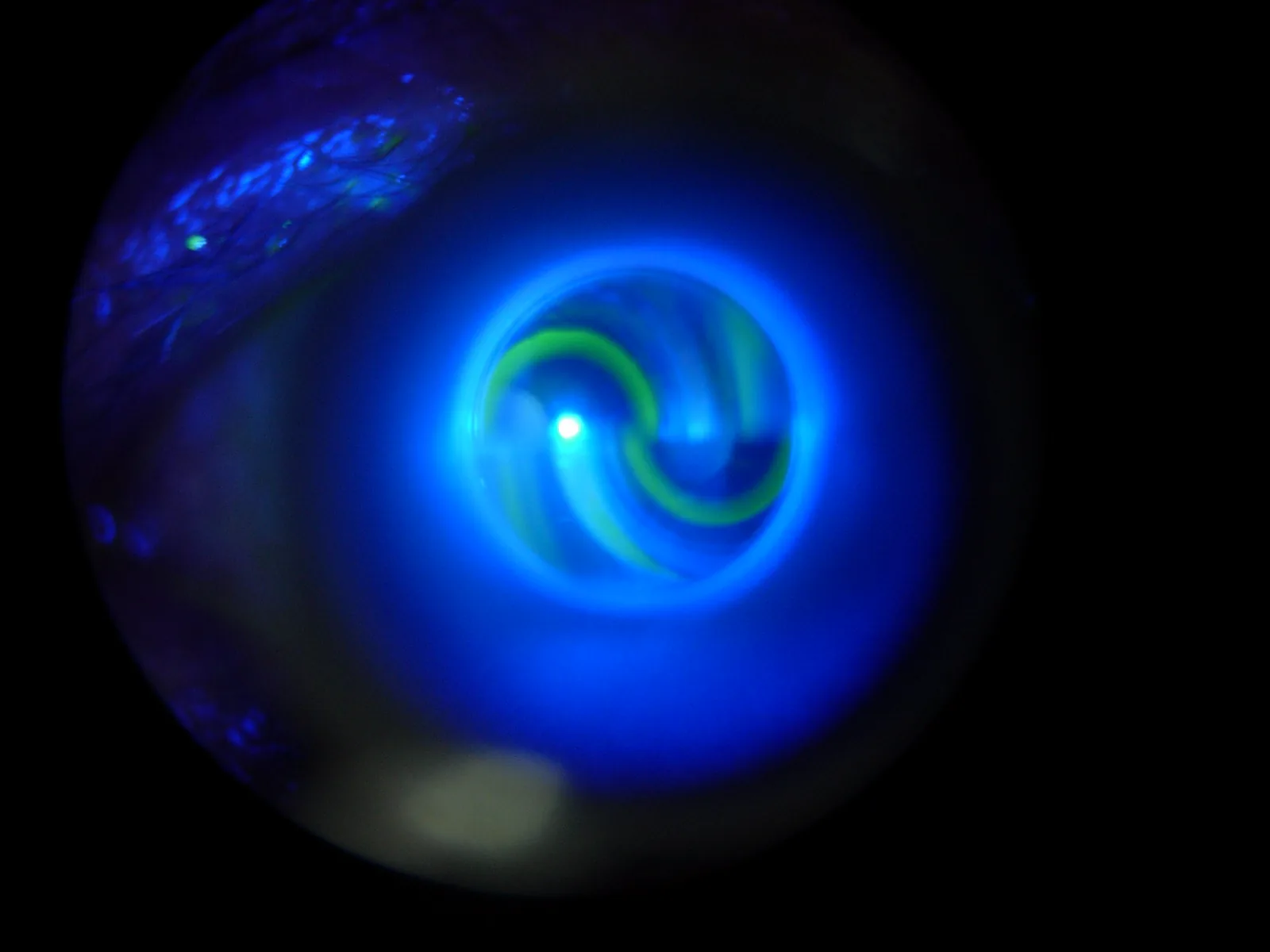
フルオレセイン染色:生理食塩液または蒸留水で適量に調整し眼表面を染色する。半円幅が約0.2 mmになる染色量を目安とする。


Goldmann圧平眼圧計(Goldmann Applanation Tonometry: GAT)は、眼圧計のなかで最も精度が高く再現性が高いと評価されている。精密な眼圧測定を要する症例に対してはGATを選択すべきである。細隙灯顕微鏡(スリットランプ)に装着して使用する接触型圧平眼圧計であり、緑内障診療ガイドライン第5版(推奨度1B)において標準眼圧測定法として位置づけられている1)。
眼圧(IOP)の正常範囲は10〜21 mmHgとされ、Goldmann眼圧計による測定値を基準とする1)。2回以上の測定で21 mmHgを超える場合、緑内障の精密検査(視野検査・OCT)の適応となる1)。眼圧上昇は緑内障における唯一の証明された修正可能なリスク要因であり、近視と角膜ヒステリシスも高いエビデンスレベルのリスク要因として同定されている2)。
高眼圧症治療研究(OHTS)では、眼圧下降治療により緑内障への進行リスクが5年間で9.5%から4.4%に減少した。眼圧管理の意義を示す代表的なエビデンスである2)。
Imbert-Fickの法則に基づいた理論的設計が根拠である。圧平面積を15.09 mm²(直径3.06 mm)に設定することで、涙液による表面張力と角膜の眼球硬性がほぼ等量で相殺される。その結果、圧平力W、圧平面積A、眼圧Ptの間にW = A × Ptという単純な関係が成立し、眼圧を正確に算出できる。数十年にわたる臨床実績と再現性の高さから、他のすべての眼圧計の評価基準(ゴールドスタンダード)として用いられている。
設計基準角膜厚520 μmのとき最も正確な値が得られる。誤差許容範囲は3回繰り返し測定で±1 mmHg以内であり、測定可能範囲は0〜80 mmHg(ドラム目盛り範囲)である。脈波変動がある場合は、心拍に応じて動く半円の中央値を測定値とする。
| 過大評価の原因 | 過小評価の原因 |
|---|---|
| 厚い角膜(CCT > 520 μm) | 薄い角膜(CCT < 520 μm) |
| 涙液過多(フルオレセイン過剰) | 涙液不足(フルオレセイン不足) |
| 強い倒乱視(3D以上) | 強い直乱視(3D以上) |
眼圧が正常上限を超えるが、視神経・視野ともに正常な状態を高眼圧症という1)。薄いCCTは高眼圧症から緑内障への移行リスク上昇と関連する2)。GAT測定値が21 mmHgを超える場合でも、CCTが厚い患者では見かけ上の高値となりうるため、CCT測定と総合して判断する。
無限に薄く壁硬度のない球体を平面で圧平した場合、圧平力W、圧平面積A、球体内圧Ptの間に以下の関係が成立する。
W = A × Pt
実際の眼球では、角膜に加わる圧平力Wに加え、涙液による表面張力sと角膜の抵抗力(眼球硬性)bを考慮しなければならない。しかしGATは圧平面積を15.09 mm²(直径3.06 mm)に設定することで、sとbが同等で互いに打ち消し合う。結果的にImbert-Fickの法則をそのまま適用できる設計となっている。
CCTは多くの眼圧計の精度に影響するパラメータである2)。CCT 10 μmあたり約0.2 mmHgの誤差が生じる。補正の目安として以下が用いられることがある。
ただし、World Glaucoma AssociationのIOPコンセンサスでは、一般に受け入れられた補正公式は存在せず、個々の患者の測定値に補正係数を適用すべきでないとしている2)。角膜移植後・LASIK後では角膜の物理特性が変化するため、補正はより複雑になる。
角膜ヒステリシスは原発開放隅角緑内障(POAG)リスクと関連する独立した情報を提供する2)。
フルオレセインの量の過不足が原因である。圧平プリズムで観察される半円の幅は適正量で約0.2 mmとなる。染色が過剰であれば幅は太くなり、眼圧を過大評価する。染色が不足していれば幅は細くなり、過小評価する。染色の際は生理食塩液または蒸留水で適量を調整することが重要である。
準備と前処置
圧平プリズムの装着:支持枠に挿入し、目盛り0°または180°を白線に合わせる。
乱視が3D以上の場合:弱主経線の角度を支持枠の赤線に合わせる。
表面麻酔:0.4%オキシブプロカイン塩酸塩を点眼する。
フルオレセイン染色:生理食塩液または蒸留水で適量に調整し眼表面を染色する。半円幅が約0.2 mmになる染色量を目安とする。
測定手順
照明の設定:細隙灯顕微鏡の光源にブルーフィルターを挿入し、スリット幅を全開にして60°の角度から入光する。
初期設定:ドラム目盛を1 g(10 mmHg)に合わせる。
角膜接触:圧平プリズム先端を角膜中央部に接触させる。上下の2つの半円が観察される。
読み取り:上下の半円が同じ大きさになるよう位置調整し、内縁が接触するまでドラムを回転させ読み取る。3回繰り返し、誤差±1 mmHg以内を確認する。
測定時の注意点として、眼瞼圧迫やバルサルバ操作(いきみ)は眼圧を上昇させるため、被検者に力を抜くよう指示する2)。
再利用プリズムを使用する場合は、測定ごとに化学消毒(3%過酸化水素水等)または70%イソプロパノールで滅菌する。使い捨てプリズムであるトノセーフ®(Haag-Streit社)やトノジエット®(Luneau社)を使用すれば、被検者間の相互感染リスクを回避できる。単純ヘルペスやアデノウイルスなどの感染症患者では使い捨てプリズムの使用が特に推奨される。
月1回程度、加圧検定器(較正器)によるドラム目盛りの点検を行う。目盛り0〜80 mmHgの範囲で誤差が±1 mmHg以内であることを確認する。
目標眼圧は、患者のQoL(生活の質)を維持するために視野悪化の進行を十分に遅延させるIOPの上限値として設定される1)2)。すべての患者に一律の目標値は存在せず、各患者の各眼ごとに個別に設定する1)2)。
目標眼圧の設定基準
初期緑内障:18〜20 mmHg、ベースラインから20%以上の下降が目安1)。
中期緑内障:15〜17 mmHg、ベースラインから30%以上の下降が求められる1)。
進行期緑内障:より低い目標眼圧が必要となる。
再評価:目標眼圧は各経過観察時に見直す。進行確認時や新たな全身疾患発症時に調整する1)2)。
目標眼圧に影響する因子
年齢:若年者ほど余命が長く低い目標が必要だが、高齢者は進行リスクも高い1)。
中心角膜厚:薄いCCTはリスク上昇因子。目標をより低く設定する根拠となる2)。
進行速度:進行が速いほど目標IOPを低く設定すべきである1)。
眼圧非依存因子:循環障害や偽落屑など眼圧以外の因子にも注意が必要である1)。
初期の視野障害の大きさは緑内障による失明の最も重要な予測因子となる1)。新規診断時は進行速度が不明なため、リスク要因に基づいて目標IOPを設定し、2〜3年の経過観察後に進行速度をもとに再調整する1)。同一患者の経過観察では同一眼圧計を使用すべきである2)。
目標眼圧に到達しても進行が確認された場合は、目標値をさらに低く再設定し治療内容を見直す。患者と相談のうえ、追加介入のリスクと利益を比較検討する。逆に目標未達でも安定している場合は、目標値を上方修正できる可能性がある。目標眼圧は固定的なものではなく、経過に応じて動的に再評価される概念である。また眼圧非依存因子(循環障害等)が進行に関与している可能性も評価する1)。
| 眼圧を上昇させる因子 | 眼圧を低下させる因子 |
|---|---|
| 厚い角膜(CCT > 520 μm) | 薄い角膜(CCT < 520 μm)2) |
| 涙液フルオレセイン過剰 | 涙液フルオレセイン不足2) |
| 強い倒乱視 | 強い直乱視2) |
| 仰臥位(座位より3〜5 mmHg高値) | 屈折矯正手術後(LASIK切除量10 μmあたり0.3〜0.4 mmHg低値)2) |
| 冬季・季節変動1) | 運動後・飲酒 |
| 眼瞼圧迫・バルサルバ操作2) | 全身麻酔 |
日内変動は健常者でも4〜5 mmHgに達する。緑内障患者ではさらに大きく変動するため、複数回・複数時間帯での測定が診断精度を高める。
屈折矯正手術後(RK・PRK・LASIK)は実際の眼圧より低く測定される。角膜曲率の平坦化と角膜中央部の菲薄化が主な原因である。見かけ上「正常」でも緑内障が進行する可能性があり、慎重な視野・OCTモニタリングが必要である2)。
角膜不整・瘢痕が存在する場合、角膜移植後では測定精度が低下する。検者間・検者内のばらつきも存在するため、同一患者の経過観察では同一検者・同一眼圧計による測定が望ましい2)。
日本緑内障学会緑内障診療ガイドライン改訂委員会. 緑内障診療ガイドライン(第5版). 日眼会誌. 2022;126(2):85-177.
American Academy of Ophthalmology. Primary Open-Angle Glaucoma Preferred Practice Pattern. Ophthalmology. 2021.
Shahid A, Patel K, Kingra RK, Rozwat AS, Roberts DK. Even-number measurement bias with Goldmann applanation tonometry in patients with glaucoma and glaucoma suspects. Clin Exp Optom. 2024;107(2):192-195. PMID: 38207086.