デュアン症候群(DRS)は外転神経(CN6)の先天的欠損と動眼神経による外直筋の異常支配を本態とする非進行性の斜視 症候群である。
最も一般的な先天性脳神経異常支配疾患(CCDD )であり、一般人口の約1,000人に1人に発生する2) 。
内転時の眼球後退と眼瞼裂狭小がきわめて特徴的な所見である。
タイプI(外転制限主体)が最多であり、全体の約85%を占める。多くは10歳までに診断される。
大多数で両眼視機能は正常であり、代償性頭位(顔面回旋)で両眼視を維持しており、視力 障害は少ない。
手術は眼球運動障害 の根本治療ではなく、第一眼位の偏位矯正・頭位改善が目的である。
デュアン症候群(Duane Syndrome; Duane Retraction Syndrome, DRS)は1905年にAlexander Duaneが詳述した先天性・非進行性の斜視 症候群である。Stilling-Türk-Duane症候群とも呼ばれ、ICD-10ではH50.81に分類される。先天性の眼球運動障害 で、高度の外転障害および内転時の眼球後退とそれに起因する眼瞼裂狭小を特徴とする。
一般人口の約1,000人に1人に発生し2) 、全斜視 症例の最大4%を占める。先天性脳神経異常支配疾患(CCDD )の中で最も一般的な疾患である2) 。片側性が82%で左眼に多く(59%)、男女比は4:6と女児にやや多い。両側性は15〜20%に認められる。多くの場合、10歳までに診断される。
I型(約85%)
特徴 :外転制限 > 内転制限。正面視で内斜視 を呈しうる。
頭位 :患側への顔面回旋が最多。72%に顔面回旋(68%が患側方向)1)
MRI所見 :約80%で外転神経が欠損している。
疫学 :Anvari(125例)でI型87.0%1)
II型・III型
II型(5〜10%) :内転制限 > 外転制限。正面視で外斜視 を呈し、I型とは逆方向の顔面回旋。MRIでほとんどの例で外転神経が存在する。
III型(10〜20%) :内外転とも制限。93%に顔面回旋(73%が患側反対方向)1)
大規模研究(441名)では顔面回旋が54.6%に認められ、片側性で顔面回旋の出現頻度が有意に高かった1) 。水平偏位76.0%、内斜視 58.4%、外斜視 17.6%である1) 。
Q
デュアン症候群はどのくらい一般的な疾患ですか?
A
一般人口の約1,000人に1人に発生し2) 、全斜視 の最大4%を占める。先天性脳神経異常支配疾患(CCDD )の中では最も頻度が高い。片側性が82%で、左眼・女児にやや多い傾向がある。多くは10歳までに診断される。
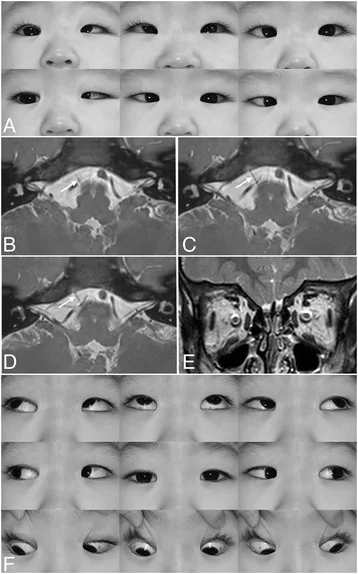
デュアン症候群の左眼で、外転制限と内転時の眼裂狭小化を示す眼球運動写真 Kim JH, et al. Postoperative full abduction in a patient of Duane retraction syndrome without an abducens nerve: a case report. BMC Ophthalmol. 2017. Figure 1. PM
CI D: PMC5438545. License: CC BY.
左デュアン症候群の多方向視で、左眼の外転制限、内転時の眼裂狭小化、軽いアップシュートが見える。本文「主な症状と臨床所見」の項で扱う特徴的な眼球運動異常に対応する。
両眼視機能 :大多数の症例で両眼視機能は正常であり、視力 障害を来すことは少ない。代償性頭位回旋 :外転障害に対し患側への顔面回旋で両眼視を維持する。この頭位異常は眼球運動障害 を代償して両眼視を可能にするために必要な動作であることを、保護者や教師に十分説明する必要がある。弱視 弱視 5.1%1) 。屈折 異常遠視 が最多。遠視 42.3%、近視 39.7%と報告されている1) 。屈折 異常を合併することが多いため、不同視弱視 の治療が必要になる場合がある。
外転制限 :完全または部分的な外転制限(タイプにより程度は異なる)。眼球後退+眼瞼裂狭小 :内転時に眼球が後退し、眼瞼裂が狭小化する(誘発性眼瞼下垂 )。DRSに特徴的な所見であり、真横から観察すると確認しやすい。内転時に瞼裂狭小がはっきり確認できないときは、眼球を真横から観察しながら内転させると眼球後退がわかりやすい。眼瞼裂拡大 :外転時に眼瞼裂が拡大する。アップシュート/ダウンシュート(リーシュ現象) :内転時に眼球が上方または下方に逸れる。出生直後にはみられず、外直筋が進行性に拘縮することによって2次的に生じる。内転時に外直筋が上方にずれるとupshootが生じ、下方にずれるとdownshootとなる。輻輳不全
30〜50%の患者に先天性の脳幹障害に起因する異常を認める。具体例として、ワニの涙(gustatory lacrimation)や感音性難聴が知られている。
関連症候群としてDuane radial ray症候群(SALL4変異)・Goldenhar症候群・HOXA1症候群などがある2) 。
Q
代償性の顔面回旋は治療する必要がありますか?
A
代償性頭位回旋は両眼視機能を維持するための適応動作である。15°未満の軽度であれば治療せず経過観察が原則である。15°以上や日常生活・整容的問題が生じる場合に手術を検討する。学校では顔を回す方向に児童を座らせるなどの環境調整も有効である。
外転神経(CN6)の欠損 :胚発生4〜8週における障害で外転神経の運動ニューロンが欠損または低形成となる。患側脳幹部の外転神経核および外転神経が低形成あるいは欠如している。動眼神経(CN3)による異常支配 :CN3内転枝が外直筋を異常支配することで、内転時に内直筋と外直筋が同時収縮し眼球後退が生じる。眼瞼裂狭小は眼球後退によって受動的に生じる。外直筋の変化 :組織学的に外直筋の一部(正常神経支配を受けない部分)が線維化する。CCDD の一つ2) 。
単独型の10%が遺伝性。90%は孤発性である。I型は常染色体優性(8q13)、II型は常染色体優性(DURS2: CHN1変異, 2q31-q32.1)と報告されている。主な遺伝子変異として以下が報告されている2) 。
CHN1変異 :α2-chimaerin(Rac-GAPタンパク質)のミスセンス変異。タンパク質の閉鎖構造維持残基が破壊され、RacGAP活性が過剰亢進する。CHN1変異例は両側性DRSが多く、垂直方向の異常も伴いうる。MAFB変異 :ヘテロ接合性機能喪失変異で孤発性DRS。一部でDRS+難聴+巣状分節性糸球体硬化症(FSGS)を呈する。SALL4変異 :Duane radial ray症候群(DRS+上肢奇形)、常染色体優性。HOXA1変異 :両側DRS+感音難聴 +顔面神経麻痺+中枢性低換気+血管奇形+知的障害を伴う。COL25A1変異 :先天性眼瞼下垂 またはDRS(家族内でも表現型が異なる)。
標準的な斜視 評価(視力 ・眼球運動・両眼視・屈折 検査)に従う。
細隙灯・眼球運動検査 :内転時の眼球後退と眼瞼裂狭小はDRSに特徴的。真横から観察すると眼球後退を確認しやすい。眼球牽引試験 :陽性(中枢性だが外眼筋 に拘縮性変化あり)。機械的制限と神経支配欠損の鑑別に有用。MRI :外転神経の欠損・低形成を描出可能。I型の80%ではMRIで外転神経が欠損しているのに対し、II型のほとんどで外転神経が存在する。通常の診断目的では推奨されないが術前評価に有用。遺伝子検査(CHN1) :家族性症例にのみ推奨。
疾患 鑑別ポイント 先天性外転神経麻痺 眼球後退なし、内斜視 角が大きい HGP PS 水平注視麻痺+進行性脊柱側弯、眼球後退なし2) Moebius症候群 CN6+CN7障害、顔面筋力低下を伴う2) Brown症候群 上転制限主体、眼球後退なし
多くの症例は治療不要である。眼球運動障害 自体に根本的な治療法はない。
屈折 矯正(眼鏡)遠視 矯正だけで顔面回旋・内斜視 が消失する例がある1) 。屈折 異常や不同視弱視 の治療を優先する。プリズム眼鏡 弱視 治療弱視 が合併する場合は標準的な遮閉療法 を行う。多くのデュアン症候群では顔のまわしによって両眼視をしているため、斜視 弱視 のリスクは高くない。ボツリヌス毒素注射 1) 。Ameriの16名では顔面回旋18.27°±7.29°が1週間後に0.094°まで改善するも、6か月後には7°まで再増大1) 。
手術適応 :15°以上の異常頭位、第一眼位の顕著な偏位、重度の誘発性眼瞼下垂 (眼瞼裂幅50%以上減少)。
内斜視DRS
内直筋後転術 が基本。I型Duane症候群で内斜視 や異常頭位が強い場合に有効。
15Δ未満の内斜視 なら片眼内直筋後転6mm で対応できる。それ以上では両眼内直筋後転を行う。
5mmを超える後転では内転制限・続発外斜視 のリスクが生じる点に注意する。
Pressmanの19名(術前26.28PD→術後2.71PD、成功率79%)1)
西田法+内直筋後転の組み合わせで40PDの内斜視 が6PDに改善、外転45°まで回復した報告がある1) 。
重症例・難治例
upshoot/downshoot に対しては外直筋後転または外直筋のY字分割法(Y-Splitting)を行う。いずれにしても完治は得られないので慎重に適応を決める。
外直筋骨膜固定(または大量後転)と内直筋後転の併用も有効。
縦直筋移動術 (VRT) :上・下直筋を外直筋付着部に移動。増強縫合群でAHP 22.7°→3.6°、非増強群で18.7°→7°1)
手術はDRSの根本的治療ではない。神経支配の欠陥は術後も持続する。
手術の目的は第一眼位の偏位矯正・頭位改善・誘発性眼瞼下垂 の軽減であることを術前に説明する。
内直筋の過大後転は内転制限・続発外斜視 のリスクがある。
Q
ボツリヌス毒素注射はどの程度有効ですか?
A
ボツリヌス毒素は異常頭位や内斜視 を一時的に改善するが、効果は6か月後に減弱する1) 。手術の代替または補助療法として、乳幼児期の早期介入や手術リスクが高い症例に検討される。繰り返し注射が必要な場合もある。
Q
手術でデュアン症候群は完治しますか?
A
外転神経の先天的欠損と動眼神経による異常支配という根本的な神経障害は手術では改善しない。手術の目的は第一眼位の偏位矯正・代償性頭位の軽減・誘発性眼瞼下垂 の改善であり、眼球運動範囲の正常化は期待しない。多くの患者は術後も代償機能により良好な両眼視を維持できる。
現在の主流は神経原性理論である。
発生時期 :胚発生4〜8週に外転神経の運動ニューロン欠損が生じる。Johns Hopkins大学の死後解剖研究(1980年代)により神経原性機序が確立した。異常支配の機序 :外転神経の欠損に伴い、動眼神経(CN3)内転枝が外直筋に異常支配する。内転時に内外直筋の同時収縮が起こり、眼球後退が生じる。眼瞼裂狭小は眼球後退によって受動的に生じる。EMG所見 :外転時の外直筋電気活動欠如・内転時の逆説的活性化(1956年初報告)が証明されている。MRI所見 :外転神経の欠損・低形成が描出可能。I型の80%で欠損、II型ではほとんどで存在する。DRSは異常支配表現型の連続体(continuum) :厳密な型の境界はなく、異常支配のパターンが多彩に分布する。空間的近接性 :海綿静脈洞 ・眼窩 尖端内でのCN3・CN6の空間的近接性が軸索誤誘導を促進する。筋原性理論(歴史的) :外直筋の線維化や内直筋の異常後方付着が原因と考えられた時期があるが、逆説的運動パターンを十分に説明できず、現在は神経原性理論が主流である。
一次的な軸索欠陥として、CN3による外直筋の異常支配はCN3自体の発達異常(一次的)ではなく、CN6欠損により外直筋が未支配となりCN3軸索を誘引する二次的現象であることが動物モデルで示されている2) 。MafBは菱脳節5-6で発現する転写因子で、発達中の動眼神経運動ニューロンには発現しない。したがってCN3の外直筋への異常分枝はCN3の細胞自律的変化ではなく、CN6支配の欠如による二次的現象である2) 。
CHN1ノックインマウスでは外転神経の軸索停滞が起こり、続いて外転運動ニューロンの消失が生じる。CHN1変異はα2-chimaerinがEphA4の下流エフェクターとして機能し、ephrin-A5の反発シグナルを仲介する経路に関与する2) 。
Al-Dabet S, et al. Abnormal head position in strabismus: a comprehensive review. Surv Ophthalmol. 2025;70:771-816.
Whitman MC, Engle EC. Axon abnormalities in congenital cranial dysinnervation disorders. Annu Rev Vis Sci. 2020;6:51-76.
記事の全文をコピーして、お好みのAIに貼り付けて質問できます
下のAIを開いて、チャット欄に貼り付け(ペースト)してください