眼瞼けいれんの注射部位
皺眉筋:眉毛頭部に刺入し、針先を骨に接触させて注入する。
眼輪筋:輪状筋のため偏りなく分散注射する。上・下眼瞼の内眼角・外眼角付近、外眼角の耳側、下眼瞼眼窩縁の耳側1/3の位置に筋注する。

本態性眼瞼けいれん(essential blepharospasm)とは、両眼瞼の原因不明の間歇的な不随意閉瞼発作をいう。眼輪筋をはじめとする閉瞼筋が間欠性あるいは持続性の過収縮により不随意閉瞼を生じる状態であり、他の神経学的・眼科的異常が原因とならないものと定義される。
正常の瞬目では、閉瞼筋群(眼輪筋・上皺眉筋・鼻根筋)と開瞼筋群(上眼瞼挙筋・前頭筋)が同時抑制される。眼瞼けいれんではこの同時抑制が消失しており、閉瞼筋の過収縮が制御されなくなる。大脳基底核の障害が推定される局所ジストニアと考えられている。
A型ボツリヌス毒素注射(ボトックス注射)は、眼瞼けいれんの治療的第一選択と位置づけられている。神経終末に取り込まれたボツリヌス毒素はシナプス小胞膜蛋白に作用し、アセチルコリンの放出を阻害する。これにより標的筋が弛緩し、不随意閉瞼が改善される。
片側顔面けいれん(hemifacial spasm)は本態性眼瞼けいれんとは異なる病態である。後頭蓋窩で顔面神経が脳底動脈・前下小脳動脈等の血管、まれに腫瘍・動脈瘤に圧迫され、神経内短絡によりけいれんを生じる。片側性であることが本態性眼瞼けいれんとの重要な鑑別点である。
両側の眼瞼が自分の意思とは無関係に強く閉じてしまう不随意運動である。閉瞼筋と開瞼筋の同時抑制が消失する局所ジストニアで、60歳以上の女性に多い。慢性進行性で自然治癒はほとんどなく、進行すると目を開けられず機能的失明に至ることもある。ドライアイや眼輪筋ミオキミアとの鑑別が重要である。
眼瞼けいれんには以下の4つの病型がある。
| 分類 | 特徴 | 罹患範囲 |
|---|---|---|
| 本態性眼瞼けいれん | 中高年女性に多い。大脳基底核の障害 | 眼瞼に限局 |
| Meige症候群 | 口輪筋ジストニアを伴う | 眼瞼+顔面筋 |
| Brueghel症候群 | 広範な顔面ジストニア | 下顎・顎部まで |
| 片側顔面けいれん | 顔面神経圧迫(血管・腫瘍) | 片側顔面筋 |
本態性眼瞼けいれんとMeige症候群は同じ局所ジストニアのスペクトラムと考えられており、大脳基底核の障害が推定されている。Meige症候群では眼瞼けいれんに加えて口唇ジスキネジアなどの顔面不随意運動を伴う。
眼瞼けいれんは両側性で瞬目過多から始まる。羞明感(光過敏)や眼乾燥感を伴うことが多い。
増悪因子:明所・疲労・読書・人混み
軽減因子:暗所・睡眠・臥床・眉毛部などへの圧迫(知覚トリック)
慢性進行性で自然治癒はほとんどない。けいれんと開瞼努力の拮抗により、周囲組織の弛緩(眉毛下垂・眼瞼下垂・皮膚弛緩)が生じる。進行すると開瞼不能による機能的失明に陥る。最終的に約15%の患者が機能的失明状態に至る。
| 疾患 | 特徴 | 鑑別のポイント |
|---|---|---|
| 症候性眼瞼けいれん | Parkinson病・進行性核上性麻痺・多発性硬化症・脳梗塞等 | 基礎神経疾患の存在 |
| 薬剤性(遅発性ジスキネジア) | ドパミン拮抗薬(向精神薬)による | 内服薬の確認 |
| ドライアイ | 自覚症状が類似 | 眼所見・けいれん誘発で鑑別 |
| 眼輪筋ミオキミア | 片側・下眼瞼耳側の局所収縮 | 開瞼障害なし・片側性 |
眼瞼けいれんは60歳以上の女性に多く発症する。慢性進行性で自然治癒はほとんどない。長期予後では、最終的に約10%の症例でけいれんが治まるが、約15%は機能的失明状態に至る。本態性眼瞼けいれんとMeige症候群は同一スペクトラムの局所ジストニアであり、いずれも大脳基底核の障害が病態の根幹にある。
眼瞼けいれん診療ガイドライン(日本眼科学会、2011年)1)では、瞬目テストによりけいれんの誘発を試みることが推奨されている。以下の3種類のテストを順に行い重症度を判定する。
| テスト | 方法 | 異常所見 |
|---|---|---|
| 速瞬テスト | 軽くできるだけ速い瞬目を10〜30秒持続 | 強い瞬目のみ・他の顔面筋の不随意運動 |
| 軽瞬テスト | 随意瞬目を行う | 眉毛部が動く・瞬目が不能になる |
| 強瞬テスト | 強閉瞼後の開瞼を反復 | 開瞼不能・強い顔面筋けいれん収縮 |
速瞬・軽瞬が不規則になる、強瞬しかできない、さらに開瞼困難・開瞼不能となるにつれて重症度が上昇する1)。
片側顔面けいれんが疑われる場合は、脳幹部のMRI検査を行う。後頭蓋窩で顔面神経が脳底動脈・前下小脳動脈等の血管あるいは腫瘍・動脈瘤に圧迫されていないかを確認し、圧迫原因を確定する。
瞬目テスト(速瞬・軽瞬・強瞬)によりけいれんの誘発を試みて診断する。軽く速い瞬目を持続した際に強い瞬目しかできない、強閉瞼後に開瞼不能になるなどで重症度を判定する。片側顔面けいれんの場合はMRIで顔面神経の血管圧迫を確認する。
A型ボツリヌス毒素注射は、本態性眼瞼けいれん・Meige症候群・片側顔面けいれんを適応とする。施術はボツリヌス毒素注射を行っている登録医に対診し実施する。
ボツリヌス毒素は神経筋接合部の神経終末に取り込まれ、シナプス小胞膜蛋白に作用してアセチルコリンの放出を阻害する。これにより標的筋が弛緩し、不随意閉瞼が改善される。
まれにA型ボツリヌス毒素に対する中和(遮断)抗体が産生される。この場合はF型毒素が有効であるが、持続期間が短い点に注意する2)。
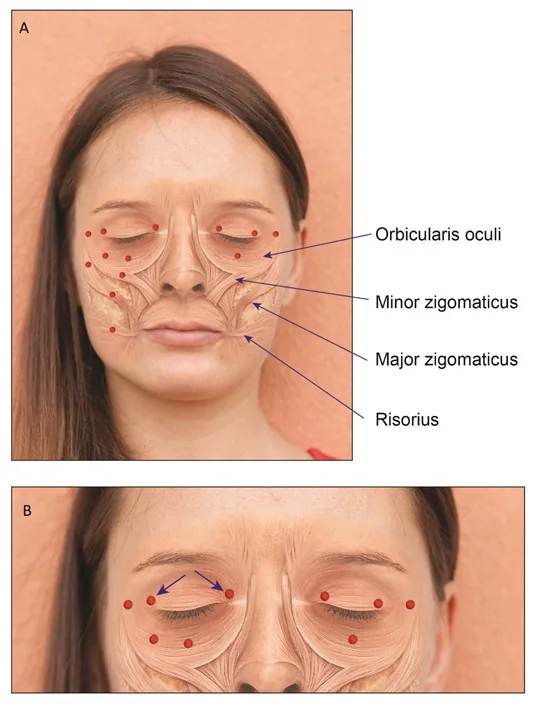
眼瞼けいれんの注射部位
皺眉筋:眉毛頭部に刺入し、針先を骨に接触させて注入する。
眼輪筋:輪状筋のため偏りなく分散注射する。上・下眼瞼の内眼角・外眼角付近、外眼角の耳側、下眼瞼眼窩縁の耳側1/3の位置に筋注する。
Meige症候群の追加部位
基本部位に加えて、大頬骨筋・鼻翼口唇挙上筋にも追加注射を行う。
注射例:計16箇所、各2.5単位。
注射後2〜3日で効果が現れ、3〜4か月持続する。有効率は90%と高い。効果は永続的ではなく、神経の側副枝発芽により伝達が再開するため、定期的な再注射が必要である。まれに中和抗体が産生されると効果が減弱する。
| 治療法 | 有効率 | 特徴 | 適応 |
|---|---|---|---|
| A型ボツリヌス毒素注射 | 90% | 第一選択。3〜4か月持続 | 全病型 |
| 薬物療法 | 15%程度 | 保険適用外。個人差大 | 補助的 |
| 眼輪筋切除術 | — | 侵襲的。Anderson法等 | 毒素無効例 |
| 神経血管減圧術 | 高い | 根治的。脳外科手術 | 片側顔面けいれん |
薬物療法は3つの薬理学的仮説(コリン過多・GABA低下・ドパミン過多)に基づいて行われる。ロラゼパム・クロナゼパム・トリヘキシフェニルが使用されるが、いずれも保険適用外である。反応性は15%程度と低く、効果に個人差が大きいため、経験のある神経内科医に任せることが望ましい。
外科的治療はボツリヌス毒素無効例・中和抗体陽性例が適応となる。
後頭蓋窩神経血管減圧術(脳外科手術)が根治的治療として著効する。現在はボツリヌス毒素療法が第一選択として広く用いられている。
薬物療法(ロラゼパム・クロナゼパム等)があるが反応性は15%程度と低い。外科的には眼輪筋切除術(Anderson法)や顔面神経部分切除術がある。保存的治療として遮光眼鏡・クラッチ眼鏡・ヘッドバンドによる感覚刺激が補助的に用いられる。片側顔面けいれんでは後頭蓋窩神経血管減圧術が根治的である。
本態性眼瞼けいれんおよびMeige症候群は局所ジストニアであり、大脳基底核の障害が推定されている。正常では瞬目時に閉瞼筋群(眼輪筋・上皺眉筋・鼻根筋)と開瞼筋群(上眼瞼挙筋・前頭筋)が同時抑制されるが、患者ではこの2筋群間の同時抑制が消失している。このため閉瞼筋の過収縮が制御されず、不随意閉瞼が繰り返される。
A型ボツリヌス毒素は神経筋接合部の神経終末に取り込まれ、シナプス小胞膜蛋白(SNAP-25等)に作用する。これによりアセチルコリン含有小胞の膜との融合が阻害され、アセチルコリンの放出が遮断される。結果として神経筋伝達が遮断され、標的筋が弛緩する。
注射から3〜4か月後に神経側副枝発芽(axonal sprouting)が生じ、新たな神経筋伝達路が形成される。これにより筋収縮能が再開し、効果が消退する。定期再注射が必要な理由はこの機序による。長期高用量頻回治療により中和抗体が産生されることがあり、A型毒素の効果が消失した場合はF型毒素への切り替えが選択肢となる。
後頭蓋窩において、顔面神経が脳底動脈・前下小脳動脈等の血管によって圧迫される。この圧迫による持続刺激と神経内短絡(異所性放電)が顔面筋の不随意収縮を引き起こす。根治には圧迫血管を離す神経血管減圧術が有効である。