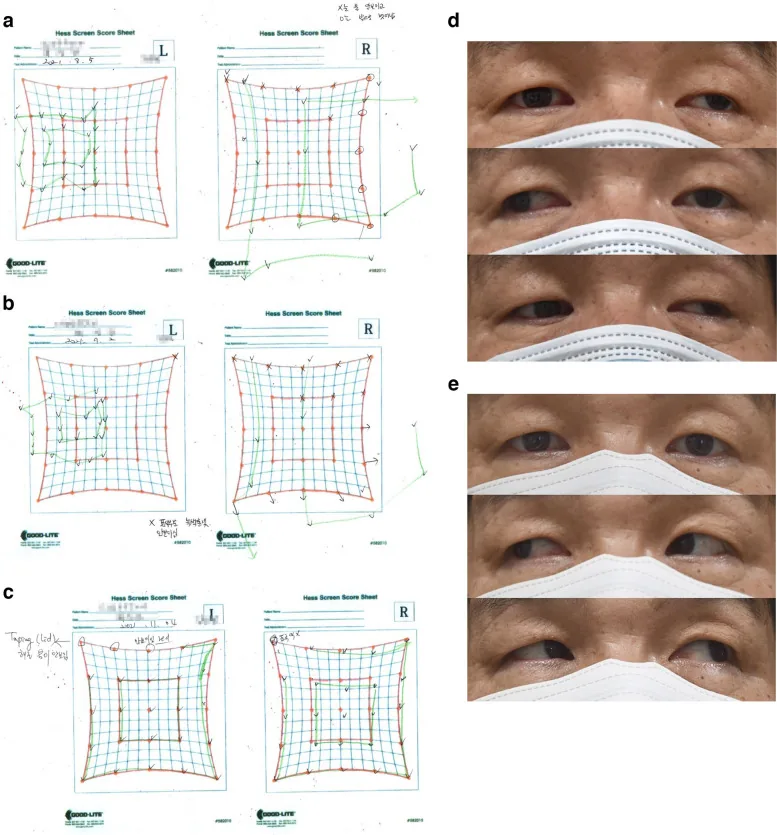
ヘスチャート(Hess赤緑試験)
原理:赤緑眼鏡で両眼を分離し、赤碁盤に緑視標を重ね合わせて眼位を検出する
判定原則:パターンが小さいほうが麻痺眼。パターンが最も縮小した方向が麻痺筋の作用方向
適応:麻痺性斜視の定量記録、経時的変化の追跡、術前術後評価
注意点:両眼に麻痺がある場合は判定不能。共同性斜視・skew deviationではパターンサイズが両眼で等しくなる

眼球運動検査は、眼球の運動範囲・眼位・複視の有無を評価する一連の検査である。主な検査は以下の3つである。
ヘスチャートと注視野検査の意義は、眼球運動障害や複視の程度を「記録」しておくことにある。これらの検査で初めて異常が検出されたり、確定診断に役立ったりすることは少ない。視診による眼球運動検査で患者の見え方(複視)を確認しながら行うほうが、得られる情報量はるかに多い。
眼球運動検査の主な適応を以下に示す。
眼局所にとらわれず、はじめに患者の全体を観察し、姿勢異常がないかを確認する。頭位異常(代償頭位)は、左右どちらかへの顔回し(水平面)、顎上げと顎引き(矢状面)、左右どちらかへの頭部傾斜(冠状面)の3次元の回転方向で評価する。
代償頭位は眼球運動障害や斜視を補正するための自然な適応であり、その方向から障害筋・障害方向を推定できる。
| 眼性頭位異常の種類 | 自然頭位(代表例) | 異常所見 | 代表疾患 |
|---|---|---|---|
| 顔回し | 左への顔回し | 左眼外転制限 | 外転神経麻痺、Duane症候群 |
| 顎上げ・顎引き | 顎上げ | A型内斜視 | A型・V型斜視、眼瞼下垂 |
| 頭部傾斜 | 左への頭部傾斜 | 右上斜視 | 上斜筋麻痺などの上下・回旋斜視 |
代償頭位を確認後、9方向でのむき運動・ひき運動の視診へ進む。
むき運動(version)は両眼が同方向に動く共同運動であり、9方向(正面・右・左・上・下・右上・右下・左上・左下)への追従眼球運動を観察する。ひき運動(duction)は片眼ずつを単独で評価する眼球運動であり、交互遮蔽試験(交代遮蔽法)と組み合わせて偏位方向を確認する。
むき運動評価の手順
ひき運動評価の手順
ヘスチャート(Hess赤緑試験)
原理:赤緑眼鏡で両眼を分離し、赤碁盤に緑視標を重ね合わせて眼位を検出する
判定原則:パターンが小さいほうが麻痺眼。パターンが最も縮小した方向が麻痺筋の作用方向
適応:麻痺性斜視の定量記録、経時的変化の追跡、術前術後評価
注意点:両眼に麻痺がある場合は判定不能。共同性斜視・skew deviationではパターンサイズが両眼で等しくなる
注視野検査
Hering法則(共同筋には等量の神経支配が入る)により、麻痺眼の共同筋に対応する対側眼の筋が過動(innervation sequelae)を示す。これがヘスチャートで反対眼のパターンが拡大する理由である2)。
ヘスチャートは麻痺眼の同定・麻痺筋の方向推定・障害程度の定量的記録に用いる。両眼でパターンを記録し、パターンが小さいほうが麻痺眼、最も縮小した方向が麻痺筋の作用方向を示す。また、Hering法則により非麻痺眼の共同筋が過動し、非麻痺眼のパターンは拡大する。ただし、両眼に麻痺がある場合や共同性斜視・skew deviationでは判定に注意が必要である。
眼球運動制限は、正常範囲を0として、制限の程度を-1〜-4のスケールで記録することがある。
| スコア | 意味 |
|---|---|
| 0 | 正常範囲 |
| -1 | 軽度制限(辺縁約1/4が到達不能) |
| -2 | 中等度制限(辺縁約1/2が到達不能) |
| -3 | 重度制限(辺縁約3/4が到達不能) |
| -4 | 完全麻痺(眼球が正中を超えない) |
この定量スコアをカルテに記録することで、経時変化を客観的に比較できる。
| 検査 | 主な目的 | 診断的価値 | 記録的価値 |
|---|---|---|---|
| むき運動視診 | 制限方向の確認・複視の確認 | 高い | 中等度 |
| ヘスチャート | 麻痺眼・麻痺筋の定量記録 | 中等度 | 高い |
| 単眼注視野 | ひき運動の記録 | 低い | 中等度 |
| 両眼注視野 | 複視範囲の把握 | 低い | 高い |
視診による眼球運動評価のほうが得られる情報量は多く、ヘスチャートと注視野検査は経過観察や術前術後の変化記録として最も価値を発揮する。
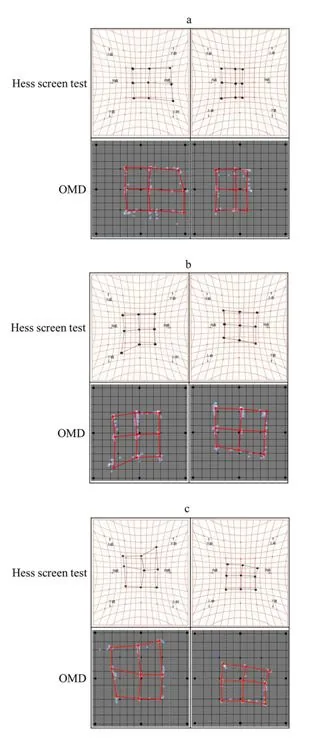
眼球運動障害をきたす主要疾患でのむき運動所見とヘスチャートパターンを以下に示す。
| 疾患 | むき運動所見 | ヘスチャート所見 |
|---|---|---|
| 外転神経麻痺(第VI脳神経) | 患側外転制限、患側内斜視 | 患側パターン縮小(外転方向で最大偏位) |
| 滑車神経麻痺(第IV脳神経) | 患側内下転制限、上下斜視 | 患側パターン内下方で縮小 |
| 動眼神経麻痺(第III脳神経) | 内転・上転・下転制限(外転位・下転位) | 患側パターン著明縮小 |
| 甲状腺眼症 | 下直筋拘縮→上転制限が多い | 拘縮筋方向で牽引パターン |
| 眼窩底骨折 | 嵌頓→上転・下転制限 | forced duction test陽性 |
| Duane症候群 | 外転制限+内転時眼球後退 | 外転方向で縮小+globe retraction |
skew deviationは核上性眼球運動障害の一つで、片眼が上転しもう片眼が下転している状態(垂直性開散眼位)である。小脳・脳幹を含む脳の広範な障害でみられ、共同性の核上性上下斜視を呈する。
ヘスチャートではパターンサイズが両眼で等しく、ずれのみが記録される点で麻痺性斜視と異なる。skew deviationの疑いがある場合は神経画像検査(MRI等)が必須となる3)。
共同性斜視ではヘスチャートのパターンサイズは両眼で等しく、左右や上下のずれのみが記録される。これに対して麻痺性斜視では患眼側のパターンが明らかに縮小する。この違いがヘスチャートにおける最も重要な判定基準である。
眼球運動は6本の外眼筋が3対の拮抗関係を形成し、3対の脳神経が支配する。
外直筋のみが外転神経支配で、上斜筋のみが滑車神経支配であることを覚えておくと、脳神経麻痺の診断に役立つ。
眼球運動には以下の2つの基本法則が適用される2)。
眼球運動障害は障害レベルで3段階に分類される。
MLF症候群では個別外眼筋の麻痺ではなく共同運動の障害であるため、ヘスチャートでは複雑なパターンを呈する。神経眼科的な詳細評価が必要となる。
水平眼球運動は橋の傍正中網様体(PPRF)と外転神経核が制御し、垂直眼球運動は中脳の間質核(riMLF)が制御する。これらの核上性制御回路が障害されると、特定の方向の共同性眼球運動が障害される3)。
前庭眼反射(VOR)・視運動性眼振(OKN)・衝動性眼球運動(saccade)・追従性眼球運動(smooth pursuit)の各系統が統合されて正確な眼球運動が成立する。これらの評価は高次神経眼科検査の領域となる。
従来の光学スクリーン型ヘスチャートに加え、タブレット・PCモニターベースのデジタルヘスチャートの開発・普及が進んでいる1)。デジタル化により検査記録の自動化・電子カルテへの統合が容易となり、経時変化の追跡精度が向上することが期待されている。
赤外線カメラとアイトラッキング技術を組み合わせたVideo-oculography(VOG)は、眼球運動の三次元定量計測を可能にする。水平・垂直・回旋成分を同時計測でき、回旋性複視を反映できない注視野検査の限界を補完することが可能である2)。
機械学習・ディープラーニングを利用した眼球運動解析が研究されており、ヘスチャートパターンから麻痺筋を自動同定するアルゴリズムの開発が進んでいる。将来的には遠隔診療や一般クリニックでの眼球運動評価への応用が期待される。
スマートデバイスのカメラを利用した遠隔眼球運動評価の研究が進んでいる。急性眼筋麻痺のトリアージや神経眼科コンサルテーションへの応用が検討されているが、定量精度の確保が課題である。