眼窩底骨折(吹き抜け骨折)は眼部への鈍的外傷で生じ、複視 ・眼球陥凹 ・眼球運動障害 が主症状である。
眼窩 の下壁・内壁は骨が非常に薄く、鈍的外傷で副鼻腔方向へ骨折しやすい(blow-out fracture)。外眼筋 絞扼を伴う閉鎖型骨折(trapdoor骨折)は小児・若年者に多く、受傷後24時間以内の緊急手術が必要である。閉鎖型骨折では迷走神経反射による激しい眼痛 ・嘔気・嘔吐・失神・徐脈が生じ、頭蓋内病変と誤診されることがある。
確定診断には眼窩 部CTが必須であり、骨条件と軟部条件の両方を撮影し、冠状断・矢状断も評価する。
受傷後2週間以内は鼻をかむと眼窩気腫 が増悪するため、鼻かみを控えるよう指導する。
系統的レビューでは手術により複視 74.8%、眼球陥凹 85.2%が改善したと報告されている。2)
眼窩底骨折(orbital floor fracture)は、吹き抜け骨折(blowout fracture )とも呼ばれる。下眼窩 縁が温存された状態での眼窩 底の骨折と定義される。
眼部に鈍的外力が加わると、眼窩 の構成骨が骨折することがある。眼窩 の下壁・内壁は骨が非常に薄く本疾患の好発部位であり、副鼻腔へ向かって大きく骨が偏位する症例が多い。この形態から眼窩吹き抜け骨折 (blow-out fracture)とも呼ばれる。
全顔面骨折の約10%が単独眼窩 壁骨折であり、その大部分が眼窩 底に生じる。全顔面骨折の30〜40%に眼窩 が関与する。単独眼窩底骨折は全眼窩 骨折の22〜47%を占める。2)
受傷者の性別・年齢分布(268例の分析)では、男性72%・女性28%、平均年齢36歳であった。2)
眼窩 底の構造上の特徴として、下眼窩 神経血管束の走行部位の骨厚はわずか0.23mm、後内側の骨厚は平均0.37mmと極めて薄い。外側は平均1.25mmと5倍以上の厚さを持つ。眼窩 内壁・眼窩 下溝も特に骨が薄く、骨折の好発部位である。
骨折は画像所見により開放型と閉鎖型に分類される。
開放型(open type) :骨折片・軟部組織が副鼻腔へ大きく偏位する。閉鎖型(closed type / trapdoor型) :画像変化が乏しく、わずかに偏位した骨折部に軟部組織が挟まった像(missing rectus sign)が特徴的である。閉鎖型は若年者・小児に多い。
小児では骨壁が薄いため発生頻度が高く、転倒もしくは自分や他人の膝での打撲・交通事故・手拳での殴打が主な原因である。好発部位は上顎骨と篩骨で、眼窩 底がほとんどである。
Q
眼窩底骨折と吹き抜け骨折は同じものか?
A
基本的に同義である。「吹き抜け骨折」とは眼部への打撃で眼窩 内圧が上昇し、最も薄い眼窩 底が吹き抜ける現象を指す。眼窩底骨折はその代表的な骨折部位を示す名称であり、blowout fracture の訳語として用いられる。
複視 と眼球陥凹 が主症状である。
複視 眼球運動障害 に伴い生じる。垂直方向の眼球運動で増強する。眼球陥凹 眼痛 知覚鈍麻・知覚異常 :下壁骨折では眼窩 下神経溝を巻き込むことがある。三叉神経 第2枝麻痺により、患側の頬部から上口唇にかけての知覚鈍麻・知覚異常が生じる。眼瞼症状 :眼瞼挫傷・眼瞼浮腫・眼瞼皮下出血が生じる。眼窩気腫 眼窩 に流入し、眼瞼腫脹や眼球運動障害 が悪化する。
術前の臨床所見(262例中):眼球陥凹 33.6%、複視 65.8%、眼球運動制限55.1%、眼窩 下神経知覚低下46.2%であった。2)
骨折型による所見の特徴を以下に示す。
開放型骨折
骨折片の偏位 :骨折片・軟部組織が副鼻腔へ大きく偏位する。
眼球陥凹 眼窩 内容積拡大により眼球が後方へ移動する。眼球陥凹 は受傷後に腫脹が引くにつれて顕著になる。
予後 :嵌頓がなければ眼球運動の予後は比較的良好である。
閉鎖型骨折
画像変化が乏しい :骨折部位のわずかな偏位や、missing rectus signが特徴的所見となる。
全身症状を伴う :組織嵌頓による迷走神経反射で、激しい眼痛 ・嘔気・嘔吐・失神・徐脈が生じる。頭蓋内圧亢進症状と誤診されることがある。
緊急性が高い :外眼筋 絞扼を伴う場合、筋壊死の危険があり緊急手術の適応となる。
閉鎖型骨折では、外力で骨に亀裂が生じ、偏位した骨が元の形状に戻ろうとする際に外眼筋 や筋周囲の軟部組織が亀裂部に絞扼される。迷走神経反射による激しい眼痛 ・嘔気・嘔吐・失神・徐脈などの全身症状を伴いやすい点が特徴である。骨折部位への組織嵌頓がある場合、垂直方向の眼球運動で吐き気や徐脈(眼球心臓反射 )が生じる。
Q
眼窩底骨折で複視が起こるのはなぜか?
A
骨折部への外眼筋 ・眼窩 組織の嵌頓による伸展制限が主な原因である。眼窩 脂肪内のorbital septa(隔壁)が外眼筋 近傍で捕捉されるだけでも眼球運動制限が生じる。複視 の原因は骨折単独ではなく、外傷・軟部組織損傷・線維化・神経挫傷など複合的要因による。1)
Q
閉鎖型骨折で嘔吐や失神が生じるのはなぜか?
A
閉鎖型骨折(trapdoor骨折)では、骨折部に外眼筋 が絞扼・嵌頓される。眼球を動かそうとすると嵌頓した筋が強く牽引され、迷走神経反射が引き起こされる。その結果、激しい眼痛 ・嘔気・嘔吐・失神・徐脈が生じる。頭蓋内病変や消化器疾患と誤診されることがあるため、鑑別に注意が必要である。
眼球・眼窩 周囲への鈍的外傷が原因である。受傷原因(268例の分析):暴行35.1%(最多)、転倒21.6%、スポーツ19.0%、交通事故13.8%、職場事故1.1%の順であった。2)
骨折の発生機構として2つの理論がある。
水圧説(hydraulic theory) :拳やボールが眼球を直接打撃し、眼窩 内圧が急上昇して最弱部(下眼窩 神経血管束直上)が吹き抜ける。眼窩 内圧亢進による骨折がこれに該当する。座屈説(buckling theory) :頬への打撃で圧力波が後方に伝播し、前後方向の骨圧縮により最弱部が座屈して骨片が下方に押し出される。介達骨折(作用点から離れた部位での骨折)がこれに相当する。
遺体研究で両理論ともに妥当とされている。
眼窩底骨折(吹き抜け骨折)の眼窩CT画像。軸位断・冠状断・矢状断で骨折部と軟部組織の脱出を示す。 Yang J, et al. Insights into orbital morphological features and fracture patterns in medial and inferior wall fracture: a retrospective cohort study. Sci Rep. 2023. Figure 1. PM
CI D: PMC10681974. License: CC BY 4.0.
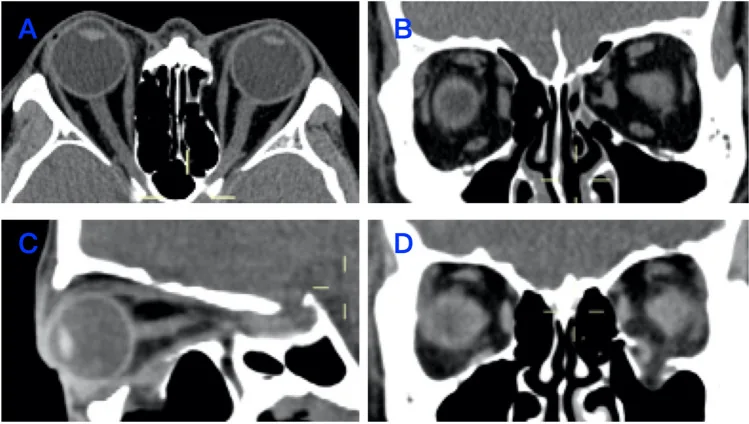
眼窩 壁骨折の代表的なCT画像。(A)内側壁骨折の軸位断、(B)内側壁骨折の冠状断、(C)眼窩底骨折の矢状断、(D)眼窩底骨折の冠状断を示す。本文「4. 診断と検査方法」の項で扱う眼窩 CT診断に対応する。
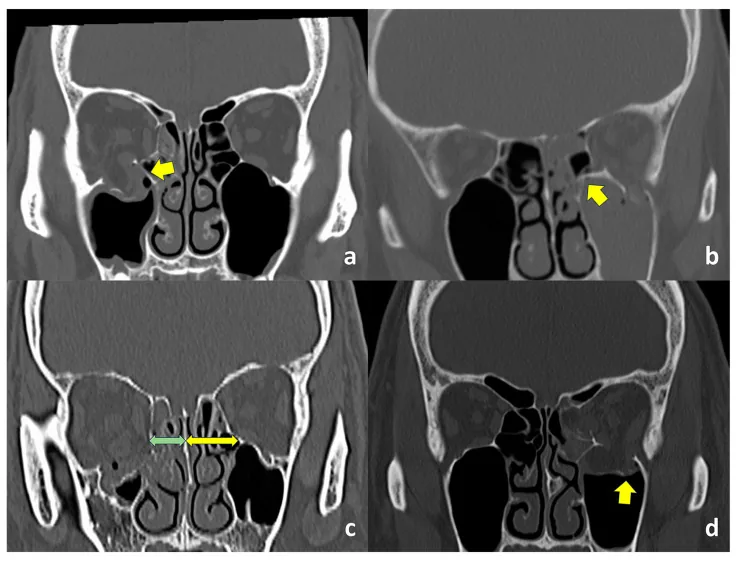
眼窩底骨折のCT画像。眼窩底や内側壁の骨折、および骨格の変形が示されている。 Someda SK, et al. Clinical Significance of the Inferomedial Orbital Strut in Orbital Blowout Fractures: Incidence of Symptomatic Diplopia in a Fractured vs. Intact Strut. J Clin Med. 2024. Figure 1. PM
CI D: PMC11242313. License: CC BY.
CT所見において、(a)は骨折のない
眼窩 下内側支柱、(b)は骨折した同支柱、(c)は
眼窩 底・内側壁接合部と鼻中隔の距離が非患側(黄矢印)より患側(緑矢印)で短い状態、(d)は
眼窩 下溝外側の眼窩底骨折をそれぞれ示す。inferomedial orbital strutの骨折と
複視 の臨床的関連を示す。
完全な眼科的検査が不可欠である。眼球破裂 ・網膜剥離 など視機能を脅かす合併症を除外することが最初のステップとなる。
確定診断には眼窩 部CTが必須である。CT撮影時は、骨条件と軟部条件の両方を放射線科に指示する。
CT骨条件 :微細な骨折の観察に有用。骨折部の形態を正確に把握できる。CT軟部条件 :骨と軟部組織の位置関係、変位・脱出・嵌頓・絞扼所見の詳細な観察に有用である。冠状断・矢状断 :下壁骨折の詳細な把握に必須である。水平断のみでは情報が不十分であり、再構成で得られる冠状断・矢状断が有用である。MRI :軟部組織の詳細な観察が必要な場合に補完的に使用する。
眼窩 内容積が13%以上増加すると眼球陥凹 のリスクが高い。下直筋の放射線学的脱出は、臨床的な運動障害を必ずしも予測しない点に注意が必要である。
Hessチャート・両眼単一視野検査 :眼球運動・複視 を他覚的に評価する。眼球牽引試験 :画像診断と臨床所見で手術適応判断が十分可能であり、覚醒下では疼痛を伴うため積極的に行うべき検査ではない。
眼窩 うっ血・外眼筋 麻痺・神経麻痺・融像喪失による複視 ・眼窩内壁骨折 が鑑別疾患となる。嵌頓は純粋に臨床的な診断であり、放射線学的な診断ではない点に注意が必要である。
骨折型と嵌頓の有無により、以下の方針で治療方針を決定する。
状況 推奨される対応 閉鎖型・外眼筋 絞扼あり 受傷後24時間以内の緊急整復手術(筋壊死リスク) 軟部組織絞扼あり 可及的早期(通常2週間以内)に手術 開放型・不可逆性変化が主因 組織瘢痕化前に早期整復 軽度の複視 ・軽微な画像変化 経過観察(自然改善を期待)
外眼筋 絞扼を伴う閉鎖型骨折(trapdoor骨折)は筋壊死リスクがあり、受傷後24時間以内の緊急整復が必要である。一方、軽度の開放型骨折では可逆性変化が主体であれば経過観察を選択する。
大きな開放型骨折では受傷後2週間程度で浮腫が軽快し、眼球陥凹 が顕著となることがある。あらかじめ患者への説明が重要である。
全身麻酔下で施行する。経皮的または経結膜 的に眼窩 縁骨膜に到達し、骨膜切開ののちに眼窩 の後方へ術野を展開する。具体的には、下眼瞼睫毛下皮膚切開または下方円蓋部結膜 切開(経結膜 的アプローチ)で眼窩 下縁に到達する。
骨折に伴い副鼻腔方向へ脱出した軟部組織をすべて眼窩 内に整復する。変位した骨折片は元の位置に戻し、骨再建用材料または人工骨で再建する。破損した骨膜はシリコーンプレートや吸収プレートで再建する。
小児では経結膜 円蓋部切開でのアプローチも行われる。骨折部の修復は可能であれば骨折片で行い、粉砕骨折では再建材料で補填する。経上顎洞(副鼻腔)アプローチも選択肢の一つである。
主な再建材料の特性と合併症率を以下に示す。
材料 特徴 材料関連合併症率 チタンメッシュ 剛性・成形性良好、大欠損に適する 2.4%(741例)3) 多孔性ポリエチレン(Medpor) 組織内殖で固定、感染少ない 報告なし(326例)3) 吸収性材料(Poly-L/D-乳酸) 小〜中欠損向き、低合併症 3.4%(176例)3) 自家骨(頭蓋骨・腸骨等) 生体適合性高いが吸収が課題 ドナー部位合併症あり3) シリコーン 安価・操作容易 17.5%(530例、最高値)3)
ステロイド 抗菌薬 :急性期に処方されることがある。周術期抗菌薬予防投与が一般的であり、アモキシシリン・クラブラン酸が最も多く使用される。2)
受傷後2週間以内は鼻をかむと気腫が増悪するため、強く鼻をかまないよう患者に指導する。
444例を対象とした系統的レビューでは、手術により眼球陥凹 85.2%・複視 74.8%・眼球運動制限61.6%・知覚障害61.1%が改善したと報告されている。2)
早期に適切な術式で整復手術を行えば、通常予後は良好である。組織損傷の程度・手術時期・術式により予後はさまざまである。
Q
眼窩底骨折は必ず手術が必要か?
A
必ずしも手術が必要なわけではない。軽度の複視 ・運動障害は自然改善することが多く、経過観察が選択される場合もある。外眼筋 絞扼を伴う閉鎖型骨折や持続する複視 ・眼球陥凹 が手術の主な適応となる。
眼窩底骨折の発生には2つの機序が提唱されており、遺体研究でいずれも妥当と確認されている。
水圧説
打撃による眼窩 内圧上昇 :拳やボールが眼球を直接打撃し、眼球が後方に変位する。
最弱部の破綻 :眼窩 内圧の急激な上昇により、最も薄い部位(下壁・内壁)が吹き抜ける。
軟部組織の脱出 :骨折部から眼窩 内容(脂肪・筋肉)が副鼻腔へ脱出する。
座屈説
圧力波の伝播 :頬への鈍的外傷で発生した圧力波が骨を通じて後方に伝播する。
骨の圧縮・座屈 :前後方向の骨圧縮により眼窩 底の最弱部が座屈し、骨片が下方に押し出される(介達骨折)。
直接的骨変形 :眼球への直接打撃を必ずしも要しない点が水圧説と異なる。
複視 ・眼球運動障害 の機序は以下の通りである。
外眼筋 の伸展制限外眼筋 捕捉が主な原因である。外眼筋 自体の損傷や絞扼では強い収縮障害も生じる。Orbital septaの捕捉 :眼窩 脂肪内にはorbital septa(隔壁)が縦横に走行しており、外眼筋 近傍の隔壁が骨折部で捕捉されるだけでも眼球運動制限が生じる。複合的要因 :複視 の原因は骨折単独ではなく、外傷・軟部組織損傷・線維化・神経挫傷など複合的要因による。1)
眼球陥凹 の機序は以下の通りである。骨折による副鼻腔への眼窩 組織脱出により眼窩 内容積が拡大し、眼球が後方へ移動して眼球陥凹 が生じる。
CT画像から個々の骨折形態に合わせてカスタムメイドしたインプラントの活用が進んでいる。
手術時間の短縮効果が報告されており、フリーハンド成形法(99.8±28.9分)と比較して、事前成形法(57.3±23.4分)で有意な短縮が認められた。2)
内視鏡下経鼻的・経上顎洞アプローチは、従来の経皮的アプローチと比較して軟部組織損傷が少なく、眼窩 下神経知覚低下も少ないとされる。2)
Sivam & Enninghorst(2022)の66研究・3870例のナラティブレビューでは、Poly-L/D-乳酸の完全吸収後にネオボーン(新生骨)形成が確認されており、94例の研究で眼球運動・複視 ・眼球陥凹 の有意な改善が報告された。3)
de Santanaら(2024)の系統的レビューでは、眼窩底骨折と眼球運動障害 の直接的関連の確定的エビデンスは現時点では不十分とされた。1) 今後の多施設共同研究による病態解明が必要とされている。
de Santana IHG, Viana MRM, Dias JCP, et al. Orbital floor fracture (blow out) and its repercussions on eye movement: a systematic review. Eur J Med Res. 2024;29:427.
Miran B, Toneatti DJ, Schaller B, Kalaitsidou I. Management Strategies for Isolated Orbital Floor Fractures: A Systematic Review of Clinical Outcomes and Surgical Approaches. Diagnostics. 2025;15:3024.
Sivam A, Enninghorst N. The Dilemma of Reconstructive Material Choice for Orbital Floor Fracture: A Narrative Review. Medicines. 2022;9:6.
記事の全文をコピーして、お好みのAIに貼り付けて質問できます
下のAIを開いて、チャット欄に貼り付け(ペースト)してください