開放型骨折
骨折片の偏位:骨折片・軟部組織が副鼻腔へ大きく偏位する。
眼球陥凹:眼窩内容積拡大により眼球が後方へ移動する。腫脹消退とともに顕著になる。
予後:嵌頓がなければ眼球運動の予後は比較的良好である。

眼部に鈍的外力が加わると眼窩構成骨が骨折することがある。眼窩の下壁・内壁は骨が非常に薄く本疾患の好発部位となる。副鼻腔方向へ骨が大きく偏位する様子から、眼窩吹き抜け骨折(blow-out fracture)と呼ばれる。
全顔面骨折の約10%が単独眼窩壁骨折であり、全顔面骨折の30〜40%に眼窩が関与する。2) 単独眼窩底骨折は全眼窩骨折の22〜47%を占める。2)
受傷者の性別・年齢分布(268例の分析)では、男性72%・女性28%、平均年齢36歳であった。2)
眼窩底と内壁は特に骨が薄く骨折しやすい。
| 部位 | 骨厚の特徴 |
|---|---|
| 眼窩底(眼窩下神経走行部) | 約0.23mm(極めて薄い) |
| 眼窩底(後内側部) | 平均0.37mm |
| 眼窩底(外側) | 平均1.25mm |
| 眼窩内壁(篩骨紙様板) | 眼窩壁の中で最も薄い |
眼窩内壁骨折では篩骨紙様板(lamina papyracea)が損傷される。単独発生は比較的稀で、眼窩底骨折を伴うか複合骨折の一部として発生することが多い。
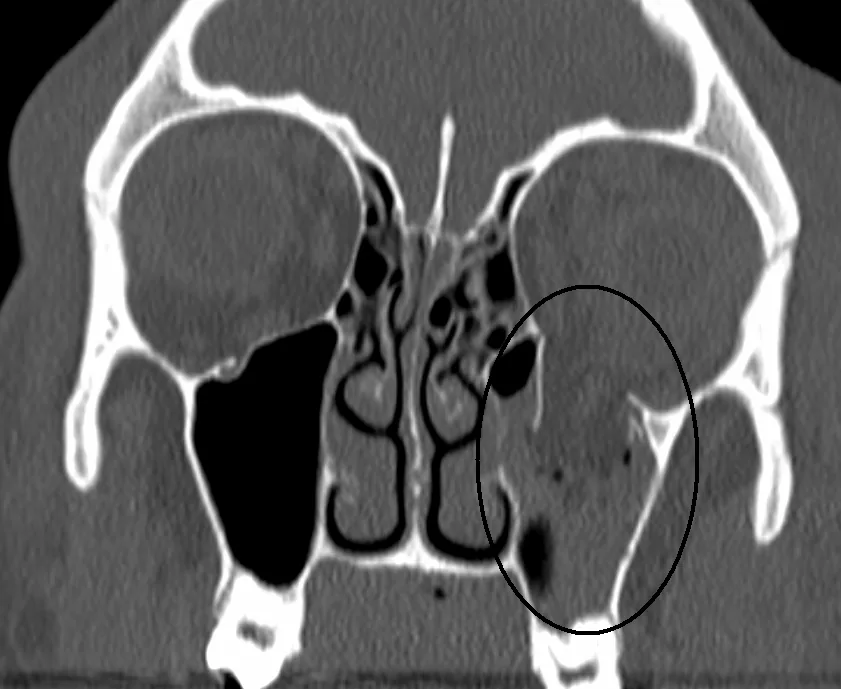
骨折の形状は画像診断上、開放型と閉鎖型に分類される。開放型は骨折片・軟部組織が副鼻腔へ大きく偏位する。一方、閉鎖型は著しい臨床症状と比較して画像変化が乏しく、骨折部に嵌頓した外眼筋が消失したように見えるmissing rectus signが特徴的である。閉鎖型(trapdoor骨折)は若年者に多く、骨の弾性が高いためにこの形態が生じやすい。
若年者に多くみられる閉鎖型骨折では、迷走神経反射による激しい眼痛・嘔気・嘔吐・失神・徐脈などの全身症状が合併しやすい。頭蓋内圧亢進症状と誤診されることがあり注意を要する。
術前の臨床所見(262例中):眼球陥凹33.6%、複視65.8%、眼球運動制限55.1%、眼窩下神経知覚低下46.2%であった。2)
骨折型による所見の特徴を以下に示す。
開放型骨折
骨折片の偏位:骨折片・軟部組織が副鼻腔へ大きく偏位する。
眼球陥凹:眼窩内容積拡大により眼球が後方へ移動する。腫脹消退とともに顕著になる。
予後:嵌頓がなければ眼球運動の予後は比較的良好である。
閉鎖型骨折(trapdoor)
眼球コンパートメント症候群(球後出血):有痛性眼球突出・眼圧上昇・視神経圧迫による視力低下を生じる。稀だが重症例で起こりうる緊急事態である。
眼球・眼窩周囲への鈍的外傷が原因である。受傷原因(268例の分析):暴行35.1%(最多)、転倒21.6%、スポーツ19.0%、交通事故13.8%、職場事故1.1%の順であった。2)
骨折の発生機構として2つの理論がある。
水圧説(hydraulic theory)
打撃による眼窩内圧上昇:拳やボールが眼球を直接打撃し、眼球が後方に変位する。
最弱部の破綻:眼窩内圧の急激な上昇により、下眼窩神経血管束直上の最薄部が吹き抜ける。
軟部組織の脱出:骨折部から眼窩内容が副鼻腔へ脱出する。
座屈説(buckling theory)
圧力波の伝播:頬への鈍的外傷で発生した圧力波が骨を通じて後方に伝播する。
骨の圧縮・座屈:前後方向の骨圧縮により眼窩壁の最弱部が座屈し、骨片が押し出される。
直接的骨変形:眼球への直接打撃を必ずしも要しない点が水圧説と異なる。
遺体研究で両理論ともに妥当とされている。発症機構として、外力により眼窩内圧が亢進し骨折が生じる機序と、作用点と離れた箇所が骨折する介達骨折の両者が考えられている。
眼窩壁の骨折により眼窩と副鼻腔が交通した状態で鼻をかむと、空気が眼窩内に侵入して眼窩気腫を生じる。これにより眼窩周囲の腫脹が急速に増悪する。受傷後2週間以内は鼻をかまないよう指導する。
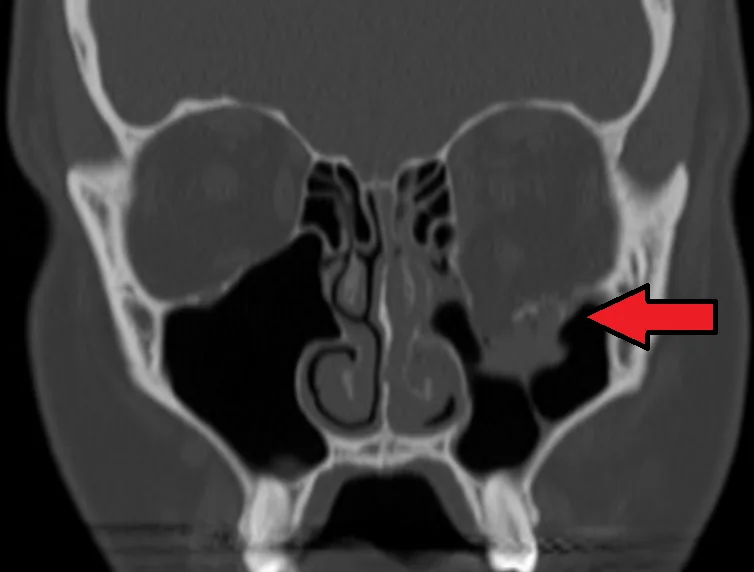
完全な眼科的検査が不可欠である。眼球破裂・網膜剥離など視機能を脅かす合併症を除外することが最初のステップとなる。
確定診断には眼窩部CTが必須である。軟部条件は骨と軟部組織の位置関係・変位・脱出・嵌頓・絞扼所見の観察に、骨条件は微細な骨折の観察にそれぞれ有用であり、両条件を指示する。
眼窩内容積が13%以上増加すると眼球陥凹のリスクが高い。CT使用率は88%、MRI使用率0.5%であった(英国調査)。4)
| 検査法 | 推奨度 | 主な用途 |
|---|---|---|
| CT(軟部条件+骨条件) | 第一選択 | 骨折評価・嵌頓確認・手術計画 |
| MRI | 補助的 | 軟部組織詳細評価(金属異物排除後) |
| 単純X線 | 非推奨 | 骨折検出率50%未満 |
外傷後は眼内に金属異物が存在する可能性があり、MRIは安全性の観点から第一選択にならない。CTは骨の描写に優れ、骨折・嵌頓・球後出血の評価に最も適している。MRIは副鼻腔粘液囊胞など追加評価が必要な場合に補助的に用いる。
骨折型と嵌頓の有無により、以下の方針で治療方針を決定する。
| 状況 | 推奨される対応 | 根拠 |
|---|---|---|
| 閉鎖型・外眼筋絞扼あり | 24時間以内の緊急整復手術 | 筋壊死リスク |
| 軟部組織絞扼あり(筋以外) | 可及的早期(通常2週間以内)に手術 | 組織損傷防止 |
| 消失しない眼球心臓反射 | 速やかに手術 | 迷走神経反射の持続 |
| 開放型・不可逆性変化が主因 | 瘢痕化前に早期整復 | 眼球運動回復 |
| 軽度の複視・可逆性画像変化 | 経過観察 | 自然改善が期待できる |
外眼筋絞扼を伴う閉鎖型骨折では筋壊死に陥る危険があり、受傷後24時間以内の緊急整復手術を行う。筋以外の眼窩軟部組織が絞扼される場合は可及的早期(通常2週間以内)に手術を行う。
英国調査では54%が受傷後6〜10日で手術を選択した。4) 手術遅延は予後を悪化させる。14日以内の修復では眼球陥凹残存率が約20%であるのに対し、6ヶ月以上後の修復では約72%に残存する。4)
全身麻酔下で施行する。経皮的または経結膜的に眼窩縁骨膜に到達し、骨膜切開ののちに眼窩の後方へ術野を展開する。術中、脱出した軟部組織をすべて眼窩内に整復し、変位した骨折片を元の位置に戻し、骨再建材料で修復する。破損した骨膜は骨膜同士を縫合するか、シリコーンプレートや吸収プレートで再建する。
英国調査でのアプローチ選択:睫毛下41%、眼窩下37%、経結膜7%であった。4)
観血的アプローチ
適応:内壁下部・眼窩底複合骨折。
切開:睫毛下切開または経結膜切開(眼窩内壁下部)、涙丘経由切開(単独内壁骨折)。
利点:手術時間・入院期間・費用がわずかに有利。
合併症:眼瞼位置異常、眼窩下神経知覚異常。睫毛下切開では瘢痕性外反(cicatricial ectropion)の危険がある。
内視鏡的アプローチ
手順:鉤状突起切除→篩骨洞郭清術(ethmoidectomy)→骨折部位特定→脱出組織還納→インプラント挿入。
利点:早期修復に使用可能、眼球牽引が少ない。内壁骨折・trapdoor骨折に適する。軟部組織損傷・知覚低下が少ない。2)
確認:牽引試験(forced duction test)とパルステストで眼球運動とインプラント配置を確認する。
制限:大きな欠損には利用不可。
主な再建材料の特性と合併症率を以下に示す。
| 材料 | 特徴 | 材料関連合併症率 |
|---|---|---|
| チタンメッシュ | 剛性・成形性良好、大欠損に適する | 2.4%(741例)3) |
| 多孔性ポリエチレン(Medpor) | 組織内殖で固定、感染少ない | 報告なし(326例)3) |
| 吸収性材料(Poly-L/D-乳酸、PLLA) | 小〜中欠損向き、低合併症 | 3.4%(176例)3) |
| 自家骨(頭蓋骨・腸骨等) | 生体適合性高いが吸収が課題 | ドナー部位合併症あり3) |
| シリコーン | 安価・操作容易 | 17.5%(530例、最高値)3) |
英国調査ではシリコーンを66%が好むが、劣等と考える術者も66%存在した。4) インプラント除去理由は脱出70%・感染46%であった。4)
444例を対象とした系統的レビューでは、手術により眼球陥凹85.2%・複視74.8%・眼球運動制限61.6%・知覚障害61.1%が改善したと報告されている。2)
眼窩吹き抜け骨折の発生には2つの機序が提唱されており、遺体研究でいずれも妥当と確認されている。発症機構として、外力により眼窩内圧が亢進し骨折が生じる機序と、作用点と離れた箇所が骨折する介達骨折の2つが考えられている。
複視の原因は骨折単独ではなく、複合的要因によるとされている。
眼窩底・内壁骨折により眼窩内容物が副鼻腔へ脱出する。眼窩内容積が拡大することで眼球が後方へ移動し眼球陥凹が生じる。眼窩容積が13%以上増加すると眼球陥凹が発生するとされる。
眼窩内壁(篩骨紙様板)は眼窩壁の中で最も薄く、眼窩骨折は定義上眼窩縁を含まない純粋な内部骨折(blow-out fracture)として分類される。
CT画像から個々の骨折形態に合わせてカスタムメイドしたインプラントの活用が進んでいる。手術時間の短縮効果が報告されており、フリーハンド成形法(99.8±28.9分)と比較して、事前成形法(57.3±23.4分)で有意な短縮が認められた。2)
内視鏡下経鼻的・経上顎洞アプローチは、従来の経皮的アプローチと比較して軟部組織損傷が少なく、眼窩下神経知覚低下も少ないとされる。2) 特に内壁骨折やtrapdoor骨折に有効とされ、今後の普及が期待される。
Sivam & Enninghorst(2022)の66研究・3870例のナラティブレビューでは、Poly-L/D-乳酸の完全吸収後にネオボーン(新生骨)形成が確認されており、眼球運動・複視・眼球陥凹の有意な改善が報告された。3)
de Santanaら(2024)の系統的レビューでは、眼窩底骨折と眼球運動障害の直接的関連の確定的エビデンスは現時点では不十分とされた。1) 今後の多施設共同研究による病態解明が必要とされている。