กระดูกเบ้าตา แตกแบบ blow-out เกิดจากการบาดเจ็บที่ตาชนิดทื่อ ตำแหน่งที่พบบ่อยคือพื้นเบ้าตา และผนังด้านใน
อาการหลักคือ เห็นภาพซ้อน ตาลึก และการเคลื่อนไหวตาผิดปกติ
กระดูกหักแบบปิดที่มีกล้ามเนื้อนอกตาติดค้าง (trapdoor fracture) พบมากในเด็กและวัยรุ่น ต้องผ่าตัดฉุกเฉินภายใน 24 ชั่วโมงหลังบาดเจ็บ
ซีทีสแกนเบ้าตา (ทั้งแบบเนื้อเยื่ออ่อนและกระดูก) จำเป็นสำหรับการวินิจฉัยที่แน่นอน
การผ่าตัดล่าช้าทำให้พยากรณ์โรคแย่ลง มีความแตกต่างอย่างมากของอัตราตาลึกคงเหลือระหว่างการซ่อมแซมภายใน 14 วันและการซ่อมแซมหลัง 6 เดือนขึ้นไป
ตาข่ายไทเทเนียม (อัตราภาวะแทรกซ้อน 2.4%) มีความปลอดภัยดีเยี่ยมในฐานะวัสดุสร้างใหม่ 3)
เมื่อมีแรงทื่อจากภายนอกมากระทบตา กระดูกที่ประกอบเป็นเบ้าตา อาจแตกได้ ผนังด้านล่างและผนังด้านในของเบ้าตา บางมากและเป็นตำแหน่งที่พบบ่อยของโรคนี้ เรียกว่ากระดูกเบ้าตา แตกแบบ blow-out เนื่องจากกระดูกเคลื่อนตัวไปทางโพรงอากาศข้างจมูกอย่างมาก
ประมาณ 10% ของกระดูกใบหน้าแตกทั้งหมดเป็นกระดูกผนังเบ้าตา แตกเดี่ยว และเบ้าตา มีส่วนเกี่ยวข้องใน 30-40% ของกระดูกใบหน้าแตกทั้งหมด 2) กระดูกพื้นเบ้าตาแตก เดี่ยวคิดเป็น 22-47% ของกระดูกเบ้าตา แตกทั้งหมด 2)
จากการวิเคราะห์ผู้ป่วย 268 ราย พบว่าเป็นเพศชาย 72% เพศหญิง 28% อายุเฉลี่ย 36 ปี 2)
พื้นเบ้าตา และผนังด้านในบางเป็นพิเศษและหักง่าย
ตำแหน่ง ลักษณะความหนาของกระดูก พื้นเบ้าตา (แนวเส้นประสาทอินฟราออร์บิทัล) ประมาณ 0.23 มม. (บางมาก) พื้นเบ้าตา (ส่วนหลังด้านใน) เฉลี่ย 0.37 มม. พื้นเบ้าตา (ส่วนด้านข้าง) เฉลี่ย 1.25 มม. ผนังด้านในเบ้าตา (แผ่นกระดูกเอทมอยด์) บางที่สุดในบรรดาผนังเบ้าตา
ในกระดูกหักผนังด้านในเบ้าตา แผ่นกระดูกเอทมอยด์ (lamina papyracea) ได้รับความเสียหาย การเกิดเพียงลำพังค่อนข้างพบได้ยาก มักเกิดร่วมกับกระดูกพื้นเบ้าตา หักหรือเป็นส่วนหนึ่งของกระดูกหักแบบซับซ้อน
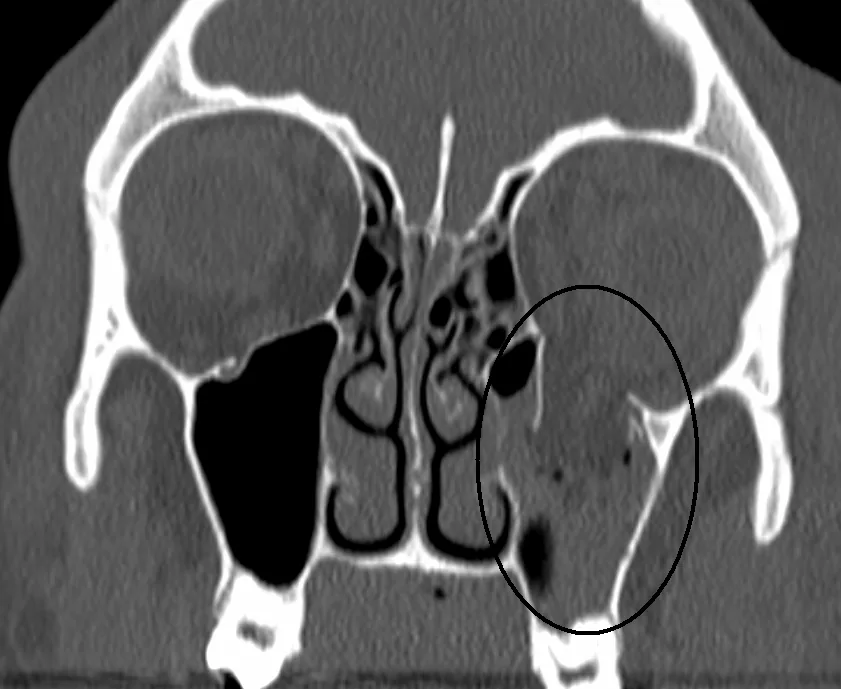
ภาพตัดแนวโคโรนาล CT ของกระดูกเบ้าตาแตกแบบ blow-out (วงกลมดำ: กระดูกเบ้าตาส่วนล่างซ้ายแตกและไขมันเบ้าตาเลื่อนเข้าไปในโพรงอากาศไซนัสแม็กซิลลารี) ภาพตัดแนวโคโรนาล CT (window กระดูก) แสดงวงกลมดำเป็นตำแหน่งกระดูกเบ้าตา ส่วนล่างซ้ายแตก ผ่านช่องแตก ไขมันเบ้าตา เลื่อน (herniation) เข้าไปในโพรงอากาศไซนัสแม็กซิลลารี ซึ่งสอดคล้องกับการเลื่อนของเนื้อเยื่อในเบ้าตา เข้าไปในโพรงอากาศไซนัสพารานาซัลในกระดูกหักชนิดเปิดที่กล่าวถึงในหัวข้อ “1. กระดูกเบ้าตา แตกแบบ blow-out คืออะไร”
รูปแบบของกระดูกหักแบ่งตามการวินิจฉัยทางภาพเป็นชนิดเปิดและชนิดปิด ชนิดเปิดมีชิ้นกระดูกและเนื้อเยื่ออ่อนเคลื่อนตัวเข้าไปในโพรงอากาศไซนัสพารานาซัลอย่างมาก ในขณะที่ชนิดปิดมีการเปลี่ยนแปลงทางภาพน้อยเมื่อเทียบกับอาการทางคลินิกที่ชัดเจน และมีลักษณะเฉพาะคือ missing rectus sign ซึ่งกล้ามเนื้อนอกลูกตา ที่ถูกกักไว้ดูเหมือนหายไป กระดูกหักชนิดปิด (trapdoor fracture) พบมากในคนหนุ่มสาวเนื่องจากกระดูกมีความยืดหยุ่นสูง
Q
กระดูกเบ้าตาส่วนล่างแตกและกระดูกเบ้าตาส่วนในแตกเป็นโรคคนละชนิดกันหรือไม่?
A
ทั้งสองเป็นชนิดของกระดูกเบ้าตา แตกแบบ blow-out fracture และไม่ใช่โรคที่แตกต่างกัน ในกระดูกเบ้าตา ส่วนล่างแตก จะเกิดความผิดปกติของการเคลื่อนไหวลูกตา ในแนวตั้งและชาบริเวณแก้มถึงริมฝีปากบน ในกระดูกเบ้าตา ส่วนในแตก จะเกิดความผิดปกติของการเคลื่อนไหวลูกตา ในแนวนอน เลือดกำเดาไหล และถุงลมใต้ผิวหนัง มักพบทั้งสองอย่างร่วมกัน
ภาพซ้อน (diplopia)ความผิดปกติของการเคลื่อนไหวลูกตา แย่ลงเมื่อเคลื่อนไหวในแนวตั้งในกระดูกเบ้าตา ส่วนล่างแตก และในแนวนอนในกระดูกเบ้าตา ส่วนในแตกลูกตาจม (enophthalmos) : เกิดขึ้นหลังจากได้รับบาดเจ็บหลายวันถึงหลายสัปดาห์เมื่ออาการบวมลดลงปวดตา ชาหรือรู้สึกผิดปกติ : ในกระดูกเบ้าตา ส่วนล่างแตกที่เกี่ยวข้องกับร่อง infraorbital จะเกิดอัมพาตของเส้นประสาทไทรเจมินัล แขนงที่สอง ทำให้เกิดความผิดปกติทางความรู้สึกที่แก้มถึงริมฝีปากบนด้านที่ได้รับผลกระทบเลือดกำเดาไหล (epistaxis) : เลือดที่คั่งในโพรงอากาศไซนัสพารานาซัลเนื่องจากกระดูกหักไหลเข้าไปในโพรงจมูก พบได้เฉพาะในกระดูกเบ้าตา ส่วนในแตกถุงลมใต้ผิวหนัง (subcutaneous emphysema) : อาการบวมรอบเบ้าตา แย่ลงหลังจากสั่งน้ำมูก บ่งชี้ว่ามีการเชื่อมต่อระหว่างเบ้าตา และจมูกอาการของเปลือกตา : เปลือกตาฟกช้ำ เปลือกตาบวม เลือดออกใต้ผิวหนังเปลือกตา
ในกระดูกหักแบบปิดที่พบบ่อยในคนหนุ่มสาว มักมีอาการทางระบบร่วมด้วย เช่น ปวดตา อย่างรุนแรง คลื่นไส้ อาเจียน เป็นลม และหัวใจเต้นช้าจากรีเฟล็กซ์เส้นประสาทเวกัส ต้องระวังเพราะอาจถูกวินิจฉัยผิดว่าเป็นอาการของความดันในกะโหลกศีรษะสูง
อาการแสดงทางคลินิกก่อนผ่าตัด (จาก 262 ราย): ตาจม 33.6%, เห็นภาพซ้อน 65.8%, จำกัดการเคลื่อนไหวของลูกตา 55.1%, ความรู้สึกใต้เบ้าตา ลดลง 46.2% 2)
ลักษณะอาการแสดงตามชนิดของกระดูกหักแสดงไว้ด้านล่าง
กระดูกหักแบบเปิด
การเคลื่อนของชิ้นกระดูก : ชิ้นกระดูกและเนื้อเยื่ออ่อนเคลื่อนตัวอย่างมากเข้าไปในโพรงอากาศข้างจมูก
ตาจม : ลูกตาเคลื่อนไปด้านหลังเนื่องจากปริมาตรเบ้าตา ขยายใหญ่ขึ้น จะเห็นชัดเมื่ออาการบวมลดลง
การพยากรณ์โรค : หากไม่มีการติดขัด การพยากรณ์การเคลื่อนไหวของลูกตาค่อนข้างดี
กระดูกหักแบบปิด (trapdoor)
การเปลี่ยนแปลงทางภาพน้อย : การเคลื่อนเล็กน้อยบริเวณกระดูกหักหรือ missing rectus sign เป็นลักษณะเฉพาะ
มีอาการทางระบบร่วมด้วย : การติดขัดของเนื้อเยื่อทำให้เกิดรีเฟล็กซ์เส้นประสาทเวกัส ส่งผลให้ปวดตา อย่างรุนแรง คลื่นไส้ อาเจียน เป็นลม และหัวใจเต้นช้า
มีความเร่งด่วนสูง : หากมีการรัดรึงของกล้ามเนื้อนอกลูกตา มีความเสี่ยงต่อการตายของกล้ามเนื้อ และเป็นข้อบ่งชี้ในการผ่าตัดฉุกเฉิน
กลุ่มอาการ compartment ของเบ้าตา (เลือดออกหลังลูกตา ): เกิดลูกตาโปนอย่างเจ็บปวด ความดันลูกตา สูง และการมองเห็น ลดลงจากการกดทับเส้นประสาทตา เป็นภาวะฉุกเฉินที่พบได้ยากแต่อาจเกิดขึ้นในกรณีรุนแรง
Q
ทำไมเด็กถึงอาเจียนหลังได้รับบาดเจ็บ?
A
เมื่อกล้ามเนื้อนอกลูกตา ติดขัดบริเวณกระดูกหัก จะเกิดรีเฟล็กซ์ตา-หัวใจ (รีเฟล็กซ์เส้นประสาทเวกัส) ทำให้คลื่นไส้ อาเจียน และหัวใจเต้นช้า มักถูกเข้าใจผิดว่าเป็นอาการของความดันในกะโหลกศีรษะสูง ซึ่งอาจทำให้การวินิจฉัยล่าช้าหากผู้ป่วยถูกส่งต่อไปยังแผนกศัลยกรรมประสาทหรือกุมารเวชกรรม ในเด็กที่อาเจียนหลังการบาดเจ็บ ควรสงสัยภาวะกระดูกเบ้าตา หักอย่างแข็งขัน
เกิดจากการบาดเจ็บแบบทื่อๆ ต่อลูกตาหรือบริเวณรอบเบ้าตา สาเหตุของการบาดเจ็บ (วิเคราะห์ 268 ราย): ถูกทำร้าย 35.1% (พบบ่อยที่สุด), หกล้ม 21.6%, กีฬา 19.0%, อุบัติเหตุจราจร 13.8%, อุบัติเหตุจากการทำงาน 1.1% 2)
มีสองทฤษฎีเกี่ยวกับกลไกการเกิดกระดูกหัก
ทฤษฎีไฮดรอลิก
ความดันในเบ้าตา เพิ่มขึ้นจากการกระแทก : หมัดหรือลูกบอลกระแทกลูกตาโดยตรง ทำให้ลูกตาเคลื่อนไปด้านหลัง
การแตกของจุดที่อ่อนแอที่สุด : ความดันในเบ้าตา ที่เพิ่มขึ้นอย่างฉับพลันทำให้ส่วนที่บางที่สุดเหนือกลุ่มเส้นประสาทและหลอดเลือดใต้เบ้าตา แตกออก
การเลื่อนของเนื้อเยื่ออ่อน : เนื้อหาในเบ้าตา เลื่อนผ่านรอยแตกเข้าไปในโพรงอากาศข้างจมูก
ทฤษฎีการโก่งงอ
การแพร่กระจายของคลื่นความดัน : คลื่นความดันจากการบาดเจ็บแบบทื่อๆ ที่แก้มแพร่กระจายไปด้านหลังผ่านกระดูก
การกดและโก่งงอของกระดูก : การกดกระดูกในแนวหน้าหลังทำให้จุดที่อ่อนแอที่สุดของผนังเบ้าตา โก่งงอและชิ้นส่วนกระดูกถูกดันออก
การเสียรูปของกระดูกโดยตรง : ไม่จำเป็นต้องมีการกระแทกโดยตรงต่อลูกตา ซึ่งแตกต่างจากทฤษฎีไฮดรอลิก
การศึกษาในศพพบว่าทั้งสองทฤษฎีใช้ได้ กลไกการเกิดเชื่อว่ารวมถึงความดันในเบ้าตา ที่เพิ่มขึ้นจากแรงภายนอกทำให้เกิดกระดูกหัก รวมถึงกระดูกหักทางอ้อมที่ตำแหน่งห่างจากจุดที่ถูกกระแทก
หลังจากได้รับบาดเจ็บกระดูกผนังเบ้าตา หัก การสั่งน้ำมูกอาจทำให้อากาศจากโพรงจมูกเข้าไปในเบ้าตา ทำให้เกิดภาวะลมในเบ้าตา หลีกเลี่ยงการสั่งน้ำมูกเป็นเวลา 2 สัปดาห์หลังการบาดเจ็บ จุดประสงค์เพื่อป้องกันการลุกลามของภาวะลมในเบ้าตา การใช้อุปกรณ์ป้องกันตาและใบหน้าที่เหมาะสมระหว่างเล่นกีฬาสามารถป้องกันกระดูกหักบางประเภทได้
Q
ทำไมบริเวณรอบตาถึงบวมหลังจากสั่งน้ำมูก?
A
หากผู้ป่วยสั่งน้ำมูกเมื่อมีการติดต่อระหว่างเบ้าตา และโพรงอากาศข้างจมูกเนื่องจากการแตกของผนังเบ้าตา อากาศอาจเข้าไปในเบ้าตา ทำให้เกิดภาวะลมในเบ้าตา ซึ่งทำให้อาการบวมรอบเบ้าตา แย่ลงอย่างรวดเร็ว ผู้ป่วยควรได้รับคำแนะนำไม่ให้สั่งน้ำมูกเป็นเวลา 2 สัปดาห์หลังการบาดเจ็บ
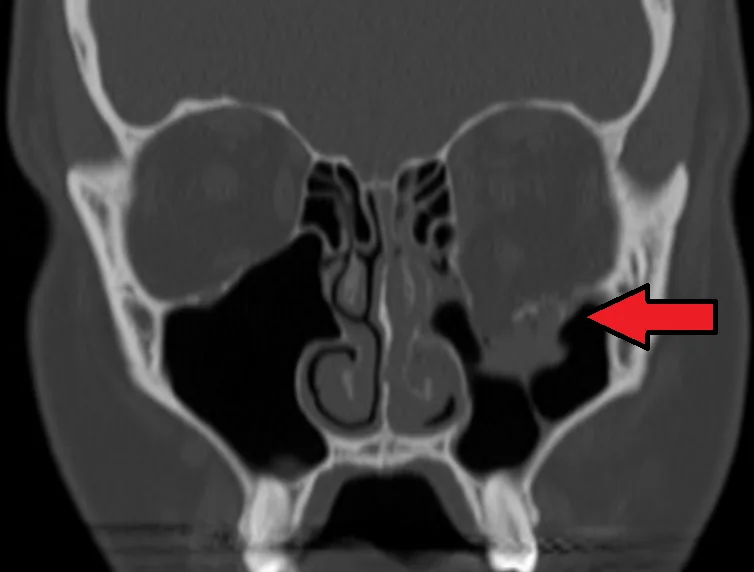
ภาพ CT แนว冠状 (coronal) ของการแตกของพื้นเบ้าตา (ลูกศรสีแดง: ตำแหน่งกระดูกพื้นเบ้าตาซ้ายแตก) CT แนว冠状 (หน้าต่างกระดูก) แสดงลูกศรสีแดงที่ตำแหน่งกระดูกพื้นเบ้าตา ซ้ายแตก ความต่อเนื่องของพื้นเบ้าตา ขาด และเนื้อหาในเบ้าตา เคลื่อนออกไปทางโพรงอากาศขากรรไกรบน ภาพนี้สอดคล้องกับการวินิจฉัยที่แน่นอนของการแตกของพื้นเบ้าตา โดยใช้ CT เบ้าตา (แนว冠状, หน้าต่างกระดูก) ที่กล่าวถึงในหัวข้อ “4. การวินิจฉัยและวิธีการตรวจ”
การตรวจตาอย่างสมบูรณ์เป็นสิ่งจำเป็น ขั้นตอนแรกคือการแยกภาวะแทรกซ้อนที่คุกคามการมองเห็น เช่น ลูกตาแตก หรือจอประสาทตาลอก
CT เบ้าตา เป็นสิ่งจำเป็นสำหรับการวินิจฉัยที่แน่นอน หน้าต่างเนื้อเยื่ออ่อนมีประโยชน์ในการสังเกตความสัมพันธ์ของตำแหน่งระหว่างกระดูกและเนื้อเยื่ออ่อน การเคลื่อน移位 การเคลื่อนออก การติดขัด และสัญญาณการรัด หน้าต่างกระดูกมีประโยชน์ในการสังเกตกระดูกหักขนาดเล็ก ควรขอทั้งสองหน้าต่าง
หน้าต่างกระดูก CT : มีประโยชน์ในการสังเกตกระดูกหักขนาดเล็ก ช่วยให้ประเมินรูปร่างของการแตกหักได้อย่างแม่นยำหน้าต่างเนื้อเยื่ออ่อน CT : มีประโยชน์ในการสังเกตสัญญาณการติดขัด การเคลื่อนออก และการรัด การปรับความกว้างหน้าต่างช่วยยืนยันไขมันในเบ้าตา และภาวะลมในเบ้าตา แนวตัด冠状และแนว sagittal : จำเป็นสำหรับการประเมินการแตกของผนังด้านล่าง แนวตัดตามขวางเพียงอย่างเดียวไม่เพียงพอMRI : ไม่ใช่ทางเลือกแรกหลังการบาดเจ็บเนื่องจากความเป็นไปได้ของสิ่งแปลกปลอมโลหะในลูกตา ใช้เป็น adjunctive เมื่อต้องการการประเมินเพิ่มเติม เช่น ถุงน้ำเมือกของโพรงอากาศข้างจมูก
เมื่อปริมาตรเบ้าตา เพิ่มขึ้น 13% หรือมากกว่า ความเสี่ยงของตาโหลสูง อัตราการใช้ CT คือ 88% และ MRI คือ 0.5% (การสำรวจในสหราชอาณาจักร) 4)
วิธีการตรวจ ระดับคำแนะนำ การใช้หลัก CT (เงื่อนไขเนื้อเยื่ออ่อน + เงื่อนไขกระดูก) ทางเลือกแรก ประเมินกระดูกหัก ยืนยันการติดขัด วางแผนการผ่าตัด MRI เสริม ประเมินเนื้อเยื่ออ่อนอย่างละเอียด (หลังจากแยกสิ่งแปลกปลอมที่เป็นโลหะออก) เอกซเรย์ธรรมดา ไม่แนะนำ อัตราการตรวจพบกระดูกหักน้อยกว่า 50%
แผนภูมิ Hess และการตรวจลานสายตา ข้างเดียวภาพซ้อน อย่างเป็นรูปธรรม ศัลยแพทย์ 75% ขอตรวจ 4) การตรวจวัดสายตา และการตรวจอวัยวะภายในลูกตาเส้นประสาทตา และลูกตา 65% ประเมิน 4) การทดสอบความรู้สึกของแขนงที่สองของเส้นประสาทไทรเจมินัล : ประเมินความเสียหายของเส้นประสาทในกระดูกหักผนังด้านล่างการทดสอบดึงลูกตา : ไม่ใช่การทดสอบที่ควรทำอย่างจริงจังเนื่องจากเจ็บปวดเมื่อผู้ป่วยรู้สึกตัว
การฟกช้ำของลูกตา (การบาดเจ็บที่ลูกตาเอง)
กระดูกโหนกแก้มหัก (กระดูกขอบล่างเบ้าตา และส่วนโค้งโหนกแก้มหัก)
เยื่อบุเบ้าตา อักเสบ (การติดเชื้อหลังการบาดเจ็บ)
กล้ามเนื้อนอกลูกตา เป็นอัมพาต, เลือดออก, ฟกช้ำโดยไม่มีการหัก
Q
ทำไม CT ถึงมีความสำคัญกว่า MRI?
A
หลังการบาดเจ็บ อาจมีสิ่งแปลกปลอมที่เป็นโลหะในลูกตา ดังนั้น MRI จึงไม่ใช่ทางเลือกแรกในด้านความปลอดภัย CT มีความโดดเด่นในการแสดงภาพกระดูก และเหมาะสมที่สุดในการประเมินกระดูกหัก การติดค้างของกล้ามเนื้อ และเลือดออกหลังลูกตา MRI ใช้เสริมเมื่อจำเป็นต้องประเมินเพิ่มเติม เช่น ถุงน้ำเมือกในโพรงอากาศข้างจมูก
ขึ้นอยู่กับชนิดของกระดูกหักและการมีอยู่ของการติดค้างของกล้ามเนื้อ แผนการรักษาจะถูกกำหนดดังนี้:
สถานการณ์ การจัดการที่แนะนำ เหตุผล ชนิดปิดที่มีการติดค้างของกล้ามเนื้อนอกลูกตา ผ่าตัดจัดตำแหน่งฉุกเฉินภายใน 24 ชั่วโมง ความเสี่ยงต่อการตายของกล้ามเนื้อ เนื้อเยื่ออ่อนถูกบีบรัด (นอกเหนือจากกล้ามเนื้อ) ผ่าตัดโดยเร็วที่สุด (โดยปกติภายใน 2 สัปดาห์) ป้องกันความเสียหายของเนื้อเยื่อ รีเฟล็กซ์หัวใจ-ตา ไม่หายไปผ่าตัดทันที รีเฟล็กซ์เวกัสคงอยู่ ชนิดเปิดหรือการเปลี่ยนแปลงที่ไม่สามารถกลับคืนได้เป็นสาเหตุหลัก จัดตำแหน่งใหม่ก่อนเกิดแผลเป็น ฟื้นฟูการเคลื่อนไหวของลูกตา ภาพซ้อน เล็กน้อยและการเปลี่ยนแปลงทางภาพที่สามารถกลับคืนได้สังเกตอาการ คาดว่าจะดีขึ้นเอง
ในกระดูกหักแบบปิดที่มีการบีบรัดของกล้ามเนื้อนอกลูกตา มีความเสี่ยงต่อการตายของกล้ามเนื้อ ต้องผ่าตัดจัดตำแหน่งฉุกเฉินภายใน 24 ชั่วโมงหลังการบาดเจ็บ หากเนื้อเยื่ออ่อนในเบ้าตา ที่ไม่ใช่กล้ามเนื้อถูกบีบรัด ให้ผ่าตัดโดยเร็วที่สุด (โดยปกติภายใน 2 สัปดาห์)
การสำรวจในสหราชอาณาจักรพบว่า 54% เลือกผ่าตัดภายใน 6-10 วันหลังการบาดเจ็บ4) การผ่าตัดล่าช้าทำให้พยากรณ์โรคแย่ลง การซ่อมแซมภายใน 14 วันมีอัตราการเหลือของลูกตาจมประมาณ 20% ในขณะที่การซ่อมแซมหลัง 6 เดือนขึ้นไปมีอัตราประมาณ 72%4)
ดำเนินการภายใต้การดมยาสลบ การเข้าถึงเยื่อหุ้มกระดูก (periosteum) ของขอบเบ้าตา ทำผ่านผิวหนังหรือผ่านเยื่อบุตา จากนั้นกรีดเยื่อหุ้มกระดูกและขยายพื้นที่ผ่าตัดไปทางด้านหลังของเบ้าตา ระหว่างการผ่าตัด เนื้อเยื่ออ่อนที่โผล่ออกมาทั้งหมดจะถูกจัดกลับเข้าไปในเบ้าตา ชิ้นส่วนกระดูกที่เคลื่อนถูกนำกลับไปยังตำแหน่งเดิม และซ่อมแซมด้วยวัสดุสร้างกระดูกใหม่ เยื่อหุ้มกระดูกที่เสียหายจะถูกเย็บติดกันหรือสร้างใหม่ด้วยแผ่นซิลิโคนหรือแผ่นที่ดูดซับได้
จากการสำรวจในสหราชอาณาจักร การเลือกแนวทาง: ใต้ขนตา 41%, ใต้เบ้าตา 37%, ผ่านเยื่อบุตา 7% 4)
แนวทางการผ่าตัดแบบเปิด
ข้อบ่งชี้ : กระดูกหักแบบซับซ้อนของผนังด้านในส่วนล่างและพื้นเบ้าตา
รอยกรีด : กรีดใต้ขนตาหรือผ่านเยื่อบุตา (สำหรับผนังด้านในส่วนล่าง), กรีดผ่านถุงน้ำตา (สำหรับกระดูกผนังด้านในหักเดี่ยว)
ข้อดี : เวลาผ่าตัด ระยะเวลานอนโรงพยาบาล และค่าใช้จ่ายได้เปรียบเล็กน้อย
ภาวะแทรกซ้อน : ความผิดปกติของตำแหน่งเปลือกตา, ความรู้สึกผิดปกติของเส้นประสาทใต้เบ้าตา การกรีดใต้ขนตามีความเสี่ยงต่อหนังตาพลิกออก จากแผลเป็น (cicatricial ectropion )
แนวทางการผ่าตัดผ่านกล้องส่อง
ขั้นตอน : ตัดเอากระดูกขอ (uncinate process) → ผ่าเอาเซลล์อากาศเอทมอยด์ (ethmoidectomy) → ระบุตำแหน่งกระดูกหัก → จัดเนื้อเยื่อที่โผล่กลับเข้าไป → ใส่วัสดุปลูกถ่าย
ข้อดี : สามารถใช้ซ่อมแซมในระยะแรกได้, ดึงลูกตาน้อยกว่า เหมาะสำหรับกระดูกผนังด้านในหักและกระดูกหักแบบกับดัก (trapdoor) การบาดเจ็บเนื้อเยื่ออ่อนและการลดลงของความรู้สึกน้อยกว่า 2)
การยืนยัน : ตรวจสอบการเคลื่อนไหวของลูกตาและตำแหน่งวัสดุปลูกถ่ายด้วยการทดสอบแรงดึงบังคับ (forced duction test) และการทดสอบชีพจร
ข้อจำกัด : ไม่สามารถใช้กับข้อบกพร่องขนาดใหญ่ได้
ด้านล่างนี้คือคุณสมบัติของวัสดุสร้างใหม่หลักและอัตราภาวะแทรกซ้อน
วัสดุ ลักษณะเฉพาะ อัตราภาวะแทรกซ้อนที่เกี่ยวข้องกับวัสดุ ตาข่ายไทเทเนียม มีความแข็งและขึ้นรูปได้ดี เหมาะสำหรับข้อบกพร่องขนาดใหญ่ 2.4% (741 ราย) 3) โพลีเอทิลีนที่มีรูพรุน (Medpor) ยึดติดโดยเนื้อเยื่อเจริญเข้าไป ติดเชื้อน้อย ไม่มีรายงาน (326 ราย) 3) วัสดุที่ดูดซับได้ (Poly-L/D-กรดแลคติก, PLLA) เหมาะสำหรับข้อบกพร่องขนาดเล็กถึงปานกลาง ภาวะแทรกซ้อนต่ำ 3.4% (176 ราย) 3) กระดูกตนเอง (กะโหลกศีรษะ, เชิงกราน ฯลฯ) เข้ากันได้ทางชีวภาพสูง แต่การดูดซึมเป็นปัญหา ภาวะแทรกซ้อนบริเวณผู้บริจาค 3) ซิลิโคน ราคาถูก ใช้งานง่าย 17.5% (530 ราย ค่าสูงสุด) 3)
ในการสำรวจของอังกฤษ 66% ชอบซิลิโคน แต่ 66% ของศัลยแพทย์คิดว่าด้อยกว่า 4) สาเหตุการเอาวัสดุปลูกฝังออก: หลุด 70% ติดเชื้อ 46% 4)
สเตียรอยด์ 4) ยาปฏิชีวนะ : การให้ยาปฏิชีวนะป้องกันรอบผ่าตัดเป็นเรื่องปกติ อะม็อกซีซิลลิน-คลาวูลาเนตใช้บ่อยที่สุด 2) การให้ป้องกันยังเป็นที่ถกเถียง 47% สั่งจ่ายเมื่อวินิจฉัย 4)
ในการทบทวนอย่างเป็นระบบ 444 ราย การผ่าตัดทำให้ดีขึ้น: ตาเหล่ ลึก 85.2% เห็นภาพซ้อน 74.8% จำกัดการเคลื่อนไหวตา 61.6% ความรู้สึกผิดปกติ 61.1% 2)
Q
กระดูกเบ้าตาแตกต้องผ่าตัดเสมอหรือไม่?
A
ไม่เสมอไป ภาพซ้อน เล็กน้อยและการเคลื่อนไหวผิดปกติมักดีขึ้นเอง อาจเลือกสังเกตอาการ กระดูกหักแบบปิดที่มีกล้ามเนื้อนอกลูกตา ติดค้าง ภาพซ้อน คงที่ และตาเหล่ ลึกเป็นข้อบ่งชี้หลักในการผ่าตัด
มีสองกลไกที่เสนอสำหรับกระดูกเบ้าตา แตกแบบ blow-out ทั้งสองได้รับการยืนยันในการศึกษาศพ กลไกแรก: แรงภายนอกทำให้ความดันในเบ้าตา เพิ่มขึ้นจนเกิดกระดูกหัก กลไกที่สอง: กระดูกหักทางอ้อมในตำแหน่งที่ห่างจากจุดกระทบ
สาเหตุของการเห็นภาพซ้อน เชื่อว่าไม่ได้เกิดจากกระดูกหักเพียงอย่างเดียว แต่เกิดจากปัจจัยร่วมหลายประการ
การจำกัดการยืดของกล้ามเนื้อนอกลูกตา : การติดของกล้ามเนื้อนอกลูกตา ที่บริเวณกระดูกหักเป็นสาเหตุหลัก ความเสียหายหรือการรัดของกล้ามเนื้อเองก็ทำให้เกิดความผิดปกติของการหดตัวอย่างรุนแรงการติดของผนังกั้นเบ้าตา (Orbital septa) : ผนังกั้นเบ้าตา ในไขมันเบ้าตา เรียงตัวตามยาวและตามขวาง การติดของผนังกั้นใกล้กล้ามเนื้อนอกลูกตา ที่บริเวณกระดูกหักเพียงอย่างเดียวก็ทำให้เกิดการจำกัดการเคลื่อนไหวลูกตา 1) ปัจจัยร่วม : ปัจจัยร่วม เช่น การบาดเจ็บ การทำลายเนื้อเยื่ออ่อน พังผืด และการฟกช้ำของเส้นประสาท ความสัมพันธ์โดยตรงระหว่างกระดูกพื้นเบ้าตา หักและความผิดปกติของการเคลื่อนไหวลูกตา ถือว่ายังไม่มีหลักฐานที่แน่ชัด 1)
กระดูกพื้นเบ้าตา หรือผนังด้านในเบ้าตา หักทำให้เนื้อหาในเบ้าตา เลื่อนออกไปยังโพรงอากาศข้างจมูก ปริมาตรเบ้าตา ที่ขยายใหญ่ขึ้นทำให้ลูกตาเคลื่อนไปด้านหลังเกิดลูกตาจม เชื่อว่าลูกตาจมเกิดขึ้นเมื่อปริมาตรเบ้าตา เพิ่มขึ้น 13% หรือมากกว่า
กระดูกหักแบบเปิด (แตกเป็นชิ้นเล็กชิ้นน้อย) : ชิ้นกระดูกหรือเนื้อหาในเบ้าตา (กล้ามเนื้อนอกลูกตา ไขมัน เนื้อเยื่ออ่อน) เบี่ยงเบนหรือเลื่อนออกไปยังโพรงอากาศข้างจมูกอย่างมาก พบได้บ่อยที่สุดกระดูกหักแบบปิด (trapdoor) : เนื่องจากความยืดหยุ่นของกระดูก เมื่อกระดูกกลับสู่รูปเดิม กล้ามเนื้อนอกลูกตา และเนื้อเยื่ออ่อนรอบข้างจะถูกรัดที่รอยแตก พบมากในคนหนุ่มสาวกระดูกหักแบบบานพับ (hinge fracture) : ชิ้นกระดูกเคลื่อนตัวเหมือนบานพับกระดูกหักแบบ blow-in : ชิ้นกระดูกยื่นเข้าไปในเบ้าตา ทำให้ปริมาตรเบ้าตา ลดลง
ผนังด้านในเบ้าตา (lamina papyracea) เป็นผนังที่บางที่สุดในบรรดาผนังเบ้าตา และกระดูกเบ้าตา หักจัดเป็นกระดูกหักภายในบริสุทธิ์ (blow-out fracture) ที่ไม่เกี่ยวข้องกับขอบเบ้าตา ตามคำจำกัดความ
เนื้อหาต่อไปนี้ยังอยู่ในขั้นตอนการวิจัยหรือการทดลองทางคลินิก และไม่ใช่การรักษามาตรฐานที่สามารถรับได้ในโรงพยาบาลทั่วไป เป็นข้อมูลอ้างอิงสำหรับผู้เชี่ยวชาญเกี่ยวกับการพัฒนาทางการแพทย์ในอนาคต
การใช้รากฟันเทียมที่ออกแบบเฉพาะตามลักษณะการแตกหักของแต่ละบุคคลจากภาพ CT กำลังเพิ่มขึ้น มีรายงานว่าช่วยลดระยะเวลาการผ่าตัด โดยพบว่าวิธีการขึ้นรูปก่อน (57.3±23.4 นาที) ลดลงอย่างมีนัยสำคัญเมื่อเทียบกับวิธีการขึ้นรูปด้วยมือเปล่า (99.8±28.9 นาที) 2)
แนวทางการส่องกล้องผ่านทางจมูกและผ่านโพรงอากาศขากรรไกรบนถือว่าทำให้เกิดความเสียหายต่อเนื้อเยื่ออ่อนน้อยกว่าและการลดลงของความรู้สึกใต้เบ้าตา น้อยกว่าเมื่อเทียบกับแนวทางผ่านผิวหนังแบบดั้งเดิม 2) โดยเฉพาะอย่างยิ่งมีประสิทธิภาพสำหรับการแตกหักของผนังด้านในและการแตกหักแบบ trapdoor และคาดว่าจะแพร่หลายมากขึ้นในอนาคต
ในการทบทวนแบบบรรยายโดย Sivam & Enninghorst (2022) ซึ่งรวม 66 การศึกษาและ 3870 ราย กรณี พบว่ามีการสร้างกระดูกใหม่หลังจากการดูดซับ Poly-L/D-乳酸อย่างสมบูรณ์ และรายงานว่ามีการปรับปรุงอย่างมีนัยสำคัญในการเคลื่อนไหวของลูกตา ภาพซ้อน และลูกตาจม 3)
ในการทบทวนอย่างเป็นระบบโดย de Santana และคณะ (2024) หลักฐานที่แน่ชัดเกี่ยวกับความสัมพันธ์โดยตรงระหว่างการแตกหักของพื้นเบ้าตา และความผิดปกติของการเคลื่อนไหวของลูกตาถือว่าไม่เพียงพอในปัจจุบัน 1) จำเป็นต้องมีการศึกษาแบบร่วมมือหลายศูนย์ในอนาคตเพื่ออธิบายพยาธิสรีรวิทยา
de Santana IHG, Viana MRM, Dias JCP, et al. Orbital floor fracture (blow out) and its repercussions on eye movement: a systematic review. Eur J Med Res. 2024;29:427.
Miran B, Toneatti DJ, Schaller B, Kalaitsidou I. Management Strategies for Isolated Orbital Floor Fractures: A Systematic Review of Clinical Outcomes and Surgical Approaches. Diagnostics. 2025;15:3024.
Sivam A, Enninghorst N. The Dilemma of Reconstructive Material Choice for Orbital Floor Fracture: A Narrative Review. Medicines. 2022;9:6.
Courtney DJ, Thomas S, Whitfield PH. Isolated orbital blowout fracture s: survey and review. Br J Oral Maxillofac Surg. 2000;38(5):496-504.