กระดูกเบ้าตา หักเกิดจากการกระแทกอย่างแรงที่ดวงตา อาการหลักคือ เห็นภาพซ้อน ตาลึก และการเคลื่อนไหวของตาจำกัด
กระดูกหักแบบปิดร่วมกับกล้ามเนื้อนอกลูกตา ถูกหนีบ (แบบกับดัก) พบมากในเด็ก และต้องผ่าตัดฉุกเฉินภายใน 24 ชั่วโมงหลังบาดเจ็บ
การตรวจ CT scan เบ้าตา จำเป็นสำหรับการวินิจฉัยที่แน่นอน โดยถ่ายทั้ง window กระดูกและเนื้อเยื่ออ่อน
หลีกเลี่ยงการสั่งน้ำมูกเป็นเวลา 4-6 สัปดาห์หลังบาดเจ็บ (เพื่อป้องกันภาวะถุงลมในเบ้าตา แย่ลง)
ในการผ่าตัด หลังจากปลดปล่อยเนื้อเยื่อที่ถูกหนีบแล้ว จะสร้างผนังเบ้าตา ใหม่โดยใช้ตาข่ายไทเทเนียมหรือแผ่นที่ดูดซับได้
การทบทวนอย่างเป็นระบบรายงานว่าอาการเห็นภาพซ้อน ดีขึ้น 74.8% และตาลึกดีขึ้น 85.2% หลังผ่าตัด
กระดูกเบ้าตา หัก (orbital fracture / blowout fracture ) เป็นโรคจากการบาดเจ็บที่เกิดจากแรงกระแทกทื่อๆ ที่ดวงตา ทำให้กระดูกที่ประกอบเป็นเบ้าตา หัก กลไกที่สันนิษฐานมีสองแบบคือ ความดันในเบ้าตา เพิ่มขึ้นทำให้เกิดการหัก และการหักทางอ้อมในตำแหน่งที่ห่างจากจุดกระทบ
ผนังด้านล่างและด้านในของเบ้าตา บางมาก และเป็นตำแหน่งที่พบบ่อย ในการหักบริเวณนี้ กระดูกมักเคลื่อนตัวไปทางโพรงอากาศข้างจมูกเป็นบริเวณกว้าง จึงเรียกอีกชื่อหนึ่งว่า กระดูกเบ้าตา หักแบบ blow-out
ประมาณ 10% ของกระดูกใบหน้าหักทั้งหมดเป็นกระดูกผนังเบ้าตา เดี่ยว และส่วนใหญ่เกิดขึ้นที่พื้นเบ้าตา เบ้าตา มีส่วนเกี่ยวข้องใน 30-40% ของกระดูกใบหน้าหักทั้งหมด และกระดูกพื้นเบ้าตา เดี่ยวคิดเป็น 22-47% ของกระดูกเบ้าตา หักทั้งหมด 2) ผู้บาดเจ็บเป็นชาย 72% หญิง 28% อายุเฉลี่ย 36 ปี (วิเคราะห์ 268 ราย) 2)
ลักษณะโครงสร้างของพื้นเบ้าตา : ความหนาของกระดูกบริเวณเส้นทางของกลุ่มเส้นประสาทและหลอดเลือดใต้เบ้าตา เพียง 0.23 มม. และด้านหลังด้านในเฉลี่ย 0.37 มม. บางมาก ด้านข้างมีความหนาเฉลี่ย 1.25 มม. มากกว่าห้าเท่า ผนังด้านในของเบ้าตา และร่องใต้เบ้าตา บางเป็นพิเศษและเป็นตำแหน่งที่เกิดกระดูกหักบ่อย
Q
กระดูกพื้นเบ้าตาหักและกระดูก blowout fracture เป็นสิ่งเดียวกันหรือไม่?
A
โดยพื้นฐานแล้วมีความหมายเหมือนกัน “Blowout fracture” หมายถึงปรากฏการณ์ที่ความดันภายในเบ้าตา เพิ่มขึ้นจากการกระแทกที่ตา ทำให้พื้นเบ้าตา ที่บางที่สุดแตกออก กระดูกพื้นเบ้าตา หักเป็นตำแหน่งกระดูกหักที่เป็นแบบฉบับ
กระดูกหักจำแนกตามผลการตรวจ CT เป็นชนิดเปิดและชนิดปิด
กระดูกหักชนิดเปิด
การเคลื่อนของชิ้นกระดูก : พบภาพการเคลื่อนของชิ้นกระดูกและเนื้อเยื่ออ่อนเข้าไปในโพรงอากาศข้างจมูกอย่างมาก
ลูกตาจม (Enophthalmos) : ลูกตาเคลื่อนไปด้านหลังเนื่องจากปริมาตรเบ้าตา ขยายใหญ่ขึ้น จะเห็นชัดเจนเมื่ออาการบวมลดลงหลังการบาดเจ็บ
การเปลี่ยนแปลงที่ไม่สามารถกลับคืนได้ : ตำแหน่งของเนื้อเยื่อไม่เปลี่ยนแปลงแม้จะสังเกตการณ์ การผ่าตัดซ่อมแซมตั้งแต่เนิ่นๆ ก่อนเกิดแผลเป็นเป็นสิ่งที่พึงประสงค์
กระดูกหักชนิดปิด (แบบ trapdoor)
การเปลี่ยนแปลงทางภาพน้อย : การเคลื่อนของกระดูกเล็กน้อย หรือ missing rectus sign ซึ่งกล้ามเนื้อนอกลูกตา หายไปจากภาพ เป็นลักษณะเฉพาะ
มีอาการทั่วร่างกายร่วมด้วย : กล้ามเนื้อนอกลูกตา ถูกหนีบที่ตำแหน่งกระดูกหัก ทำให้เกิดปวดตา อย่างรุนแรง คลื่นไส้ อาเจียน เป็นลม และหัวใจเต้นช้าจากรีเฟล็กซ์เส้นประสาทเวกัส บางครั้งถูกวินิจฉัยผิดว่าเป็นอาการของความดันในกะโหลกศีรษะสูง
มีความเร่งด่วนสูง : หากมีการหนีบของกล้ามเนื้อนอกลูกตา มีความเสี่ยงต่อการตายของกล้ามเนื้อ และจำเป็นต้องผ่าตัดฉุกเฉินภายใน 24 ชั่วโมงหลังการบาดเจ็บ พบได้บ่อยในวัยรุ่นและเด็ก
ภาพซ้อน (การเห็นภาพซ้อน )ลูกตาฝ่อ (ตาโบ๋)ปวดตา ชาหรือรู้สึกผิดปกติ : ในกรณีกระดูกผนังด้านล่างหัก เส้นประสาทไทรเจมินัล แขนงที่สอง (เส้นประสาทใต้เบ้าตา ) เป็นอัมพาต ทำให้เกิดอาการชาหรือรู้สึกผิดปกติบริเวณแก้มและริมฝีปากบนด้านที่ได้รับผลกระทบอาการของเปลือกตา : เปลือกตาช้ำ เปลือกตาบวม และเลือดออกใต้ผิวหนังเปลือกตาถุงลมในเบ้าตา เบ้าตา ทำให้เปลือกตาบวมและความผิดปกติของการเคลื่อนไหวลูกตา แย่ลง
อาการแสดงทางคลินิกก่อนผ่าตัด (262 ราย) แสดงไว้ด้านล่าง 2)
อาการแสดง ความถี่ ภาพซ้อน 65.8% ข้อจำกัดการเคลื่อนไหวของลูกตา 55.1% ความรู้สึกเส้นประสาทใต้เบ้าตา ลดลง 46.2% ลูกตาจม 33.6%
หากมีเนื้อเยื่อติดค้างที่บริเวณกระดูกหัก การเคลื่อนไหวตาในแนวตั้งอาจทำให้เกิดอาการคลื่นไส้หรือหัวใจเต้นช้า (รีเฟล็กซ์ตา-หัวใจ)
Q
ทำไมภาพซ้อนจึงเกิดขึ้นในกระดูกเบ้าตาหัก?
A
สาเหตุหลักคือการจำกัดการยืดตัวเนื่องจากการติดค้างของกล้ามเนื้อนอกตาและเนื้อเยื่อเบ้าตา ที่บริเวณกระดูกหัก แม้เพียงการกักกั้นผนังกั้นเบ้าตา ภายในไขมันเบ้าตา ใกล้กล้ามเนื้อนอกตาก็สามารถทำให้เกิดการจำกัดการเคลื่อนไหวตา สาเหตุของภาพซ้อน ไม่ใช่แค่กระดูกหักเพียงอย่างเดียว แต่เป็นปัจจัยร่วม เช่น การบาดเจ็บ การบาดเจ็บของเนื้อเยื่ออ่อน พังผืด และการบาดเจ็บของเส้นประสาท 1)
สาเหตุคือการบาดเจ็บแบบทื่อต่อตาและบริเวณรอบเบ้าตา สาเหตุการบาดเจ็บ (วิเคราะห์ 268 ราย) คือ: ทำร้ายร่างกาย 35.1% (มากที่สุด), หกล้ม 21.6%, กีฬา 19.0%, อุบัติเหตุจราจร 13.8%, อุบัติเหตุจากการทำงาน 1.1% 2)
ในเด็ก สาเหตุหลักคือการหกล้ม การกระแทกด้วยเข่า อุบัติเหตุจราจร และการต่อยด้วยกำปั้น เนื่องจากผนังกระดูกบาง กระดูกหักแบบปิดจึงเกิดขึ้นบ่อย และตำแหน่งที่พบบ่อยคือกระดูกขากรรไกรบนและกระดูกเอทมอยด์ (พื้นเบ้าตา )
มีสองทฤษฎีเกี่ยวกับกลไกการเกิดกระดูกหักที่ถูกเสนอขึ้น และทั้งสองทฤษฎีได้รับการยืนยันว่าถูกต้องในการศึกษาศพ
ทฤษฎีไฮดรอลิก : กำปั้นหรือลูกบอลกระทบตาโดยตรง ทำให้ความดันในเบ้าตา เพิ่มขึ้นอย่างรวดเร็ว ส่งผลให้จุดที่อ่อนแอที่สุด (เหนือกลุ่มเส้นประสาทและหลอดเลือดใต้เบ้าตา ) แตกออกทฤษฎีการโก่งงอ : การกระแทกที่แก้มทำให้คลื่นความดันแพร่กระจายไปด้านหลัง ทำให้เกิดการกดทับกระดูกในแนวหน้า-หลัง ส่งผลให้จุดที่อ่อนแอที่สุดโก่งงอและชิ้นส่วนกระดูกถูกดันลงด้านล่าง
หลังจากได้รับบาดเจ็บกระดูกผนังเบ้าตา หัก หากคุณสั่งน้ำมูก อากาศจากโพรงไซนัสอาจเข้าไปในเบ้าตา ทำให้เกิดภาวะลมในเบ้าตา หลีกเลี่ยงการสั่งน้ำมูกเป็นเวลา 4-6 สัปดาห์หลังการบาดเจ็บ โดยเฉพาะอย่างยิ่งใน 2 สัปดาห์แรก การสั่งน้ำมูกจะทำให้ภาวะลมในเบ้าตา แย่ลงอย่างชัดเจน ใช้อุปกรณ์ป้องกันตาและใบหน้าที่เหมาะสมขณะเล่นกีฬาเพื่อป้องกันกระดูกหักบางประเภท
การตรวจตาอย่างสมบูรณ์เป็นสิ่งจำเป็น ขั้นตอนแรกคือการแยกภาวะแทรกซ้อนที่คุกคามการมองเห็น เช่น ลูกตาทะลุ และจอประสาทตาลอก
การตรวจซีทีสแกนเบ้าตา เป็นสิ่งจำเป็นสำหรับการวินิจฉัยที่แน่นอน การตรวจซีทีสแกนแนวแกนแบบบาง (1.0-1.5 มม.) พร้อมการสร้างภาพใหม่ในแนวโคโรนัลเป็นมาตรฐาน แจ้งแผนกรังสีวิทยาให้ถ่ายภาพทั้งหน้าต่างกระดูกและหน้าต่างเนื้อเยื่ออ่อน
หน้าต่างกระดูกซีที : มีประโยชน์ในการสังเกตกระดูกหักขนาดเล็ก ช่วยให้ระบุรูปร่างของกระดูกหักได้อย่างแม่นยำหน้าต่างเนื้อเยื่ออ่อนซีที : มีประโยชน์ในการสังเกตความสัมพันธ์ตำแหน่งระหว่างกระดูกและเนื้อเยื่ออ่อน สัญญาณของการเคลื่อน การเลื่อนหลุด การติดค้าง และการรัดรัดการสร้างภาพใหม่ในแนวโคโรนัลและแนวทัล : จำเป็นสำหรับการทำความเข้าใจรายละเอียดของกระดูกหักผนังด้านล่าง การตัดแนวขวางเพียงอย่างเดียวไม่เพียงพอเอ็มอาร์ไอ : ใช้เสริมเมื่อต้องการสังเกตเนื้อเยื่ออ่อนอย่างละเอียด
เมื่อปริมาตรเบ้าตา เพิ่มขึ้น 13% หรือมากกว่า ความเสี่ยงของลูกตาจมจะสูง ควรสังเกตว่าการเลื่อนหลุดทางรังสีวิทยาของกล้ามเนื้อเรกตัสส่วนล่างไม่ได้บ่งชี้ถึงความผิดปกติของการเคลื่อนไหวทางคลินิกเสมอไป
ในการสำรวจภาคตัดขวางในศัลยแพทย์ช่องปากชาวอังกฤษ 187 คน การตรวจต่างๆ ดำเนินการด้วยความถี่: ซีที 88%, เอกซเรย์ 83%, แผนภูมิเฮสส์ 75%, การตรวจวัดสายตา 65% และการปรึกษาจักษุวิทยา 60% 4)
แผนภูมิเฮสส์และการทดสอบลานสายตาเดี่ยว : เพื่อประเมินการเคลื่อนไหวของตาและภาพซ้อน อย่างเป็นกลาง ใช้เปรียบเทียบก่อนและหลังการรักษาด้วยการทดสอบดึงลูกตา : เนื่องจากการวินิจฉัยด้วยภาพและผลการตรวจทางคลินิกเพียงพอที่จะระบุข้อบ่งชี้ในการผ่าตัด และเนื่องจากเจ็บปวดเมื่อผู้ป่วยรู้สึกตัว จึงไม่ควรทำการทดสอบนี้อย่างจริงจัง
โรคที่ต้องวินิจฉัยแยก ได้แก่ เบ้าตา คั่งเลือด อัมพาตกล้ามเนื้อนอกลูกตา อัมพาตเส้นประสาท ภาพซ้อน จากการสูญเสียการรวมภาพ และกระดูกผนังด้านในเบ้าตา หัก ควรสังเกตว่าการติดค้างเป็นการวินิจฉัยทางคลินิกเท่านั้น ไม่ใช่การวินิจฉัยทางรังสีวิทยา
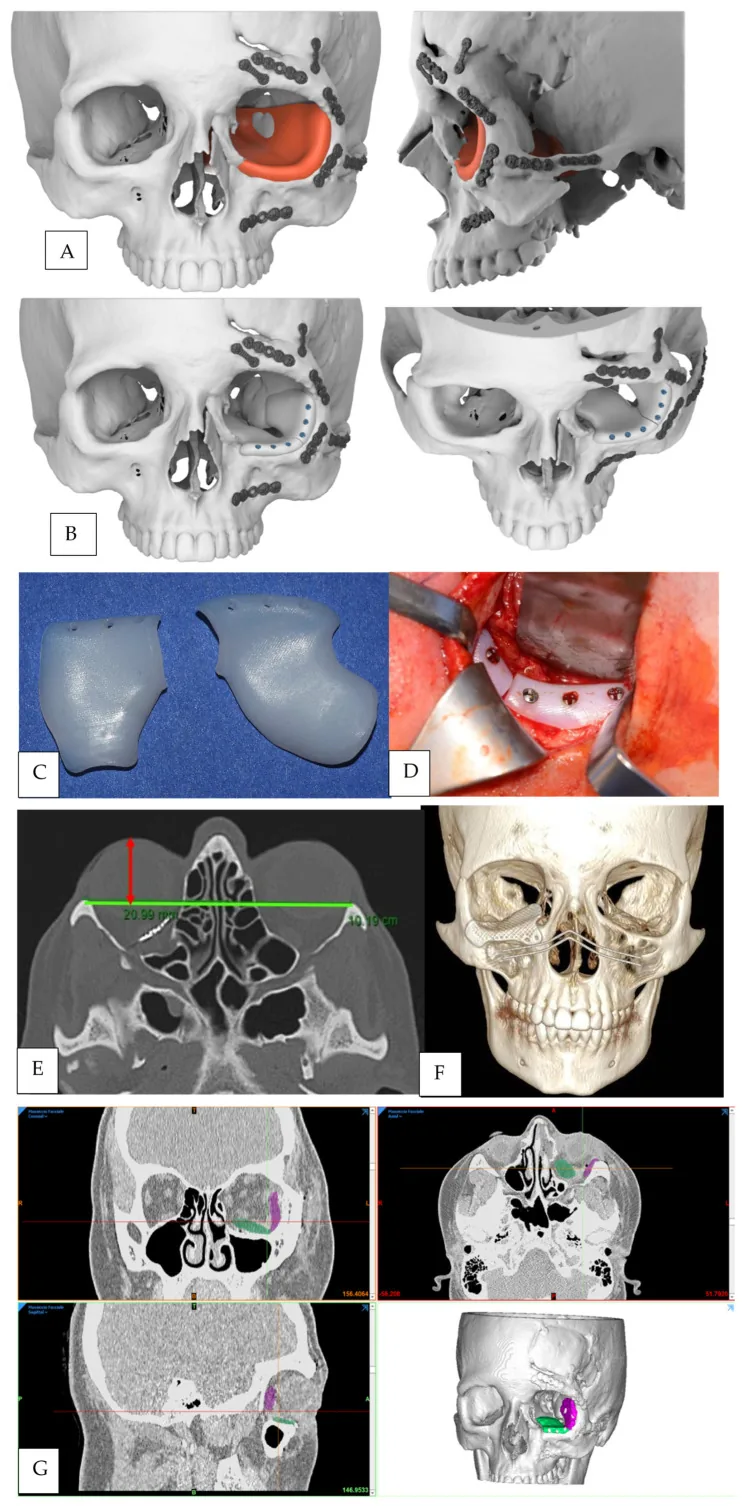
การผ่าตัดซ่อมแซมกระดูกเบ้าตาแตก: การวางแผนด้วย CT 3 มิติ, การสร้างรากฟันเทียม, การวางระหว่างผ่าตัด, CT หลังผ่าตัด D’Alpaos D, Badiali G, Ceccariglia F, Tarsitano A. Delayed Orbital Floor Reconstruction Using Mirroring Technique and Patient-Specific Implants: Proof of Concept. J Pers Med. 2024;14(5):459. Figure 1. PM
CI D: PMC11122088. DOI: 10.3390/jpm14050459. License: CC BY 4.0.
ภาพหลายแผงแสดงขั้นตอนต่อเนื่องของการผ่าตัดซ่อมแซมกระดูกเบ้าตา แตก (A) การวางแผนโครงกระดูกด้านที่บาดเจ็บโดยการสร้างภาพ CT 3 มิติจากการสะท้อนด้านปกติ (B) การออกแบบรากฟันเทียมพื้นเบ้าตา ซ้ายด้วยซอฟต์แวร์ CAD (C) รากฟันเทียมโพลีเอทิลีนความหนาแน่นสูง (HDPE) (แบ่งเป็น 2 ชิ้น) (D) การใส่รากฟันเทียมระหว่างผ่าตัดผ่านทางเยื่อบุตา (F) CT 3 มิติหลังผ่าตัดด้วยตาข่ายไทเทเนียมเฉพาะบุคคล สอดคล้องกับการสร้างผนังเบ้าตา ใหม่ (ตาข่ายไทเทเนียม, โพลีเอทิลีนพรุน) และการประเมิน CT ก่อนและหลังผ่าตัดที่กล่าวถึงในหัวข้อ “5. การรักษามาตรฐาน”
ขึ้นอยู่กับชนิดของกระดูกหักและการมีอยู่ของเนื้อเยื่อถูกหนีบ แนวทางการรักษาจะถูกกำหนดดังนี้:
สถานการณ์ การจัดการที่แนะนำ ชนิดปิดที่มีการหนีบของกล้ามเนื้อนอกลูกตา ผ่าตัดซ่อมแซมฉุกเฉินภายใน 24 ชั่วโมงหลังบาดเจ็บ มีการหนีบของเนื้อเยื่ออ่อน ผ่าตัดโดยเร็วที่สุด (โดยปกติภายใน 2 สัปดาห์) ชนิดเปิดหรือการเปลี่ยนแปลงที่ไม่สามารถกลับคืนได้เป็นสาเหตุหลัก ซ่อมแซมตั้งแต่เนิ่นๆ ก่อนเกิดแผลเป็น ภาพซ้อน เล็กน้อยและการเปลี่ยนแปลงทางภาพถ่ายรังสีเพียงเล็กน้อยสังเกตอาการ (คาดว่าจะดีขึ้นเอง)
ในกรณีที่มีความผิดปกติของการเคลื่อนไหวของลูกตาและอาการเห็นภาพซ้อน เล็กน้อย และการเปลี่ยนแปลงหลักในการถ่ายภาพสามารถกลับคืนได้ ให้ทำการสังเกตอาการ ในกระดูกหักแบบเปิดขนาดใหญ่ อาการบวมจะลดลงหลังจากได้รับบาดเจ็บ 2 สัปดาห์ และภาวะลูกตาจมจะเด่นชัดขึ้น ดังนั้นการอธิบายให้ผู้ป่วยทราบล่วงหน้าจึงเป็นสิ่งสำคัญ
สิ่งสำคัญคือต้องไม่สังเกตอาการอย่างง่ายดายในกรณีที่มีข้อบ่งชี้ในการผ่าตัดที่ชัดเจน แต่ควรส่งต่อไปยังสถานพยาบาลที่สามารถทำการผ่าตัดได้
การผ่าตัดดำเนินการภายใต้การดมยาสลบ วิธีการเข้าถึงทำโดยการกรีดผิวหนังใต้ขนตาล่างหรือกรีดเยื่อบุตา ส่วน fornix ล่างเพื่อไปถึงเยื่อหุ้มกระดูกบริเวณขอบเบ้าตา ล่าง หลังจากกรีดเยื่อหุ้มกระดูกแล้ว ขยายพื้นที่ผ่าตัดไปทางด้านหลังของเบ้าตา และใช้ไมโครคีมค่อยๆ จัดเนื้อเยื่อเบ้าตา ที่ติดอยู่ในบริเวณกระดูกหักกลับเข้าไปในเบ้าตา ชิ้นส่วนกระดูกที่เคลื่อนถูกจัดกลับเข้าที่และสร้างใหม่ด้วยวัสดุสร้างกระดูก หากกระดูกชิ้นเล็กเกินไปไม่สามารถใช้ได้ ให้แทนที่ด้วยกระดูกเทียม เยื่อหุ้มกระดูกที่เสียหายถูกเย็บหรือสร้างใหม่ด้วยแผ่นซิลิโคนหรือแผ่นที่ดูดซับได้
ในการสำรวจในสหราชอาณาจักร วิธีการเข้าถึงที่เลือกคือการกรีดใต้ขนตา 41% การกรีดขอบเบ้าตา ล่าง 37% และการกรีดผ่านเยื่อบุตา 7% 4) ในเด็ก ก็มีการใช้วิธีการเข้าถึงผ่านการกรีดเยื่อบุตา ส่วน fornix เช่นกัน วิธีการเข้าถึงผ่านโพรงอากาศขากรรไกรบน (ไซนัสพารานาซัล) ก็เป็นทางเลือกหนึ่ง รวมถึงวิธีการใส่บอลลูนในโพรงอากาศขากรรไกรบน
เกี่ยวกับระยะเวลาในการผ่าตัด การสำรวจผู้ป่วย 187 รายในสหราชอาณาจักรพบว่าการผ่าตัดหลังได้รับบาดเจ็บ 6-10 วันเป็นเรื่องที่พบบ่อยที่สุด (54%) ในขณะที่ 1-5 วันคือ 19% และ 11-14 วันคือ 16% 4)
ลักษณะของวัสดุสร้างใหม่หลักและอัตราภาวะแทรกซ้อนแสดงไว้ด้านล่าง
วัสดุ ลักษณะ อัตราภาวะแทรกซ้อนที่เกี่ยวข้องกับวัสดุ ตาข่ายไทเทเนียม ความแข็งและความสามารถในการขึ้นรูปดี เหมาะสำหรับข้อบกพร่องขนาดใหญ่ 2.4% (741 ราย) 3) โพลีเอทิลีนที่มีรูพรุน (Medpor) ยึดติดโดยการเจริญของเนื้อเยื่อเข้าไป ติดเชื้อน้อย ไม่มีรายงาน (326 ราย) 3) วัสดุที่ดูดซับได้ (Poly-L/D-lactic) เหมาะสำหรับข้อบกพร่องขนาดเล็กถึงปานกลาง ภาวะแทรกซ้อนต่ำ 3.4% (176 ราย) 3) กระดูกตนเอง (กะโหลกศีรษะ, เชิงกราน ฯลฯ) เข้ากันได้ทางชีวภาพสูง แต่การดูดซับเป็นความท้าทาย ภาวะแทรกซ้อนบริเวณผู้บริจาค 3) ซิลิโคน ราคาถูกและใช้งานง่าย 17.5% (530 ราย, ค่าสูงสุด) 3)
ในการสำรวจแพทย์ 187 คนในสหราชอาณาจักร ซิลิโคนถูกเลือกมากที่สุด 66% แต่ 66% ของแพทย์ที่แสดงความกังวลเกี่ยวกับซิลิโคนประเมินว่าซิลิโคนด้อยกว่า 4)
สเตียรอยด์ สเตียรอยด์ ใน 53% ของกรณี 4) ยาปฏิชีวนะ : ยาปฏิชีวนะป้องกันใช้ 47%, รอบผ่าตัด 53%, และหลังผ่าตัด 5 วัน 63% 4) อะม็อกซีซิลลิน/กรดคลาวูลานิกใช้บ่อยที่สุด 2)
ในการทบทวนอย่างเป็นระบบจาก 444 ราย รายงานว่าการผ่าตัดช่วยให้ตาบุ๋มดีขึ้น 85.2%, เห็นภาพซ้อน ดีขึ้น 74.8%, การจำกัดการเคลื่อนไหวของลูกตาดีขึ้น 61.6%, และความผิดปกติทางประสาทสัมผัสดีขึ้น 61.1% 2)
Q
กระดูกเบ้าตาแตกต้องผ่าตัดเสมอหรือไม่?
A
ไม่จำเป็นต้องผ่าตัดทุกครั้ง ภาพซ้อน เล็กน้อยและความผิดปกติของการเคลื่อนไหวมักดีขึ้นเอง และอาจเลือกสังเกตอาการ ข้อบ่งชี้หลักในการผ่าตัดคือกระดูกหักแบบปิดที่มีการหนีบของกล้ามเนื้อนอกลูกตา ภาพซ้อน ต่อเนื่อง หรือลูกตาจม
Q
กระดูกเบ้าตาแตกในเด็กแตกต่างจากผู้ใหญ่หรือไม่?
A
ในเด็ก กระดูกหักแบบปิด (ชนิด trapdoor) พบได้บ่อยกว่า เนื่องจากผนังกระดูกบาง กล้ามเนื้อนอกลูกตา จึงถูกหนีบได้ง่ายที่ตำแหน่งกระดูกหัก และมีอาการเฉพาะ เช่น คลื่นไส้ อาเจียน หมดสติ หัวใจเต้นช้าจากรีเฟล็กซ์เวกัส อาการทางระบบเหล่านี้ต้องระวังเพราะอาจถูกวินิจฉัยผิดว่าเป็นอาการของความดันในกะโหลกศีรษะสูง เพื่อหลีกเลี่ยงกล้ามเนื้อตาย หากยืนยันว่ามีการหนีบของกล้ามเนื้อนอกลูกตา จำเป็นต้องผ่าตัดฉุกเฉินภายใน 24 ชั่วโมงหลังได้รับบาดเจ็บ
พื้นเบ้าตา และผนังด้านในติดกับโพรงอากาศแม็กซิลลารีและเอทมอยด์ กระดูกบางมาก บริเวณเหล่านี้เป็นจุดอ่อนทางกายวิภาคที่แตกง่ายเมื่อได้รับแรงภายนอก
ทฤษฎีไฮดรอลิก (hydraulic theory)
ความดันในเบ้าตา เพิ่มขึ้นจากการกระแทก : หมัดหรือลูกบอลกระทบลูกตาโดยตรง ทำให้ลูกตาเคลื่อนไปด้านหลัง
การแตกของจุดอ่อนที่สุด : ความดันในเบ้าตา ที่เพิ่มขึ้นอย่างฉับพลันทำให้จุดที่บางที่สุดเหนือกลุ่มเส้นประสาทและหลอดเลือดใต้เบ้าตา แตกทะลุ
การยื่นของเนื้อเยื่ออ่อน : เนื้อหาในเบ้าตา (ไขมันและกล้ามเนื้อ) ยื่นผ่านรอยแตกเข้าไปในโพรงอากาศข้างจมูก
ทฤษฎีการโก่งงอ (buckling theory)
การแพร่กระจายคลื่นความดัน : คลื่นความดันจากการกระแทกทื่อที่แก้มแพร่ผ่านกระดูกไปด้านหลัง
การกดและโก่งงอของกระดูก : การกดกระดูกในแนวหน้าหลังทำให้เกิดการโก่งงอที่จุดอ่อนที่สุดของพื้นเบ้าตา ดันชิ้นกระดูกลงด้านล่าง
การเสียรูปของกระดูกโดยตรง : แตกต่างจากทฤษฎีแรงดันน้ำตรงที่ไม่จำเป็นต้องมีการกระแทกโดยตรงที่ลูกตา
กลไกของการเห็นภาพซ้อน และการเคลื่อนไหวของลูกตาผิดปกติมีดังนี้:
การจำกัดการยืดของกล้ามเนื้อนอกลูกตา : สาเหตุหลักคือการติดของกล้ามเนื้อนอกลูกตา ในบริเวณที่กระดูกหัก การบาดเจ็บหรือการกดรัดของกล้ามเนื้อนอกลูกตา เองก็อาจทำให้เกิดความผิดปกติของการหดตัวอย่างรุนแรงได้การติดของผนังกั้นเบ้าตา : ผนังกั้นในไขมันเบ้าตา เรียงตัวตามแนวตั้งและแนวนอน และการติดของผนังกั้นใกล้กล้ามเนื้อนอกลูกตา ในบริเวณที่กระดูกหักเพียงอย่างเดียวก็สามารถทำให้เกิดการจำกัดการเคลื่อนไหวของลูกตาได้ปัจจัยซับซ้อน : สาเหตุของการเห็นภาพซ้อน ไม่ได้เกิดจากกระดูกหักเพียงอย่างเดียว แต่เป็นปัจจัยซับซ้อน เช่น การบาดเจ็บ การบาดเจ็บของเนื้อเยื่ออ่อน พังผืด และการบาดเจ็บของเส้นประสาท 1)
กลไกของลูกตาจมมีดังนี้: การเคลื่อนของเนื้อเยื่อเบ้าตา เข้าไปในโพรงอากาศข้างจมูกเนื่องจากกระดูกหักทำให้ปริมาตรเบ้าตา เพิ่มขึ้น ทำให้ลูกตาเคลื่อนไปด้านหลังและเกิดลูกตาจม หากสาขาที่สองของเส้นประสาทไทรเจมินัล (เส้นประสาทใต้เบ้าตา ) ได้รับบาดเจ็บในการหักของผนังด้านล่าง จะเกิดความผิดปกติของความรู้สึกตั้งแต่แก้มถึงริมฝีปากบน
โดยทั่วไปการพยากรณ์โรคดีหากทำการผ่าตัดจัดตำแหน่งตั้งแต่เนิ่นๆ ด้วยเทคนิคที่เหมาะสม
เนื้อหาต่อไปนี้อยู่ในขั้นตอนการวิจัยหรือการทดลองทางคลินิกในปัจจุบัน และไม่ใช่การรักษามาตรฐานที่สามารถรับได้ในโรงพยาบาลทั่วไป เป็นข้อมูลอ้างอิงสำหรับผู้เชี่ยวชาญเกี่ยวกับการพัฒนาทางการแพทย์ในอนาคต
การใช้รากเทียมที่ออกแบบเฉพาะตามรูปแบบการหักของกระดูกแต่ละรายจากภาพ CT กำลังก้าวหน้า มีรายงานผลการลดระยะเวลาการผ่าตัด โดยพบว่าวิธีการขึ้นรูปก่อน (57.3±23.4 นาที) ลดลงอย่างมีนัยสำคัญเมื่อเทียบกับวิธีการขึ้นรูปด้วยมือเปล่า (99.8±28.9 นาที) 2)
วิธีการส่องกล้องผ่านทางจมูกและผ่านโพรงอากาศขากรรไกรบนกล่าวกันว่าทำให้เกิดการบาดเจ็บของเนื้อเยื่ออ่อนน้อยกว่าและความรู้สึกใต้เบ้าตา ลดลงน้อยกว่าเมื่อเทียบกับวิธีการผ่านผิวหนังแบบดั้งเดิม 2)
การสร้างกระดูกใหม่ (neo-bone) ได้รับการยืนยันหลังจากการดูดซึม Poly-L/D-กรดแลคติกอย่างสมบูรณ์ และการศึกษาใน 94 รายรายงานว่าการเคลื่อนไหวของลูกตา ภาพซ้อน และลูกตาจมดีขึ้นอย่างมีนัยสำคัญ 3)
หลักฐานที่แน่ชัดเกี่ยวกับความสัมพันธ์โดยตรงระหว่างกระดูกเบ้าตา ส่วนล่างแตกและความผิดปกติของการเคลื่อนไหวของลูกตาถือว่าไม่เพียงพอในปัจจุบัน 1) จำเป็นต้องมีการศึกษาแบบร่วมมือหลายศูนย์ในอนาคตเพื่ออธิบายพยาธิสรีรวิทยา
de Santana IHG, Viana MRM, Dias JCP, et al. Orbital floor fracture (blow out) and its repercussions on eye movement: a systematic review. Eur J Med Res. 2024;29:427.
Miran B, Toneatti DJ, Schaller B, Kalaitsidou I. Management strategies for isolated orbital floor fractures: a systematic review of clinical outcomes and surgical approaches. Diagnostics. 2025;15:3024.
Sivam A, Enninghorst N. The Dilemma of Reconstructive Material Choice for Orbital Floor Fracture: A Narrative Review. Medicines (Basel). 2022;9(1):6. doi:10.3390/medicines9010006. PMID:35049939; PMCI D:PMC8778999.
Courtney DJ, Thomas S, Whitfield PH. Isolated orbital blowout fracture s: survey and review. Br J Oral Maxillofac Surg. 2000;38:496-504.