開放型骨折
骨折片移位:影像顯示骨折片和軟組織明顯移位進入鼻竇。
眼球凹陷:由於眼眶容積擴大,眼球向後移動。隨著傷後腫脹消退,此現象變得明顯。
不可逆變化:即使觀察,組織位置也不會改變。最好在疤痕形成前進行早期復位手術。

眼眶骨折(爆裂性骨折)是眼部受到鈍性外力導致眼眶構成骨骨折的外傷性疾病。發病機制包括外力導致眶內壓增高引起骨折,以及作用點遠處發生骨折的傳達骨折兩種機制。
眼眶下壁和內壁骨壁非常薄,是此疾病的好發部位。這些部位的骨折常導致骨片向鼻竇方向明顯移位,因此也稱為眼眶爆裂性骨折。
約10%的全臉骨折為孤立性眼眶壁骨折,其中大部分發生在眼眶底。全臉骨折中30-40%涉及眼眶,孤立性眼眶底骨折佔所有眼眶骨折的22-47%。2) 在268例分析中,男性佔72%,女性佔28%,平均年齡36歲。2)
眼眶底的結構特點是:眶下神經血管束走行部位的骨厚度僅0.23毫米,後內側平均為0.37毫米,非常薄。外側平均為1.25毫米,厚度是前者的5倍以上。眼眶內壁和眶下溝的骨尤其薄,是骨折的好發部位。
基本上是同義的。「爆裂性骨折」是指眼部受到打擊導致眶內壓升高,最薄的眼眶底發生爆裂的現象。眼眶底骨折則是指其典型的骨折部位。
根據CT影像所見,骨折分為開放型和閉鎖型。
開放型骨折
骨折片移位:影像顯示骨折片和軟組織明顯移位進入鼻竇。
眼球凹陷:由於眼眶容積擴大,眼球向後移動。隨著傷後腫脹消退,此現象變得明顯。
不可逆變化:即使觀察,組織位置也不會改變。最好在疤痕形成前進行早期復位手術。
閉鎖型骨折(活板門型)
影像變化不明顯:輕微的骨移位或「外直肌缺失徵」(眼外肌看似消失)是特徵性表現。
伴有全身症狀:眼外肌被骨折部位嵌頓,因迷走神經反射引起劇烈眼痛、噁心、嘔吐、暈厥和心搏過緩。有時會被誤診為顱內壓增高。
高度緊急:伴有眼外肌嵌頓時,有肌肉壞死的風險,應在傷後24小時內進行急診手術。多見於年輕人和兒童。
術前臨床發現(262例)如下所示。2)
| 發現 | 頻率 |
|---|---|
| 複視 | 65.8% |
| 眼球運動受限 | 55.1% |
| 眶下神經感覺減退 | 46.2% |
| 眼球內陷 | 33.6% |
如果骨折部位有組織嵌頓,垂直方向的眼球運動可能引起噁心和心搏過緩(眼心反射)。
主要原因是外眼肌和眼眶組織嵌頓於骨折部位導致活動受限。即使只是眼眶脂肪內的眶隔在外眼肌附近被卡住,也可能引起眼球運動受限。複視的原因不僅是骨折本身,而是由創傷、軟組織損傷、纖維化和神經挫傷等多種因素共同導致。1)
眼球和眼眶周圍的鈍性外傷是原因。受傷原因(268例分析)依次為:毆打35.1%(最常見)、跌倒21.6%、運動19.0%、交通事故13.8%、工傷1.1%。2)
在兒童中,主要原因是跌倒、膝蓋撞擊、交通事故和拳擊。由於骨壁薄,容易發生閉合性骨折,好發部位是上頜骨和篩骨(眼眶底)。
關於骨折的發生機制,提出了兩種理論,均在屍體研究中得到證實。
完整的眼科檢查是必不可少的。第一步是排除威脅視功能的併發症,如眼球破裂和視網膜剝離。
確診必須進行眼眶CT檢查。標準方法是薄層(1.0–1.5mm)軸位CT掃描並冠狀位重建。應指示放射科同時拍攝骨窗和軟組織窗。
眼眶容積增加13%以上時,眼球內陷的風險很高。需要注意的是,下直肌的影像學脫出並不一定預示臨床運動障礙。
一項針對187名英國口腔外科醫生的橫斷面調查顯示,各項檢查的使用頻率為:CT 88%、X線83%、Hess屏75%、視力檢查65%、眼科會診60%。4)
鑑別診斷包括眼眶瘀血、眼外肌麻痺、神經麻痺、融合喪失導致的複視以及眶內壁骨折。需要注意的是,嵌頓是純粹的臨床診斷,而非影像學診斷。
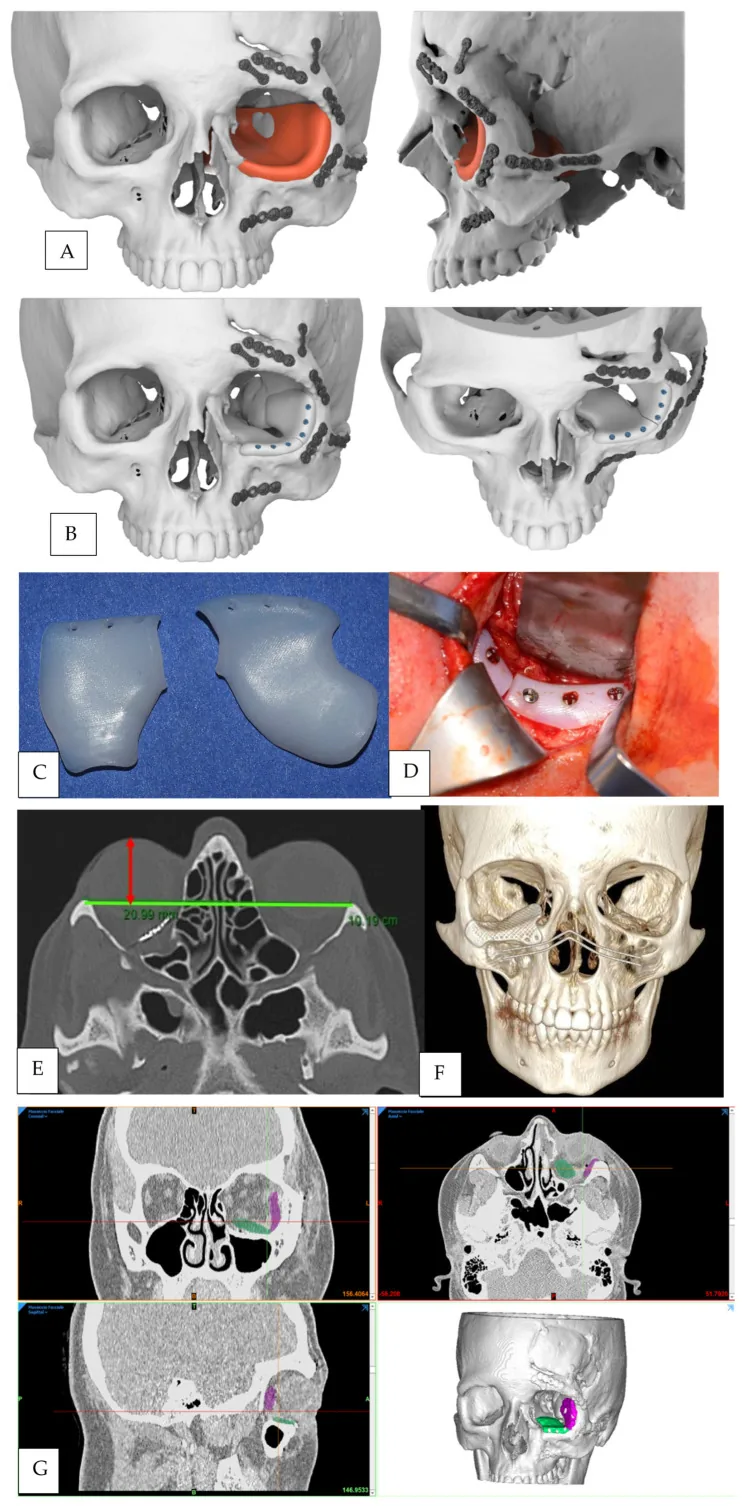
根據骨折類型與有無嵌頓,依下列方針決定治療方針。
| 情況 | 建議處理 |
|---|---|
| 閉合型,有外眼肌嵌頓 | 受傷後24小時內緊急復位手術 |
| 有軟組織嵌頓 | 儘早手術(通常在2週內) |
| 開放型/不可逆性變化為主因 | 疤痕形成前早期復位 |
| 輕度複視/輕微影像學變化 | 觀察(期待自然改善) |
對於眼球運動障礙或複視症狀輕微、影像學主要變化可逆的病例,建議觀察。在大的開放性骨折中,傷後2週水腫消退,眼球凹陷變得明顯,因此事先向患者說明很重要。
不要輕易觀察有明顯手術適應症的病例,而應將其轉送至有能力進行手術的機構。
手術在全身麻醉下進行。通過下眼瞼睫毛下皮膚切口或下方穹窿結膜切口到達眶下緣骨膜。切開骨膜後,向後擴展手術野進入眼眶,用顯微鑷將嵌頓的眼眶組織輕柔地復位到眼眶內。將移位的骨折片恢復到原位,並用骨重建材料進行重建。如果骨片太小無法使用,則用人工骨進行填充。受損的骨膜進行縫合,或用矽膠板或可吸收板重建。
英國的一項調查顯示,睫毛下切口佔41%,眶下緣切口佔37%,經結膜切口佔7%。4) 在兒童中,也採用經結膜穹窿切口入路。經上頜竇(鼻竇)入路是另一種選擇,包括上頜竇內球囊留置術。
關於手術時機,英國一項對187名患者的調查顯示,傷後6-10天手術最多(54%),1-5天佔19%,11-14天佔16%。4)
主要重建材料的特性和併發症率如下所示。
| 材料 | 特點 | 材料相關併發症率 |
|---|---|---|
| 鈦網 | 剛性和成形性好,適用於大缺損 | 2.4%(741例)3) |
| 多孔聚乙烯(Medpor) | 組織內生長固定,感染少 | 未報告(326例)3) |
| 可吸收材料(聚L/D-乳酸) | 適用於中小型缺損,併發症低 | 3.4%(176例)3) |
| 自體骨(頭顱骨、腸骨等) | 生物相容性高,但吸收是問題 | 供區併發症可能3) |
| 矽膠 | 便宜,操作容易 | 17.5%(530例,最高)3) |
一項對187名英國醫師的調查顯示,矽膠是最常選擇的材料(66%),但對矽膠表示擔憂的醫師中,66%認為矽膠較差。4)
一項對444例病例的系統性回顧報告,手術改善了眼球內陷85.2%、複視74.8%、眼球運動受限61.6%和感覺障礙61.1%。2)
並非必須手術。輕度複視和運動障礙常可自然改善,有時可選擇觀察。伴有眼外肌嵌頓的閉合性骨折、持續性複視或眼球內陷是手術的主要適應症。
兒童多見閉合性(活板門型)骨折。由於骨壁薄,眼外肌易嵌頓於骨折處,特徵性症狀包括迷走神經反射引起的噁心、嘔吐、暈厥和心動過緩。這些全身症狀易被誤診為顱內壓增高,需注意。一旦確認眼外肌嵌頓,為避免肌肉壞死,需在傷後24小時內緊急手術。
眼眶底壁和內壁毗鄰上頜竇和篩竇,骨質非常薄弱。外力作用下,這些解剖薄弱區域易發生骨折。
液壓理論
打擊導致眶內壓升高:拳頭或球直接擊打眼球,使眼球向後移位。
最薄弱處破裂:眶內壓急劇升高,導致眶下神經血管束正上方的最薄處爆裂。
軟組織疝出:眶內容物(脂肪和肌肉)經骨折處疝入鼻竇。
屈曲理論
壓力波傳播:顴部鈍挫傷產生的壓力波經骨骼向後傳播。
骨骼壓縮與屈曲:前後方向的骨骼壓縮導致眶底最薄弱處屈曲,骨片被推向下方。
直接骨骼變形:與水壓說不同,不一定需要直接撞擊眼球。
複視和眼球運動障礙的機制如下。
眼球凹陷的機制如下:骨折導致眼眶組織脫入鼻竇,眼眶容積擴大,眼球向後移動,從而產生眼球凹陷。三叉神經第二支(眶下神經)在下壁骨折中受損時,會引起從頰部到上唇的感覺障礙。
早期採用適當的手術方法進行復位手術,通常預後良好。
根據CT圖像為個別骨折形態訂製植入物的應用正在推進。據報導,與徒手成形組(99.8±28.9分鐘)相比,預成形組(57.3±23.4分鐘)的手術時間顯著縮短。2)
內視鏡下經鼻和經上頜竇入路與傳統經皮入路相比,軟組織損傷更少,眶下神經感覺減退也更少。2)
Poly-L/D-乳酸完全吸收後,確認有新骨形成,一項94例的研究報告顯示眼球運動、複視和眼球凹陷有顯著改善。3)
目前,關於眼眶底骨折與眼球運動障礙直接關聯的確切證據尚不充分。1) 未來需要透過多中心聯合研究來闡明其病理機轉。