眼科所見
複視:由眼眶底骨折導致下直肌或眼眶脂肪嵌頓於骨折處引起。垂直方向眼球運動時加重。
眼球內陷:眼眶底骨折導致眼眶內容物疝入鼻竇,眼眶容積擴大,眼球向後移位。隨著傷後水腫消退而變得明顯。
眼瞼腫脹和皮下出血:傷後立即出現。水腫消退後,眼球內陷和複視變得更加清晰。
眼球運動障礙:由眼外肌或眼眶脂肪間隔嵌頓於骨折處引起。尤其向下和向上注視受限。

ZMC骨折(顴骨上頷複合骨折)是顴骨與相鄰骨連接的四個部位同時骨折的顏面外傷。四個骨折部位如下:
由於這四個部位同時損傷,必然伴有眼眶底骨折。眼眶底骨折發生時,眼眶內容物可能疝入鼻竇,導致眼球凹陷和眼外肌嵌頓引起的複視。因此,ZMC骨折不僅是顎面外科問題,也是需要眼科管理的外傷。
ZMC骨折由直接作用於臉頰的暴力引起。主要受傷機轉包括交通事故、暴力行為、運動傷害和墜落。在顏面骨折中相對常見,多見於成年男性。
交通事故等嚴重的顏面撞擊可能合併鼻骨骨折、顴弓骨折、顱底骨折等顱顏面骨折,因此與耳鼻喉科和神經外科的協作非常重要。ZMC骨折涉及以下科別:
眼眶底骨折僅指眼眶下壁骨折。ZMC骨折是顴骨與四個連接部位(顴弓、額顴縫、眼眶下緣、眼眶底)同時骨折的複合骨折,眼眶底骨折是ZMC骨折的一個組成部分。ZMC骨折除了眼科問題外,還會引起張口受限、臉部變形等整形外科問題,因此多科別協作是必需的。
ZMC骨折的症狀大致分為眼科症狀和臉部外科症狀兩類。
眼科所見
複視:由眼眶底骨折導致下直肌或眼眶脂肪嵌頓於骨折處引起。垂直方向眼球運動時加重。
眼球內陷:眼眶底骨折導致眼眶內容物疝入鼻竇,眼眶容積擴大,眼球向後移位。隨著傷後水腫消退而變得明顯。
眼瞼腫脹和皮下出血:傷後立即出現。水腫消退後,眼球內陷和複視變得更加清晰。
眼球運動障礙:由眼外肌或眼眶脂肪間隔嵌頓於骨折處引起。尤其向下和向上注視受限。
顏面外科所見
張口痛與張口受限:顴弓骨折後凹陷的骨折片壓迫顳肌和咬肌所致。
頰部感覺異常:眶下神經(三叉神經第二分支的末梢部分)損傷導致患側頰部至上唇的感覺減退或感覺異常。
頰部扁平化:顴骨向內下方凹陷,正面觀頰部突出消失,呈現高顴骨消失的外觀。
眼眶氣腫:擤鼻時副鼻竇內的空氣進入眼眶,加重眼瞼腫脹和眼球運動障礙。
如果眼外肌或眼眶組織被嵌頓(骨折部位嚴重卡壓),垂直方向眼球運動可能誘發噁心、心搏過緩或暈厥。這在兒童中尤為明顯,需注意與顱內壓增高相鑑別。
ZMC骨折由頰部直接外力引起。顴骨通過四條縫線與顳骨、額骨和上頜骨固定,當受到強大外力時,四條縫線同時斷裂,整個顴骨向內下方凹陷。
主要受傷機制如下:
風險因素包括參與接觸性運動、駕駛和酒精相關外傷。
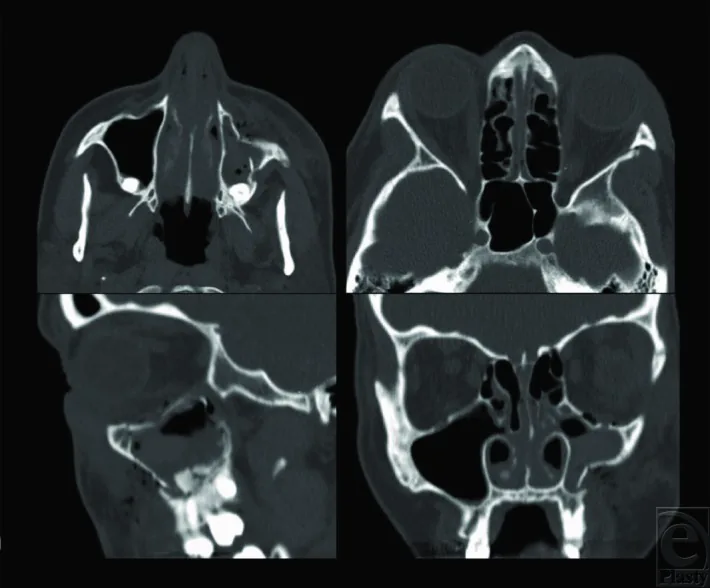
ZMC骨折的診斷結合影像學檢查和眼科功能評估。首先排除威脅視力的併發症,如眼球破裂或視網膜剝離,非常重要。
確診需要眼眶CT。CT掃描評估以下三個斷面。
| 掃描斷面 | 主要評估內容 |
|---|---|
| 水平斷面(軸位) | 顴弓、額顴縫骨折,眼眶外側壁損傷 |
| 冠狀斷面 | 眼眶底骨折範圍、眼眶內容物疝出、眼外肌嵌頓情況 |
| 矢狀斷面 | 眼眶底骨折的前後範圍、眼眶容積變化評估 |
當眼眶容積增加13%或以上時,眼球內陷的風險很高。
需要耳鼻喉科評估鼻中隔和鼻竇,神經外科排除顱內併發症,整形外科制定骨骼復位計劃。
除了CT影像診斷外,眼球運動的功能評估(Hess圖、雙眼單視野檢查)也很重要。眼球牽引試驗用於確認外眼肌嵌頓,但通常影像學和臨床所見足以判斷。此外,需要與耳鼻喉科、整形外科、神經外科協作評估,綜合判斷顱內併發症、鼻竇損傷和骨骼復位的適應症。
ZMC骨折的治療結合了眼科管理(眼眶底骨折復位)和整形外科管理(顴骨骨骼復位)。
對於眼眶底骨折的處理,根據外眼肌嵌頓的有無和症狀程度決定手術時機。
| 情況 | 建議處理 |
|---|---|
| 外眼肌嵌頓型(閉合型)骨折 | 傷後24小時內緊急復位手術 |
| 眼眶脂肪嵌頓、持續性複視、眼球內陷 | 2週內早期復位手術 |
| 輕度複視、輕微眼球內陷 | 觀察(期待自然改善) |
| 明顯面部畸形或張口受限 | 由整形外科或耳鼻喉科進行骨骼復位(時機根據症狀判斷) |
由於受傷後2週水腫消退,眼球凹陷變得明顯,因此提前向患者說明這一點很重要。
在全身麻醉下進行。經皮(下眼瞼睫毛下皮膚切口)或經結膜(下方穹窿部結膜切口)到達眶緣骨膜,將所有脫出的軟組織復位到眼眶內。復位後通過眼球牽引試驗確認嵌頓解除。
骨折修復盡可能使用骨折片進行,對於粉碎性骨折,使用矽膠板或可吸收板(聚-L/D-乳酸製成)重建眼眶底。
由耳鼻喉科或整形外科進行的骨骼復位術中,將整個顴骨提升至正常位置,並用鋼板和螺釘固定。主要入路包括Gillies法(經顳部切口提升顴弓)和直視下鋼板固定法。
ZMC骨折手術由多個科室協作進行。整個顴骨的骨骼復位(鋼板固定和顴弓提升)主要由整形外科或耳鼻喉科負責。眼科負責眼眶底骨折的復位和重建以及眼球保護。神經外科在存在顱內併發症時參與。各機構的專業設置不同,分工也有所差異,但很少由單一科室單獨負責,團隊協作是基本原則。
顴骨位於臉部突出部位,與四塊骨頭透過縫線和關節連接。這四個連接處可能成為外力的弱點。
當頰部受到直接外力時,顴骨在四個縫線處同時斷裂,並向內下方移位(凹陷)。此時會發生一系列連鎖變化:
當顴弓凹陷時,骨折片會干擾下頷骨的冠突(顳肌附著處)以及顳肌和咬肌。這會機械性地阻礙張口運動,導致張口受限和張口疼痛。
眼眶內存在穿過眼眶脂肪的隔膜(眼眶隔膜)。即使只有眼外肌附近的隔膜在骨折部位被卡住,也可能導致眼球運動受限。特別是下直肌的嵌頓會引起垂直複視,並可能誘發眼心反射(迷走神經反射)。在年輕人和兒童中,由於骨骼彈性較好,容易發生閉合型(活板門型)骨折,即骨折片復位時眼外肌可能被夾在骨折部位。這種情況下存在肌肉壞死的風險,需要在24小時內進行緊急手術。