開放性骨折
骨折片移位:骨折片和軟組織明顯移位進入鼻竇。
眼球凹陷:因眼眶內容積增大,眼球向後移動。隨著腫脹消退而變得明顯。
預後:如果沒有嵌頓,眼球運動的預後相對良好。

眼部受到鈍性外力時,眼眶構成骨可能發生骨折。眼眶下壁和內壁骨質非常薄弱,是本病的常見部位。由於骨片向鼻竇方向顯著移位,故稱為眼眶爆裂性骨折。
所有顏面骨骨折中約10%為單純眼眶壁骨折,30-40%的顏面骨骨折累及眼眶。2) 單純眼眶底骨折佔所有眼眶骨折的22-47%。2)
受傷者的性別與年齡分布(268例分析)顯示,男性佔72%,女性佔28%,平均年齡36歲。2)
眼眶底與內壁的骨骼特別薄,容易骨折。
| 部位 | 骨厚度特徵 |
|---|---|
| 眼眶底(眶下神經走行部) | 約0.23毫米(極薄) |
| 眼眶底(後內側部) | 平均0.37毫米 |
| 眼眶底(外側) | 平均1.25毫米 |
| 眼眶內壁(篩骨紙樣板) | 眼眶壁中最薄 |
眼眶內壁骨折時,篩骨紙樣板(lamina papyracea)受損。單獨發生相對罕見,常伴隨眼眶底骨折或作為複合骨折的一部分發生。
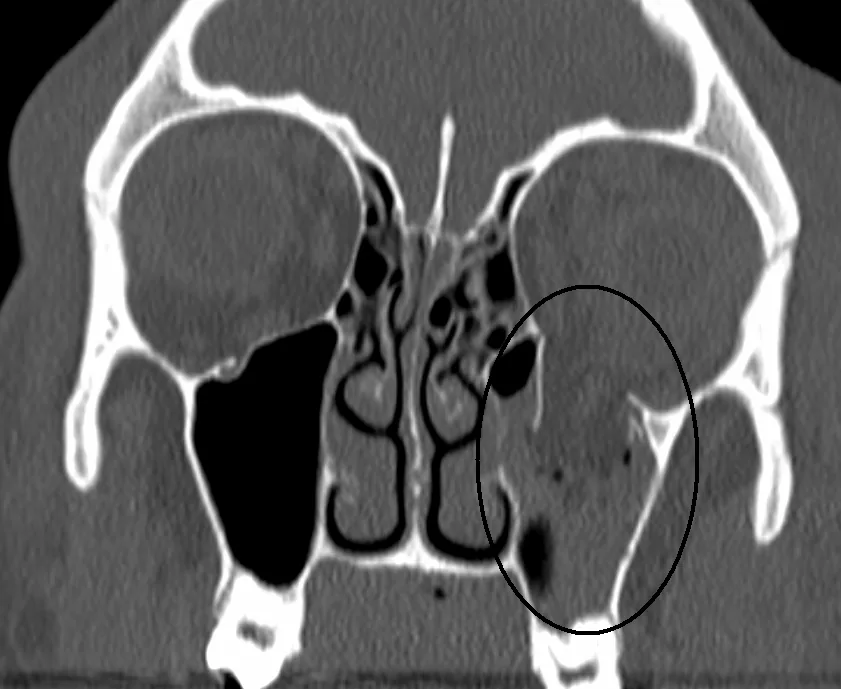
根據影像學,骨折分為開放型和閉鎖型。開放型骨折中,骨折片和軟組織明顯移位進入鼻竇。而閉鎖型骨折儘管臨床症狀顯著,但影像變化輕微,其特徵是骨折處嵌頓的外眼肌看似消失的「缺失直肌徵」。閉鎖型(活板門骨折)多見於年輕人,因骨彈性較高而易發生此形態。
兩者都是眼眶爆裂性骨折的一種類型,並非不同疾病。眼眶底骨折主要引起垂直方向眼球運動障礙和頰部至上唇的感覺減退。眼眶內壁骨折主要引起水平方向眼球運動障礙、鼻出血和皮下氣腫。兩者合併的情況也很常見。
在年輕人較常見的閉鎖性骨折,常合併因迷走神經反射引起的劇烈眼痛、噁心、嘔吐、暈厥和心搏過緩等全身症狀。需注意可能被誤診為顱內壓增高症狀。
術前臨床表現(262例中):眼球凹陷33.6%,複視65.8%,眼球運動受限55.1%,眶下神經感覺減退46.2%。2)
不同骨折類型的表現特點如下所示。
開放性骨折
骨折片移位:骨折片和軟組織明顯移位進入鼻竇。
眼球凹陷:因眼眶內容積增大,眼球向後移動。隨著腫脹消退而變得明顯。
預後:如果沒有嵌頓,眼球運動的預後相對良好。
閉鎖性骨折(活板門型)
影像學改變不明顯:骨折部位的輕微移位或直肌缺失徵是特徵性表現。
伴有全身症狀:組織嵌頓引起的迷走神經反射導致劇烈眼痛、噁心、嘔吐、暈厥和心搏過緩。
高度緊急:如果伴有眼外肌嵌頓,存在肌肉壞死風險,需緊急手術。
眼眶間隔症候群(球後出血):引起疼痛性眼球突出、眼壓升高和視神經壓迫導致的視力下降。罕見但重症病例可能發生的緊急情況。
當眼外肌嵌頓於骨折部位時,會引發眼心反射(迷走神經反射),導致噁心、嘔吐和心搏過緩。易被誤認為顱內壓增高症狀,轉診至神經外科或兒科可能延誤診斷。對於外傷後出現嘔吐的兒童,應積極懷疑眼眶骨折。
眼球或眼周區域的鈍性創傷是原因。受傷原因(268例分析):襲擊35.1%(最常見),跌倒21.6%,運動19.0%,交通事故13.8%,工作事故1.1%。2)
關於骨折的發生機制有兩種理論。
水壓理論
撞擊導致眶內壓升高:拳頭或球直接擊打眼球,使眼球向後移位。
最薄弱點破裂:眶內壓急劇升高導致眶下神經血管束正上方的最薄區域爆裂。
軟組織脫出:眶內容物通過骨折部位脫出進入鼻竇。
屈曲理論
壓力波傳播:臉頰受到鈍性創傷產生的壓力波通過骨骼向後傳播。
骨骼壓縮和屈曲:前後方向的骨骼壓縮導致眶壁最薄弱部分屈曲,骨碎片被推出。
直接骨骼變形:與水壓理論不同,不一定需要直接擊打眼球。
兩種理論在屍體研究中均被認為有效。發病機制被認為包括外力導致眶內壓升高引起骨折,以及作用點遠處發生骨折的間接骨折。
當眼眶壁骨折導致眼眶與鼻竇相通時,擤鼻子會使空氣進入眼眶,引起眼眶氣腫,導致眼眶周圍腫脹迅速加劇。應指導患者在受傷後兩週內不要擤鼻子。
必須進行完整的眼科檢查。首要步驟是排除威脅視功能的併發症,如眼球破裂或視網膜剝離。
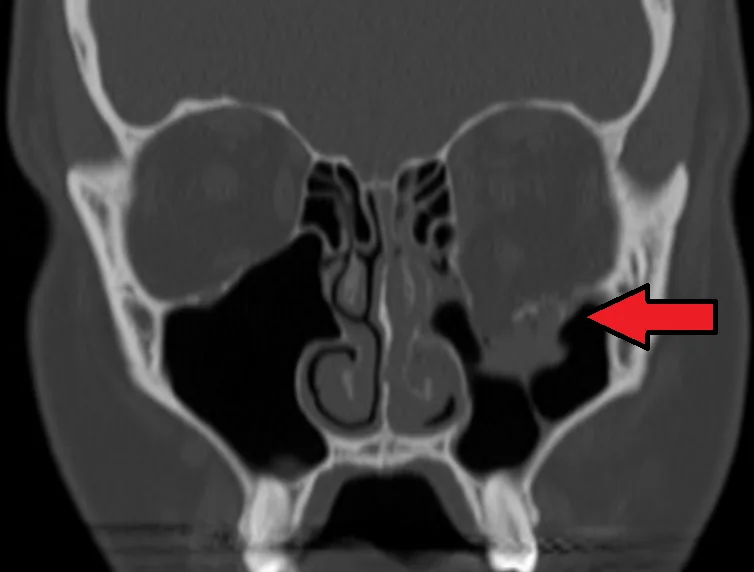
確診必須進行眼眶CT。軟組織窗用於觀察骨與軟組織的相對位置、移位、脫出、嵌頓和絞扼徵象,骨窗用於觀察細微骨折,應同時申請兩種窗條件。
眼眶容積增加13%以上時,眼球凹陷風險高。CT使用率為88%,MRI使用率為0.5%(英國調查)。4)
| 檢查方法 | 推薦等級 | 主要用途 |
|---|---|---|
| CT(軟組織窗+骨窗) | 首選 | 骨折評估、嵌頓確認、手術計劃 |
| MRI | 輔助性 | 軟組織詳細評估(排除金屬異物後) |
| 普通X光 | 不推薦 | 骨折檢出率<50% |
創傷後眼內可能存在金屬異物,基於安全考量,MRI不作為首選。CT對骨骼顯示良好,最適合評估骨折、嵌頓和球後出血。當需要額外評估如鼻竇黏液囊腫時,MRI可作為輔助檢查。
根據骨折類型和有無嵌頓,按以下原則確定治療方案。
| 情況 | 推薦處理 | 依據 |
|---|---|---|
| 閉合型伴眼外肌嵌頓 | 24小時內緊急復位手術 | 肌肉壞死風險 |
| 軟組織嵌頓(肌肉除外) | 儘早手術(通常在2週內) | 防止組織損傷 |
| 持續性眼心反射 | 立即手術 | 持續性迷走神經反射 |
| 開放型/不可逆性變化為主因 | 疤痕形成前早期復位 | 恢復眼球運動 |
| 輕度複視/可逆性影像學變化 | 觀察追蹤 | 預期可自然改善 |
伴有眼外肌嵌頓的閉合性骨折有肌肉壞死的風險,應在傷後24小時內進行緊急復位手術。眼外肌以外的眼眶軟組織嵌頓時,應儘早(通常在2週內)手術。
英國調查顯示,54%的患者在傷後6~10天選擇手術。4) 手術延遲會惡化預後。14天內修復時眼球內陷殘留率約為20%,而6個月後修復時殘留率約為72%。4)
在全身麻醉下進行。經皮或經結膜到達眼眶緣骨膜,切開骨膜後將手術視野向眼眶後方展開。術中,將所有脫出的軟組織復位至眼眶內,將移位的骨折片復位,並使用骨重建材料修復。破損的骨膜可縫合或使用矽膠板或可吸收板重建。
英國調查中的入路選擇:睫毛下41%、眼眶下37%、經結膜7%。4)
開放式入路
適應症:內壁下部及眼眶底複合骨折。
切口:睫毛下切口或經結膜切口(眼眶內壁下部),經淚阜切口(單純內壁骨折)。
優點:手術時間、住院時間和費用略有優勢。
併發症:眼瞼位置異常、眼眶下神經感覺異常。睫毛下切口有疤痕性外翻的風險。
內視鏡入路
步驟:鉤突切除→篩竇切除術→確定骨折部位→疝出組織復位→植入物放置。
優點:可用於早期修復,眼球牽拉少。適用於內壁骨折和活板門骨折。軟組織損傷和感覺減退較少。2)
確認:通過牽拉試驗和脈衝試驗確認眼球運動和植入物位置。
限制:不適用於大的缺損。
主要重建材料的特性和併發症發生率如下所示。
| 材料 | 特點 | 材料相關併發症率 |
|---|---|---|
| 鈦網 | 剛性與成形性良好,適合大缺損 | 2.4%(741例)3) |
| 多孔聚乙烯(Medpor) | 組織內生長固定,感染少 | 無報告(326例)3) |
| 可吸收材料(聚L/D-乳酸、PLLA) | 適合中小缺損,低併發症 | 3.4%(176例)3) |
| 自體骨(頭顱骨、腸骨等) | 生物相容性高,但吸收是課題 | 有供區併發症3) |
| 矽膠 | 便宜、操作容易 | 17.5%(530例,最高值)3) |
英國調查中66%偏好矽膠,但66%的手術醫師認為其較差。4) 植入物移除原因為脫出70%、感染46%。4)
一項針對444例的系統性回顧報告,手術改善眼球內陷85.2%、複視74.8%、眼球運動限制61.6%、感覺障礙61.1%。2)
不一定需要手術。輕度複視和運動障礙常可自然改善,有時選擇觀察。伴有眼外肌嵌頓的閉鎖性骨折、持續性複視或眼球內陷是手術的主要適應症。
眼眶爆裂性骨折的發生有兩種機轉,屍體研究均證實:外力導致眶內壓升高,以及作用點遠處的間接骨折。
複視的原因並非單純由骨折引起,而是被認為由多種因素共同導致。
眼眶底和內側壁骨折導致眼眶內容物疝入鼻竇。眼眶容積擴大使眼球向後移動,導致眼球內陷。一般認為眼眶容積增加13%以上時會發生眼球內陷。
眼眶內側壁(篩骨紙板)是眼眶壁中最薄的部分,眼眶骨折按定義屬於不涉及眶緣的純內部骨折(爆裂性骨折)。
基於CT影像根據個別骨折形態訂製的植入物的應用正在進展中。據報告,手術時間縮短,與徒手成形法(99.8±28.9分鐘)相比,預成形法(57.3±23.4分鐘)顯著縮短。2)
內視鏡下經鼻及經上頷竇途徑與傳統經皮途徑相比,軟組織損傷較少,眶下神經感覺減退也較少。2) 尤其對內側壁骨折和活板門骨折有效,預計未來將普及。
Sivam和Enninghorst(2022)對66項研究、3870例病例的敘述性綜述顯示,聚-L/D-乳酸完全吸收後確認有新骨形成,眼球運動、複視和眼球內陷均有顯著改善。3)
de Santana等人(2024)的系統性回顧認為,目前關於眶底骨折與眼球運動障礙直接關聯的確定性證據不足。1) 未來需要透過多中心研究來闡明其病理生理學。