开放性骨折
骨折片移位:骨折片和软组织明显移位进入鼻窦。
眼球内陷:由于眶内容积增大,眼球向后移动。随着肿胀消退而变得明显。
预后:如果没有嵌顿,眼球运动的预后相对良好。

眼部受到钝性外力时,眼眶构成骨可能发生骨折。眼眶下壁和内壁骨质非常薄弱,是本病的常见部位。由于骨片向鼻窦方向显著移位,故称为眼眶爆裂性骨折。
所有面骨骨折中约10%为单纯眼眶壁骨折,30-40%的面骨骨折累及眼眶。2) 单纯眼眶底骨折占所有眼眶骨折的22-47%。2)
受伤者的性别和年龄分布(268例分析)显示,男性占72%,女性占28%,平均年龄36岁。2)
眼眶底壁和内壁的骨骼特别薄,容易骨折。
| 部位 | 骨厚度特征 |
|---|---|
| 眼眶底(眶下神经走行部) | 约0.23毫米(极薄) |
| 眼眶底(后内侧部) | 平均0.37毫米 |
| 眼眶底(外侧) | 平均1.25毫米 |
| 眼眶内壁(筛骨纸样板) | 眼眶壁中最薄 |
眼眶内壁骨折时,筛骨纸样板(lamina papyracea)受损。单独发生相对罕见,常伴有眼眶底骨折或作为复合骨折的一部分发生。
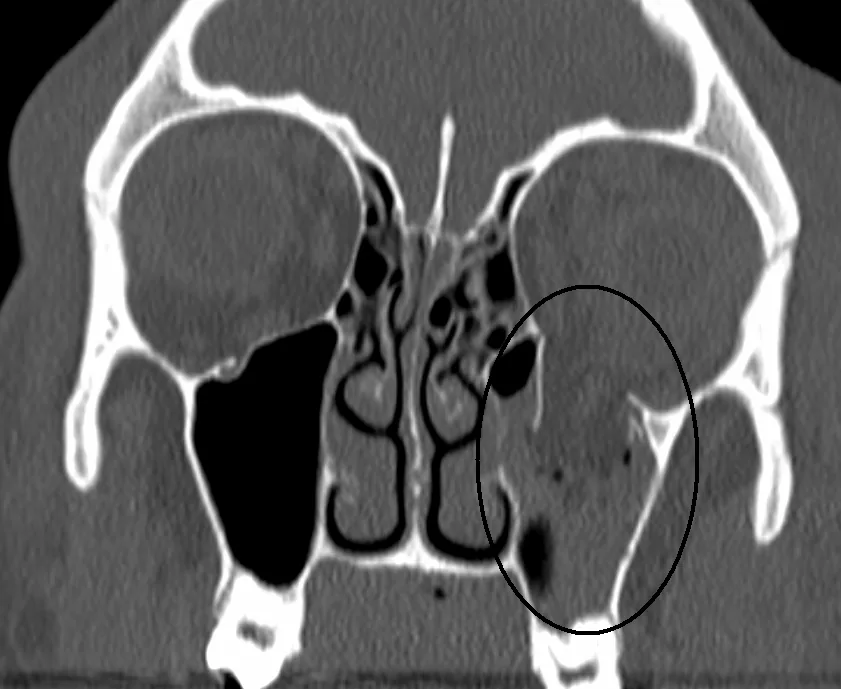
根据影像学,骨折分为开放型和闭合型。开放型骨折中,骨折片和软组织明显移位进入鼻窦。而闭合型骨折尽管临床症状显著,但影像学改变轻微,其特征是骨折处嵌顿的外直肌看似消失的“缺失直肌征”。闭合型(活板门骨折)多见于年轻人,因骨弹性较高而易发生此形态。
两者都是眼眶爆裂性骨折的一种类型,并非不同疾病。眼眶底骨折主要引起垂直方向眼球运动障碍和颊部至上唇的感觉减退。眼眶内壁骨折主要引起水平方向眼球运动障碍、鼻出血和皮下气肿。两者合并的情况也很常见。
在年轻人中更常见的闭合性骨折,常伴有因迷走神经反射引起的剧烈眼痛、恶心、呕吐、晕厥和心动过缓等全身症状。需注意可能被误诊为颅内压增高症状。
术前临床表现(262例中):眼球内陷33.6%,复视65.8%,眼球运动受限55.1%,眶下神经感觉减退46.2%。2)
不同骨折类型的表现特点如下所示。
开放性骨折
骨折片移位:骨折片和软组织明显移位进入鼻窦。
眼球内陷:由于眶内容积增大,眼球向后移动。随着肿胀消退而变得明显。
预后:如果没有嵌顿,眼球运动的预后相对良好。
闭合性骨折(活板门型)
影像学改变不明显:骨折部位的轻微移位或直肌缺失征是特征性表现。
伴有全身症状:组织嵌顿引起的迷走神经反射导致剧烈眼痛、恶心、呕吐、晕厥和心动过缓。
高度紧急:如果伴有眼外肌嵌顿,存在肌肉坏死风险,需紧急手术。
眼眶间隔综合征(球后出血):引起疼痛性眼球突出、眼压升高和视神经压迫导致的视力下降。罕见但重症病例可能发生的紧急情况。
当眼外肌嵌顿于骨折部位时,会引发眼心反射(迷走神经反射),导致恶心、呕吐和心动过缓。易被误认为颅内压增高症状,转诊至神经外科或儿科可能延误诊断。对于外伤后出现呕吐的儿童,应积极怀疑眼眶骨折。
眼球或眼周区域的钝性创伤是原因。受伤原因(268例分析):袭击35.1%(最常见),跌倒21.6%,运动19.0%,交通事故13.8%,工作事故1.1%。2)
关于骨折的发生机制有两种理论。
水压理论
冲击导致眶内压升高:拳头或球直接击打眼球,使眼球向后移位。
最薄弱点破裂:眶内压急剧升高导致眶下神经血管束正上方的最薄区域爆裂。
软组织脱出:眶内容物通过骨折部位脱出进入鼻窦。
屈曲理论
压力波传播:脸颊受到钝性创伤产生的压力波通过骨骼向后传播。
骨骼压缩和屈曲:前后方向的骨骼压缩导致眶壁最薄弱部分屈曲,骨碎片被推出。
直接骨骼变形:与水压理论不同,不一定需要直接击打眼球。
两种理论在尸体研究中均被认为有效。发病机制被认为包括外力导致眶内压升高引起骨折,以及作用点远处发生骨折的间接骨折。
当眼眶壁骨折导致眼眶与鼻窦相通时,擤鼻会使空气进入眼眶,引起眼眶气肿,导致眶周肿胀迅速加重。应指导患者在伤后两周内不要擤鼻。
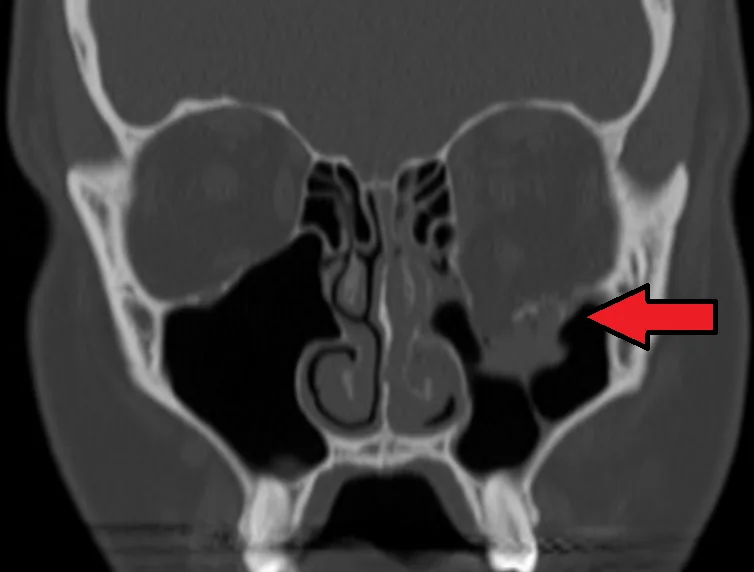
必须进行全面的眼科检查。首要步骤是排除威胁视功能的并发症,如眼球破裂或视网膜脱离。
确诊必须进行眼眶CT。软组织窗用于观察骨与软组织的相对位置、移位、疝出、嵌顿和绞窄征象,骨窗用于观察细微骨折,应同时申请两种窗条件。
眼眶容积增加13%以上时,眼球内陷风险高。CT使用率为88%,MRI使用率为0.5%(英国调查)。4)
| 检查方法 | 推荐等级 | 主要用途 |
|---|---|---|
| CT(软组织窗+骨窗) | 首选 | 骨折评估、嵌顿确认、手术计划 |
| MRI | 辅助性 | 软组织详细评估(排除金属异物后) |
| 普通X线 | 不推荐 | 骨折检出率<50% |
创伤后眼内可能存在金属异物,出于安全考虑,MRI不作为首选。CT对骨骼显示良好,最适合评估骨折、嵌顿和球后出血。当需要额外评估如鼻窦黏液囊肿时,MRI可作为辅助检查。
根据骨折类型和有无嵌顿,按以下原则确定治疗方案。
| 情况 | 推荐处理 | 依据 |
|---|---|---|
| 闭合型伴眼外肌嵌顿 | 24小时内紧急复位手术 | 肌肉坏死风险 |
| 软组织嵌顿(肌肉除外) | 尽早手术(通常在2周内) | 防止组织损伤 |
| 持续性眼心反射 | 立即手术 | 持续性迷走神经反射 |
| 开放型/不可逆性变化为主因 | 瘢痕形成前早期复位 | 恢复眼球运动 |
| 轻度复视/可逆性影像学改变 | 观察随访 | 预期可自然改善 |
伴有眼外肌嵌顿的闭合性骨折有肌肉坏死的风险,应在伤后24小时内进行紧急复位手术。眼外肌以外的眼眶软组织嵌顿时,应尽早(通常在2周内)手术。
英国调查显示,54%的患者在伤后6~10天选择手术。4) 手术延迟会恶化预后。14天内修复时眼球内陷残留率约为20%,而6个月后修复时残留率约为72%。4)
在全身麻醉下进行。经皮或经结膜到达眶缘骨膜,切开骨膜后将术野向眶后方展开。术中,将所有脱出的软组织复位至眶内,将移位的骨折片复位,并用骨重建材料修复。破损的骨膜可缝合或使用硅胶板或可吸收板重建。
英国调查中的入路选择:睫毛下41%、眶下37%、经结膜7%。4)
开放入路
适应症:内壁下部及眶底复合骨折。
切口:睫毛下切口或经结膜切口(眶内壁下部),经泪阜切口(单纯内壁骨折)。
优点:手术时间、住院时间和费用略有优势。
并发症:眼睑位置异常、眶下神经感觉异常。睫毛下切口有瘢痕性外翻的风险。
内镜入路
步骤:钩突切除→筛窦切除术→确定骨折部位→疝出组织复位→植入物放置。
优点:可用于早期修复,眼球牵拉少。适用于内壁骨折和活板门骨折。软组织损伤和感觉减退较少。2)
确认:通过牵拉试验和脉冲试验确认眼球运动和植入物位置。
限制:不适用于大的缺损。
主要重建材料的特性和并发症发生率如下所示。
| 材料 | 特点 | 材料相关并发症率 |
|---|---|---|
| 钛网 | 刚性和成形性好,适合大缺损 | 2.4%(741例)3) |
| 多孔聚乙烯(Medpor) | 组织内生长固定,感染少 | 无报告(326例)3) |
| 可吸收材料(聚L/D-乳酸、PLLA) | 适合中小缺损,并发症低 | 3.4%(176例)3) |
| 自体骨(颅骨、髂骨等) | 生物相容性高,但吸收是问题 | 存在供区并发症3) |
| 硅胶 | 便宜、操作简便 | 17.5%(530例,最高值)3) |
英国调查中66%偏好硅胶,但66%的手术医生认为其劣等。4) 植入物取出原因为脱出70%、感染46%。4)
一项针对444例的系统评价报告,手术改善了眼球内陷85.2%、复视74.8%、眼球运动受限61.6%、感觉障碍61.1%。2)
并非必须手术。轻度复视和运动障碍常可自然改善,有时选择观察。伴有眼外肌嵌顿的闭合性骨折、持续性复视或眼球内陷是手术的主要适应症。
眼眶爆裂性骨折的发生有两种机制,尸体研究均证实:外力导致眶内压增高,以及作用点远处的间接骨折。
复视的原因并非单纯由骨折引起,而是被认为由多种因素共同导致。
眼眶底和内侧壁骨折导致眼眶内容物疝入鼻窦。眼眶容积扩大使眼球向后移动,导致眼球内陷。一般认为眼眶容积增加13%以上时会发生眼球内陷。
眼眶内侧壁(筛骨纸板)是眼眶壁中最薄的部分,眼眶骨折按定义属于不涉及眶缘的纯内部骨折(爆裂性骨折)。
基于CT图像根据个体骨折形态定制的植入物的应用正在推进。据报道,手术时间缩短,与徒手成形法(99.8±28.9分钟)相比,预成形法(57.3±23.4分钟)显著缩短。2)
内镜下经鼻和经上颌窦入路与传统经皮入路相比,软组织损伤更少,眶下神经感觉减退也更少。2) 尤其对内侧壁骨折和活板门骨折有效,预计未来将得到普及。
Sivam和Enninghorst(2022)对66项研究、3870例病例的叙述性综述显示,聚-L/D-乳酸完全吸收后确认有新骨形成,眼球运动、复视和眼球内陷均有显著改善。3)
de Santana等人(2024)的系统评价认为,目前关于眶底骨折与眼球运动障碍直接关联的确定性证据不足。1) 未来需要通过多中心研究来阐明其病理生理学。