液压说
机制:眶周外部冲击→眶内压升高→压力传递至眶底和内壁→骨折。
依据:外侧壁和眶顶足够厚而能承受,但薄的内壁和底壁先破裂。

眶内壁骨折是指构成眶内侧壁的筛骨纸样板的骨折。眶下壁和内壁的骨质非常薄,是该病的好发部位。筛骨纸样板最薄处可达0.2mm,对钝性外力脆弱。
单独发生相对罕见,多数情况下伴有眶底骨折或作为复合骨折的一部分发生。也可能合并额骨、鼻筛骨和上颌骨的骨折。不涉及眶缘的眶内骨折称为“爆裂性骨折”。
原因几乎均为眶周钝性外伤。交通事故、体育活动、暴力、坠落、跌倒事故是主要受伤机制。男性多见,接触性运动是典型风险因素。根据面部发育和副鼻窦气化状态,骨折模式因年龄而异。
眶内壁骨折和眶底骨折(09-24)均为爆裂性骨折的一种,但损伤的副鼻窦、嵌顿的外眼肌以及产生的症状不同。
| 项目 | 眼眶底骨折 | 眼眶内壁骨折 |
|---|---|---|
| 鼻窦 | 上颌窦 | 筛窦 |
| 嵌顿的眼外肌 | 下直肌和下斜肌 | 内直肌 |
| 主要症状 | 上下复视 | 水平复视 |
| 感觉障碍 | 眶下神经(颊部至上唇) | 罕见 |
眶底骨折是眶底(上颌骨)的骨折,而眶内壁骨折是筛骨纸样板的骨折。两者常合并发生。眶底骨折容易引起眶下神经区域的感觉异常,而眶内壁骨折由于内直肌嵌顿,主要表现为水平方向的眼球运动障碍。
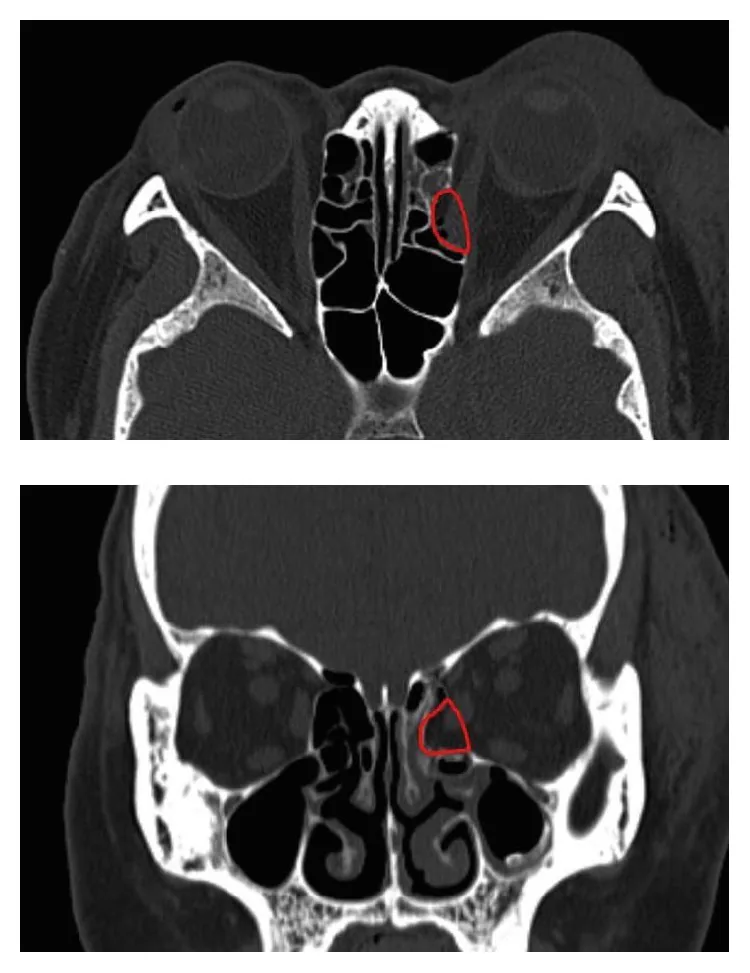
单纯的内壁骨折可能无症状。
眶内壁骨折导致眼眶与副鼻窦相通,擤鼻时空气进入眼眶,引起眼眶气肿,导致眶周肿胀迅速加重。建议骨折后两周内不要擤鼻。
外眼肌嵌顿于骨折部位时,会引发眼心反射(迷走神经反射),导致恶心、呕吐、心动过缓。这些症状易被误认为颅内压增高,导致患者被转诊至神经外科或儿科而延误诊断。对于外伤后出现呕吐的儿童,应积极怀疑合并眼眶骨折6)。
眶内壁骨折的发病机制有两种理论:液压说和屈曲说。多数情况下是两种机制共同作用的结果。
液压说
机制:眶周外部冲击→眶内压升高→压力传递至眶底和内壁→骨折。
依据:外侧壁和眶顶足够厚而能承受,但薄的内壁和底壁先破裂。
屈曲说
机制:直接作用于眶缘的力→传递到更脆弱的眶底和眶内壁→骨折。
依据:作用于眶缘的力沿眶壁传播,集中在薄弱区域。
眶内壁骨折尤其容易因鼻梁部的打击等内侧方向的外力而发生。骨折类型分为粉碎性骨折、铰链状骨折、爆入性骨折和活板门骨折。粉碎性骨折最常见,骨碎片和眶内容物疝入筛窦。闭合性骨折多见于年轻人,当骨骼恢复原状时,外眼肌或软组织可能被卡在裂缝中。
眼眶CT(计算机断层扫描)是诊断骨折的主要工具。用于评估骨折的部位和大小、外眼肌嵌顿以及球后出血。对于制定手术修复计划也至关重要。必须包括冠状面和矢状面扫描,以检查软组织是否疝入筛窦以及内直肌是否嵌顿。
各影像学检查方法的特点如下所示。
| 检查方法 | 推荐等级 | 主要用途 |
|---|---|---|
| CT(包括冠状面和矢状面) | 首选 | 骨折评估、嵌顿、手术计划 |
| 普通X线 | 不推荐 | 骨折检出率低于50% |
| MRI | 辅助性 | 鼻窦黏液囊肿等额外评估 |
CT应同时包括软组织窗(评估骨与软组织的位置关系、移位、疝出、嵌顿和绞窄)和骨窗(观察细微骨折)。眶脂肪疝入筛窦和上颌窦的征象在CT软组织窗中确认。筛窦不透光在普通X线上也可能观察到,但敏感性低,所获信息与辐射暴露不相称。由于担心未知的金属性眼内异物,MRI不作为外伤后的首选检查。
CT扫描以横断面为基础,但若冠状面有用,可通过三维重建获得。脑窗可能不显示眶脂肪,切换至软组织窗(调整窗宽)有助于评估眶脂肪和眶内气肿的状态。
影像学分类包括开放型(骨折片和软组织明显向鼻窦移位)和闭合型(影像学改变轻微,软组织嵌顿于轻微移位的骨折处,表现为缺失直肌征)。
眶周外伤史加上水平方向眼球运动障碍、气肿和眼球内陷提示内壁骨折。确诊依靠放射学检查。
复视评估可采用遮盖法、双眼单视野检查和Hess红绿试验(最精确)。Hess图表显示内直肌麻痹模式(外展受限),并评估嵌顿程度。
外伤后眼内可能存在金属异物,从安全性考虑,MRI不作为首选。CT对骨骼显示良好,最适合评估骨折、嵌顿和球后出血。当需要额外评估如鼻窦黏液囊肿时,可辅助使用MRI。
以下情况适合保守治疗:
保守治疗的基本指导包括:伤后2周内不要擤鼻涕。目的是防止眼眶气肿和鼻窦内非无菌组织进入眼眶。抗生素的作用存在争议。有报道称类固醇(泼尼松龙1 mg/kg,10天)可减轻水肿,有助于识别嵌顿患者。眼眶气肿通常1-2周内自行吸收。
手术适应证的判断标准如下:
| 分类 | 条件 | 手术时机 |
|---|---|---|
| 急诊手术 | 闭合性骨折伴眼外肌嵌顿 | 伤后24小时内 |
| 早期手术 | 软组织嵌顿(非肌肉) | 通常在2周内 |
| 早期手术 | 持续性眼心反射 | 尽快 |
| 早期手术 | 有症状的复视伴牵拉试验阳性 | 理想情况下在2周内 |
| 早期手术 | CT证实眼外肌嵌顿 | 尽快 |
| 早期手术 | 开放性骨折伴不可逆性眼球运动障碍 | 在瘢痕形成前复位 |
| 择期手术 | 大骨折导致眼球内陷 | 2周后仍可进行 |
如果合并眼球破裂、眼内损伤或内科合并症,可能会推迟手术。即使是陈旧性病例,也可能有手术指征,需通过影像学检查判断。
手术延迟会恶化预后。14天内修复的眼球内陷残留率约为20%,而6个月以上修复则约为72%。关于手术时机的研究报告称,2周内手术的患者复视缓解率为58%,而4周后仅为38.1%。Damgaard等人对442例病例进行的系统评价和荟萃分析也显示,14天后的延迟手术组术后复视残留的比值比显著升高至3.3 2)。
开放入路
适应症:内壁下部及眶底复合骨折。
切口:睫毛下切口或经结膜切口(内壁下部),经泪丘入路或经内眦切口(Lynch切口)或Kroum切口(单纯内壁骨折)。经泪丘入路不留皮肤瘢痕,可从内壁到眶底广泛暴露,并发症率低 3) 4)。
并发症:眼睑位置异常、眶下神经感觉异常(2-8周改善)。睫毛下切口有瘢痕性外翻的风险。Lynch切口需注意内眦部瘢痕。
优点:手术时间、住院时间和费用略有优势。
内镜入路
步骤:钩突切除→筛窦开放术(ethmoidectomy)→确定骨折部位→还纳脱出组织→植入物置入(如硅胶、美乐适、Medpor等)。
确认:通过牵拉试验(forced duction test)和脉冲试验(pulse test)确认眼球运动和植入物位置。
并发症:上颌窦炎(窦道引流障碍)、骨片进入眼眶、术后需要鼻腔填塞。植入物过大时,包括脱出(extrusion)在内的并发症增加。
优点:可用于早期修复,对眼球牵拉小。适用于内壁骨折和活板门骨折。不适用于大的缺损5)。
经皮或经结膜到达眶缘骨膜,切开骨膜后将术野向后扩展。还纳脱出的眶脂肪和内直肌,将骨片复位,然后用人工骨或可吸收板重建骨壁。广泛使用以生物可吸收聚合物(聚左旋乳酸PLLA)为主要成分的可吸收植入物或硅胶片重建眶壁。
在闭合性骨折且证实有眼外肌嵌顿时,由于存在肌肉坏死风险,需要在伤后24小时内进行紧急手术。另一方面,无嵌顿的病例可推迟至2周后。手术延迟会恶化预后,因此应迅速做出手术决策。
眶内壁是眶壁中最薄的,主要由筛骨纸板(lamina papyracea)构成。爆裂性骨折(blow-out fracture)的定义是不涉及眶缘的纯内部骨折。当眶内压升高时,最薄的筛骨纸板首先破裂,内直肌和眶脂肪嵌顿于筛窦内。
不同骨折类型的病理生理如下。
眼球内陷的发生机制是眼眶内容物疝入鼻窦,导致眼眶容积增大,眼球向后移位。当眼眶容积增加13%以上时,会发生眼球内陷。
眼眶脂肪中存在薄薄的隔膜(眼眶隔膜)。当眼外肌附近的隔膜被卡住时,即使肌肉本身没有嵌顿,也会出现眼球运动受限。内直肌严重绞窄可导致肌肉坏死,并遗留永久性外展受限(水平复视)。早期复位手术可改善复视和眼球内陷,但如果发生内直肌坏死,则会导致永久性复视。
Yu DY, Chen CH, Tsay PK, Leow AM, Pan CH, Chen CT. Surgical Timing and Fracture Type on the Outcome of Diplopia After Orbital Fracture Repair. Ann Plast Surg. 2016;76 Suppl 1:S91-5. PMID: 26808744.
Damgaard OE, Larsen CG, Felding UA, Toft PB, von Buchwald C. Surgical Timing of the Orbital “Blowout” Fracture: A Systematic Review and Meta-analysis. Otolaryngol Head Neck Surg. 2016;155(3):387-90. PMID: 27165680.
Nguyen DC, Shahzad F, Snyder-Warwick A, Patel KB, Woo AS. Transcaruncular Approach for Treatment of Medial Wall and Large Orbital Blowout Fractures. Craniomaxillofac Trauma Reconstr. 2016;9(1):46-52. PMID: 26889348; PMCID: PMC4755730.
Lee K, Snape L. Efficacy of Transcaruncular Approach to Reconstruct Isolated Medial Orbital Fracture. J Maxillofac Oral Surg. 2010;9(4):355-8. PMID: 22190773; PMCID: PMC3244106.
Bonsembiante A, Valente L, Ciorba A, Galiè M, Pelucchi S. Transnasal Endoscopic Approach for the Treatment of Medial Orbital Wall Fractures. Ann Maxillofac Surg. 2019;9(2):248-251. PMID: 31909026; PMCID: PMC6933993.
Basnet A, Chug A, Simre S, Vyas A, Shrestha S. Comprehensive Management of Pediatric Orbital Fractures: A Case Series and Review of Literature. Cureus. 2024;16(4):e57842. PMID: 38725748; PMCID: PMC11081518.