نظرية الضغط الهيدروليكي
الآلية: صدمة خارجية حول الحجاج ← ارتفاع الضغط داخل الحجاج ← انتقال الضغط إلى قاع الحجاج وجداره الإنسي ← كسر.
الدليل: الجدار الجانبي وسقف الحجاج سميكان بما يكفي لتحمل الضغط، بينما الجدار الإنسي والقاع الرقيقان ينهاران أولاً.

كسر الجدار الداخلي للمحجر (orbital medial wall fracture) هو كسر في الصفيحة الورقية للعظم الغربالي (lamina papyracea) التي تشكل الجدار الإنسي للمحجر. الجدران السفلية والداخلية للمحجر رقيقة جدًا وتكون مواقع شائعة لهذا المرض. يصل سمك الصفيحة الورقية في أنحف أجزائها إلى 0.2 مم، وهي هشة أمام القوى الخارجية غير الحادة.
الحدوث المنفرد نادر نسبيًا، وفي معظم الحالات يحدث مع كسر قاع المحجر أو كجزء من كسر مركب. قد يترافق مع كسور في العظم الجبهي، العظم الأنفي الغربالي، والفك العلوي. يُسمى كسر المحجر الذي لا يشمل حافة المحجر “كسر الانفجار” (blow-out fracture).
السبب في الغالب هو صدمة غير حادة حول المحجر. حوادث السيارات، الأنشطة الرياضية، العنف، السقوط، وحوادث السقوط هي آليات الإصابة الرئيسية. أكثر شيوعًا عند الذكور، والرياضات التماسية هي عامل خطر رئيسي. تختلف أنماط الكسر حسب العمر بسبب تطور الوجه وحالة تهوية الجيوب الأنفية.
كسر الجدار الداخلي للمحجر وكسر قاع المحجر (09-24) هما نوعان من كسر الانفجار، لكنهما يختلفان في الجيب الأنفي المتضرر، العضلة خارج العين المنحصرة، والأعراض الناتجة.
| العنصر | كسر قاع الحجاج | كسر الجدار الإنسي للحجاج |
|---|---|---|
| الجيب الأنفي | الجيب الفكي العلوي | الجيب الغربالي |
| العضلة الخارجية للعين المحتبسة | العضلة المستقيمة السفلية والعضلة المائلة السفلية | العضلة المستقيمة الإنسية |
| الأعراض الرئيسية | الرؤية المزدوجة العلوية والسفلية | الرؤية المزدوجة الأفقية |
| اضطراب الحس | العصب تحت الحجاج (الخد إلى الشفة العليا) | نادر |
كسر قاع المحجر هو كسر في قاع المحجر (عظم الفك العلوي)، بينما كسر الجدار الإنسي للمحجر هو كسر في الصفيحة الورقية للعظم الغربالي. غالبًا ما يحدثان معًا. في كسر قاع المحجر، يحدث تنميل في منطقة العصب تحت الحجاج، بينما في كسر الجدار الإنسي، يحدث انحباس العضلة المستقيمة الإنسية مما يؤدي إلى اضطراب حركة العين الأفقية.
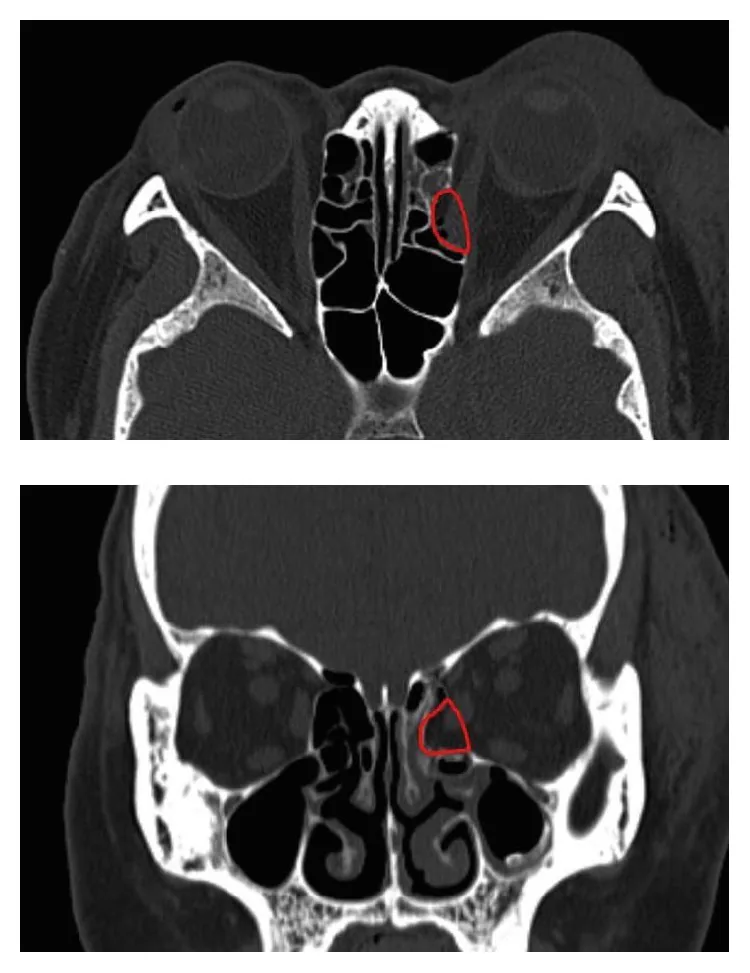
قد يكون كسر الجدار الإنسي المنفرد بدون أعراض.
عند وجود كسر في الجدار الإنسي للمحجر يؤدي إلى اتصال بين المحجر والجيوب الأنفية، يؤدي تنظيف الأنف إلى دخول الهواء إلى المحجر مسببًا انتفاخ المحجر. مما يؤدي إلى تورم سريع حول المحجر. يُنصح بعدم تنظيف الأنف لمدة أسبوعين بعد الكسر.
عند انحباس العضلات خارج العين في موقع الكسر، يحدث منعكس العين القلبي (منعكس العصب المبهم)، مما يسبب الغثيان والقيء وبطء القلب. غالبًا ما يُخلط بين هذه الأعراض وأعراض ارتفاع الضغط داخل الجمجمة، مما يؤدي إلى تأخير التشخيص عند نقل المريض إلى جراحة الأعصاب أو طب الأطفال. يجب الاشتباه بقوة في وجود كسر في الحجاج لدى الأطفال الذين يعانون من القيء بعد الصدمة6).
هناك نظريتان لآلية حدوث كسر الجدار الإنسي للحجاج: نظرية الضغط الهيدروليكي (hydraulic hypothesis) ونظرية الانبعاج (buckling theory). في معظم الحالات، يحدث الكسر بمزيج من الآليتين.
نظرية الضغط الهيدروليكي
الآلية: صدمة خارجية حول الحجاج ← ارتفاع الضغط داخل الحجاج ← انتقال الضغط إلى قاع الحجاج وجداره الإنسي ← كسر.
الدليل: الجدار الجانبي وسقف الحجاج سميكان بما يكفي لتحمل الضغط، بينما الجدار الإنسي والقاع الرقيقان ينهاران أولاً.
نظرية الانبعاج
الآلية: قوة مباشرة على حافة الحجاج → تنتقل إلى قاع الحجاج وجداره الداخلي الأكثر ضعفًا → كسر.
الأساس: تنتشر القوة على حافة الحجاج عبر جدار الحجاج لتتركز في المناطق الضعيفة.
كسر الجدار الداخلي للحجاج يحدث بشكل خاص عند التعرض لقوة من الاتجاه الداخلي مثل ضربة على جسر الأنف. تُصنف أنواع الكسور إلى كسر مفتت (comminuted)، وكسر مفصلي (hinge)، وكسر انفجاري داخلي (blow-in)، وكسر فخي (trapdoor). الكسر المفتت هو الأكثر شيوعًا، حيث تندفع شظايا العظام ومحتويات الحجاج إلى الجيب الغربالي (herniate). الكسور المغلقة أكثر شيوعًا عند الشباب، حيث تعود العظام إلى شكلها الأصلي مما يؤدي إلى انحباس العضلات خارج العين والأنسجة الرخوة في الشق.
التصوير المقطعي المحوسب (CT) للحجاج هو الأداة الرئيسية لتشخيص الكسور. يُستخدم لتقييم موقع الكسر وحجمه، وانحباس العضلات خارج العين، والنزيف خلف المقلة. وهو ضروري أيضًا لتخطيط الإصلاح الجراحي. يجب إجراء التصوير بمقاطع إكليلية وسهمية، ويتم التأكد من وجود اندفاع الأنسجة الرخوة إلى الجيب الغربالي وانحباس العضلة المستقيمة الإنسية.
فيما يلي خصائص كل طريقة تصوير.
| طريقة الفحص | درجة التوصية | الاستخدام الرئيسي |
|---|---|---|
| التصوير المقطعي المحوسب (بما في ذلك المقاطع الإكليلية والسهمية) | الخيار الأول | تقييم الكسر والانحباس والتخطيط الجراحي |
| الأشعة السينية البسيطة | غير موصى بها | معدل اكتشاف الكسور أقل من 50% |
| التصوير بالرنين المغناطيسي | مساعد | تقييم إضافي مثل القيلة المخاطية الجيبية |
يتم طلب التصوير المقطعي المحوسب (CT) بكل من إعدادات الأنسجة الرخوة (لتقييم العلاقات الموضعية للعظام والأنسجة الرخوة، والإزاحة، والانفتاق، والانحشار، والاختناق) وإعدادات العظام (لملاحظة الكسور الدقيقة). يتم تأكيد انفتاق الدهون المدارية إلى الجيب الغربالي والجيب الفكي العلوي باستخدام إعدادات الأنسجة الرخوة في التصوير المقطعي المحوسب. قد يُلاحظ عدم شفافية الجيب الغربالي في الأشعة السينية البسيطة أيضًا، لكن الحساسية منخفضة ولا توفر المعلومات التي تبرر التعرض للإشعاع. لا يُعد التصوير بالرنين المغناطيسي الخيار الأول بعد الصدمة بسبب القلق من وجود جسم معدني غير معروف داخل العين.
في التصوير المقطعي المحوسب، تكون المقاطع المحورية أساسية، ولكن إذا كانت المقاطع الإكليلية مفيدة، يتم الحصول عليها عن طريق إعادة البناء ثلاثي الأبعاد. قد لا تظهر الدهون المدارية في إعدادات تصوير الدماغ، ومن خلال التبديل إلى إعدادات الأنسجة الرخوة (ضبط عرض النافذة) يصبح من الأسهل تأكيد حالة الدهون المدارية وانتفاخ الرئة داخل الحجاج.
تشمل التصنيفات التصويرية النوع المفتوح (إزاحة كبيرة لشظايا العظام والأنسجة الرخوة إلى الجيب) والنوع المغلق (تغيرات تصويرية طفيفة، مع انحشار الأنسجة الرخوة في موقع الكسر المنزاح قليلاً، علامة العضلة المستقيمة المفقودة).
بالإضافة إلى تاريخ الصدمة حول الحجاج، فإن وجود تقييد حركة العين الأفقي، وانتفاخ الرئة، وهبوط مقلة العين يشير إلى كسر في الجدار الداخلي. يتم التأكيد عن طريق الفحص الإشعاعي.
لتقييم الشفع، يتم استخدام اختبار التغطية، واختبار مجال الرؤية الأحادي، واختبار هيس الأحمر والأخضر (الأكثر دقة). في مخطط هيس، يتم تأكيد نمط شلل العضلة المستقيمة الإنسية (تقييد الإبعاد) وتقييم درجة الانحشار.
بعد الصدمة، قد توجد أجسام معدنية غريبة داخل العين، ولا يُعد التصوير بالرنين المغناطيسي (MRI) الخيار الأول من حيث السلامة. كما أن التصوير المقطعي المحوسب (CT) يُظهر العظام بشكل ممتاز، وهو الأنسب لتقييم الكسور والانحشار والنزيف خلف المقلة. يُستخدم التصوير بالرنين المغناطيسي (MRI) بشكل مساعد عند الحاجة إلى تقييم إضافي مثل الكيس المخاطي للجيوب الأنفية.
يُشار إلى العلاج التحفظي في الحالات التالية:
كإرشاد أساسي للعلاج التحفظي، يُنصح بعدم نفخ الأنف خلال أسبوعين من الإصابة. الهدف هو منع حدوث انتفاخ الرئة المداري ومنع دخول الأنسجة غير المعقمة من الجيوب الأنفية إلى تجويف الحجاج. دور المضادات الحيوية محل جدل. هناك تقارير تفيد بأن الستيرويدات (بريدنيزولون 1 ملغم/كغم لمدة 10 أيام) تقلل الوذمة وتسهل تحديد المرضى الذين يعانون من الانحشار. عادةً ما يُمتص انتفاخ الرئة المداري تلقائيًا في غضون أسبوع إلى أسبوعين.
فيما يلي معايير تحديد مؤشرات الجراحة:
| التصنيف | الشرط | توقيت الجراحة |
|---|---|---|
| جراحة طارئة | كسر مغلق مع انحباس العضلة الخارجية للعين | خلال 24 ساعة من الإصابة |
| جراحة مبكرة | انحباس الأنسجة الرخوة (غير العضلات) | عادةً خلال أسبوعين |
| جراحة مبكرة | منعكس عيني قلبي مستمر | فورًا |
| جراحة مبكرة | شفع مصحوب بأعراض + اختبار جر إيجابي | خلال أسبوعين مثالي |
| جراحة مبكرة | تصوير مقطعي يثبت انحباس العضلة الخارجية للعين | فورًا |
| جراحة مبكرة | خلل حركة العين غير القابل للعكس في الكسور المفتوحة | الرد قبل التندب |
| جراحة انتظارية | انخفاض العين بسبب كسر كبير | يمكن إجراؤها بعد أسبوعين أيضًا |
قد يتم تأجيل الجراحة في حالة وجود تمزق في العين أو إصابة داخل العين أو أمراض مصاحبة داخلية. حتى الحالات القديمة قد تكون مؤهلة للجراحة، ويتم تحديد ذلك بالتصوير.
تأخير الجراحة يزيد من سوء النتائج. الإصلاح خلال 14 يومًا يترك انخفاض العين بنسبة حوالي 20%، بينما بعد 6 أشهر أو أكثر تصل النسبة إلى حوالي 72%. في دراسة حول توقيت الجراحة، كان معدل حل الشفع 58% للمرضى الذين خضعوا للجراحة خلال أسبوعين، بينما انخفض إلى 38.1% بعد 4 أسابيع. في مراجعة منهجية وتحليل تلوي لـ 442 حالة أجراها Damgaard وآخرون، كانت نسبة الأرجحية لبقاء الشفع بعد الجراحة المتأخرة (بعد 14 يومًا) 3.3، وهي زيادة ذات دلالة إحصائية 2).
النهج الجراحي المفتوح
المؤشرات: كسور الجدار السفلي والجدار الإنسي المركبة.
الشق: شق تحت الرموش أو شق عبر الملتحمة (للجدار السفلي الإنسي)، النهج عبر الكيس الدمعي (transcaruncular) أو شق عبر الزاوية الإنسية (شق لينش) أو شق كروم (لكسر الجدار الإنسي المنفرد). النهج عبر الكيس الدمعي لا يترك ندبة جلدية، ويسمح بمساحة واسعة من الجدار الإنسي إلى أرضية الحجاج، مع معدل مضاعفات منخفض 3) 4).
المضاعفات: شذوذ وضع الجفن، تنميل العصب تحت الحجاج (يتحسن في 2-8 أسابيع). شق تحت الرموش يحمل خطر الشتر الندبي (cicatricial ectropion). شق لينش يتطلب الحذر من الندبة في الزاوية الإنسية.
المزايا: وقت الجراحة ومدة الإقامة والتكلفة أفضل قليلاً.
النهج بالمنظار
الخطوات: استئصال الناتئ الشصي ← استئصال الغربال (ethmoidectomy) ← تحديد موقع الكسر ← إعادة الأنسجة المنفتقة ← إدخال الغرسة (مثل السيلياستيك، ميروسيل، ميدبور).
التحقق: اختبار الجر القسري (forced duction test) واختبار النبض (pulse test) للتحقق من حركة العين وموضع الغرسة.
المضاعفات: التهاب الجيب الفكي (اضطراب تصريف الجيب)، دخول شظايا العظام إلى الحجاج، الحاجة إلى تعبئة الأنف بعد الجراحة. يزيد حجم الغرسة الكبير جدًا من المضاعفات بما في ذلك الاندفاع (extrusion).
المزايا: يمكن استخدامه للإصلاح المبكر، جر العين أقل. مناسب لكسور الجدار الداخلي والكسور المصيدة (trapdoor). غير قابل للاستخدام في العيوب الكبيرة 5).
يتم الوصول إلى سمحاق حافة الحجاج عبر الجلد أو عبر الملتحمة، وبعد شق السمحاق يتم توسيع المجال الجراحي إلى الخلف. يتم إعادة الدهون الحجاجية المنفتقة والعضلة المستقيمة الداخلية إلى مكانها، وإعادة شظايا العظام إلى وضعها الأصلي، ثم إعادة بناء جدار العظم باستخدام العظم الاصطناعي أو الصفائح القابلة للامتصاص. تُستخدم الغرسات القابلة للامتصاص المكونة أساسًا من البوليمر القابل للامتصاص حيويًا (بولي-إل-لاكتيد PLLA) أو صفائح السيليكون لإعادة بناء جدار الحجاج على نطاق واسع.
في حالة الكسر المغلق مع إثبات انحباس العضلة خارج العين، هناك خطر نخر العضلة، لذلك يلزم إجراء جراحة طارئة خلال 24 ساعة من الإصابة. من ناحية أخرى، في الحالات غير المصحوبة بانحباس، يمكن تأجيل الجراحة إلى ما بعد أسبوعين. نظرًا لأن تأخير الجراحة يزيد من سوء النتائج، يجب اتخاذ قرار المؤشرات بسرعة.
الجدار الداخلي للحجاج هو الأرق بين جدران الحجاج، وتشكل الصفيحة الغربالية (orbital lamina) الجزء الرئيسي منه. كسر الحجاج (blow-out fracture) هو كسر داخلي نقي لا يشمل حافة الحجاج بحكم التعريف. عند ارتفاع الضغط داخل الحجاج، تنكسر الصفيحة الغربالية الأرق أولاً، وتنحشر العضلة المستقيمة الداخلية والدهون الحجاجية داخل الجيب الغربالي.
الفيزيولوجيا المرضية حسب نوع الكسر هي كما يلي:
آلية حدوث انخفاض العين: بسبب هروب محتويات الحجاج إلى الجيوب الأنفية، يتوسع حجم الحجاج وتتحرك العين للخلف. عندما يزيد حجم الحجاج بنسبة 13% أو أكثر، يحدث انخفاض العين.
توجد حواجز رقيقة (الحواجز الحجاجية) في الدهون الحجاجية. عندما يتم احتجاز الحاجز بالقرب من العضلات خارج العين، يحدث تقييد لحركة العين حتى بدون انحشار العضلة نفسها. في حالات الانضغاط الشديد للعضلة المستقيمة الإنسية، قد يؤدي ذلك إلى نخر العضلة، ويبقى تقييد دائم للإبعاد (ازدواج الرؤية الأفقي). إذا تم إجراء جراحة الرد المبكرة، يمكن تحسين ازدواج الرؤية وانخفاض العين، ولكن في حالة نخر العضلة المستقيمة الإنسية، يصبح ازدواج الرؤية دائمًا.
Yu DY, Chen CH, Tsay PK, Leow AM, Pan CH, Chen CT. Surgical Timing and Fracture Type on the Outcome of Diplopia After Orbital Fracture Repair. Ann Plast Surg. 2016;76 Suppl 1:S91-5. PMID: 26808744.
Damgaard OE, Larsen CG, Felding UA, Toft PB, von Buchwald C. Surgical Timing of the Orbital “Blowout” Fracture: A Systematic Review and Meta-analysis. Otolaryngol Head Neck Surg. 2016;155(3):387-90. PMID: 27165680.
Nguyen DC, Shahzad F, Snyder-Warwick A, Patel KB, Woo AS. Transcaruncular Approach for Treatment of Medial Wall and Large Orbital Blowout Fractures. Craniomaxillofac Trauma Reconstr. 2016;9(1):46-52. PMID: 26889348; PMCID: PMC4755730.
Lee K, Snape L. Efficacy of Transcaruncular Approach to Reconstruct Isolated Medial Orbital Fracture. J Maxillofac Oral Surg. 2010;9(4):355-8. PMID: 22190773; PMCID: PMC3244106.
Bonsembiante A, Valente L, Ciorba A, Galiè M, Pelucchi S. Transnasal Endoscopic Approach for the Treatment of Medial Orbital Wall Fractures. Ann Maxillofac Surg. 2019;9(2):248-251. PMID: 31909026; PMCID: PMC6933993.
Basnet A, Chug A, Simre S, Vyas A, Shrestha S. Comprehensive Management of Pediatric Orbital Fractures: A Case Series and Review of Literature. Cureus. 2024;16(4):e57842. PMID: 38725748; PMCID: PMC11081518.