خفيف الدرجة 1-2
الدرجة 1 (زيادة انعكاس EZ): فرط انعكاس EZ مع الحفاظ على البنية. التشخيص البصري جيد نسبيًا.
الدرجة 2 (فقدان انعكاس IZ): فقدان انعكاس IZ. يشير إلى اضطراب معتدل في الأجزاء الخارجية للمستقبلات الضوئية.

الارتجاج الشبكي (commotio retinae) هو آفة قابلة للعكس تحدث بعد صدمة حادة للعين، حيث تنهار الأجزاء الخارجية للمستقبلات الضوئية وخلايا الظهارة الصبغية للشبكية (RPE) وتتورم. العتامة البيضاء هي العلامة الرئيسية، وغالبًا ما تتحسن تلقائيًا.
عندما تشمل البقعة الصفراء، تتميز بظهور بقعة حمراء كالكرز (cherry-red spot) بالقرب من النقرة مع عتامة بيضاء حولها، وتُعرف باسم عتامة برلين (وذمة برلين). من ناحية أخرى، يُسمى الضرر غير القابل للعكس نخر الشبكي الكدمي (contusion necrosis).
هي حالة شائعة نسبيًا، توجد في حوالي 30% من إصابات العين المغلقة. لا تحدث فقط في موقع الصدمة المباشرة (إصابة الكبس)، ولكن أيضًا نتيجة انتقال موجة الصدمة إلى الجانب المقابل (إصابة الكبس المضاد).
وذمة برلين هو اسم يُطلق على الارتجاج الشبكي الذي يحدث في البقعة الصفراء. يتميز بمظهر النقرة كبقعة حمراء كالكرز مع عتامة بيضاء حولها. الارتجاج الشبكي هو مفهوم أوسع يمكن أن يحدث خارج البقعة الصفراء أيضًا.
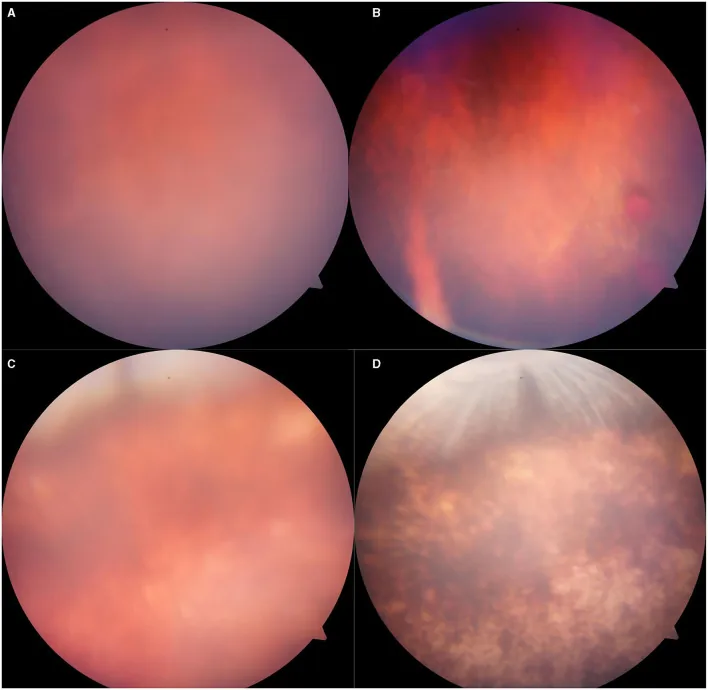
في فحص قاع العين، تكون العتامة البيضاء الصغيرة المرقطة إلى الخريطية ذات اللمعان اللامع مميزة. تظهر العتامة مباشرة بعد الإصابة، وتصل إلى ذروتها بعد 2-3 أيام، ثم تتحسن على مدى أسبوع إلى أسبوعين. عادة لا يصاحبها نزيف.
في آفات النقرة (عتامة برلين)، تظهر بقعة حمراء كرزية الشكل حيث تبدو النقرة حمراء نسبيًا، مع تباين واضح مع العتامة البيضاء المحيطة.
في التصوير المقطعي التوافقي البصري (OCT)، تكون فرط الانعكاس وزيادة سمك المنطقة البيضاوية (EZ) وتدمير منطقة الوصلة البينية (IZ) من النتائج النموذجية. يُعد تصنيف OCT حسب Ahn وآخرين مفيدًا للتنبؤ بالتشخيص. 1)
خفيف الدرجة 1-2
الدرجة 1 (زيادة انعكاس EZ): فرط انعكاس EZ مع الحفاظ على البنية. التشخيص البصري جيد نسبيًا.
الدرجة 2 (فقدان انعكاس IZ): فقدان انعكاس IZ. يشير إلى اضطراب معتدل في الأجزاء الخارجية للمستقبلات الضوئية.
شديد الدرجة 3-4
الدرجة 3 (فقدان انعكاس IZ+EZ): فقدان كل من IZ و EZ. يكون التشخيص البصري سيئًا في الغالب.
الدرجة 4 (اختفاء IZ+EZ+ELM): النوع الأشد حيث يختفي الغشاء المحدد الخارجي (ELM). أسوأ تشخيص بصري.
قد يساعد التصوير المقطعي للتماسك البصري (OCTA) في تقييم تغيرات كثافة الأوعية الدموية في البقعة بشكل مساعد. كما قد يحدث سماكة في المشيمية في المراحل المبكرة من الإصابة.
قد يبقى ضعف بصري دائم في آفات البقعة. كلما ارتفعت درجة التصوير المقطعي للتماسك البصري (الدرجة 3-4)، كان التشخيص أسوأ، وتقييم التصوير المقطعي للتماسك البصري عند الزيارة مهم. 1)
يحدث الارتجاج الشبكي نتيجة إصابة عينية مغلقة أو إصابة موجة انفجارية.
يُوصى باختيار عدسات من مادة البولي كربونات حسب شدة الصدمة. للصدمات المنخفضة إلى المتوسطة، سمك 2-3 مم، وللصدمات العالية، 3 مم أو أكثر. في الرياضات عالية الخطورة مثل هوكي الجليد واللاكروس، تكون الخوذة المزودة بقناع للوجه مناسبة. نظارات الرؤية العادية غير كافية كواقٍ، لذا يجب استخدام نظارات واقية مخصصة.
فحص قاع العين تحت التوسيع هو الأساس. غالبًا ما يكون التشخيص سهلاً نسبيًا بسبب المظهر المميز للعتامة البيضاء اللامعة.
في فحص الإصابة، من المهم التحقق من المضاعفات داخل العين بخلاف الشبكية في نفس الوقت.
في حالات العتامة الشبكية البيضاء بعد الصدمة، من المهم التفريق بين الحالات التالية:
يوضح الجدول التالي الفروق الرئيسية بين ارتجاج الشبكية ونخر الشبكية الرضي:
| السمة | ارتجاج الشبكية | النخر الرضي |
|---|---|---|
| طبيعة العتامة | بيضاء لامعة | بيضاء كثيفة |
| نزيف | لا يوجد | يوجد |
| الإنذار | تحسن تلقائي | غير قابل للتراجع |
تشمل الأمراض التفريقية الأخرى ما يلي:
لا يوجد حالياً علاج مثبت الفعالية لارتجاج الشبكية. العتامة تتحسن تلقائياً في معظم الحالات، والمراقبة هي الإجراء الأساسي.
غالباً ما تختفي العتامة البيضاء تلقائياً خلال أسبوع إلى أسبوعين بعد الإصابة. قد يستمر تحسن نتائج التصوير المقطعي البصري لعدة أشهر.
توجد تقارير قصصية قليلة عن استخدام الستيرويدات بجرعات عالية عن طريق الوريد، لكن فعاليتها غير مثبتة ولا يُوصى بها حالياً كعلاج قياسي.
أهم ما في المراقبة هو اكتشاف المضاعفات ومعالجتها.
زيارة طبيب العيون إلزامية. غالبًا ما تتحسن ارتجاج الشبكية تلقائيًا، ولكن قد تحدث مضاعفات في نفس الوقت مثل تمزق الشبكية، ثقب البقعة الصفراء، تلف زاوية العين، أو خلع العدسة. إذا تم تجاهل هذه المضاعفات، فقد تبقى إعاقات دائمة في الرؤية أو مجال الرؤية. خاصة أن المتابعة الدورية بعد الإصابة ترتبط ارتباطًا مباشرًا بالاكتشاف المبكر للمضاعفات.
يؤدي التأثير الحاد على العين إلى إجهاد ميكانيكي على الشبكية من خلال الآليات التالية:
تحدث إصابة الارتداد (contrecoup) عندما تمر الموجة الصادمة عبر العين وتصل إلى الشبكية المقابلة.
أكد مانصور وآخرون في عيون متبرع تمت معالجتها خلال 24 ساعة من الإصابة تدمير الأجزاء الخارجية للمستقبلات الضوئية وتراكم الحطام تحت الشبكية2).
تحدث العتامة البيضاء اللامعة في قاع العين بسبب تشتت الضوء غير الطبيعي الناتج عن القطع الخارجية المدمرة والحطام. الجوهر هو التدمير المادي لبنية القطعة الخارجية، وليس احتباس السوائل (الوذمة) داخل الأنسجة.
يبدأ إصلاح القطعة الخارجية بعد حوالي أسبوع من الإصابة. قد يستغرق التعافي الكامل أكثر من شهرين.
في القطعة الخارجية الطبيعية للمستقبلات الضوئية، يوجد 1000-2000 قرص غشائي، ويتم بلعمة حوالي 10% من طرف القطعة الخارجية يوميًا بواسطة الظهارة الصبغية للشبكية لتجديدها. من خلال دورة التمثيل الغذائي هذه، يتم تجديد القطعة الخارجية بأكملها كل 10-14 يومًا. يُعتقد أن آلية التجديد الفسيولوجية هذه تدعم التحسن الطبيعي بعد الصدمة.
قد يكون OCTA أداة مفيدة غير جراحية للمتابعة. ومع ذلك، فإن الأهمية السريرية للتنبؤ بالتشخيص في الارتجاج الشبكي تتطلب مزيدًا من الدراسة.
يُعتبر نظام تصنيف OCT الذي وضعه Ahn وآخرون أداة واعدة للتنبؤ بالنتائج البصرية بناءً على النتائج في المرحلة الحادة. 1) يُعتقد أن تحديد الحالات الشديدة (الدرجة 3-4) يساعد في تحديد الحاجة إلى متابعة مكثفة مبكرة. هناك حاجة إلى دراسات مستقبلية متعددة المراكز للتحقق من ذلك.
قد يكون تغير تدفق الدم المشيمي بعد الصدمة الحادة غير المخترقة مرتبطًا بخلل وظيفي في الظهارة الصباغية للشبكية والقطاعات الخارجية للمستقبلات الضوئية. هذه الفرضية مفيدة لفهم المرض، لكنها لم تثبت كهدف علاجي في الوقت الحالي.