视网膜震荡是眼球钝挫伤后视细胞外节受损,导致视网膜 出现白色混浊的可逆性病变。
又称柏林水肿(Berlin混浊),当累及黄斑部 时使用此名称。
白色混浊在伤后2~3天最明显,多在1~2周内自然消退。
无有效药物治疗,以观察为主。
黄斑部 病变中,OCT 分级越高,视力 预后越差。1) 与不可逆的视网膜 挫伤坏死鉴别很重要,出现浓密白色混浊伴出血时提示坏死。
眼外伤时还需检查视网膜 以外的并发症(前房积血 、晶状体 脱位、房角 损伤)。
视网膜震荡(commotio retinae)是眼球钝挫伤导致视细胞外节和视网膜色素上皮 (RPE )细胞崩解、水肿的可逆性病变。主要表现是白色混浊,多数可自然消退。
当累及黄斑部 时,特征为中心凹 呈樱桃红样外观,周围白色混浊,也称为柏林水肿(Berlin混浊)。不可逆损伤则称为视网膜 挫伤坏死。
这是一种相对常见的病变,约占闭合性眼外伤的30%。可发生于直接撞击部位(冲击伤),也可因冲击波传导至对侧引起(对冲伤)。
Q
“视网膜震荡”和“柏林水肿”是同一种病吗?
A
柏林水肿是指发生在黄斑部 的视网膜震荡。其特征性外观是中心凹 呈樱桃红样,周围白色混浊。视网膜震荡可发生在黄斑部 以外,是更广泛的疾病概念。
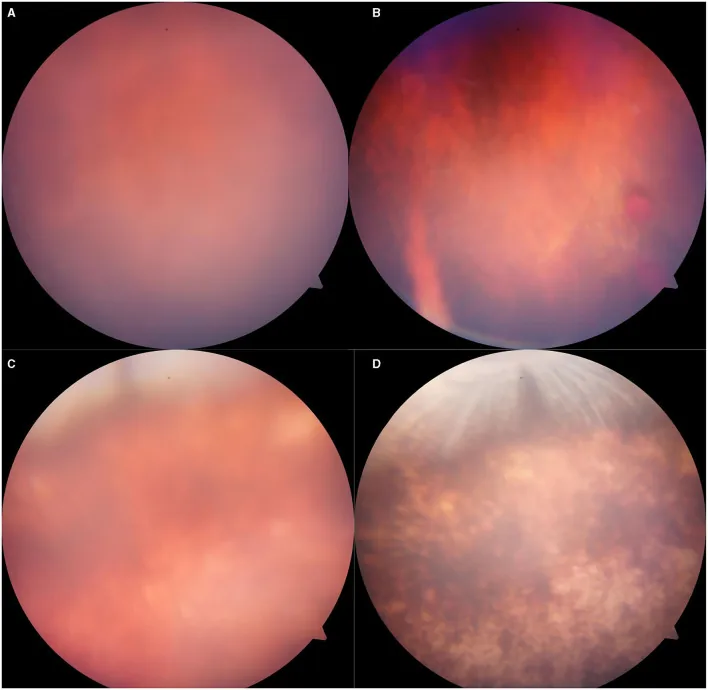
疑似视网膜震荡的眼底所见 Liu Y, et al. Creation of a New Explosive Injury Equipment to Induce a Rabbit Animal Model of Closed Globe Blast Injury via Gas Shock. Front Med (Lausanne). 2021. Figure 5. PM
CI D: PMC8495021. License: CC BY.
暴露于5000KPa压力的
兔眼 底图像:(A)第3天眼底模糊,(B)轻度
玻璃体出血 ,(C)第3天眼底混浊,疑似视网膜震荡,(D)大部分
视网膜 色素沉着。对应本文“2. 主要症状和临床所见”一节中讨论的视网膜震荡。
视野暗点 :与病灶一致的视野缺损 或凹陷。黄斑 外病变可能相对不易察觉。视力 下降黄斑 时显著。视物模糊 一过性病程 :多数在伤后1-2周自觉症状缓解。但黄斑 病变可能遗留永久性视力 障碍。
眼底检查 可见特征性的发亮、小斑片状至地图状白色混浊。混浊在伤后立即出现,2-3天最重,1-2周消退。通常无出血。
黄斑 病变(Berlin水肿)时,中心凹 相对发红,呈樱桃红点样外观,与周围白色混浊形成鲜明对比。
OCT 典型表现为椭圆体带(EZ )高反射和增厚,以及嵌合体带(IZ)破坏。Ahn等人的OCT 分级对预后判断有用。1)
轻度 1-2级
1级(EZ 反射增强) :EZ 高反射,但结构保留。视力 预后相对良好。
2级(IZ反射消失) :IZ反射消失。提示中度感光细胞 外节损伤。
重度 3-4级
3级(IZ+EZ 反射消失) :IZ和EZ 均消失。视力 预后往往不良。
4级(IZ+EZ +ELM反射消失) :最严重类型,外境界膜(ELM)也消失。视力 预后最差。
OCTA 可辅助评估黄斑 区血管密度变化。此外,受伤早期可能伴有脉络膜 增厚。
Q
视力多久能恢复?
A
黄斑部 病变可能留下永久性视力 障碍。OCT 分级越高(3~4级),预后越差,就诊时的OCT 评估很重要。1)
视网膜震荡由闭合性眼外伤或爆震伤引起。
高冲击运动 :球类运动(棒球、网球、壁球等)最常见。球或器械直接击中眼睛所致。殴打/暴力行为 :拳头或物体直接击打眼部。车祸 :安全气囊展开或碰撞时的冲击。爆炸/爆震伤 :军事相关损伤或工业事故中也可能发生。
Q
运动时应该选择哪种眼部防护用具?
A
建议根据冲击强度选择聚碳酸酯镜片。低至中等冲击时厚度为2–3毫米,高冲击时建议3毫米以上。对于冰球、长曲棍球等最高风险的运动,带面罩的头盔是合适的。普通眼镜镜片不足以作为防护用具,需要使用专用的防护眼镜。
散瞳 眼底检查
在创伤检查中,同时确认视网膜 以外的眼内并发症非常重要。
前房积血 房角 或虹膜 血管的损伤。房角 损伤房角 镜评估。可能导致外伤性青光眼 。晶状体 脱位/偏位玻璃体 积血
OCT (光学相干断层扫描 )EZ 高反射和厚度增加。根据IZ/ELM消失与否进行分级有助于预测视力 预后。1) 超声检查(B超 ) :用于眼前段混浊或玻璃体 积血导致眼底观察不清的情况。OCTA 黄斑 区血管密度评估和随访观察。
外伤后视网膜 白色混浊,以下鉴别诊断很重要。
下表显示了视网膜震荡症与视网膜 挫伤坏死的主要鉴别点。
特征 视网膜震荡症 挫伤坏死 混浊性状 有光泽的白色 浓白色 出血 无 有 预后 自然缓解 不可逆
其他鉴别诊断包括以下疾病。
目前尚无对视网膜震荡症有确切疗效的治疗方法。混浊大多自然减轻,观察随访 是基本处理。
白色混浊常在伤后1~2周内自然消退。此后OCT 表现的改善可能持续数月。
有少量关于大剂量静脉注射类固醇 的个案报道,但其疗效尚未确定,目前不作为标准治疗推荐。
观察随访中最重要的是并发症的发现和处理 。
黄斑裂孔 OCT检查 。视网膜裂孔 /脱离视网膜 周边部的格子样变性或裂孔。应定期进行散瞳 下周边眼底检查 。继发性青光眼 房角 损伤。需要定期监测眼压 。
视网膜震荡症可能同时伴有晶状体 脱位、视网膜裂孔 、房角 损伤等并发症。伤后应坚持定期眼科复查。
特别是可能存在晶状体 脱位视网膜 所见就结束眼外伤的评估。
即使自觉“好转”,视网膜裂孔 或脱离也可能无症状地进展。
用力揉搓或按压眼球可能会加重并发症。
在炎症或病情稳定之前,应避免使用隐形眼镜。
Q
如果没有治疗方法,是否可以不就诊?
A
眼科就诊是必须的。视网膜震荡本身多可自然缓解,但同时可能发生视网膜裂孔 、黄斑裂孔 、房角 损伤、晶状体 脱位等并发症。漏诊这些可能导致视力 或视野的永久性损害。特别是伤后的定期随访直接关系到并发症的早期发现。
眼球的钝性冲击通过以下机制对视网膜 施加力学应力:
眼球快速变形 :打击使晶状体 ·虹膜 隔快速向后移位。流体动力学力的产生 :眼内液发生急剧的压力变化。对视网膜 的双向压力 :来自玻璃体 侧的压力和来自巩膜 侧的反弹力夹住视网膜 。
对冲伤是由于冲击波穿过眼球到达对侧视网膜 而产生的。
Mansour等人证实,在伤后24小时内处理的捐献眼中,存在感光细胞 外节的破坏和视网膜 下碎屑的积聚2) 。
感光细胞 外节断裂感光细胞 的突起(外节)不受Müller细胞支持,因此对机械应力脆弱。视网膜色素上皮 轻度损伤视网膜色素上皮 细胞仅发生相对轻微的变化。血-视网膜屏障 保留血-视网膜屏障 的显著破坏。这是不伴出血的原因之一。
眼底有光泽的白色混浊是由于破坏的外节和碎片引起异常光散射所致。本质是外节结构的物理破坏,而非组织内水分潴留(水肿)。
外节的修复在受伤后约1周开始。完全修复可能需要2个月以上。
正常感光细胞 外节有1,000~2,000个盘膜,每天约有10%的外节尖端被视网膜色素上皮 吞噬更新。这个代谢循环使整个外节约10~14天更新一次。这种生理性外节更新机制被认为是外伤后自然缓解的基础。
OCTA 可能作为非侵入性随访工具有用。但视网膜震荡症中预后预测的临床意义需要进一步探讨。
Ahn等人的OCT 分级系统作为从急性期表现预测视力 预后的工具而受到关注。1) 特别是识别3~4级的重症病例,被认为有助于判断是否需要早期集中随访。未来需要多中心前瞻性研究进行验证。
钝挫伤后脉络膜 血流的变化可能导致视网膜色素上皮 和感光细胞 外节的功能障碍。这一假说有助于理解病理生理,但目前尚未确立为治疗靶点。
Ahn SJ, Woo SJ, Kim KE, et al. Optical coherence tomography morphologic grading of macular commotio retinae and its association with anatomic and visual outcomes. Am J Ophthalmol. 2013;156(5):994-1001.e1.
Mansour AM, Green WR, Hogge C. Histopathology of commotio retinae. Retina. 1992;12(1):24-28.
复制全文后,可以粘贴到你常用的 AI 助手中提问。
打开下面的 AI 助手,并把复制的内容粘贴到聊天框。