視網膜震盪症是眼球鈍挫傷後視細胞外節受損,導致視網膜 出現白色混濁的可逆性病變。
又稱柏林水腫(Berlin混濁),當黃斑部 受累時使用此名稱。
白色混濁在傷後2~3天最明顯,多在1~2週內自然消退。
無有效藥物治療,以觀察為主。
黃斑部 病變中,OCT 分級越高,視力 預後越差。1) 與不可逆的視網膜 挫傷壞死鑑別很重要,出現濃密白色混濁伴出血時提示壞死。
眼外傷時還需檢查視網膜 以外的併發症(前房積血 、水晶體 脫位、隅角 損傷)。
視網膜震盪症(commotio retinae)是眼球鈍挫傷導致視細胞外節和視網膜色素上皮 (RPE )細胞崩解、水腫的可逆性病變。主要表現是白色混濁,多數可自然消退。
當黃斑部 受累時,特徵為中心凹呈櫻桃紅樣外觀,周圍白色混濁,也稱為柏林水腫(Berlin混濁)。不可逆損傷則稱為視網膜 挫傷壞死。
這是一種相對常見的病變,約佔閉合性眼外傷的30%。可發生於直接撞擊部位(衝擊傷),也可因衝擊波傳導至對側引起(對衝傷)。
Q
「視網膜震盪症」和「柏林水腫」是同一種病嗎?
A
柏林水腫是指發生在黃斑部 的視網膜震盪症。其特徵性外觀是中心凹呈櫻桃紅樣,周圍白色混濁。視網膜震盪症可發生在黃斑部 以外,是更廣泛的疾病概念。
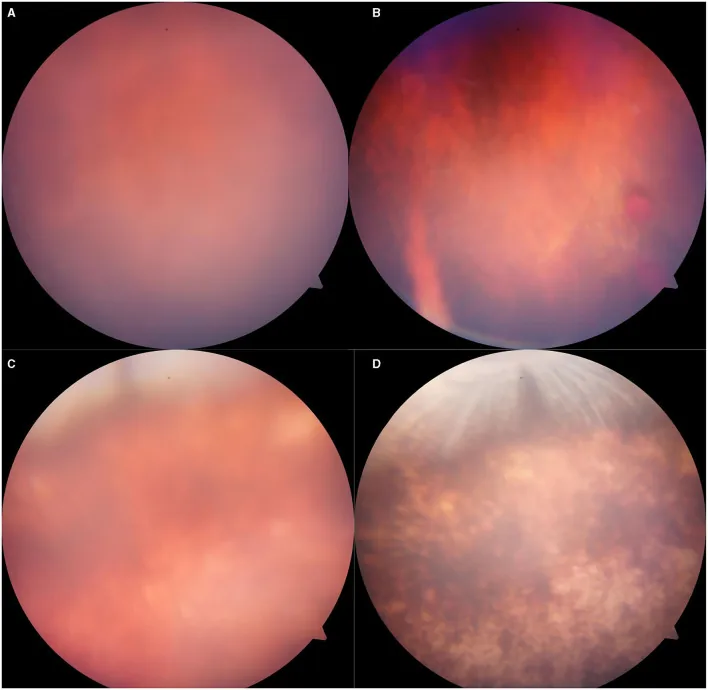
疑似視網膜震盪症的眼底所見 Liu Y, et al. Creation of a New Explosive Injury Equipment to Induce a Rabbit Animal Model of Closed Globe Blast Injury via Gas Shock. Front Med (Lausanne). 2021. Figure 5. PM
CI D: PMC8495021. License: CC BY.
暴露於5000KPa壓力的
兔眼 底影像:(A)第3天眼底模糊,(B)輕度
玻璃體出血 ,(C)第3天眼底混濁,疑似視網膜震盪,(D)大部分
視網膜 色素沉著。對應本文「2. 主要症狀與臨床所見」一節中討論的視網膜震盪。
視野暗點 :與病灶一致的視野缺損 或凹陷。黃斑 外病變可能相對不易察覺。視力 下降黃斑 時顯著。視物模糊 :受傷後常立即出現。一過性病程 :多數在受傷後1-2週自覺症狀緩解。但黃斑 病變可能遺留永久性視力 障礙。
眼底檢查 可見特徵性的發亮、小斑片狀至地圖狀白色混濁。混濁在受傷後立即出現,2-3天最重,1-2週消退。通常無出血。
黃斑 病變(Berlin水腫)時,中心凹相對發紅,呈櫻桃紅點樣外觀,與周圍白色混濁形成鮮明對比。
OCT 典型表現為橢圓體帶(EZ )高反射和增厚,以及嵌合體帶(IZ)破壞。Ahn等人的OCT 分級對預後判斷有用。1)
輕度 1-2級
1級(EZ 反射增強) :EZ 高反射,但結構保留。視力 預後相對良好。
2級(IZ反射消失) :IZ反射消失。提示中度感光細胞 外節損傷。
重度 3-4級
3級(IZ+EZ 反射消失) :IZ和EZ 均消失。視力 預後往往不良。
第4級(IZ+EZ +ELM反射消失) :最嚴重類型,外境界膜(ELM)也消失。視力 預後最差。
OCTA 可輔助評估黃斑部 血管密度變化。此外,受傷早期可能伴有脈絡膜 增厚。
Q
視力多久能恢復?
A
黃斑部 病變可能留下永久性視力 障礙。OCT 分級越高(第3~4級),預後越差,就診時的OCT 評估很重要。1)
視網膜震盪由閉合性眼外傷或爆震傷引起。
高衝擊運動 :球類運動(棒球、網球、壁球等)最常見。球或器械直接擊中眼睛所致。毆打/暴力行為 :拳頭或物體直接擊打眼部。車禍 :安全氣囊展開或碰撞時的衝擊。爆炸/爆震傷 :軍事相關損傷或工業事故中也可能發生。
Q
運動時應該選擇哪種眼部防護用具?
A
建議根據衝擊強度選擇聚碳酸酯鏡片。低至中等衝擊時厚度為2–3毫米,高衝擊時建議3毫米以上。對於冰球、長曲棍球等最高風險的運動,附面罩的頭盔是合適的。普通眼鏡鏡片不足以作為防護用具,需要使用專用的防護眼鏡。
散瞳 眼底檢查
在創傷檢查中,同時確認視網膜 以外的眼內併發症非常重要。
前房積血 隅角 或虹膜 血管的損傷。隅角 損傷隅角 鏡評估。可能導致外傷性青光眼 。水晶體 脫位/偏位玻璃體出血
OCT (光學同調斷層掃描 )EZ 高反射和厚度增加。根據IZ/ELM消失與否進行分級有助於預測視力 預後。1) 超音波檢查(B模式) :用於眼前段混濁或玻璃體出血 導致眼底觀察不清的情況。OCTA 黃斑部 血管密度評估及追蹤觀察。
外傷後視網膜 白色混濁,以下鑑別診斷很重要。
下表顯示視網膜震盪症與視網膜 挫傷壞死的主要鑑別點。
特徵 視網膜震盪症 挫傷壞死 混濁性狀 有光澤的白色 濃白色 出血 無 有 預後 自然緩解 不可逆
其他鑑別診斷包括以下疾病。
目前尚無對視網膜震盪症有確切療效的治療方法。混濁大多自然減輕,觀察追蹤 是基本處理。
白色混濁常在傷後1~2週內自然消退。此後OCT 表現的改善可能持續數月。
有少量關於大劑量靜脈注射類固醇 的個案報告,但其療效尚未確定,目前不作為標準治療推薦。
觀察追蹤中最重要的是併發症的發現和處理 。
黃斑裂孔 OCT檢查 。視網膜裂孔 /剝離視網膜 周邊部的格子狀變性 或裂孔。應定期進行散瞳 下周邊眼底檢查 。續發性青光眼 隅角 損傷。需要定期監測眼壓 。
視網膜震盪症可能同時伴有水晶體 脫位、視網膜裂孔 、隅角 損傷等併發症。傷後應堅持定期眼科回診。
特別是可能存在水晶體 脫位視網膜 所見就結束眼外傷的評估。
即使自覺「好轉」,視網膜裂孔 或剝離也可能無症狀地進展。
用力揉搓或按壓眼球可能會加重併發症。
在發炎或病情穩定之前,應避免使用隱形眼鏡。
Q
如果沒有治療方法,是否可以不就診?
A
眼科就診是必須的。視網膜震盪本身多可自然緩解,但同時可能發生視網膜裂孔 、黃斑裂孔 、隅角 損傷、水晶體 脫位等併發症。漏診這些可能導致視力 或視野的永久性損害。特別是傷後的定期追蹤直接關係到併發症的早期發現。
眼球的鈍性衝擊通過以下機制對視網膜 施加力學應力:
眼球快速變形 :打擊使水晶體 ·虹膜 隔快速向後移位。流體動力學力的產生 :眼內液發生急劇的壓力變化。對視網膜 的雙向壓力 :來自玻璃體 側的壓力和來自鞏膜 側的反彈力夾住視網膜 。
對沖傷是由於衝擊波穿過眼球到達對側視網膜 而產生的。
Mansour等人證實,在傷後24小時內處理的捐贈眼中,存在感光細胞 外節的破壞和視網膜 下碎屑的積聚2) 。
感光細胞 外節斷裂感光細胞 的突起(外節)不受Müller細胞支持,因此對機械應力脆弱。視網膜色素上皮 輕度損傷視網膜色素上皮 細胞僅發生相對輕微的變化。血-視網膜屏障 保留血-視網膜屏障 的顯著破壞。這是不伴出血的原因之一。
眼底有光澤的白色混濁是由於破壞的外節和碎片引起異常光散射所致。本質是外節結構的物理破壞,而非組織內水分滯留(水腫)。
外節的修復在受傷後約1週開始。完全修復可能需要2個月以上。
正常感光細胞 外節有1,000~2,000個盤膜,每天約有10%的外節尖端被視網膜色素上皮 吞噬更新。這個代謝循環使整個外節約10~14天更新一次。這種生理性外節更新機制被認為是外傷後自然緩解的基礎。
OCTA 可能作為非侵入性追蹤工具有用。但視網膜震盪症中預後預測的臨床意義需要進一步探討。
Ahn等人的OCT 分級系統作為從急性期表現預測視力 預後的工具而受到關注。1) 特別是識別3~4級的重症病例,被認為有助於判斷是否需要早期集中追蹤。未來需要多中心前瞻性研究進行驗證。
鈍挫傷後脈絡膜 血流的變化可能導致視網膜色素上皮 和感光細胞 外節的功能障礙。這一假說有助於理解病理生理,但目前尚未確立為治療靶點。
Ahn SJ, Woo SJ, Kim KE, et al. Optical coherence tomography morphologic grading of macular commotio retinae and its association with anatomic and visual outcomes. Am J Ophthalmol. 2013;156(5):994-1001.e1.
Mansour AM, Green WR, Hogge C. Histopathology of commotio retinae. Retina. 1992;12(1):24-28.
開啟下方的 AI 助手,並將複製的內容貼到聊天欄。