ทฤษฎีไฮดรอลิก
กลไก: การกระแทกภายนอกรอบเบ้าตา → ความดันในเบ้าตาเพิ่มขึ้น → แรงดันส่งไปยังพื้นและผนังด้านในของเบ้าตา → กระดูกหัก
หลักฐาน: ผนังด้านนอกและหลังคาเบ้าตาหนาพอที่จะทนทานได้ แต่ผนังด้านในและพื้นที่บางจะแตกก่อน

กระดูกผนังด้านในเบ้าตาหัก (orbital medial wall fracture) คือการแตกหักของ lamina papyracea ซึ่งเป็นผนังด้านในของเบ้าตา ผนังด้านล่างและด้านในของเบ้าตาบางมากและเป็นตำแหน่งที่พบบ่อยของโรคนี้ lamina papyracea มีความหนาเพียง 0.2 มม. ในส่วนที่บางที่สุด และเปราะบางต่อแรงกระแทกทื่อจากภายนอก
การเกิดแบบเดี่ยวค่อนข้างพบได้ยาก ส่วนใหญ่เกิดร่วมกับกระดูกพื้นเบ้าตาหักหรือเป็นส่วนหนึ่งของกระดูกหักแบบรวม อาจมีกระดูกหน้าผาก กระดูกจมูก-เอทมอยด์ และกระดูกขากรรไกรบนหักร่วมด้วย กระดูกเบ้าตาหักที่ไม่เกี่ยวข้องกับขอบเบ้าตาเรียกอีกอย่างว่า “blow-out fracture”
สาเหตุเกือบทั้งหมดคือการกระแทกแบบทื่อรอบเบ้าตา อุบัติเหตุทางรถยนต์ กีฬา ความรุนแรง การตก และการหกล้มเป็นกลไกการบาดเจ็บหลัก พบในผู้ชายมากกว่า และกีฬาที่มีการปะทะเป็นปัจจัยเสี่ยงสำคัญ รูปแบบการหักแตกต่างกันตามอายุเนื่องจากการพัฒนาของใบหน้าและการมีอากาศในโพรงไซนัส
กระดูกผนังด้านในเบ้าตาหักและกระดูกพื้นเบ้าตาหัก (09-24) เป็นกระดูกหักแบบ blow-out เหมือนกัน แต่แตกต่างกันที่โพรงอากาศที่เสียหาย กล้ามเนื้อนอกลูกตาที่ติด และอาการที่เกิดขึ้น
| รายการ | กระดูกพื้นเบ้าตาแตก | กระดูกผนังด้านในเบ้าตาแตก |
|---|---|---|
| โพรงอากาศข้างจมูก | โพรงอากาศขากรรไกรบน | โพรงอากาศเอทมอยด์ |
| กล้ามเนื้อนอกลูกตาที่ถูกหนีบ | กล้ามเนื้อเรกตัสล่างและกล้ามเนื้อเฉียงล่าง | กล้ามเนื้อเรกตัสด้านใน |
| อาการหลัก | ภาพซ้อนในแนวตั้ง (บน-ล่าง) | ภาพซ้อนในแนวนอน |
| ความผิดปกติของความรู้สึก | เส้นประสาทอินฟราออร์บิทัล (แก้มถึงริมฝีปากบน) | พบได้น้อย |
กระดูกพื้นเบ้าตาแตกคือการแตกของพื้นเบ้าตา (กระดูกขากรรไกรบน) ส่วนกระดูกผนังด้านในเบ้าตาแตกคือการแตกของแผ่นกระดูกบางของกระดูกเอทมอยด์ ทั้งสองมักเกิดร่วมกัน ในกระดูกพื้นเบ้าตาแตก มักเกิดความผิดปกติของความรู้สึกบริเวณเส้นประสาทใต้เบ้าตา ส่วนกระดูกผนังด้านในเบ้าตาแตก กล้ามเนื้อเรกตัสมีเดียลิสถูกหนีบ ทำให้เกิดความผิดปกติของการเคลื่อนไหวลูกตาในแนวราบเป็นหลัก
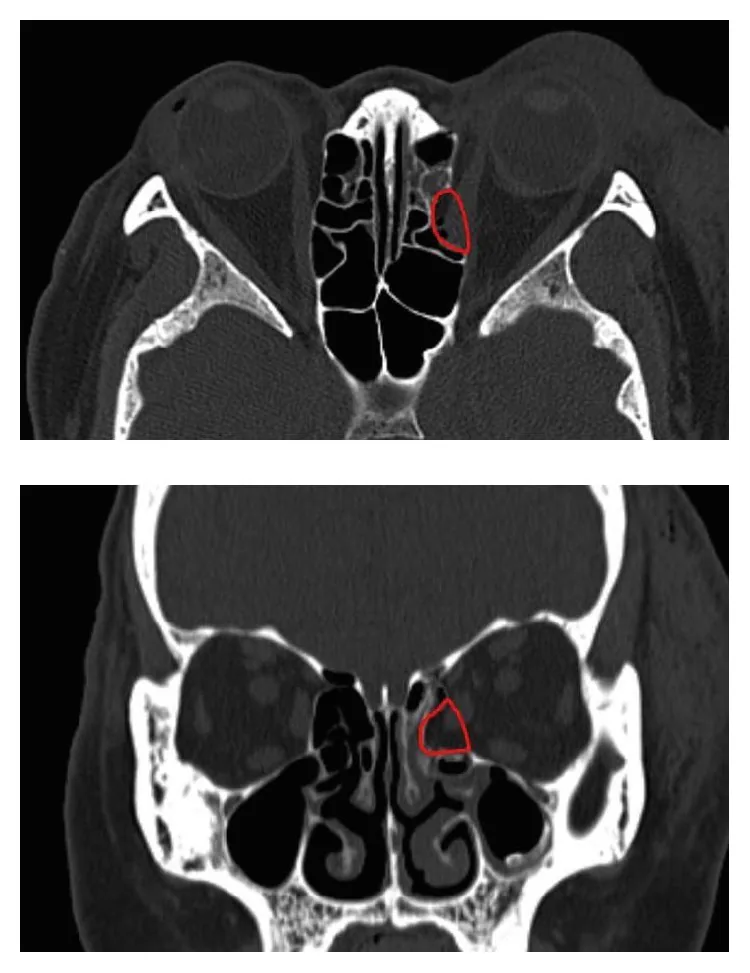
กระดูกผนังด้านในแตกเดี่ยวๆ อาจไม่มีอาการ
เมื่อมีกระดูกผนังด้านในเบ้าตาแตกทำให้เบ้าตาและโพรงอากาศเชื่อมต่อกัน การสั่งน้ำมูกจะทำให้อากาศเข้าไปในเบ้าตาเกิดถุงลมในเบ้าตา ทำให้อาการบวมรอบเบ้าตาเพิ่มขึ้นอย่างรวดเร็ว แนะนำให้ผู้ป่วยไม่สั่งน้ำมูกเป็นเวลา 2 สัปดาห์หลังกระดูกแตก
เมื่อกล้ามเนื้อนอกลูกตาติดในตำแหน่งกระดูกหัก จะเกิดรีเฟล็กซ์หัวใจ-ตา (รีเฟล็กซ์เวกัส) ทำให้คลื่นไส้ อาเจียน และหัวใจเต้นช้า อาการนี้มักถูกเข้าใจผิดว่าเป็นอาการของความดันในกะโหลกศีรษะสูง ทำให้การวินิจฉัยล่าช้าเมื่อผู้ป่วยถูกส่งต่อไปยังศัลยกรรมประสาทหรือกุมารเวชศาสตร์ ในเด็กที่อาเจียนหลังการบาดเจ็บ ควรสงสัยว่ามีกระดูกเบ้าตาหักร่วมด้วยอย่างยิ่ง6)
กลไกการเกิดกระดูกหักผนังด้านในของเบ้าตามีสองทฤษฎี: ทฤษฎีไฮดรอลิก (hydraulic hypothesis) และทฤษฎีการโก่งงอ (buckling theory) ในกรณีส่วนใหญ่ เกิดจากการรวมกันของทั้งสองกลไก
ทฤษฎีไฮดรอลิก
กลไก: การกระแทกภายนอกรอบเบ้าตา → ความดันในเบ้าตาเพิ่มขึ้น → แรงดันส่งไปยังพื้นและผนังด้านในของเบ้าตา → กระดูกหัก
หลักฐาน: ผนังด้านนอกและหลังคาเบ้าตาหนาพอที่จะทนทานได้ แต่ผนังด้านในและพื้นที่บางจะแตกก่อน
ทฤษฎีการโก่งงอ
กลไก: แรงโดยตรงที่ขอบเบ้าตา → ส่งต่อไปยังพื้นเบ้าตาและผนังด้านในที่เปราะบางกว่า → กระดูกหัก
หลักฐาน: แรงที่ขอบเบ้าตาแพร่กระจายผ่านผนังเบ้าตาและรวมตัวที่บริเวณที่อ่อนแอ
กระดูกผนังด้านในเบ้าตาหักเกิดขึ้นโดยเฉพาะเมื่อมีแรงจากทิศทางด้านใน เช่น การกระแทกที่สันจมูก ชนิดของกระดูกหักแบ่งเป็น กระดูกหักแบบแตกเป็นชิ้นเล็กชิ้นน้อย (comminuted), กระดูกหักแบบบานพับ (hinge), กระดูกหักแบบ blow-in และกระดูกหักแบบกับดัก (trapdoor) กระดูกหักแบบแตกเป็นชิ้นเล็กชิ้นน้อยพบมากที่สุด โดยชิ้นกระดูกและเนื้อเยื่อในเบ้าตาเคลื่อนออกไป (herniate) ยังโพรงอากาศเอทมอยด์ กระดูกหักแบบปิดพบมากในคนหนุ่มสาว ซึ่งกระดูกกลับสู่รูปเดิมและหนีบกล้ามเนื้อนอกลูกตาและเนื้อเยื่ออ่อนในรอยแตก
การตรวจเอกซเรย์คอมพิวเตอร์ (CT) ของเบ้าตาเป็นเครื่องมือหลักในการวินิจฉัยกระดูกหัก ใช้เพื่อประเมินตำแหน่งและขนาดของกระดูกหัก การหนีบของกล้ามเนื้อนอกลูกตา และเลือดออกหลังลูกตา นอกจากนี้ยังจำเป็นสำหรับการวางแผนการผ่าตัดซ่อมแซม การสแกนต้องรวมภาพตัดแนวโคโรนัลและแนวทัล และตรวจสอบการเคลื่อนของเนื้อเยื่ออ่อนเข้าไปในโพรงอากาศเอทมอยด์และการหนีบของกล้ามเนื้อเรกตัสมีเดียลิส
ลักษณะของวิธีการตรวจภาพแต่ละวิธีแสดงไว้ด้านล่าง
| วิธีการตรวจ | ระดับคำแนะนำ | การใช้หลัก |
|---|---|---|
| CT (รวมถึงภาพตัดแนวโคโรนัลและแนวทัล) | ตัวเลือกแรก | ประเมินกระดูกหัก การหนีบ และการวางแผนผ่าตัด |
| เอกซเรย์ธรรมดา | ไม่แนะนำ | อัตราการตรวจพบกระดูกหักน้อยกว่า 50% |
| MRI | เสริม | การประเมินเพิ่มเติม เช่น ถุงน้ำเมือกในโพรงอากาศ |
การตรวจ CT ถูกสั่งด้วยทั้งเงื่อนไขเนื้อเยื่ออ่อน (ความสัมพันธ์ตำแหน่งระหว่างกระดูกและเนื้อเยื่ออ่อน การเคลื่อน移位 การโป่งออก การติดค้าง การรัดรึง) และเงื่อนไขกระดูก (การสังเกตกระดูกหักขนาดเล็ก) การโป่งออกของไขมันเบ้าตาเข้าไปในโพรงอากาศเอทมอยด์และโพรงอากาศแม็กซิลลารีได้รับการยืนยันด้วยเงื่อนไขเนื้อเยื่ออ่อนของ CT ความทึบแสงของโพรงอากาศเอทมอยด์อาจพบได้ในเอกซเรย์ธรรมดา แต่ความไวต่ำและไม่ได้ให้ข้อมูลที่คุ้มค่ากับการได้รับรังสี MRI ไม่ใช่ทางเลือกแรกหลังการบาดเจ็บเนื่องจากความกังวลเกี่ยวกับสิ่งแปลกปลอมโลหะในลูกตาที่ไม่ทราบมาก่อน
ในการตรวจ CT ภาพตัดขวางเป็นพื้นฐาน แต่หากภาพตัดโคโรนัลมีประโยชน์ จะได้มาจากการสร้างภาพสามมิติ ในเงื่อนไขการแสดงผลสมอง ไขมันเบ้าตาอาจไม่แสดง และโดยการเปลี่ยนเป็นเงื่อนไขเนื้อเยื่ออ่อน (การปรับความกว้างหน้าต่าง) จะทำให้สถานะของไขมันเบ้าตาและภาวะลมในเบ้าตาง่ายต่อการยืนยันมากขึ้น
การจำแนกตามภาพรวมถึงชนิดเปิด (การเคลื่อน移位มากของชิ้นกระดูกและเนื้อเยื่ออ่อนเข้าไปในโพรงอากาศ) และชนิดปิด (การเปลี่ยนแปลงทางภาพน้อย โดยมีเนื้อเยื่ออ่อนติดค้างอยู่ที่ตำแหน่งกระดูกหักที่เคลื่อน移位เล็กน้อย missing rectus sign)
ประวัติการบาดเจ็บรอบเบ้าตาร่วมกับการจำกัดการเคลื่อนไหวของลูกตาในแนวราบ ภาวะลมในเบ้าตา และลูกตาจมลึก บ่งชี้ถึงกระดูกผนังด้านในหัก การยืนยันโดยการตรวจทางรังสีวิทยา
สำหรับการประเมินภาพซ้อน ใช้การทดสอบปิดตา การทดสอบลานสายตาเดี่ยว และการทดสอบ Hess แดง-เขียว (แม่นยำที่สุด) ในแผนภาพ Hess ยืนยันรูปแบบอัมพาตของกล้ามเนื้อเรกตัสมีเดียลิส (การจำกัดการกางออก) และประเมินระดับการติดค้าง
หลังการบาดเจ็บ อาจมีสิ่งแปลกปลอมที่เป็นโลหะในลูกตา และ MRI ไม่ใช่ทางเลือกแรกในแง่ความปลอดภัย นอกจากนี้ CT ยังแสดงภาพกระดูกได้ดีเยี่ยม และเหมาะสมที่สุดในการประเมินกระดูกหัก การติดค้างของกล้ามเนื้อ และเลือดออกหลังลูกตา MRI ใช้เสริมเมื่อต้องการประเมินเพิ่มเติม เช่น ถุงน้ำเมือกในโพรงอากาศ
การรักษาแบบประคับประคองมีข้อบ่งชี้ในกรณีต่อไปนี้:
คำแนะนำพื้นฐานของการรักษาแบบประคับประคอง: ผู้ป่วยควรหลีกเลี่ยงการสั่งน้ำมูกภายใน 2 สัปดาห์หลังการบาดเจ็บ จุดประสงค์เพื่อป้องกันภาวะถุงลมในเบ้าตา และป้องกันเนื้อเยื่อที่ไม่ปลอดเชื้อจากโพรงอากาศเข้าสู่เบ้าตา บทบาทของยาปฏิชีวนะยังเป็นที่ถกเถียง มีรายงานว่าสเตียรอยด์ (prednisolone 1 มก./กก. นาน 10 วัน) ช่วยลดอาการบวมน้ำ และทำให้ระบุผู้ป่วยที่มีการติดค้างของกล้ามเนื้อได้ง่ายขึ้น ภาวะถุงลมในเบ้าตามักจะหายได้เองภายใน 1-2 สัปดาห์
เกณฑ์การพิจารณาผ่าตัดมีดังนี้:
| การจำแนก | เงื่อนไข | ระยะเวลาผ่าตัด |
|---|---|---|
| การผ่าตัดฉุกเฉิน | กระดูกหักแบบปิดร่วมกับกล้ามเนื้อนอกลูกตาถูกหนีบ | ภายใน 24 ชั่วโมงหลังได้รับบาดเจ็บ |
| การผ่าตัดเร็ว | เนื้อเยื่ออ่อนถูกหนีบ (ที่ไม่ใช่กล้ามเนื้อ) | โดยปกติภายใน 2 สัปดาห์ |
| การผ่าตัดเร็ว | รีเฟล็กซ์หัวใจ-ตาที่ยังไม่หายไป | ทันที |
| การผ่าตัดเร็ว | ภาพซ้อนที่มีอาการ + การทดสอบดึงเป็นบวก | ภายใน 2 สัปดาห์ถือว่าเหมาะสม |
| การผ่าตัดเร็ว | CT พิสูจน์ว่ากล้ามเนื้อนอกลูกตาถูกกักขัง | ทันที |
| การผ่าตัดเร็ว | ความผิดปกติของการเคลื่อนไหวลูกตาที่ไม่สามารถกลับคืนได้ในกระดูกหักแบบเปิด | จัดตำแหน่งก่อนเกิดแผลเป็น |
| การผ่าตัดแบบรอได้ | ลูกตาจมเนื่องจากกระดูกหักขนาดใหญ่ | สามารถทำได้แม้หลัง 2 สัปดาห์ |
อาจเลื่อนการผ่าตัดหากมีลูกตาแตก การบาดเจ็บภายในลูกตา หรือโรคร่วมทางอายุรกรรม แม้กรณีเรื้อรังก็อาจมีข้อบ่งชี้ในการผ่าตัด โดยพิจารณาจากภาพถ่ายรังสี
การผ่าตัดล่าช้าทำให้พยากรณ์โรคแย่ลง การซ่อมแซมภายใน 14 วันทำให้ลูกตาจมเหลือประมาณ 20% ในขณะที่หลัง 6 เดือนขึ้นไปเหลือประมาณ 72% ในการศึกษาเกี่ยวกับช่วงเวลาการผ่าตัด อัตราการหายของภาพซ้อนในผู้ป่วยที่ผ่าตัดภายใน 2 สัปดาห์คือ 58% ในขณะที่หลัง 4 สัปดาห์เหลือเพียง 38.1% ในการทบทวนวรรณกรรมอย่างเป็นระบบและการวิเคราะห์อภิมานของ Damgaard และคณะใน 442 ราย อัตราส่วนออดส์ของภาพซ้อนที่เหลือในกลุ่มผ่าตัดล่าช้า (หลัง 14 วัน) เพิ่มขึ้นอย่างมีนัยสำคัญเป็น 3.3 2)
แนวทางเปิด
ข้อบ่งชี้: กระดูกหักร่วมของผนังด้านในและพื้นเบ้าตา
รอยผ่า: รอยผ่าใต้ขนตาหรือรอยผ่าผ่านเยื่อบุตา (ผนังด้านในส่วนล่าง), แนวทางผ่านถุงน้ำตา (transcaruncular) หรือรอยผ่าผ่านหัวตา (รอยผ่า Lynch) หรือรอยผ่า Kroom (กระดูกผนังด้านในหักเดี่ยว) แนวทางผ่านถุงน้ำตาไม่ทิ้งรอยแผลเป็นที่ผิวหนัง ช่วยให้เห็นบริเวณกว้างจากผนังด้านในถึงพื้นเบ้าตา มีอัตราภาวะแทรกซ้อนต่ำ 3) 4)
ภาวะแทรกซ้อน: ตำแหน่งเปลือกตาผิดปกติ, ชาประสาทใต้เบ้าตา (ดีขึ้นใน 2-8 สัปดาห์) รอยผ่าใต้ขนตามีความเสี่ยงต่อหนังตาพลิกออกจากแผลเป็น (cicatricial ectropion) รอยผ่า Lynch ต้องระวังแผลเป็นบริเวณหัวตา
ข้อดี: เวลาผ่าตัด ระยะเวลานอนโรงพยาบาล และค่าใช้จ่ายดีกว่าเล็กน้อย
แนวทางส่องกล้อง
ขั้นตอน: ตัดเอากระดูกuncinate → ผ่าตัดเอาเซลล์เอทมอยด์ (ethmoidectomy) → หาตำแหน่งกระดูกหัก → นำเนื้อเยื่อที่เลื่อนกลับเข้าไป → ใส่วัสดุเทียม (เช่น silastic, merocel, medpor)
การยืนยัน: ทดสอบ forced duction test และ pulse test เพื่อตรวจสอบการเคลื่อนไหวของลูกตาและตำแหน่งของวัสดุเทียม
ภาวะแทรกซ้อน: ไซนัสอักเสบที่ขากรรไกรบน (การระบายไซนัสผิดปกติ), ชิ้นส่วนกระดูกเข้าไปในเบ้าตา, จำเป็นต้องใส่ผ้าอุดจมูกหลังผ่าตัด ขนาดวัสดุเทียมที่ใหญ่เกินไปจะเพิ่มภาวะแทรกซ้อนรวมถึงการทะลุออก (extrusion)
ข้อดี: สามารถใช้ซ่อมแซมได้เร็ว, ดึงลูกตาน้อย เหมาะกับกระดูกหักผนังด้านในและกระดูกหักแบบ trapdoor ไม่สามารถใช้กับข้อบกพร่องขนาดใหญ่ได้ 5)
เข้าถึงเยื่อหุ้มกระดูกของขอบเบ้าตาทางผิวหนังหรือทางเยื่อบุตา หลังจากกรีดเยื่อหุ้มกระดูกแล้ว ขยายบริเวณผ่าตัดไปทางด้านหลัง นำไขมันในเบ้าตาที่เลื่อนและกล้ามเนื้อเรกตัสมีเดียลกลับเข้าที่ นำชิ้นส่วนกระดูกกลับสู่ตำแหน่งเดิม จากนั้นสร้างผนังกระดูกใหม่ด้วยกระดูกเทียมหรือแผ่นละลายได้ วัสดุเทียมที่ละลายได้ซึ่งประกอบด้วยพอลิเมอร์ที่ดูดซับได้ทางชีวภาพ (poly-L-lactic PLLA) หรือแผ่นซิลิโคนถูกนำมาใช้กันอย่างแพร่หลายในการสร้างผนังเบ้าตาใหม่
ในกรณีกระดูกหักแบบปิดที่มีหลักฐานว่ากล้ามเนื้อนอกลูกตาถูกหนีบ มีความเสี่ยงต่อการตายของกล้ามเนื้อ ดังนั้นจึงจำเป็นต้องผ่าตัดฉุกเฉินภายใน 24 ชั่วโมงหลังได้รับบาดเจ็บ ในทางกลับกัน ในกรณีที่ไม่มีการหนีบ สามารถเลื่อนการผ่าตัดออกไปเป็นหลังจาก 2 สัปดาห์ได้ เนื่องจากการเลื่อนการผ่าตัดทำให้ผลการรักษาแย่ลง การตัดสินใจเกี่ยวกับข้อบ่งชี้จึงต้องทำอย่างรวดเร็ว
ผนังด้านในของเบ้าตาเป็นผนังที่บางที่สุดในบรรดาผนังเบ้าตา และ lamina orbitalis (orbital lamina) เป็นส่วนประกอบหลัก กระดูกหักแบบ blow-out เป็นกระดูกหักภายในบริสุทธิ์ที่ไม่เกี่ยวข้องกับขอบเบ้าตาตามคำจำกัดความ เมื่อความดันภายในเบ้าตาเพิ่มขึ้น lamina orbitalis ที่บางที่สุดจะแตกก่อน และกล้ามเนื้อเรกตัสมีเดียลและไขมันในเบ้าตาจะถูกหนีบเข้าไปในไซนัสเอทมอยด์
พยาธิสรีรวิทยาตามประเภทของกระดูกหักมีดังนี้:
กลไกการเกิดลูกตาจม: เนื่องจากเนื้อหาในเบ้าตาเคลื่อนออกไปยังโพรงอากาศข้างจมูก ทำให้ปริมาตรเบ้าตาเพิ่มขึ้นและลูกตาเคลื่อนไปด้านหลัง เมื่อปริมาตรเบ้าตาเพิ่มขึ้น 13% หรือมากกว่า จะเกิดลูกตาจม
ไขมันในเบ้าตามีผนังกั้นบางๆ (ผนังกั้นเบ้าตา) เมื่อผนังกั้นใกล้กล้ามเนื้อนอกลูกตาถูกดักจับ จะเกิดการจำกัดการเคลื่อนไหวของลูกตาแม้ไม่มีกล้ามเนื้อถูกหนีบโดยตรง ในกรณีที่กล้ามเนื้อเรกตัสมีเดียลถูกบีบรัดอย่างรุนแรง อาจนำไปสู่การตายของกล้ามเนื้อ และเกิดการจำกัดการกางตา (ภาพซ้อนในแนวราบ) อย่างถาวร การผ่าตัดจัดตำแหน่งใหม่ตั้งแต่เนิ่นๆ สามารถทำให้ภาพซ้อนและลูกตาจมดีขึ้นได้ แต่หากกล้ามเนื้อเรกตัสมีเดียลตายแล้ว ภาพซ้อนจะกลายเป็นถาวร
Yu DY, Chen CH, Tsay PK, Leow AM, Pan CH, Chen CT. Surgical Timing and Fracture Type on the Outcome of Diplopia After Orbital Fracture Repair. Ann Plast Surg. 2016;76 Suppl 1:S91-5. PMID: 26808744.
Damgaard OE, Larsen CG, Felding UA, Toft PB, von Buchwald C. Surgical Timing of the Orbital “Blowout” Fracture: A Systematic Review and Meta-analysis. Otolaryngol Head Neck Surg. 2016;155(3):387-90. PMID: 27165680.
Nguyen DC, Shahzad F, Snyder-Warwick A, Patel KB, Woo AS. Transcaruncular Approach for Treatment of Medial Wall and Large Orbital Blowout Fractures. Craniomaxillofac Trauma Reconstr. 2016;9(1):46-52. PMID: 26889348; PMCID: PMC4755730.
Lee K, Snape L. Efficacy of Transcaruncular Approach to Reconstruct Isolated Medial Orbital Fracture. J Maxillofac Oral Surg. 2010;9(4):355-8. PMID: 22190773; PMCID: PMC3244106.
Bonsembiante A, Valente L, Ciorba A, Galiè M, Pelucchi S. Transnasal Endoscopic Approach for the Treatment of Medial Orbital Wall Fractures. Ann Maxillofac Surg. 2019;9(2):248-251. PMID: 31909026; PMCID: PMC6933993.
Basnet A, Chug A, Simre S, Vyas A, Shrestha S. Comprehensive Management of Pediatric Orbital Fractures: A Case Series and Review of Literature. Cureus. 2024;16(4):e57842. PMID: 38725748; PMCID: PMC11081518.