Giả thuyết Thủy lực
Cơ chế: Chấn thương bên ngoài quanh ổ mắt → tăng áp lực trong ổ mắt → truyền áp lực đến sàn và thành trong ổ mắt → gãy xương.
Bằng chứng: Thành ngoài và trần ổ mắt đủ dày để chịu đựng, nhưng thành trong và sàn mỏng bị vỡ trước.

Gãy thành trong ổ mắt (orbital medial wall fracture) là gãy mảnh giấy xương sàng (lamina papyracea) tạo nên thành trong ổ mắt. Thành dưới và thành trong của ổ mắt rất mỏng và là vị trí ưa thích của bệnh này. Mảnh giấy xương sàng dày nhất 0,2 mm ở phần mỏng nhất, dễ tổn thương trước lực tù bên ngoài.
Gãy đơn độc tương đối hiếm, hầu hết xảy ra kèm gãy sàn ổ mắt hoặc là một phần của gãy kết hợp. Có thể kèm gãy xương trán, xương mũi-sàng và xương hàm trên. Gãy ổ mắt không liên quan đến bờ ổ mắt còn được gọi là “gãy blow-out”.
Nguyên nhân hầu như luôn là chấn thương tù quanh ổ mắt. Tai nạn giao thông, hoạt động thể thao, bạo lực, ngã và tai nạn té ngã là các cơ chế chấn thương chính. Thường gặp ở nam giới, và thể thao tiếp xúc là yếu tố nguy cơ chính. Các dạng gãy khác nhau theo tuổi do sự phát triển của mặt và tình trạng thông khí xoang.
Gãy thành trong ổ mắt và gãy sàn ổ mắt (09-24) đều là loại gãy blow-out, nhưng khác nhau về xoang bị tổn thương, cơ ngoài nhãn cầu bị kẹt và triệu chứng phát sinh.
| Mục | Gãy sàn hốc mắt | Gãy thành trong hốc mắt |
|---|---|---|
| Xoang cạnh mũi | Xoang hàm trên | Xoang sàng |
| Cơ ngoại nhãn bị kẹt | Cơ thẳng dưới và cơ chéo dưới | Cơ thẳng trong |
| Triệu chứng chính | Song thị trên-dưới | Song thị ngang |
| Rối loạn cảm giác | Thần kinh dưới hốc mắt (má đến môi trên) | Hiếm gặp |
Gãy sàn hốc mắt là gãy xương sàn hốc mắt (xương hàm trên), trong khi gãy thành trong hốc mắt là gãy mảnh giấy của xương sàng. Hai loại thường đi kèm với nhau. Trong gãy sàn hốc mắt, thường xảy ra rối loạn cảm giác vùng thần kinh dưới hốc mắt, trong khi gãy thành trong hốc mắt, cơ trực trong bị kẹt nên rối loạn vận nhãn theo chiều ngang là chủ yếu.
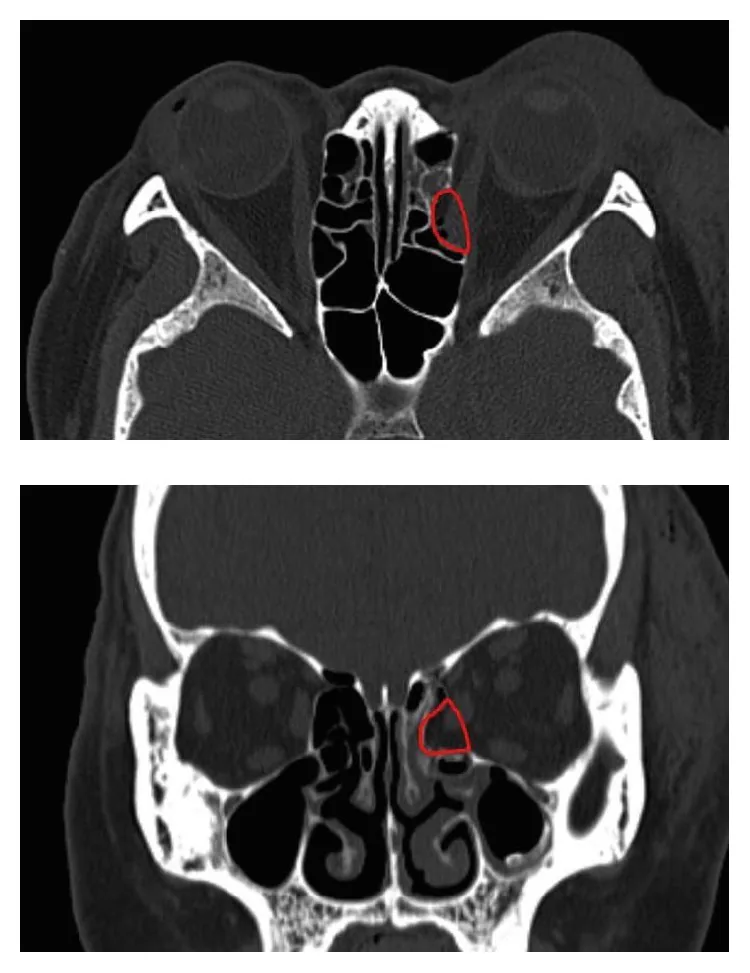
Gãy thành trong đơn thuần có thể không có triệu chứng.
Khi có gãy thành trong hốc mắt gây thông thương giữa hốc mắt và xoang, xì mũi sẽ đẩy không khí vào hốc mắt gây khí thũng hốc mắt. Điều này làm sưng quanh hốc mắt tăng nhanh. Bệnh nhân được hướng dẫn không xì mũi trong vòng 2 tuần sau gãy.
Khi cơ ngoài nhãn cầu bị kẹt tại vị trí gãy, phản xạ tim-mắt (phản xạ thần kinh phế vị) xảy ra, gây buồn nôn, nôn và nhịp tim chậm. Triệu chứng này thường bị nhầm lẫn với triệu chứng tăng áp lực nội sọ, dẫn đến chẩn đoán chậm trễ khi bệnh nhân được chuyển đến khoa phẫu thuật thần kinh hoặc nhi khoa. Ở trẻ em nôn sau chấn thương, cần tích cực nghi ngờ gãy xương ổ mắt phối hợp6).
Cơ chế gây gãy thành trong ổ mắt bao gồm hai giả thuyết: giả thuyết thủy lực (hydraulic hypothesis) và giả thuyết uốn cong (buckling theory). Hầu hết các trường hợp xảy ra do sự kết hợp của cả hai cơ chế.
Giả thuyết Thủy lực
Cơ chế: Chấn thương bên ngoài quanh ổ mắt → tăng áp lực trong ổ mắt → truyền áp lực đến sàn và thành trong ổ mắt → gãy xương.
Bằng chứng: Thành ngoài và trần ổ mắt đủ dày để chịu đựng, nhưng thành trong và sàn mỏng bị vỡ trước.
Giả thuyết Uốn cong
Cơ chế: Lực trực tiếp lên bờ ổ mắt → truyền đến sàn ổ mắt và thành trong yếu hơn → gãy xương.
Cơ sở: Lực lên bờ ổ mắt lan truyền qua thành ổ mắt và tập trung tại các vùng yếu.
Gãy thành trong ổ mắt đặc biệt dễ xảy ra khi có lực từ hướng trong, như cú đánh vào sống mũi. Các loại gãy được phân loại thành gãy vụn (comminuted), gãy bản lề (hinge), gãy blow-in và gãy cửa sập (trapdoor). Gãy vụn là phổ biến nhất, với các mảnh xương và nội dung ổ mắt thoát vị (herniate) vào xoang sàng. Gãy kín thường gặp ở người trẻ, khi xương trở lại hình dạng ban đầu và kẹt các cơ ngoại nhãn và mô mềm trong khe gãy.
Chụp cắt lớp vi tính (CT) ổ mắt là công cụ chính để chẩn đoán gãy xương. Được sử dụng để đánh giá vị trí và kích thước gãy, kẹt cơ ngoại nhãn và chảy máu sau nhãn cầu. Cũng cần thiết cho việc lập kế hoạch phẫu thuật sửa chữa. Chụp phải bao gồm các lát cắt vành và dọc, và kiểm tra sự thoát vị mô mềm vào xoang sàng và kẹt cơ trực trong.
Đặc điểm của từng phương pháp chẩn đoán hình ảnh được trình bày dưới đây.
| Phương pháp Xét nghiệm | Mức độ khuyến nghị | Sử dụng chính |
|---|---|---|
| CT (bao gồm lát cắt vành và dọc) | Lựa chọn đầu tiên | Đánh giá gãy xương, kẹt và lập kế hoạch phẫu thuật |
| X-quang đơn giản | Không khuyến cáo | Tỷ lệ phát hiện gãy xương <50% |
| MRI | Hỗ trợ | Đánh giá bổ sung như nang nhầy xoang |
Chụp CT được chỉ định với cả hai chế độ mô mềm (đánh giá mối tương quan vị trí giữa xương và mô mềm, di lệch, thoát vị, kẹt, thắt nghẹt) và chế độ xương (quan sát gãy xương vi thể). Thoát vị mỡ hốc mắt vào xoang sàng và xoang hàm trên được xác nhận trên chế độ mô mềm của CT. Tình trạng mờ xoang sàng đôi khi thấy trên X-quang đơn giản, nhưng độ nhạy thấp và không cung cấp thông tin tương xứng với mức phơi nhiễm phóng xạ. MRI không phải là lựa chọn đầu tiên sau chấn thương do lo ngại dị vật kim loại trong mắt chưa xác định.
Trên chụp CT, lát cắt ngang là cơ bản, nhưng nếu lát cắt vành hữu ích, chúng được thu nhận bằng tái tạo ba chiều. Ở chế độ hiển thị não, mỡ hốc mắt có thể không hiển thị, và bằng cách chuyển sang chế độ mô mềm (điều chỉnh độ rộng cửa sổ), tình trạng mỡ hốc mắt và khí thũng trong hốc mắt trở nên dễ xác nhận hơn.
Phân loại trên hình ảnh bao gồm loại hở (di lệch lớn các mảnh xương và mô mềm vào xoang) và loại kín (thay đổi hình ảnh ít, với mô mềm bị kẹt tại vị trí gãy di lệch nhẹ, dấu hiệu mất cơ trực).
Tiền sử chấn thương quanh hốc mắt kèm hạn chế vận nhãn theo chiều ngang, khí thũng và lõm mắt gợi ý gãy thành trong. Xác nhận bằng khám X-quang.
Để đánh giá song thị, sử dụng nghiệm pháp che mắt, nghiệm pháp thị trường đơn nhãn, và nghiệm pháp Hess đỏ-xanh (chính xác nhất). Trên biểu đồ Hess, xác nhận kiểu liệt cơ trực trong (hạn chế dạng) và đánh giá mức độ kẹt.
Sau chấn thương, có thể có dị vật kim loại trong mắt, và MRI không phải là lựa chọn đầu tiên về mặt an toàn. Ngoài ra, CT hiển thị xương rất tốt và phù hợp nhất để đánh giá gãy xương, kẹt cơ và xuất huyết sau nhãn cầu. MRI được sử dụng bổ trợ khi cần đánh giá thêm như nang nhầy xoang.
Điều trị bảo tồn được chỉ định trong các trường hợp sau:
Hướng dẫn cơ bản của điều trị bảo tồn: bệnh nhân được hướng dẫn không xì mũi trong vòng 2 tuần sau chấn thương. Mục đích là ngăn ngừa khí phế thũng ổ mắt và ngăn mô không vô trùng từ xoang xâm nhập vào hốc mắt. Vai trò của kháng sinh còn tranh cãi. Có báo cáo cho rằng steroid (prednisolone 1 mg/kg trong 10 ngày) làm giảm phù nề và giúp xác định bệnh nhân bị kẹt cơ dễ dàng hơn. Khí phế thũng ổ mắt thường tự hấp thu trong 1-2 tuần.
Các tiêu chí chỉ định phẫu thuật như sau:
| Phân loại | Điều kiện | Thời điểm phẫu thuật |
|---|---|---|
| Phẫu thuật khẩn cấp | Gãy kín kèm kẹt cơ ngoại nhãn | Trong vòng 24 giờ sau chấn thương |
| Phẫu thuật sớm | Kẹt mô mềm (không phải cơ) | Thường trong vòng 2 tuần |
| Phẫu thuật sớm | Phản xạ mắt-tim không biến mất | Ngay lập tức |
| Phẫu thuật sớm | Song thị có triệu chứng + nghiệm pháp kéo dương tính | Lý tưởng trong vòng 2 tuần |
| Phẫu thuật sớm | CT chứng minh kẹt cơ ngoại nhãn | Ngay lập tức |
| Phẫu thuật sớm | Rối loạn vận động nhãn cầu không hồi phục trong gãy xương hở | Nắn chỉnh trước khi sẹo hóa |
| Phẫu thuật chương trình | Lõm mắt do gãy xương lớn | Có thể thực hiện sau 2 tuần |
Phẫu thuật có thể bị hoãn nếu có vỡ nhãn cầu, tổn thương nội nhãn hoặc bệnh nội khoa kèm theo. Các trường hợp cũ cũng có thể có chỉ định phẫu thuật, được xác định bằng hình ảnh.
Trì hoãn phẫu thuật làm xấu tiên lượng. Sửa chữa trong vòng 14 ngày để lại lõm mắt khoảng 20%, trong khi sau 6 tháng trở lên là khoảng 72%. Trong một nghiên cứu về thời điểm phẫu thuật, tỷ lệ giải quyết song thị ở bệnh nhân được phẫu thuật trong vòng 2 tuần là 58%, trong khi sau 4 tuần chỉ còn 38,1%. Trong một tổng quan hệ thống và phân tích gộp của Damgaard và cộng sự trên 442 trường hợp, tỷ số chênh của song thị tồn dư ở nhóm phẫu thuật trì hoãn (sau 14 ngày) tăng đáng kể lên 3,3 2).
Đường tiếp cận mở
Chỉ định: Gãy phối hợp thành trong và sàn hốc mắt.
Đường rạch: Rạch dưới lông mi hoặc rạch qua kết mạc (thành trong dưới), đường tiếp cận qua túi lệ (transcaruncular) hoặc rạch qua góc trong mắt (rạch Lynch) hoặc rạch Kroom (gãy thành trong đơn thuần). Đường tiếp cận qua túi lệ không để lại sẹo da, cho phép bộc lộ rộng từ thành trong đến sàn hốc mắt, với tỷ lệ biến chứng thấp 3) 4).
Biến chứng: Lệch vị trí mi mắt, dị cảm thần kinh dưới hốc mắt (cải thiện trong 2-8 tuần). Rạch dưới lông mi có nguy cơ lật mi sẹo (cicatricial ectropion). Rạch Lynch cần chú ý sẹo ở vùng góc trong mắt.
Ưu điểm: Thời gian phẫu thuật, thời gian nằm viện và chi phí tốt hơn một chút.
Đường tiếp cận nội soi
Các bước: Cắt mỏm móc → Phẫu thuật cắt xoang sàng (ethmoidectomy) → Xác định vị trí gãy xương → Đưa mô thoát vị về vị trí cũ → Đặt implant (như silastic, merocel, medpor).
Xác nhận: Kiểm tra lực kéo cưỡng bức (forced duction test) và kiểm tra xung (pulse test) để xác nhận chuyển động mắt và vị trí implant.
Biến chứng: Viêm xoang hàm (rối loạn dẫn lưu xoang), mảnh xương lọt vào hốc mắt, cần nhét mũi sau phẫu thuật. Kích thước implant quá lớn làm tăng biến chứng bao gồm đùn (extrusion).
Ưu điểm: Có thể sử dụng để sửa chữa sớm, kéo nhãn cầu ít. Phù hợp với gãy thành trong và gãy kiểu bẫy (trapdoor). Không thể sử dụng cho khuyết hổng lớn 5).
Màng xương của bờ hốc mắt được tiếp cận qua da hoặc qua kết mạc, sau khi rạch màng xương, trường mổ được mở rộng ra phía sau. Mỡ hốc mắt thoát vị và cơ trực trong được đưa về vị trí cũ, các mảnh xương được phục hồi về vị trí ban đầu, sau đó thành xương được tái tạo bằng xương nhân tạo hoặc tấm tiêu. Implant tiêu sinh học chủ yếu từ polymer phân hủy sinh học (poly-L-lactic PLLA) hoặc tấm silicone được sử dụng rộng rãi để tái tạo thành hốc mắt.
Trong gãy kín có bằng chứng kẹt cơ ngoại nhãn, có nguy cơ hoại tử cơ, do đó cần phẫu thuật cấp cứu trong vòng 24 giờ sau chấn thương. Mặt khác, trong các trường hợp không kẹt, có thể trì hoãn phẫu thuật đến sau 2 tuần. Vì trì hoãn phẫu thuật làm xấu tiên lượng, nên quyết định chỉ định phải được đưa ra nhanh chóng.
Thành trong hốc mắt là mỏng nhất trong các thành hốc mắt, và lamina quỹ đạo (orbital lamina) tạo thành phần chính. Gãy xương hốc mắt (blow-out fracture) là gãy xương bên trong thuần túy không liên quan đến bờ hốc mắt theo định nghĩa. Khi áp lực nội nhãn tăng, lamina quỹ đạo mỏng nhất sẽ vỡ trước, và cơ trực trong cùng mỡ hốc mắt bị kẹt vào xoang sàng.
Sinh lý bệnh theo loại gãy xương như sau:
Cơ chế gây lõm mắt: do nội dung ổ mắt thoát vào xoang cạnh mũi, thể tích ổ mắt tăng lên và nhãn cầu di chuyển ra sau. Khi thể tích ổ mắt tăng từ 13% trở lên, sẽ xảy ra lõm mắt.
Mỡ ổ mắt có các vách ngăn mỏng (vách ngăn ổ mắt). Khi vách ngăn gần cơ ngoại nhãn bị kẹt, sẽ xảy ra hạn chế vận nhãn ngay cả khi không có nghẹt cơ. Trong trường hợp thắt nghẹt cơ trực trong nặng, có thể dẫn đến hoại tử cơ và hạn chế dạng (song thị ngang) vĩnh viễn. Phẫu thuật nắn chỉnh sớm có thể cải thiện song thị và lõm mắt, nhưng nếu hoại tử cơ trực trong đã xảy ra, song thị sẽ trở thành vĩnh viễn.
Yu DY, Chen CH, Tsay PK, Leow AM, Pan CH, Chen CT. Surgical Timing and Fracture Type on the Outcome of Diplopia After Orbital Fracture Repair. Ann Plast Surg. 2016;76 Suppl 1:S91-5. PMID: 26808744.
Damgaard OE, Larsen CG, Felding UA, Toft PB, von Buchwald C. Surgical Timing of the Orbital “Blowout” Fracture: A Systematic Review and Meta-analysis. Otolaryngol Head Neck Surg. 2016;155(3):387-90. PMID: 27165680.
Nguyen DC, Shahzad F, Snyder-Warwick A, Patel KB, Woo AS. Transcaruncular Approach for Treatment of Medial Wall and Large Orbital Blowout Fractures. Craniomaxillofac Trauma Reconstr. 2016;9(1):46-52. PMID: 26889348; PMCID: PMC4755730.
Lee K, Snape L. Efficacy of Transcaruncular Approach to Reconstruct Isolated Medial Orbital Fracture. J Maxillofac Oral Surg. 2010;9(4):355-8. PMID: 22190773; PMCID: PMC3244106.
Bonsembiante A, Valente L, Ciorba A, Galiè M, Pelucchi S. Transnasal Endoscopic Approach for the Treatment of Medial Orbital Wall Fractures. Ann Maxillofac Surg. 2019;9(2):248-251. PMID: 31909026; PMCID: PMC6933993.
Basnet A, Chug A, Simre S, Vyas A, Shrestha S. Comprehensive Management of Pediatric Orbital Fractures: A Case Series and Review of Literature. Cureus. 2024;16(4):e57842. PMID: 38725748; PMCID: PMC11081518.