กระดูกโหนกแก้ม-ขากรรไกรบนหักแบบซับซ้อน (ZMC fracture ) เป็นการบาดเจ็บใบหน้าที่จุดเชื่อมต่อสี่จุดของกระดูกโหนกแก้มกับกระดูกข้างเคียงหักพร้อมกัน จุดเชื่อมต่อสี่จุดได้แก่:
โหนกแก้ม (zygomatic arch) : กระดูกโค้งที่เชื่อมกระดูกโหนกแก้มกับกระดูกขมับรอยต่อหน้าผาก-โหนกแก้ม (frontozygomatic suture) : จุดเชื่อมต่อระหว่างกระดูกโหนกแก้มและกระดูกหน้าผากขอบเบ้าตา ล่าง (เชื่อมต่อกับขากรรไกรบน): ขอบเบ้าตา ด้านล่างตาพื้นเบ้าตา (orbital floor) : ส่วนล่างของเบ้าตา ที่รองรับลูกตา
เนื่องจากจุดทั้งสี่นี้ได้รับความเสียหายพร้อมกัน การหักของพื้นเบ้าตา จึงเกิดขึ้นอย่างหลีกเลี่ยงไม่ได้ เมื่อพื้นเบ้าตา หัก เนื้อเยื่อในเบ้าตา จะเคลื่อนออกไปยังโพรงอากาศข้างจมูก ทำให้เกิดลูกตาจมและภาพซ้อน จากการหนีบของกล้ามเนื้อนอกลูกตา ดังนั้น ZMC fracture จึงเป็นทั้งปัญหาทางศัลยกรรมใบหน้าและการบาดเจ็บที่ต้องจัดการทางจักษุวิทยาอย่างขาดไม่ได้
กระดูกโหนกแก้ม-ขากรรไกรบนหัก (ZMC fracture ) เกิดจากแรงกระแทกโดยตรงบริเวณแก้ม กลไกการบาดเจ็บหลัก ได้แก่ อุบัติเหตุทางถนน การทำร้ายร่างกาย การบาดเจ็บจากการกีฬา และการตกจากที่สูง พบได้ค่อนข้างบ่อยในกลุ่มกระดูกใบหน้าหัก และพบบ่อยในผู้ใหญ่เพศชาย
ในการบาดเจ็บใบหน้าอย่างรุนแรง เช่น อุบัติเหตุทางถนน มักเกิดกระดูกกะโหลกศีรษะและใบหน้าหักร่วมด้วย เช่น กระดูกจมูกหัก โหนกแก้มหัก และฐานกะโหลกศีรษะหัก ดังนั้นการทำงานร่วมกับแผนกโสต ศอ นาสิก และประสาทศัลยศาสตร์จึงมีความสำคัญ ในกระดูก ZMC หัก แผนกต่อไปนี้มีส่วนเกี่ยวข้อง:
ศัลยกรรมตกแต่งและโสต ศอ นาสิก : แผนกหลักที่รับผิดชอบการจัดเรียงกระดูกโหนกแก้ม (การยึดด้วยแผ่นโลหะและการยกโหนกแก้ม)จักษุวิทยา : รับผิดชอบการซ่อมแซมกระดูกเบ้าตา ส่วนล่างหัก การปกป้องลูกตา การประเมินการเคลื่อนไหวของลูกตา และการติดตามผลประสาทศัลยศาสตร์ : มีส่วนร่วมหากมีกระดูกฐานกะโหลกศีรษะหักหรือการบาดเจ็บในกะโหลกศีรษะ
Q
กระดูก ZMC หักและกระดูกเบ้าตาส่วนล่างหักต่างกันอย่างไร?
A
กระดูกเบ้าตา ส่วนล่างหักคือภาวะที่ผนังด้านล่างของเบ้าตา หักเพียงอย่างเดียว กระดูก ZMC หักเป็นกระดูกหักแบบซับซ้อนที่เกิดขึ้นพร้อมกันที่จุดเชื่อมต่อสี่จุดของกระดูกโหนกแก้ม (โหนกแก้ม, รอยต่อหน้าผาก-โหนกแก้ม, ขอบล่างเบ้าตา , และพื้นเบ้าตา ) และกระดูกเบ้าตา ส่วนล่างหักเป็นองค์ประกอบหนึ่งของกระดูก ZMC หัก ในกระดูก ZMC หัก นอกจากปัญหาทางจักษุวิทยาแล้ว ยังเกิดปัญหาทางศัลยกรรมตกแต่ง เช่น การอ้าปากลำบากและใบหน้าผิดรูป ดังนั้นจึงจำเป็นต้องทำงานร่วมกันแบบสหสาขาวิชาชีพ
อาการของกระดูก ZMC หักแบ่งออกเป็นสองประเภท: อาการทางจักษุวิทยาและอาการทางศัลยกรรมใบหน้า
อาการแสดงทางจักษุวิทยา
ภาพซ้อน (เห็นภาพซ้อน )เบ้าตา ติดอยู่ในรอยหักของพื้นเบ้าตา อาการแย่ลงเมื่อเคลื่อนลูกตาในแนวตั้ง
ลูกตาจม (Enophthalmos) : เนื่องจากเนื้อเยื่อในเบ้าตา เคลื่อนเข้าไปในโพรงอากาศข้างจมูกผ่านรอยหักของพื้นเบ้าตา ทำให้ปริมาตรเบ้าตา เพิ่มขึ้นและลูกตาเคลื่อนไปด้านหลัง จะเห็นชัดเจนเมื่ออาการบวมเริ่มยุบ
เปลือกตาบวมและเลือดออกใต้ผิวหนัง : เกิดขึ้นทันทีหลังการบาดเจ็บ เมื่ออาการบวมยุบลง ลูกตาจมและภาพซ้อน จะชัดเจนขึ้น
ความผิดปกติของการเคลื่อนไหวลูกตา กล้ามเนื้อนอกลูกตา หรือผนังกั้นไขมันในเบ้าตา ติดอยู่ในรอยหัก โดยเฉพาะการจำกัดการมองลงและมองขึ้น
ผลการตรวจทางศัลยกรรมใบหน้า
ปวดเมื่ออ้าปากและอ้าปากลำบาก : เกิดจากชิ้นส่วนกระดูกที่ยุบตัวจากการแตกของโหนกแก้มกดทับกล้ามเนื้อขมับและกล้ามเนื้อบดเคี้ยว
ความรู้สึกผิดปกติที่แก้ม : เนื่องจากการบาดเจ็บของเส้นประสาทใต้เบ้าตา (สาขาปลายของเส้นประสาทไทรเจมินัล แขนงที่สอง) ทำให้เกิดการลดลงหรือผิดปกติของความรู้สึกตั้งแต่แก้มข้างที่ได้รับผลกระทบจนถึงริมฝีปากบน
แก้มแบนราบ : เนื่องจากกระดูกโหนกแก้มยุบตัวเข้าด้านในและลงด้านล่าง ทำให้ส่วนนูนของแก้มเมื่อมองจากด้านหน้าหายไป ลักษณะภายนอกคล้ายกับโหนกแก้มที่สูงได้หายไป
ถุงลมในเบ้าตา เบ้าตา ทำให้อาการบวมของเปลือกตาและการเคลื่อนไหวของลูกตาผิดปกติแย่ลง
เมื่อมีการรัดรัด (การติดขัดอย่างรุนแรง) ของกล้ามเนื้อนอกลูกตา หรือเนื้อเยื่อในเบ้าตา ที่ตำแหน่งกระดูกหัก การเคลื่อนไหวของลูกตาในแนวตั้งอาจกระตุ้นให้เกิดอาการคลื่นไส้ หัวใจเต้นช้า และหมดสติได้ โดยเฉพาะอย่างยิ่งในเด็ก และมักถูกวินิจฉัยผิดว่าเป็นความดันในกะโหลกศีรษะสูง ดังนั้นจึงต้องระมัดระวัง
กระดูกโหนกแก้ม-ขากรรไกรบน (ZMC) หักเกิดจากแรงกระแทกโดยตรงที่แก้ม กระดูกโหนกแก้มถูกยึดด้วยรอยต่อสี่ตำแหน่งกับกระดูกขมับ กระดูกหน้าผาก และกระดูกขากรรไกรบน แต่เมื่อมีแรงกระแทกแรงสูง รอยต่อทั้งสี่จะขาดพร้อมกัน และกระดูกโหนกแก้มทั้งหมดจะยุบตัวเข้าด้านในและลงด้านล่าง
กลไกการบาดเจ็บหลักมีดังนี้:
อุบัติเหตุทางถนน : การกระแทกอย่างแรงที่ใบหน้าจากอุบัติเหตุรถยนต์ รถจักรยานยนต์ หรือจักรยานการใช้ความรุนแรง : การชกด้วยกำปั้นที่แก้มเป็นหนึ่งในกลไกการบาดเจ็บที่พบบ่อยที่สุดการบาดเจ็บจากการกีฬา : กีฬาที่มีการปะทะ (ศิลปะการต่อสู้ รักบี้ ฮอกกี้น้ำแข็ง ฯลฯ)การตกจากที่สูง : การลงพื้นด้วยใบหน้าจากที่สูง
ปัจจัยเสี่ยง ได้แก่ การเข้าร่วมกีฬาที่มีการปะทะ การขับขี่ยานพาหนะ และการบาดเจ็บที่เกี่ยวข้องกับแอลกอฮอล์
หากเกิดกระดูก ZMC แตก การสั่งน้ำมูกอาจทำให้ภาวะถุงลมในเบ้าตา แย่ลง กรุณาอย่าสั่งน้ำมูกเป็นเวลา 4-6 สัปดาห์หลังได้รับบาดเจ็บ การใช้อุปกรณ์ป้องกันใบหน้าที่เหมาะสม (หมวกกันน็อค, หน้ากากป้องกัน) ขณะเล่นกีฬาสามารถป้องกันกระดูกใบหน้าแตกบางส่วนได้
ภาพ CT เบ้าตาของกระดูกโหนกแก้ม-ขากรรไกรบนแตกเชิงซ้อน (ZMC) ภาพตัดแนวขวางและแนวโคโรนาลแสดงการเคลื่อนของกระดูกที่แตกและผลกระทบต่อพื้นเบ้าตา Gerbino G, et al. Zygomaticomaxillary Complex Fracture. ePlasty. 2014;14:ic27. Figure 1. PM
CI D: PMC4145677. License: CC BY.
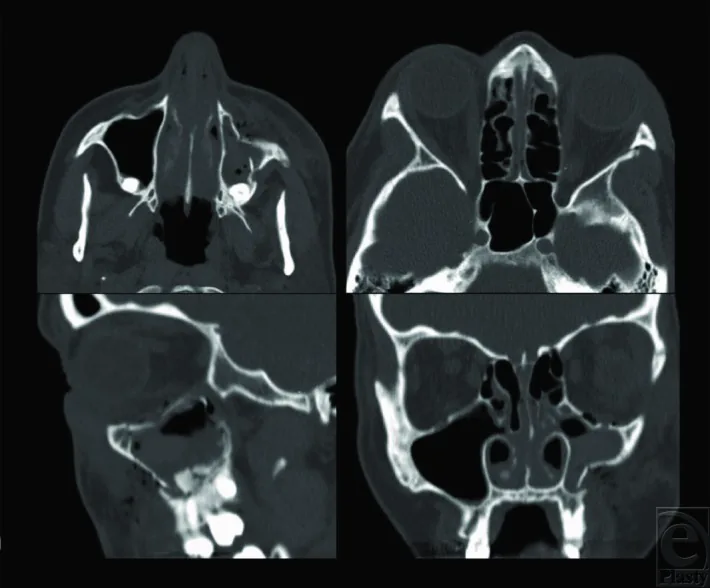
ภาพ CT ก่อนผ่าตัดของกระดูกโหนกแก้ม-ขากรรไกรบนแตกเชิงซ้อน (ZMC) (แสดง 4 ภาพ) ภาพตัดแนวขวางบนซ้ายแสดงกระดูกโหนกแก้มยุบและสูญเสียความนูน ภาพตัดแนวขวางบนขวาแสดงการแยกของรอยต่อกระดูกสฟีนอยด์-โหนกแก้ม ภาพตัดแนวโคโรนาลล่างซ้ายและขวาแสดงการแตกของรอยต่อกระดูกโหนกแก้ม-ขากรรไกรบนและพื้นเบ้าตา ซึ่งสอดคล้องกับการวินิจฉัย ZMC แบบหลายระนาบด้วย CT เบ้าตา ที่กล่าวถึงในหัวข้อ “4. การวินิจฉัยและวิธีการตรวจ”
การวินิจฉัยกระดูก ZMC แตกทำได้โดยการผสมผสานการตรวจภาพและการประเมินการทำงานของตา สิ่งสำคัญคือต้องแยกภาวะแทรกซ้อนที่คุกคามการมองเห็น เช่น ลูกตาแตก และจอประสาทตาลอก ออกก่อน
การตรวจ CT เบ้าตา เป็นสิ่งจำเป็นสำหรับการวินิจฉัยที่แน่นอน ในการสแกน CT จะประเมินภาพตัดในสามทิศทางต่อไปนี้
ภาพตัด เนื้อหาการประเมินหลัก ภาพตัดแนวนอน (แนวแกน) การแตกของส่วนโค้งโหนกแก้มและรอยต่อกระดูกหน้าผาก-โหนกแก้ม การบาดเจ็บของผนังเบ้าตา ด้านข้าง ภาพตัดแนวโคโรนาล ขอบเขตการแตกของพื้นเบ้าตา การเลื่อนของเนื้อเยื่อในเบ้าตา การมีหรือไม่มีการติดของกล้ามเนื้อนอกลูกตา ภาพตัดแนวทัล ขอบเขตการแตกของพื้นเบ้าตา ในแนวหน้า-หลัง การประเมินการเปลี่ยนแปลงปริมาตรเบ้าตา
CT กระดูก : ประเมินแนวรอยแตกเล็กๆ และการเคลื่อนของชิ้นกระดูกCT เนื้อเยื่ออ่อน : ประเมินการติดหรือการเลื่อนของเนื้อเยื่ออ่อน (กล้ามเนื้อนอกลูกตา , ไขมันในเบ้าตา ) เข้าไปในรอยแตกการสร้างภาพ 3 มิติจาก CT : มีประโยชน์ในการเข้าใจรูปแบบการแตกหักในสามมิติและการวางแผนผ่าตัด
เมื่อปริมาตรเบ้าตา เพิ่มขึ้น 13% หรือมากกว่า ความเสี่ยงต่อภาวะตาลึกจะสูง
แผนภูมิ Hess กล้ามเนื้อนอกลูกตา การตรวจลานสายตา เดี่ยวสองตาภาพซ้อน ในเชิงปริมาณการทดสอบดึงลูกตา : ตรวจสอบว่ามีการติดของกล้ามเนื้อนอกลูกตา หรือไม่ ไม่ควรทำอย่างจริงจังเพราะเจ็บปวดเมื่อผู้ป่วยรู้สึกตัว
จำเป็นต้องมีการประเมินผนังกั้นจมูกและโพรงอากาศข้างจมูกโดยแพทย์หู คอ จมูก การแยกภาวะแทรกซ้อนในกะโหลกศีรษะโดยศัลยแพทย์ระบบประสาท และการวางแผนการจัดเรียงกระดูกโดยศัลยแพทย์ตกแต่ง
กระดูกพื้นเบ้าตาแตก เดี่ยว (blowout fracture )กระดูกหักแบบ Le Fort : กระดูกใบหน้าหักเป็นบริเวณกว้างร่วมกับการสบฟันผิดปกติและความไม่มั่นคงของใบหน้าส่วนกลางกระดูกจมูกและเอทมอยด์หัก : ร่วมกับรากจมูกยุบและเอ็นแคนทัลด้านในฉีกขาดกระดูกโหนกแก้มหักเดี่ยว : กระดูกโหนกแก้มหักโดยไม่มีการแตกของพื้นเบ้าตา
Q
นอกจาก CT แล้ว จำเป็นต้องตรวจอะไรอีกบ้าง?
A
นอกจากการวินิจฉัยด้วยภาพ CT แล้ว การประเมินการทำงานของการเคลื่อนไหวลูกตา (Hess chart และการตรวจลานสายตา เดี่ยวสองตา) มีความสำคัญ การทดสอบแรงดึงลูกตาใช้เพื่อยืนยันการติดค้างของกล้ามเนื้อนอกลูกตา แต่บ่อยครั้งสามารถตัดสินได้จากภาพถ่ายและอาการทางคลินิก นอกจากนี้ จำเป็นต้องประเมินภาวะแทรกซ้อนในกะโหลกศีรษะ การบาดเจ็บของโพรงอากาศ และข้อบ่งชี้ในการจัดเรียงกระดูกอย่างครอบคลุม โดยร่วมมือกับแผนกโสต ศอ นาสิก ศัลยกรรมตกแต่ง และศัลยกรรมประสาท
การรักษากระดูกโหนกแก้ม-ขากรรไกรบนหักประกอบด้วยการจัดการทางจักษุวิทยา (การจัดเรียงกระดูกเบ้าตา ส่วนล่าง) และการจัดการทางศัลยกรรมตกแต่ง (การจัดเรียงกระดูกโหนกแก้ม)
สำหรับการจัดการกระดูกเบ้าตา ส่วนล่างหัก ช่วงเวลาการผ่าตัดจะพิจารณาจากการมีหรือไม่มีการติดค้างของกล้ามเนื้อนอกลูกตา และความรุนแรงของอาการ
สถานการณ์ การจัดการที่แนะนำ กระดูกหักแบบมีการติดค้างของกล้ามเนื้อนอกลูกตา (ชนิดปิด) ผ่าตัดจัดเรียงฉุกเฉินภายใน 24 ชั่วโมงหลังบาดเจ็บ ไขมันเบ้าตา ติดค้าง, เห็นภาพซ้อน ต่อเนื่อง, ลูกตาจม ผ่าตัดจัดเรียงเร็วภายใน 2 สัปดาห์ เห็นภาพซ้อน เล็กน้อย, ลูกตาจมเล็กน้อยสังเกตอาการ (คาดหวังการดีขึ้นเอง) ใบหน้าผิดรูปและอ้าปากลำบากอย่างชัดเจน จัดเรียงกระดูกโดยศัลยกรรมตกแต่งและโสต ศอ นาสิก (ระยะเวลาขึ้นอยู่กับอาการ)
สองสัปดาห์หลังการบาดเจ็บ อาการบวมลดลงและภาวะลูกตาจมชัดเจนขึ้น ดังนั้นการอธิบายให้ผู้ป่วยทราบล่วงหน้าจึงเป็นสิ่งสำคัญ
ทำภายใต้การดมยาสลบ เข้าถึงเยื่อหุ้มกระดูกขอบเบ้าตา ผ่านทางผิวหนัง (กรีดใต้ขนตาล่าง) หรือทางเยื่อบุตา (กรีดเยื่อบุตา ส่วน fornix ล่าง) และจัดเนื้อเยื่ออ่อนที่โผล่ออกมาทั้งหมดกลับเข้าไปในเบ้าตา หลังจากจัดตำแหน่งแล้ว ให้ยืนยันการปลดการติดขัดด้วยการทดสอบการดึงลูกตา
การซ่อมแซมกระดูกหักทำโดยใช้ชิ้นกระดูกถ้าเป็นไปได้ ในกรณีกระดูกแตกเป็นชิ้นเล็กชิ้นน้อย จะสร้างพื้นเบ้าตา ขึ้นใหม่โดยใช้แผ่นซิลิโคนหรือแผ่นที่ดูดซับได้ (ทำจาก poly-L/D-lactide)
ในการจัดเรียงโครงกระดูกที่ทำโดยแพทย์โสต ศอ นาสิก หรือศัลยกรรมตกแต่ง กระดูกโหนกแก้มทั้งหมดจะถูกยกขึ้นสู่ตำแหน่งปกติและยึดด้วยแผ่นและสกรู วิธีการหลัก ได้แก่ วิธี Gillies (การยกส่วนโค้งโหนกแก้มจากบริเวณขมับ) และการยึดด้วยแผ่นภายใต้การมองเห็น โดยตรง
ห้ามสั่งน้ำมูก : ห้ามสั่งน้ำมูกเป็นเวลา 4-6 สัปดาห์หลังผ่าตัด (เพื่อป้องกันภาวะถุงลมในเบ้าตา แย่ลง)สังเกตการเคลื่อนไหวของลูกตา : ประเมินเป็นระยะด้วยแผนภูมิ Hess ยาปฏิชีวนะ : ใช้ amoxicillin-clavulanate และอื่นๆ เพื่อป้องกันการติดเชื้อในระยะผ่าตัดสเตียรอยด์
อาจมีภาพซ้อน หลงเหลืออยู่หลังการซ่อมแซมพื้นเบ้าตา การฟื้นตัวเต็มที่ต้องใช้เวลาหลายสัปดาห์ถึงหลายเดือน และประเมินครั้งสุดท้ายหลังผ่าตัด 6-9 เดือน หากจำเป็น อาจเพิ่มการผ่าตัดตาเหล่ นอกจากนี้ ภาวะแทรกซ้อนหลังผ่าตัด เช่น เลือดออกหลังลูกตา การบาดเจ็บของเส้นประสาทตา หนังตาล่างพลิกออก และการติดเชื้อ อาจเกิดขึ้นได้ สิ่งสำคัญคือต้องปรึกษาแพทย์ผู้รักษาทันทีหากเกิดเหตุการณ์ดังกล่าว
Q
การผ่าตัดกระดูกโหนกแก้ม-เบ้าตาหักทำโดยจักษุแพทย์หรือไม่?
A
การผ่าตัดกระดูกโหนกแก้ม-เบ้าตา หักทำโดยความร่วมมือของหลายสาขาวิชา การจัดเรียงโครงกระดูกโหนกแก้มทั้งหมด (การยึดด้วยแผ่นและการยกส่วนโค้งโหนกแก้ม) ทำโดยศัลยกรรมตกแต่งหรือโสต ศอ นาสิก เป็นสาขาหลัก จักษุแพทย์ทำการซ่อมแซมและสร้างพื้นเบ้าตา ที่หักขึ้นใหม่และการปกป้องลูกตา ในขณะที่ศัลยกรรมประสาทมีส่วนร่วมหากมีภาวะแทรกซ้อนในกะโหลกศีรษะ การแบ่งบทบาทแตกต่างกันไปตามระบบของแต่ละสถานที่ แต่ไม่ค่อยมีสาขาใดสาขาหนึ่งทำเพียงลำพัง แนวทางแบบทีมเป็นพื้นฐาน
กระดูกโหนกแก้มอยู่บริเวณส่วนที่ยื่นออกมาของใบหน้า และเชื่อมต่อกับกระดูกสี่ชิ้นผ่านทางรอยประสานและข้อต่อ จุดเชื่อมต่อทั้งสี่นี้อาจเป็นจุดอ่อนต่อแรงภายนอก
รอยประสานฟรอนโตไซโกมาติกา : รอยประสานระหว่างกระดูกโหนกแก้มและกระดูกหน้าผาก (มุมบนด้านนอกของเบ้าตา )รอยประสานไซโกมาติโคแม็กซิลลาริส : รอยประสานระหว่างกระดูกโหนกแก้มและกระดูกขากรรไกรบน (ตรงกับขอบล่างของเบ้าตา )ส่วนโค้งโหนกแก้ม : โครงสร้างโค้งที่ยื่นไปทางด้านหลังจากกระดูกโหนกแก้มและเชื่อมต่อกับกระดูกขมับพื้นเบ้าตา (ส่วนเบ้าตา ของกระดูกโหนกแก้ม) : สร้างส่วนด้านนอกของพื้นเบ้าตา
เมื่อมีแรงกระทำโดยตรงต่อบริเวณแก้ม กระดูกโหนกแก้มจะแยกออกที่รอยประสานทั้งสี่พร้อมกัน และเคลื่อนที่เข้าด้านในและลงด้านล่าง (กด) ในขณะนี้ การเปลี่ยนแปลงต่อไปนี้จะเกิดขึ้นเป็นลูกโซ่
เกิดกระดูกพื้นเบ้าตา หัก : กระดูกโหนกแก้มที่ถูกกดลงทำให้พื้นเบ้าตา หักการเลื่อนของเนื้อเยื่อในเบ้าตา : ไขมันในเบ้าตา และบางครั้งกล้ามเนื้อเรกตัสอินฟีเรียร์เลื่อนออกจากจุดหักเข้าไปในโพรงอากาศแม็กซิลลารีการขยายปริมาตรเบ้าตา : การเลื่อนของเนื้อเยื่อในเบ้าตา ทำให้ปริมาตรประสิทธิผลของเบ้าตา เพิ่มขึ้น ทำให้ลูกตาเคลื่อนไปด้านหลังและเกิดภาวะตาลึกการบาดเจ็บของเส้นประสาทอินฟราออร์บิทัล : เส้นประสาทอินฟราออร์บิทัล (แขนงที่สองของเส้นประสาทไทรเจมินัล ) ซึ่งวิ่งในร่องอินฟราออร์บิทัลได้รับความเสียหายที่จุดหัก ทำให้เกิดความผิดปกติทางความรู้สึกจากแก้มถึงริมฝีปากบน
เมื่อส่วนโค้งโหนกแก้มถูกกด เศษกระดูกหักจะรบกวนกระบวนการโคโรนอยด์ของขากรรไกรล่าง (จุดเกาะของกล้ามเนื้อเทมพอราลิส) และกล้ามเนื้อเทมพอราลิสและแมสซีเตอร์ ซึ่งจะขัดขวางการเคลื่อนไหวในการเปิดปากทางกลไก ทำให้เปิดปากลำบากและเจ็บเมื่อเปิด
ในเบ้าตา มีผนังกั้น (orbital septa) ที่วิ่งผ่านไขมันในเบ้าตา และการติดค้างของผนังกั้นใกล้กล้ามเนื้อนอกลูกตา ที่ตำแหน่งกระดูกหักเพียงอย่างเดียวก็สามารถทำให้เกิดข้อจำกัดในการเคลื่อนไหวของลูกตาได้ โดยเฉพาะการติดค้างของกล้ามเนื้อเรกตัสล่างทำให้เกิดภาพซ้อน ในแนวตั้ง และอาจกระตุ้นรีเฟล็กซ์หัวใจ-ตา (รีเฟล็กซ์เวกัส) ในวัยรุ่นและเด็ก เนื่องจากกระดูกมีความยืดหยุ่นสูง มักเกิดกระดูกหักแบบปิด (trapdoor) ซึ่งชิ้นกระดูกกลับเข้าที่เดิม และมีความเสี่ยงที่กล้ามเนื้อนอกลูกตา จะถูกหนีบระหว่างชิ้นกระดูกเมื่อกระดูกกลับตำแหน่ง ในกรณีนี้มีความเสี่ยงต่อการตายของกล้ามเนื้อ จำเป็นต้องผ่าตัดฉุกเฉินภายใน 24 ชั่วโมง
ระยะเวลาการผ่าตัดจัดตำแหน่ง : การจัดตำแหน่งเร็ว (โดยเฉพาะภายใน 24 ชั่วโมง) มีอัตราการดีขึ้นของภาพซ้อน และความผิดปกติของใบหน้าสูงกว่าปริมาณการยื่นของเนื้อเยื่อในเบ้าตา : การเพิ่มขึ้นของปริมาตรเบ้าตา ตั้งแต่ 13% ขึ้นไปเพิ่มความเสี่ยงของลูกตาจมในระยะยาวระดับความเสียหายของเส้นประสาทใต้เบ้าตา : กรณีไม่รุนแรงฟื้นตัวได้เอง แต่ในกรณีรุนแรง ความผิดปกติของความรู้สึกอาจคงอยู่ถาวร
Miran B, Toneatti DJ, Schaller B, Kalaitsidou I. Management Strategies for Isolated Orbital Floor Fractures: A Systematic Review of Clinical Outcomes and Surgical Approaches. Diagnostics. 2025;15:3024.
Sivam A, Enninghorst N. The Dilemma of Reconstructive Material Choice for Orbital Floor Fracture: A Narrative Review. Medicines. 2022;9:6.
de Santana IHG, Viana MRM, Dias JCP, et al. Orbital floor fracture (blow out) and its repercussions on eye movement: a systematic review. Eur J Med Res. 2024;29:427.
ถาม AI เกี่ยวกับบทความนี้
คัดลอกข้อความบทความแล้ววางในผู้ช่วย AI ที่คุณต้องการใช้
เปิดผู้ช่วย AI ด้านล่าง แล้ววางข้อความที่คัดลอกลงในช่องแชต