眼科所见
复视:由眶底骨折导致下直肌或眶脂肪嵌顿于骨折处引起。垂直方向眼球运动时加重。
眼球内陷:眶底骨折导致眶内容物疝入鼻窦,眶容积扩大,眼球向后移位。随着伤后水肿消退而变得明显。
眼睑肿胀和皮下出血:伤后立即出现。水肿消退后,眼球内陷和复视变得更加清晰。
眼球运动障碍:由眼外肌或眶脂肪间隔嵌顿于骨折处引起。尤其向下和向上注视受限。

ZMC骨折(颧骨上颌复合骨折)是颧骨与相邻骨连接的四个部位同时骨折的面部外伤。四个骨折部位如下:
由于这四个部位同时损伤,必然伴有眶底骨折。眶底骨折发生时,眶内容物可能疝入鼻窦,导致眼球内陷和眼外肌嵌顿引起的复视。因此,ZMC骨折不仅是颌面外科问题,也是需要眼科管理的外伤。
ZMC骨折由直接作用于面颊部的暴力引起。主要受伤机制包括交通事故、暴力行为、运动损伤和坠落伤。在面部骨折中相对常见,多见于成年男性。
交通事故等严重的面部撞击可能合并鼻骨骨折、颧弓骨折、颅底骨折等颅面骨骨折,因此与耳鼻喉科和神经外科的协作非常重要。ZMC骨折涉及以下科室:
眶底骨折仅指眼眶下壁骨折。ZMC骨折是颧骨与四个连接部位(颧弓、额颧缝、眶下缘、眶底)同时骨折的复合骨折,眶底骨折是ZMC骨折的一个组成部分。ZMC骨折除了眼科问题外,还会引起张口受限、面部畸形等整形外科问题,因此多学科协作是必需的。
ZMC骨折的症状大致分为眼科症状和面部外科症状两类。
眼科所见
复视:由眶底骨折导致下直肌或眶脂肪嵌顿于骨折处引起。垂直方向眼球运动时加重。
眼球内陷:眶底骨折导致眶内容物疝入鼻窦,眶容积扩大,眼球向后移位。随着伤后水肿消退而变得明显。
眼睑肿胀和皮下出血:伤后立即出现。水肿消退后,眼球内陷和复视变得更加清晰。
眼球运动障碍:由眼外肌或眶脂肪间隔嵌顿于骨折处引起。尤其向下和向上注视受限。
面部外科所见
张口痛和张口受限:颧弓骨折后凹陷的骨折片压迫颞肌和咬肌所致。
颊部感觉异常:眶下神经(三叉神经第二支的末梢部分)损伤导致患侧颊部至上唇的感觉减退或感觉异常。
颊部扁平化:颧骨向内下方凹陷,正面观颊部突出消失,呈现高颧骨消失的外观。
眼眶气肿:擤鼻时副鼻窦内的空气进入眼眶,加重眼睑肿胀和眼球运动障碍。
如果眼外肌或眼眶组织被嵌顿(骨折部位严重卡压),垂直方向眼球运动可能诱发恶心、心动过缓或晕厥。这在儿童中尤为明显,需注意与颅内压增高相鉴别。
ZMC骨折由颊部直接外力引起。颧骨通过四条缝线与颞骨、额骨和上颌骨固定,当受到强大外力时,四条缝线同时断裂,整个颧骨向内下方凹陷。
主要受伤机制如下:
风险因素包括参与接触性运动、驾驶和酒精相关外伤。
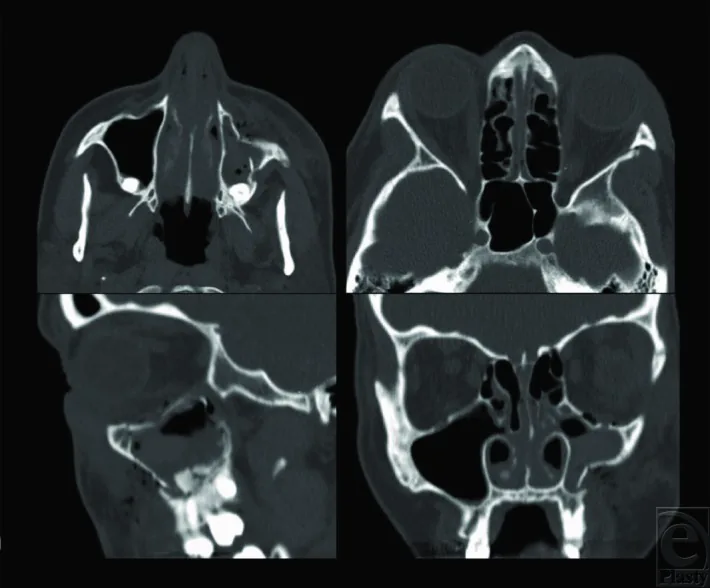
ZMC骨折的诊断结合影像学检查和眼科功能评估。首先排除威胁视力的并发症,如眼球破裂或视网膜脱离,非常重要。
确诊需要眼眶CT。CT扫描评估以下三个断面。
| 扫描断面 | 主要评估内容 |
|---|---|
| 水平断面(轴位) | 颧弓、额颧缝骨折,眼眶外侧壁损伤 |
| 冠状断面 | 眼眶底骨折范围、眼眶内容物疝出、眼外肌嵌顿情况 |
| 矢状断面 | 眼眶底骨折的前后范围、眼眶容积变化评估 |
当眼眶容积增加13%或以上时,眼球内陷的风险很高。
需要耳鼻喉科评估鼻中隔和鼻窦,神经外科排除颅内并发症,整形外科制定骨骼复位计划。
除了CT影像诊断外,眼球运动的功能评估(Hess图、双眼单视野检查)也很重要。眼球牵拉试验用于确认眼外肌嵌顿,但通常影像学和临床所见足以判断。此外,需要与耳鼻喉科、整形外科、神经外科协作评估,综合判断颅内并发症、鼻窦损伤和骨骼复位的适应症。
ZMC骨折的治疗结合了眼科管理(眶底骨折复位)和整形外科管理(颧骨骨骼复位)。
对于眶底骨折的处理,根据眼外肌嵌顿的有无和症状程度决定手术时机。
| 情况 | 推荐处理 |
|---|---|
| 眼外肌嵌顿型(闭合型)骨折 | 伤后24小时内紧急复位手术 |
| 眶脂肪嵌顿、持续性复视、眼球内陷 | 2周内早期复位手术 |
| 轻度复视、轻微眼球内陷 | 观察(期待自然改善) |
| 明显面部畸形或张口受限 | 由整形外科或耳鼻喉科进行骨骼复位(时机根据症状判断) |
由于受伤后2周水肿消退,眼球凹陷变得明显,因此提前向患者说明这一点很重要。
在全身麻醉下进行。经皮(下眼睑睫毛下皮肤切口)或经结膜(下方穹窿部结膜切口)到达眶缘骨膜,将所有脱出的软组织复位到眼眶内。复位后通过眼球牵拉试验确认嵌顿解除。
骨折修复尽可能使用骨折片进行,对于粉碎性骨折,使用硅胶板或可吸收板(聚-L/D-乳酸制成)重建眼眶底。
由耳鼻喉科或整形外科进行的骨骼复位术中,将整个颧骨提升至正常位置,并用钢板和螺钉固定。主要入路包括Gillies法(经颞部切口提升颧弓)和直视下钢板固定法。
ZMC骨折手术由多个科室协作进行。整个颧骨的骨骼复位(钢板固定和颧弓提升)主要由整形外科或耳鼻喉科负责。眼科负责眼眶底骨折的复位和重建以及眼球保护。神经外科在存在颅内并发症时参与。各机构的专业设置不同,分工也有所差异,但很少由单一科室单独负责,团队协作是基本原则。
颧骨位于面部突出部位,与四块骨通过缝线和关节连接。这四个连接处可能成为外力的薄弱点。
当颊部受到直接外力时,颧骨在四个缝线处同时断裂,并向内下方移位(凹陷)。此时会发生一系列连锁变化:
当颧弓凹陷时,骨折片会干扰下颌骨的冠突(颞肌附着处)以及颞肌和咬肌。这会机械性地阻碍张口运动,导致张口受限和张口疼痛。
眼眶内存在穿过眼眶脂肪的隔膜(眼眶隔膜)。即使只有眼外肌附近的隔膜在骨折部位被卡住,也可能导致眼球运动受限。特别是下直肌的嵌顿会引起垂直复视,并可能诱发眼心反射(迷走神经反射)。在年轻人和儿童中,由于骨骼弹性较好,容易发生闭合型(活板门型)骨折,即骨折片复位时眼外肌可能被夹在骨折部位。这种情况下存在肌肉坏死的风险,需要在24小时内进行紧急手术。