开放型骨折
骨折片移位:影像显示骨折片和软组织明显移位进入鼻窦。
眼球内陷:由于眼眶容积扩大,眼球向后移动。随着伤后肿胀消退,这一现象变得明显。
不可逆变化:即使观察,组织位置也不会改变。最好在瘢痕形成前进行早期复位手术。

眼眶骨折(爆裂性骨折)是眼部受到钝性外力导致眼眶构成骨骨折的外伤性疾病。发病机制包括外力导致眶内压增高引起骨折,以及作用点远处发生骨折的传导骨折两种机制。
眼眶下壁和内壁骨壁非常薄,是该疾病的好发部位。这些部位的骨折常导致骨片向鼻窦方向明显移位,因此也称为眼眶爆裂性骨折。
约10%的全脸骨折为孤立性眼眶壁骨折,其中大部分发生在眼眶底。全脸骨折中30-40%涉及眼眶,孤立性眼眶底骨折占所有眼眶骨折的22-47%。2) 在268例分析中,男性占72%,女性占28%,平均年龄36岁。2)
眼眶底的结构特点是:眶下神经血管束走行部位的骨厚度仅为0.23毫米,后内侧平均为0.37毫米,非常薄。外侧平均为1.25毫米,厚度是前者的5倍以上。眼眶内壁和眶下沟的骨尤其薄,是骨折的好发部位。
基本上是同义的。“爆裂性骨折”是指眼部受到打击导致眶内压升高,最薄的眼眶底发生爆裂的现象。眼眶底骨折则是指其典型的骨折部位。
根据CT影像所见,骨折分为开放型和闭合型。
开放型骨折
骨折片移位:影像显示骨折片和软组织明显移位进入鼻窦。
眼球内陷:由于眼眶容积扩大,眼球向后移动。随着伤后肿胀消退,这一现象变得明显。
不可逆变化:即使观察,组织位置也不会改变。最好在瘢痕形成前进行早期复位手术。
闭合型骨折(活板门型)
影像变化不明显:轻微的骨移位或“外直肌缺失征”(眼外肌看似消失)是特征性表现。
伴有全身症状:眼外肌被骨折部位嵌顿,因迷走神经反射引起剧烈眼痛、恶心、呕吐、晕厥和心动过缓。有时会被误诊为颅内压增高。
高度紧急:伴有眼外肌嵌顿时,有肌肉坏死的风险,应在伤后24小时内进行急诊手术。多见于年轻人和儿童。
术前临床检查结果(262例)如下所示。2)
| 检查结果 | 频率 |
|---|---|
| 复视 | 65.8% |
| 眼球运动受限 | 55.1% |
| 眶下神经感觉减退 | 46.2% |
| 眼球内陷 | 33.6% |
如果骨折部位有组织嵌顿,垂直方向的眼球运动可能引起恶心和心动过缓(眼心反射)。
主要原因是外眼肌和眼眶组织嵌顿于骨折部位导致活动受限。即使只是眼眶脂肪内的眶隔在外眼肌附近被卡住,也可能引起眼球运动受限。复视的原因不仅仅是骨折本身,而是由创伤、软组织损伤、纤维化和神经挫伤等多种因素共同导致。1)
眼球和眼眶周围的钝性外伤是原因。受伤原因(268例分析)依次为:殴打35.1%(最常见)、跌倒21.6%、运动19.0%、交通事故13.8%、工伤1.1%。2)
在儿童中,主要原因是跌倒、膝盖撞击、交通事故和拳击。由于骨壁薄,容易发生闭合性骨折,好发部位是上颌骨和筛骨(眼眶底)。
关于骨折的发生机制,提出了两种理论,均在尸体研究中得到证实。
完整的眼科检查是必不可少的。第一步是排除威胁视功能的并发症,如眼球破裂和视网膜脱离。
确诊必须进行眼眶CT检查。标准方法是薄层(1.0–1.5mm)轴位CT扫描并冠状位重建。应指示放射科同时拍摄骨窗和软组织窗。
眼眶容积增加13%以上时,眼球内陷的风险很高。需要注意的是,下直肌的影像学脱出并不一定预示临床运动障碍。
一项针对187名英国口腔外科医生的横断面调查显示,各项检查的使用频率为:CT 88%、X线83%、Hess屏75%、视力检查65%、眼科会诊60%。4)
鉴别诊断包括眼眶淤血、眼外肌麻痹、神经麻痹、融合丧失导致的复视以及眶内壁骨折。需要注意的是,嵌顿是纯粹的临床诊断,而非影像学诊断。
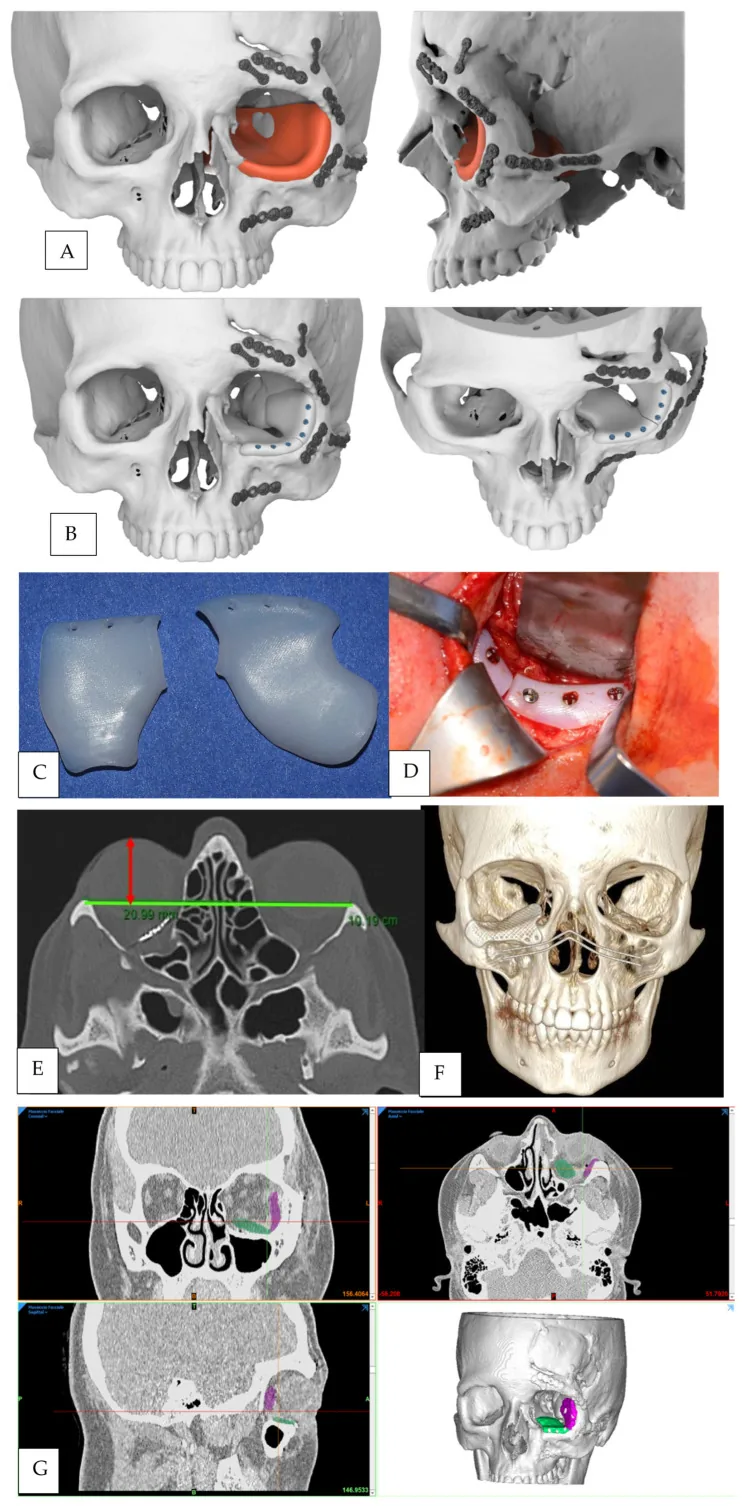
根据骨折类型和有无嵌顿,按照以下方针决定治疗方案。
| 情况 | 推荐处理 |
|---|---|
| 闭合型,有外眼肌嵌顿 | 伤后24小时内紧急复位手术 |
| 有软组织嵌顿 | 尽早手术(通常在2周内) |
| 开放型/不可逆性变化为主因 | 瘢痕形成前早期复位 |
| 轻度复视/轻微影像学变化 | 观察(期待自然改善) |
对于眼球运动障碍或复视症状轻微、影像学主要变化可逆的病例,建议观察。在大的开放性骨折中,伤后2周水肿消退,眼球内陷变得明显,因此事先向患者说明很重要。
不要轻易观察有明显手术适应症的病例,而应将其转送至有能力进行手术的机构。
手术在全身麻醉下进行。通过下眼睑睫毛下皮肤切口或下方穹窿结膜切口到达眶下缘骨膜。切开骨膜后,向后扩展手术野进入眼眶,用显微镊将嵌顿的眼眶组织轻柔地复位到眼眶内。将移位的骨折片恢复到原位,并用骨重建材料进行重建。如果骨片太小无法使用,则用人工骨进行填充。受损的骨膜进行缝合,或用硅胶板或可吸收板重建。
英国的一项调查显示,睫毛下切口占41%,眶下缘切口占37%,经结膜切口占7%。4) 在儿童中,也采用经结膜穹窿切口入路。经上颌窦(鼻窦)入路是另一种选择,包括上颌窦内球囊留置术。
关于手术时机,英国一项对187名患者的调查显示,伤后6-10天手术最多(54%),1-5天占19%,11-14天占16%。4)
主要重建材料的特性和并发症率如下所示。
| 材料 | 特点 | 材料相关并发症率 |
|---|---|---|
| 钛网 | 刚性和成形性好,适用于大缺损 | 2.4%(741例)3) |
| 多孔聚乙烯(Medpor) | 组织内生长固定,感染少 | 未报告(326例)3) |
| 可吸收材料(聚L/D-乳酸) | 适用于中小型缺损,并发症低 | 3.4%(176例)3) |
| 自体骨(颅骨、髂骨等) | 生物相容性高,但吸收是问题 | 供区并发症可能3) |
| 硅胶 | 便宜,操作容易 | 17.5%(530例,最高)3) |
一项对187名英国医生的调查显示,硅胶是最常选择的材料(66%),但对硅胶表示担忧的医生中,66%认为硅胶较差。4)
一项对444例病例的系统评价报告,手术改善了眼球内陷85.2%、复视74.8%、眼球运动受限61.6%和感觉障碍61.1%。2)
并非必须手术。轻度复视和运动障碍常可自然改善,有时可选择观察。伴有眼外肌嵌顿的闭合性骨折、持续性复视或眼球内陷是手术的主要适应证。
儿童多见闭合性(活板门型)骨折。由于骨壁薄,眼外肌易嵌顿于骨折处,特征性症状包括迷走神经反射引起的恶心、呕吐、晕厥和心动过缓。这些全身症状易被误诊为颅内压增高,需注意。一旦确认眼外肌嵌顿,为避免肌肉坏死,需在伤后24小时内紧急手术。
眼眶底壁和内壁毗邻上颌窦和筛窦,骨质非常薄弱。外力作用下,这些解剖薄弱区域易发生骨折。
液压理论
打击导致眶内压升高:拳头或球直接击打眼球,使眼球向后移位。
最薄弱处破裂:眶内压急剧升高,导致眶下神经血管束正上方的最薄处爆裂。
软组织疝出:眶内容物(脂肪和肌肉)经骨折处疝入鼻窦。
屈曲理论
压力波传播:颧部钝挫伤产生的压力波经骨骼向后传播。
骨骼压缩与屈曲:前后方向的骨骼压缩导致眶底最薄弱处屈曲,骨片被推向下方。
直接骨变形:与液压理论不同,不一定需要直接击打眼球。
复视和眼球运动障碍的机制如下。
眼球内陷的机制如下:骨折导致眼眶组织脱入鼻窦,眼眶容积扩大,眼球向后移动,从而产生眼球内陷。三叉神经第二支(眶下神经)在下壁骨折中受损时,会引起从颊部到上唇的感觉障碍。
早期采用适当的手术方法进行复位手术,通常预后良好。
根据CT图像为个体骨折形态定制植入物的应用正在推进。据报道,与徒手成形组(99.8±28.9分钟)相比,预成形组(57.3±23.4分钟)的手术时间显著缩短。2)
内镜下经鼻和经上颌窦入路与传统经皮入路相比,软组织损伤更少,眶下神经感觉减退也更少。2)
Poly-L/D-乳酸完全吸收后,确认有新骨形成,一项94例的研究报告显示眼球运动、复视和眼球凹陷有显著改善。3)
目前,关于眼眶底骨折与眼球运动障碍直接关联的确切证据尚不充分。1) 未来需要通过多中心联合研究来阐明其病理机制。