晶状体 脱位和半脱位是由于Zinn小带脆弱 化或断裂导致晶状体 偏离正常位置的疾病。半脱位指部分小带仍存留的偏位,脱位指小带支撑完全丧失的完全偏位。
分为先天性和后天性两大类,后天性中最常见的原因是外伤。
遗传性晶状体偏位 最常见的原因是马凡综合征 ,约60-80%的患者出现晶状体偏位 1) 。
偏位方向有助于鉴别诊断:马凡综合征 多向上方或上颞侧偏位,同型半胱氨酸尿症 多向下方或鼻侧偏位。
可引起视力 下降、近视 化、散光 、单眼复视 等视觉障碍。脱位至前房 可因瞳孔阻滞 导致急性闭角型青光眼 。
轻症病例通过屈光 矫正进行观察,进展病例则适合进行晶状体 摘除术。
晶状体 脱位和半脱位(ectopia lentis)是晶状体 偏离正常位置的总称。晶状体 部分移位但仍停留在晶状体囊 内的情况称为半脱位 (subluxation),完全移入玻璃体 腔或前房 的情况称为脱位 (luxation/dislocation)。
两者均由Zinn小带(睫状小带 )的脆弱化或断裂引起。先天性位置异常有时称为ectopia lentis,后天性位置异常则称为lens subluxation/dislocation。
先天性晶状体偏位 几乎都是双眼性的。多与遗传性或基础疾病相关,包括马凡综合征 、同型胱氨酸尿症、Weill-Marchesani综合征等全身性疾病。在马凡综合征 (MFS)中,约60-80%的患者存在晶状体偏位 1) ,是遗传性晶状体偏位 的最常见原因。MFS的全球患病率估计约为1/3,000-5,000人6) 。
后天性原因中,外伤最为常见 。外伤性晶状体脱位 中,钝性外伤导致眼球沿赤道方向迅速扩张,引起Zinn小带断裂。其他原因包括剥脱综合征 、玻璃体 手术后、高度近视 、成熟期白内障 、葡萄膜炎 等。
先天性晶状体偏位 的基因分析中,除FBN1外,SUOX突变在0.76%的病例中被鉴定为原因4) ,表明存在多种遗传背景。
Q
晶状体偏位一定会遗传吗?
A
先天性晶状体偏位 常伴有遗传性疾病,但后天性病例中外伤是最常见原因,与遗传无关。如果轻微外伤即导致晶状体偏位 ,应考虑存在使Zinn小带脆弱 化的基础疾病。
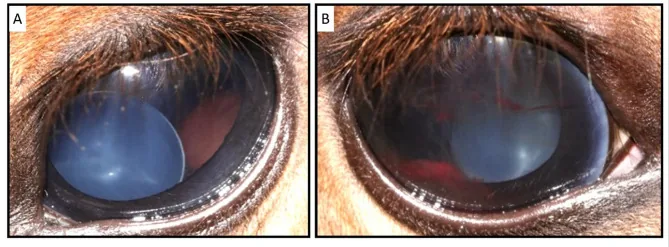
晶状体脱位/半脱位的前眼部照片。瞳孔内可见晶状体偏位。 Esdaile E, et al. A de novo FBN1 variant likely causes congenital bilateral ectopia lentis in a crossbred horse. Sci Rep. 2025. Figure 1. PM
CI D: PMC12552744. License: CC BY.
前眼部照片显示瞳孔 内晶状体 偏离正常位置。该图像直接展示了晶状体 脱位/半脱位的代表性临床所见。
轻度偏位可能无症状。随着偏位进展,出现以下症状。
视力 下降晶状体偏位 最重要的症状。当偏位累及角膜 中央时变得显著。近视 化晶状体 前移或曲率增大引起。散光 晶状体 倾斜或变形引起。与角膜 散光 叠加可导致高度散光 。单眼复视 :当晶状体 边缘覆盖瞳孔 区时,有晶状体 部分和无晶状体 部分的屈光 不同导致此症状。屈光 波动晶状体 不稳定可能导致日内波动。眼痛 和突然视力 丧失前房 时突然发生。
脱位至前房 可引起急性闭角型青光眼 ,需要紧急处理。Kondo等人(2022)报告了一例70多岁男性,表现为突然视力 丧失和剧烈头痛,诊断为晶状体 脱位导致的急性闭角型青光眼 5) 。
即使偏位很小,也需注意儿童期无异常,但成年后可能出现浅前房 并导致急性闭角。
半脱位的表现
晶状体 震颤晶状体 摆动。是悬韧带脆弱的重要早期体征。
虹膜 震颤虹膜 振动。提示向后偏位。
浅前房 /前房 深度不对称晶状体偏位 导致前房 深度不均。较浅侧怀疑悬韧带脆弱。
虹膜 形态异常虹膜 离断,或晶状体偏位 导致虹膜 变形。
完全脱位的表现
前房 内脱位晶状体 脱入前房 ,引起眼压 急剧升高。需要紧急处理。
玻璃体 内坠落晶状体 落入玻璃体 腔。仰卧位CT显示漂浮晶状体 征。
晶状体囊 肿巩膜 破裂导致晶状体 脱位于结膜 下或Tenon囊下的罕见表现。
当前房 内脱位时,需注意以下并发症。
瞳孔阻滞 晶状体 移至瞳孔 前方,阻断房水 循环。可导致继发性闭角型青光眼 。角膜内皮 损伤晶状体 直接接触角膜 ,引起Descemet膜剥离和角膜水肿 (晶状体 -内皮接触)。晶状体 源性眼内炎 玻璃体 腔,核和皮质可引起炎症和眼压 升高。
Q
什么是晶状体震颤?
A
当Zinn小带脆弱 时,眼球运动时晶状体 会轻微颤动。这可以通过裂隙灯 观察到,是Zinn小带断裂的重要体征。外伤性和先天性病例中均可出现。
晶状体 脱位和半脱位大致分为先天性(遗传性)和后天性两类。
与遗传性晶状体偏位 相关的主要基因包括FBN1、CBS、ADAMTSL4、LTBP2和SUOX3) 4) 。代表性相关疾病如下所示。
马凡综合征
遗传方式 :常染色体显性遗传 (FBN1突变)
全身表现 :身材高大、蜘蛛样指(趾)、主动脉瘤/夹层、脊柱侧弯。全球患病率约为1/3,000~5,000人6) 。
眼部表现 :约60%~80%出现晶状体偏位 1) 6) 。近视 、视网膜脱离 、青光眼 和白内障 的风险也较高。
偏位方向 :多为上方或上颞侧。
术后注意 :年轻患者虹膜 伸展性高,术后易发生瞳孔夹持 。
高胱氨酸尿症
遗传方式 :常染色体隐性遗传 (CBS突变)
全身表现 :智力障碍、骨质疏松、血栓形成、马凡样骨骼
眼部表现 :90%出现晶状体 脱位
偏位方向 :多为下方或鼻侧(60%)
手术注意 :必须考虑围手术期血栓形成风险。
韦尔-马凯萨尼综合征
遗传方式 :常染色体隐性遗传 (也有显性遗传)
全身表现 :短指、短躯、短头(与马凡综合征 相反的表型)
眼部表现 :小球形晶状体 、晶状体 脱位、青光眼
其他相关疾病包括亚硫酸盐氧化酶缺乏症(ISOD)、埃勒斯-当洛斯综合征 和剥脱综合征 。
LTBP2突变 :编码睫状小带 微纤维发育所必需的蛋白质。LTBP2缺乏导致小带断裂,引起晶状体 脱位3) 。ISOD(亚硫酸氧化酶缺乏症) :由SUOX突变引起的罕见代谢疾病。占先天性EL队列的0.76%4) ,偏位方向与马凡综合征 相似(向上),基因检测有助于鉴别。
外伤 :最常见的原因。钝性外伤导致眼球变形,使睫状小带 断裂。典型原因包括运动损伤、斗殴和交通事故。常伴有虹膜根部离断 。剥脱综合征 睫状小带 脆弱性易进展,白内障 手术时需注意。玻璃体 手术后玻璃体 切除时睫状小带 脆弱性可能进展。高度近视 睫状小带 脆弱。也需注意核下沉风险。其他 :成熟白内障 、葡萄膜炎 、激光虹膜切开术 后、特发性(老年人散发)。
进行球类或接触性运动时,请考虑使用防护眼镜。
如有马凡综合征 或同型半胱氨酸尿症 家族史,应尽早接受包括眼科在内的全身检查。
如果诊断为晶状体 脱位,定期检查心血管和骨骼系统并发症非常重要。
Q
为什么马凡综合征和同型半胱氨酸尿症的偏位方向不同?
A
偏位方向的差异是由于睫状小带 损伤模式的不同。马凡综合征 中,原纤蛋白-1的结构异常导致小带从上方开始脆弱化,引起向上偏位。同型半胱氨酸尿症 中,过多的同型半胱氨酸破坏小带的二硫键,加上重力影响,向下偏位更常见。
裂隙灯显微镜检查 最为重要。散瞳 下评估偏位的程度和倾斜,确认有无虹膜 震颤、晶状体 震颤、玻璃体 脱出。还需进行心血管系统、骨骼系统等全身检查。
散瞳 前观察散瞳 后睫状肌松弛导致Zinn小带张力增加,可能掩盖晶状体 震颤。散瞳 前注意虹膜 震颤。散瞳 下观察马凡综合征 典型偏位为上方,同型半胱氨酸尿症 为下方和鼻侧。可观察到晶状体 边缘和断裂的Zinn小带。
检查方法 主要评估对象 特点 眼前节OCT 前房 深度、小带无创。可量化小带变薄1) 超声生物显微镜 (UBM )眼前节动态、房角 、睫状体 有助于识别小带断裂。外伤病例中42.9%检测到Zinn小带损伤 CT 晶状体 形态、眼球破裂 玻璃体 内脱位病例可见“漂浮晶状体 征”眼部超声 玻璃体 及后节有助于确认玻璃体 内脱位。在前房积血 导致眼底无法窥见时也适用。
据报道,需要玻璃体 手术的外伤性晶状体脱位 /半脱位患者中,37.7%存在视网膜裂孔 或脱离,但术前仅能识别8.9%。充分的术前评估很重要。
对于原因不明的晶状体偏位 ,全身检查必不可少。
心血管评估 :马凡综合征 的主动脉扩张筛查(主动脉超声或CT)骨骼评估 :身高、指趾长度、有无脊柱侧弯代谢筛查 :血浆同型半胱氨酸浓度(排除同型胱氨酸尿症)、尿液检查基因检测 :全外显子组测序(WES)或基于panel的NGS有用1) 4) 。可全面分析FBN1、CBS、ADAMTSL4、LTBP2和SUOX。
轻症病例通过眼镜进行屈光 矫正并随访观察。尤其在儿童中,早期屈光 矫正对于预防弱视 至关重要;在双眼差异显著的情况下,应尽早开始包括遮盖健眼在内的弱视 治疗。只要眼镜或隐形眼镜能够矫正,就继续随访;如果双眼视力 有差异,则增加遮盖健眼等弱视 治疗。
如果发生瞳孔阻滞 ,则使用散瞳药 缩瞳药禁忌 )。对于瞳孔阻滞 性青光眼 ,考虑激光虹膜切开术 。对于前脱位,暂时使用乙酰唑胺 降低眼压 ,然后转为手术。
符合以下任一情况时考虑手术:
(半)脱位进入前房
并发白内障 导致视力 障碍
晶状体偏位 或变形导致难以矫正的视力 障碍晶状体偏位 进展青光眼 发作
完全脱位进入玻璃体 腔时,除非并发青光眼 、眼内炎 、视网膜 水肿等并发症,否则不积极考虑手术。
儿童的手术适应证仅限于眼镜矫正不充分、双眼视力 差异大或对学业造成影响的情况。
根据Zinn小带断裂范围和偏位程度选择不同的术式。
白内障 超声乳化 吸除术(PEA )+ CTR 囊袋张力环 (CTR )。灌注流量应设置较低,水分离 应尽量减少。白内障 囊内摘除术(ICCE )连续环形撕囊 困难或前房 内脱位的情况。需充分处理玻璃体 脱出。玻璃体切除术 (PPV )+ 晶状体 切除晶状体 完全脱位至玻璃体 腔的情况。也可使用液体全氟碳(LPFC)将晶状体 浮至虹膜 平面,然后经巩膜 或角膜 途径取出。IOL 固定方法IOL 固定在晶状体囊 袋内,则进行睫状沟缝线固定或巩膜 内固定(如无缝线的Yamane法 )。年轻患者虹膜 弹性高,需注意术后瞳孔夹持 。儿童先天性晶状体偏位 :行晶状体 切除及前部玻璃体切除术 (切除晶状体囊 )。术后使用隐形眼镜或眼镜矫正屈光 ,并继续弱视 治疗。
对于悬韧带脆弱的病例,即使轻度半脱位也会增加手术难度。术前准确评估悬韧带松弛程度很重要。
若存在虹膜 离断,应假定该部位的悬韧带断裂来制定手术计划。
注意玻璃体 脱出及视网膜裂孔 /脱离的风险。
马凡综合征 的年轻患者必须进行心血管并发症的全身管理,需要多学科协作。高胱氨酸尿症患者必须考虑围手术期血栓风险。
高度近视 患者因玻璃体 液化、萎缩,存在核坠入玻璃体 腔的风险。
Q
能否不手术而进行观察?
A
轻症且视力 障碍较轻时,可通过配镜矫正进行观察。但如果出现偏位进展、青光眼 发作或白内障 等,则需手术。儿童预防弱视 尤为重要,必须定期眼科随访。
晶状体 由Zinn小带(睫状小带 )支撑。小带由以原纤维蛋白-1为主要成分的微纤维构成,维持晶状体 的正确位置和调节功能。
原纤维蛋白-1是由FBN1基因编码的细胞外基质糖蛋白。在马凡综合征 中,FBN1突变导致原纤维蛋白微纤维变性,引起小带脆弱化和晶状体囊 结构异常1) 。
Vitale等人(2025)报告IGF-1是调节原纤维蛋白-1合成与分解的重要因子2) 。通过IGF-1受体的信号参与原纤维蛋白-1的产生,慢性GH/IGF-1过量可能促进晶状体 悬吊装置的功能障碍。
在同型胱氨酸尿症中,CBS缺乏导致同型半胱氨酸蓄积。Zinn小带由富含半胱氨酸的微纤维构成,过量的同型半胱氨酸异常修饰分子内二硫键,使小带易受蛋白水解而断裂4) 。
SUOX突变导致的亚硫酸氧化酶缺乏中,亚硫酸及其代谢产物蓄积。亚硫酸在体内与小带的二硫键反应形成S-磺酸,损害小带的结构完整性,导致晶状体偏位 4) 。
LTBP2是睫状小带 微纤维发育所必需的蛋白质。LTBP2缺乏导致Zinn小带断裂,引起晶状体 脱位3) 。
钝挫伤导致的晶状体 脱位中,角膜 和前巩膜 的前后压缩力使眼球沿赤道方向快速代偿性扩张。当这种扩张力超过Zinn小带的耐受性时,发生断裂。部分断裂导致半脱位(晶状体 震颤、虹膜 震颤、前房 变浅),全周断裂导致完全脱位(进入前房 或玻璃体 腔)。
据报道,在Zinn小带离断达6个钟点以上的眼中,58.5%在初诊时眼压 升高,其中54.2%表现为急性房角 关闭。继发性青光眼 的机制如下。
瞳孔阻滞 房角 关闭。晶状体 溶解性青光眼 (phacolytic glaucoma)晶状体 蛋白漏出导致的小梁网 阻塞玻璃体 脱入前房 小梁网 的机械性阻塞恶性青光眼
晶状体 源性葡萄膜炎 (LIU)由外伤后蛋白漏出和晶状体囊 破裂引起,通常发生在伤后14天内,但也有数十年后发病的报道。前脱位导致的角膜内皮 功能不全由晶状体 -内皮接触引起。
在剥脱综合征 中,剥脱物质沉积在Zinn悬韧带表面,随时间推移促进蛋白水解,导致悬韧带脆弱。70岁以上人群中约4%合并剥脱性青光眼 ,该组患者白内障 手术时悬韧带损伤风险显著升高。
Adji等人(2025)的系统评价系统性地整理了MFS中晶状体 脱位的频率、手术结果和并发症风险6) 。MFS患者除晶状体 脱位外,青光眼 、白内障 和视网膜脱离 的风险也较高,建议进行全面的眼科管理。对于严重的晶状体 脱位,常选择PPV +晶状体 切除术。
Cai等人(2025)对先天性晶状体 脱位病例进行WES,除FBN1突变外还发现了COL2A1基因突变1) 。WES的临床应用可能揭示单基因检测遗漏的复杂基因型。
Li等人(2022)在35个SUOX突变家系的综述中报告,错义突变(M+M型)与迟发型、轻症型相关,而无义/移码突变(NF +NF 型)全部表现为重症ISOD 4) 。这一发现对预后预测和遗传咨询 很有用。
Vitale等人(2025)报告了一例71岁女性特发性双侧晶状体 脱位作为肢端肥大症(GH: 93.22 μg/L)的非典型表现的病例 2) 。推测慢性GH/IGF-1过量导致fibrillin-1紊乱,可能引起睫状小带 脆弱化。
无缝合巩膜 内固定技术(如Yamane法 )的普及提高了在无法使用晶状体囊 的病例中IOL 固定的安全性和可重复性。飞秒激光 的应用有望提高半脱位眼中前囊切开的精度。部分中心也在尝试使用带散光 矫正的多焦点IOL 进行巩膜 内固定。
Q
什么情况下进行基因检测?
A
对于原因不明的晶状体偏位 ,尤其是非外伤性、双侧性时推荐进行基因检测。全外显子组测序(WES)或基于panel的NGS可以全面分析FBN1、CBS、ADAMTSL4、LTBP2、SUOX等致病基因 1) 4) 。基因型的确定直接有助于预后预测和全身并发症的筛查。
Cai X, Chen W, Xue J, et al. Diagnosis of congenital ectopia lentis: a case report and review of the literature. J Med Case Rep. 2025;19:288.
Vitale L, Fatti LM, Bonomi M, et al. Case Report: Bilateral lens dislocation as an atypical presentation of acromegaly and review of the ocular effects of GH/IGF-1 excess. Front Endocrinol. 2025;16:1666425.
Xu M, Li K, He W. Compound heterozygous mutations in the LTBP2 gene associated with microspherophakia in a Chinese patient: a case report and literature review. BMC Med Genomics. 2021;14:227.
Li JT, Chen ZX, Chen XJ, Jiang YX. Mutation analysis of SUOX in isolated sulfite oxidase deficiency with ectopia lentis as the presenting feature: insights into genotype-phenotype correlation. Orphanet J Rare Dis. 2022;17:392.
Kondo K, Isono H. A case of angle-closure glaucoma caused by spontaneous lens dislocation. Clin Case Rep. 2022;10:e06670.
Adji AS, Billah A, Fadila F, et al. A systematic review of case series of Marfan syndrome: ocular findings and complications. 2025.
复制全文后,可以粘贴到你常用的 AI 助手中提问。
打开下面的 AI 助手,并把复制的内容粘贴到聊天框。