เลนส์แก้วตาเคลื่อนและเคลื่อนบางส่วน เป็นภาวะที่เลนส์แก้วตา เคลื่อนจากตำแหน่งปกติเนื่องจากเส้นใยซินน์อ่อนแอหรือฉีกขาดการเคลื่อนบางส่วนหมายถึงการเคลื่อนที่โดยมีเส้นใยบางส่วนยังคงอยู่ ส่วนการเคลื่อนสมบูรณ์คือการเคลื่อนที่โดยไม่มีเส้นใยค้ำจุน
แบ่งเป็นชนิดแต่กำเนิดและชนิดที่เกิดขึ้นภายหลัง โดยสาเหตุที่พบบ่อยที่สุดของชนิดหลังคือการบาดเจ็บ
สาเหตุที่พบบ่อยที่สุดของเลนส์แก้วตา เคลื่อนที่ทางพันธุกรรมคือกลุ่มอาการมาร์แฟน โดยผู้ป่วยประมาณ 60-80% มีเลนส์แก้วตา เคลื่อนที่ 1)
ทิศทางการเคลื่อนที่ช่วยในการแยกสาเหตุ: ในกลุ่มอาการมาร์แฟน มักเคลื่อนขึ้นด้านบนหรือขึ้นด้านบน-ขมับ ในโรคโฮโมซิสทินูเรียมักเคลื่อนลงด้านล่างหรือด้านจมูก
ทำให้เกิดความผิดปกติทางการมองเห็น เช่น การมองเห็น ลดลง สายตาสั้น สายตาเอียง และเห็นภาพซ้อน ข้างเดียว การเคลื่อนเข้าสู่ช่องหน้าม่านตา อาจทำให้เกิดต้อหินมุมปิด เฉียบพลันจากการอุดตันของรูม่านตา
กรณีไม่รุนแรงให้สังเกตอาการร่วมกับการแก้ไขสายตา กรณีรุนแรงต้องผ่าตัดนำเลนส์แก้วตา ออก
ภาวะเลนส์เคลื่อนและเลนส์เคลื่อนบางส่วน (ectopia lentis) เป็นคำรวมสำหรับภาวะที่เลนส์ตาเคลื่อนจากตำแหน่งปกติ เมื่อเลนส์เปลี่ยนตำแหน่งบางส่วนแต่ยังอยู่ในแคปซูลเลนส์ เรียกว่า เลนส์เคลื่อนบางส่วน (subluxation) และเมื่อเคลื่อนออกไปจนหมดไปยังวุ้นตา หรือช่องหน้าม่านตา เรียกว่า เลนส์เคลื่อน (luxation/dislocation)
ทั้งสองเกิดจากความอ่อนแอหรือการฉีกขาดของเส้นใยซินน์ (zonula Zinn) ความผิดปกติของตำแหน่งแต่กำเนิดเรียกว่า ectopia lentis ส่วนที่เกิดขึ้นภายหลังเรียกว่า lens subluxation/dislocation
การเลื่อนของเลนส์แต่กำเนิดมักเป็นทั้งสองข้าง มักเป็นกรรมพันธุ์หรือเกี่ยวข้องกับโรคทางระบบ เช่น กลุ่มอาการมาร์แฟน (Marfan syndrome), โรคโฮโมซิสตินูเรีย (homocystinuria), และกลุ่มอาการไวล์-มาร์เคซานี (Weil-Marchesani syndrome) ในกลุ่มอาการมาร์แฟน (MFS) ผู้ป่วยประมาณ 60-80% มีการเลื่อนของเลนส์ 1) และเป็นสาเหตุที่พบบ่อยที่สุดของการเลื่อนเลนส์ทางกรรมพันธุ์ ความชุกของ MFS ทั่วโลกประมาณ 1 ใน 3,000-5,000 คน 6)
ในกรณีที่เกิดขึ้นภายหลัง การบาดเจ็บเป็นสาเหตุที่พบบ่อยที่สุด ในการเลื่อนของเลนส์จากการบาดเจ็บ การกระแทกแบบทื่อทำให้ลูกตาขยายตัวอย่างรวดเร็วในแนวเส้นศูนย์สูตร ทำให้เส้นใยซินน์ฉีกขาด สาเหตุอื่นๆ ได้แก่ กลุ่มอาการเอ็กซ์โฟลิเอชัน (exfoliation syndrome), ประวัติการผ่าตัดวุ้นตา , สายตาสั้น มาก, ต้อกระจก แก่จัด, และม่านตาอักเสบ
การวิเคราะห์ทางพันธุกรรมในการเลื่อนของเลนส์แต่กำเนิดพบการกลายพันธุ์ของ SUOX ใน 0.76% ของกรณีที่เป็นสาเหตุนอกเหนือจาก FBN1 4) แสดงให้เห็นถึงความหลากหลายของพื้นฐานทางพันธุกรรม
Q
การเลื่อนของเลนส์เป็นกรรมพันธุ์เสมอหรือไม่?
A
การเลื่อนของเลนส์แต่กำเนิดมักเกี่ยวข้องกับโรคทางกรรมพันธุ์ แต่ในกรณีที่เกิดขึ้นภายหลัง การบาดเจ็บเป็นสาเหตุที่พบบ่อยที่สุดและไม่เกี่ยวข้องกับกรรมพันธุ์ หากเกิดการเลื่อนของเลนส์หลังจากการบาดเจ็บเล็กน้อย ควรพิจารณาถึงโรคพื้นเดิมที่ทำให้เส้นใยซินน์อ่อนแอ
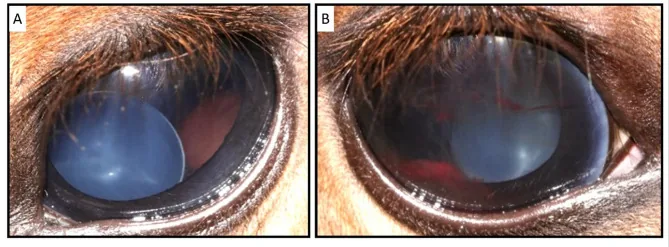
ภาพถ่ายส่วนหน้าของตาในภาวะเลนส์เคลื่อนและเลนส์เคลื่อนบางส่วน เลนส์เบี่ยงเบนไปภายในรูม่านตา Esdaile E, et al. A de novo FBN1 variant likely causes congenital bilateral ectopia lentis in a crossbred horse. Sci Rep. 2025. Figure 1. PM
CI D: PMC12552744. License: CC BY.
ภาพถ่ายส่วนหน้าของตาแสดงเลนส์ที่เบี่ยงเบนจากตำแหน่งปกติภายในรูม่านตา ภาพนี้แสดงอาการแสดงทางคลินิกโดยตรงของภาวะเลนส์เคลื่อนและเลนส์เคลื่อนบางส่วน
ในกรณีที่เลื่อนเล็กน้อย อาจไม่มีอาการ เมื่อการเลื่อนดำเนินไป จะมีอาการดังต่อไปนี้
การมองเห็น ลดลงกระจกตา สายตาสั้น ลงสายตาเอียง สายตาเอียง สูงเมื่อรวมกับสายตาเอียง จากกระจกตา ภาพซ้อน ในตาเดียวรูม่านตา จะเกิดความแตกต่างของการหักเหระหว่างส่วนที่มีเลนส์ตาและส่วนที่ไม่มีเลนส์ตาความผันผวนของค่าสายตา : อาจเกิดการเปลี่ยนแปลงในระหว่างวันเนื่องจากความไม่เสถียรของเลนส์ตาปวดตา และสูญเสียการมองเห็น อย่างเฉียบพลันม่านตา แบบเฉียบพลัน
การเคลื่อนของเลนส์ตาเข้าสู่ช่องหน้าม่านตา ทำให้เกิดโรคต้อหินมุมปิด เฉียบพลัน ซึ่งจำเป็นต้องได้รับการดูแลฉุกเฉิน Kondo และคณะ (2022) รายงานกรณีผู้ป่วยชายอายุ 70 ปีที่มีอาการสูญเสียการมองเห็น อย่างกะทันหันและปวดศีรษะรุนแรง ซึ่งได้รับการวินิจฉัยว่าเป็นโรคต้อหินมุมปิด เฉียบพลันจากการเคลื่อนของเลนส์ตา5)
แม้ในกรณีที่เลนส์เคลื่อนเพียงเล็กน้อย ควรสังเกตว่าหลังจากวัยเด็กผ่านไปโดยไม่มีปัญหาใด ๆ ในวัยผู้ใหญ่อาจเกิดช่องหน้าม่านตาตื้น ซึ่งนำไปสู่โรคต้อหินมุมปิด เฉียบพลันได้
อาการแสดงของเลนส์เคลื่อนบางส่วน
การสั่นของเลนส์ตา (phacodonesis) : การแกว่งของเลนส์ตาตามการเคลื่อนไหวของลูกตา เป็นสัญญาณเริ่มต้นที่สำคัญของความอ่อนแอของเอ็นยึดเลนส์ (Zinn)
การสั่นของม่านตา (iridodonesis) : การสั่นของม่านตา ตามการเคลื่อนไหวของลูกตาอย่างรวดเร็ว บ่งชี้ถึงการเคลื่อนของเลนส์ไปทางด้านหลัง
ช่องหน้าม่านตาตื้น และความลึกไม่สมมาตรม่านตา ไม่สม่ำเสมอเนื่องจากการเคลื่อนของเลนส์ตา ด้านที่ตื้นกว่าบ่งชี้ถึงความอ่อนแอของเอ็นยึดเลนส์
ความผิดปกติของรูปร่างม่านตา : อาจเกิดจากม่านตาฉีกขาด ร่วมด้วย หรือการเสียรูปของม่านตา จากเลนส์ตาที่เคลื่อน
อาการแสดงของเลนส์เคลื่อนทั้งหมด
เลนส์เคลื่อนเข้าช่องหน้าม่านตา : เลนส์ตาหลุดเข้าไปในช่องหน้าม่านตา ทำให้ความดันลูกตา เพิ่มขึ้นอย่างเฉียบพลัน จำเป็นต้องได้รับการดูแลฉุกเฉิน
เลนส์ตกสู่น้ำวุ้นตา : ภาวะที่เลนส์ตาตกลงไปในโพรงน้ำวุ้นตา ในการตรวจ CT ท่านอนหงายจะพบสัญญาณเลนส์ลอย (floating lens sign)
ถุงเลนส์ (phacocele) : อาการแสดงที่พบได้ยากซึ่งเลนส์ตาเคลื่อนไปอยู่ใต้เยื่อบุตา หรือใต้แคปซูลเทนอนเนื่องจากการแตกของตาขาว โดยอ้อม
เมื่อเลนส์เคลื่อนเข้าสู่ช่องหน้าม่านตา ต้องระวังภาวะแทรกซ้อนดังต่อไปนี้
การอุดกั้นรูม่านตา : เลนส์เคลื่อนไปข้างหน้ารูม่านตา ขัดขวางการไหลเวียนของอารมณ์ขันน้ำ ทำให้เกิดต้อหินมุมปิด ทุติยภูมิความเสียหายต่อเอ็นโดทีเลียมกระจกตา : เลนส์สัมผัสกระจกตา โดยตรง ทำให้เกิดการลอกของเยื่อเดสเซเมต์และกระจกตา บวม (lens-endothelial touch)เยื่อบุตาอักเสบ จากเลนส์วุ้นตา อาจเกิดการอักเสบจากนิวเคลียสและคอร์เทกซ์ ร่วมกับความดันลูกตา สูง
ม่านตา เป็นภาวะฉุกเฉิน
หากเลนส์เคลื่อนเข้าช่องหน้าม่านตา และทำให้เกิดการอุดกั้นรูม่านตา จะมีความดันลูกตา สูงขึ้นอย่างรวดเร็วและปวดรุนแรง ต้องนำเลนส์ออกทันทีเพื่อลดความดันลูกตา หากคุณสูญเสียการมองเห็น กะทันหันและปวดตา ให้ไปพบจักษุแพทย์ทันที
Q
ภาวะเลนส์สั่น (phacodonesis) คืออะไร?
A
เมื่อเส้นใยซินน์ (Zinn) อ่อนแอ เลนส์จะสั่นเล็กน้อยตามการเคลื่อนไหวของลูกตา สามารถตรวจยืนยันได้ด้วยกล้องจุลทรรศน์ชนิดกรีด (slit lamp) และเป็นสัญญาณสำคัญของการฉีกขาดของเส้นใยซินน์ เกิดขึ้นได้ทั้งในกรณีบาดเจ็บและแต่กำเนิด
การเคลื่อนและเคลื่อนบางส่วนของเลนส์แบ่งเป็นชนิดแต่กำเนิด (ทางพันธุกรรม) และชนิดที่เกิดขึ้นภายหลัง
ยีนหลักที่เกี่ยวข้องกับการเคลื่อนของเลนส์ทางพันธุกรรม ได้แก่ FBN1, CBS, ADAMTSL4, LTBP2 และ SUOX3) 4) โรคที่เกี่ยวข้องที่สำคัญแสดงไว้ด้านล่าง
กลุ่มอาการมาร์แฟน (Marfan syndrome)
รูปแบบการถ่ายทอด : ลักษณะเด่นบนออโตโซม (การกลายพันธุ์ของ FBN1)
ลักษณะทั่วร่างกาย : รูปร่างสูง, นิ้วมือและนิ้วเท้ายาวคล้ายแมงมุม, โป่งพอง/ฉีกขาดของเอออร์ตา, กระดูกสันหลังคด ความชุกทั่วโลกประมาณ 1/3,000-5,000 คน6) .
อาการทางตา : ประมาณ 60-80% มีการเคลื่อนของเลนส์1) 6) นอกจากนี้ยังมีความเสี่ยงสูงต่อสายตาสั้น จอประสาทตาลอก ต้อหิน และต้อกระจก
ทิศทางการเคลื่อน : มักเคลื่อนขึ้นด้านบน หรือขึ้นและไปทางขมับ
ข้อควรระวังหลังผ่าตัด : ในผู้ป่วยอายุน้อย ม่านตา ยืดหยุ่นได้ดี ทำให้เกิดการติดของรูม่านตา หลังผ่าตัดได้ง่าย
โรคโฮโมซิสตินูเรีย
รูปแบบการถ่ายทอด : ลักษณะด้อยบนออโตโซม (การกลายพันธุ์ CBS)
อาการทั่วร่างกาย : ปัญญาอ่อน กระดูกพรุน ลิ่มเลือดอุดตัน โครงกระดูกแบบ Marfan
อาการทางตา : 90% มีเลนส์หลุด
ทิศทางการเคลื่อน : มักเคลื่อนลงด้านล่างหรือไปทางจมูก (60%)
ข้อควรระวังในการผ่าตัด : ต้องพิจารณาความเสี่ยงของการเกิดลิ่มเลือดอุดตันในระยะผ่าตัดเสมอ
กลุ่มอาการไวล์-มาร์เคซานี
รูปแบบการถ่ายทอด : ลักษณะด้อยบนออโตโซม (บางครั้งเป็นลักษณะเด่น)
อาการทั่วร่างกาย : นิ้วสั้น ตัวสั้น กะโหลกศีรษะสั้น (ฟีโนไทป์ตรงข้ามกับกลุ่มอาการ Marfan)
อาการทางตา : เลนส์ตากลมเล็ก เลนส์หลุด ต้อหิน
โรคอื่นที่เกี่ยวข้อง ได้แก่ ภาวะขาดเอนไซม์ซัลไฟต์ออกซิเดส (ISOD), กลุ่มอาการเอห์เลอร์ส-ดานลอส และกลุ่มอาการเอ็กซ์โฟลิเอชัน
การกลายพันธุ์ LTBP2 : เข้ารหัสโปรตีนที่จำเป็นต่อการพัฒนาเส้นใยเล็กของ zonule ซิลิอารี การขาด LTBP2 ทำให้ zonule ฉีกขาดและเลนส์หลุด3) ภาวะขาดเอนไซม์ซัลไฟต์ออกซิเดส (ISOD) : โรคเมตาบอลิกที่หายากจากการกลายพันธุ์ของยีน SUOX คิดเป็น 0.76% ของกลุ่มผู้ป่วยเลนส์เคลื่อนแต่กำเนิด 4) ทิศทางการเคลื่อนคล้ายกับกลุ่มอาการมาร์แฟน (ขึ้นด้านบน) การตรวจทางพันธุกรรมมีประโยชน์ในการวินิจฉัยแยกโรค
การบาดเจ็บ : สาเหตุที่พบบ่อยที่สุด การเสียรูปของลูกตาจากการบาดเจ็บแบบทื่อทำให้เส้นใยซินน์ฉีกขาด ตัวอย่างทั่วไป: การบาดเจ็บจากการกีฬา การทะเลาะวิวาท อุบัติเหตุทางถนน มักเกิดร่วมกับม่านตาฉีกขาด กลุ่มอาการเอ็กซ์โฟลิเอชัน : ประมาณ 4% ของผู้ที่มีอายุมากกว่า 70 ปีมีแนวโน้มที่เส้นใยซินน์จะอ่อนแอลง ต้องระวังระหว่างการผ่าตัดต้อกระจก หลังการผ่าตัดน้ำวุ้นตา : เส้นใยซินน์อาจอ่อนแอลงระหว่างการตัดน้ำวุ้นตา ส่วนปลายสายตาสั้น มากนิวเคลียสตก ลงมาอื่นๆ : ต้อกระจก สุก ม่านตาอักเสบ ภายหลังการตัดม่านตาด้วยเลเซอร์ ไม่ทราบสาเหตุ (พบประปรายในผู้สูงอายุ)
Q
เหตุใดทิศทางการเคลื่อนของเลนส์จึงแตกต่างกันระหว่างกลุ่มอาการมาร์แฟนและโฮโมซิสตินูเรีย?
A
ความแตกต่างของทิศทางการเคลื่อนเกิดจากรูปแบบความเสียหายของเส้นใยซินน์ที่ต่างกัน ในกลุ่มอาการมาร์แฟน ความผิดปกติของโครงสร้างไฟบริลลิน-1 ทำให้เส้นใยซินน์อ่อนแอจากด้านบน ส่งผลให้เลนส์เคลื่อนขึ้นด้านบน ในโฮโมซิสตินูเรีย โฮโมซิสเทอีนที่มากเกินไปทำลายพันธะไดซัลไฟด์ของเส้นใยซินน์ และภายใต้อิทธิพลของแรงโน้มถ่วง การเคลื่อนลงด้านล่างจึงพบบ่อยกว่า
การตรวจด้วยกล้อง slit-lamp มีความสำคัญที่สุด ภายใต้การขยายม่านตา ให้ประเมินระดับและทิศทางของการเคลื่อน ตรวจดูว่ามีการสั่นของม่านตา การสั่นของเลนส์ หรือการยื่นของวุ้นตา หรือไม่ ควรตรวจร่างกายทั่วทั้งระบบหัวใจและหลอดเลือดและระบบโครงกระดูกด้วย
การสังเกตก่อนขยายม่านตา : หลังขยายม่านตา การคลายตัวของกล้ามเนื้อซิลิอารีอาจเพิ่มความตึงของเส้นใยซินน์และบดบังการสั่นของเลนส์ ควรสังเกตการกระเพื่อมของม่านตา ก่อนขยายม่านตา การสังเกตภายใต้การขยายม่านตา : ประเมินทิศทางและระดับของการเคลื่อน ในกลุ่มอาการมาร์แฟน การเคลื่อนมักขึ้นด้านบน ในโรคโฮโมซิสตินูเรีย มักลงด้านล่างหรือไปทางจมูก สามารถสังเกตขอบเลนส์และเส้นใยซินน์ที่ขาดได้
วิธีการตรวจ เป้าหมายหลักในการประเมิน ลักษณะเฉพาะ OCT ส่วนหน้าตาความลึกของช่องหน้าตาและเส้นใยซินน์ ไม่รุกราน สามารถวัดปริมาณการบางลงของเส้นใยซินน์ได้1) อัลตราซาวนด์ไบโอไมโครสโคปี (UBM ) การเคลื่อนไหวของส่วนหน้าตา มุมช่องหน้า และซิลิอารีบอดี มีประโยชน์ในการระบุการฉีกขาดของเส้นใยซินน์ ตรวจพบการบาดเจ็บของเส้นใยซินน์ใน 42.9% ของกรณีบาดเจ็บ CT รูปร่างเลนส์และการยืนยันการแตกของลูกตา ในกรณีที่เลนส์ตกไปในวุ้นตา สามารถสังเกต “สัญญาณเลนส์ลอย” (floating lens sign) ได้ อัลตราซาวนด์ตา วุ้นตา และส่วนหลังของลูกตามีประโยชน์ในการยืนยันการเคลื่อนหลุดในวุ้นตา ใช้ได้ในกรณีที่มีเลือดออกในช่องหน้าตา มากจนไม่สามารถมองเห็นจอประสาทตา ได้
มีรายงานว่า 37.7% ของผู้ป่วยที่มีการเคลื่อนหรือเคลื่อนบางส่วนของเลนส์แก้วตา เนื่องจากบาดแผลที่ต้องได้รับการผ่าตัดวุ้นตา พบว่ามีจอประสาทตาฉีกขาด หรือหลุดลอก แต่มีเพียง 8.9% เท่านั้นที่ระบุได้ก่อนการผ่าตัด การประเมินก่อนผ่าตัดอย่างเพียงพอเป็นสิ่งสำคัญ
ในกรณีที่เลนส์แก้วตา เคลื่อนโดยไม่ทราบสาเหตุ การค้นหาทั่วร่างกายเป็นสิ่งจำเป็น
การประเมินระบบหัวใจและหลอดเลือด : การคัดกรองการขยายตัวของหลอดเลือดเอออร์ตาในกลุ่มอาการมาร์แฟน (อัลตราซาวนด์หัวใจหรือซีทีสแกนหลอดเลือดเอออร์ตา)การประเมินระบบโครงกระดูก : ความสูง ความยาวนิ้วมือและนิ้วเท้า การมีกระดูกสันหลังคดการคัดกรองเมตาบอลิก : ระดับโฮโมซิสเทอีนในพลาสมา (เพื่อแยกโรคโฮโมซิสทินูเรีย) การตรวจปัสสาวะการตรวจทางพันธุกรรม : การหาลำดับเอ็กโซมทั้งหมด (WES) หรือ NGS แบบแผงยีนมีประโยชน์ 1) 4) สามารถวิเคราะห์ยีน FBN1, CBS, ADAMTSL4, LTBP2 และ SUOX ได้อย่างครอบคลุม
ทิศทางการเคลื่อน : กลุ่มอาการมาร์แฟน (ขึ้นด้านบน), โรคโฮโมซิสทินูเรีย (ลงด้านล่างและไปทางจมูก), การเคลื่อนของเลนส์เดี่ยวไม่ทราบสาเหตุ (ขึ้นด้านบน คล้ายมาร์แฟน)ต้อกระจก จากบาดแผลต้อหิน ชนิดผลัดเซลล์การเคลื่อนของเลนส์แก้วตาเทียม ประวัติการผ่าตัดต้อกระจก เสมอ
ในกรณีที่ไม่รุนแรง ให้แก้ไขสายตาผิดปกติด้วยแว่นตาและติดตามผล โดยเฉพาะในเด็ก การแก้ไขสายตาผิดปกติตั้งแต่เนิ่นๆ มีความสำคัญในการป้องกันภาวะตาขี้เกียจ ในกรณีที่มีความแตกต่างระหว่างตาทั้งสองข้างอย่างชัดเจน ให้เริ่มการรักษาภาวะตาขี้เกียจ ตั้งแต่เนิ่นๆ รวมถึงการปิดตาข้างที่ดี ติดตามผลต่อไปตราบเท่าที่ยังสามารถแก้ไขด้วยแว่นตาหรือคอนแทคเลนส์ได้ หากมีความแตกต่างของการมองเห็น ให้เพิ่มการรักษาภาวะตาขี้เกียจ เช่น การปิดตาข้างที่ดี
ในกรณีที่เกิดม่านตา ปิดกั้น ให้ใช้ยาขยายม่านตา (ห้ามใช้ยาหดม่านตา ) สำหรับโรคต้อหิน จากม่านตา ปิดกั้น ให้พิจารณาทำเลเซอร์เปิดม่านตา สำหรับการเคลื่อนของเลนส์ไปด้านหน้า ให้ลดความดันลูกตา ชั่วคราวด้วย acetazolamide แล้วดำเนินการผ่าตัด
พิจารณาการผ่าตัดหากเข้าเกณฑ์ข้อใดข้อหนึ่งต่อไปนี้:
การเคลื่อน (กึ่ง) เข้าสู่ช่องหน้าลูกตา
ความบกพร่องทางการมองเห็น จากต้อกระจก ร่วม
ความบกพร่องทางการมองเห็น ที่แก้ไขได้ยากเนื่องจากการเคลื่อนหรือผิดรูปของเลนส์
การดำเนินไปของการเคลื่อนของเลนส์
ภาวะต้อหิน เฉียบพลัน
ในกรณีที่เลนส์เคลื่อนเข้าสู่ช่องวุ้นตา ทั้งหมด ไม่มีข้อบ่งชี้ในการผ่าตัดเชิงรุก เว้นแต่จะมีภาวะแทรกซ้อน เช่น ต้อหิน เยื่อบุตาอักเสบ หรือจอประสาทตา บวมน้ำ
ข้อบ่งชี้ในการผ่าตัดในเด็กจะพิจารณาเฉพาะเมื่อการแก้ไขด้วยแว่นตาไม่เพียงพอ มีความแตกต่างของการมองเห็น ระหว่างตาทั้งสองข้างมาก หรือส่งผลกระทบต่อการเรียน
เทคนิคการผ่าตัดแตกต่างกันไปตามขอบเขตของการฉีกขาดของโซนูลาร์ Zinn และระดับของการเคลื่อน
การสลายต้อกระจก ด้วยคลื่นเสียงความถี่สูง (PEA ) + CTR : เหมาะสำหรับกรณีที่เส้นใยยึดเลนส์ (Zinn zonule) ฉีกขาดเฉพาะจุด หากการฉีกขาดกินพื้นที่ตั้งแต่ 1/4 ขึ้นไป แนะนำให้ใช้วงแหวนรองรับแคปซูล (CTR ) ตั้งอัตราการชะล้างให้ต่ำ และลดการแยกชั้นด้วยน้ำให้น้อยที่สุดการผ่าตัดเลนส์แก้วตา แบบถอดทั้งแคปซูล (ICCE ) : สำหรับกรณีที่เลนส์เคลื่อนมากจนยากต่อการทำแคปซูโลเรกซิส แบบต่อเนื่อง (CCC ) หรือกรณีที่เลนส์หลุดเข้าช่องหน้าม่านตา ต้องจัดการกับวุ้นตา เคลื่อนอย่างเพียงพอการผ่าตัดวุ้นตา (PPV ) + การตัดเลนส์ : สำหรับกรณีที่เลนส์หลุดทั้งหมดเข้าไปในโพรงวุ้นตา สามารถใช้สารเพอร์ฟลูออโรคาร์บอนเหลว (LPFC) เพื่อลอยเลนส์ขึ้นมาที่ระดับม่านตา และนำออกทางกระจกตา หรือตาขาว การยึด IOL : หากไม่สามารถยึด IOL ภายในแคปซูลได้ ให้ทำการเย็บที่ร่องซิลิอารีหรือยึดภายในตาขาว (เช่น วิธี Yamane แบบไม่ใช้ไหม) ในผู้ป่วยอายุน้อย ต้องระวังความยืดหยุ่นสูงของม่านตา และความเสี่ยงต่อการหนีบรูม่านตา หลังผ่าตัดการเคลื่อนแต่กำเนิดในเด็ก : ทำการตัดเลนส์และตัดวุ้นตา ส่วนหน้า (ตัดแคปซูลเลนส์ออก) หลังผ่าตัด แก้ไขสายตาด้วยคอนแทคเลนส์หรือแว่นตา และรักษาภาวะตามัวต่อเนื่อง
ในกรณีที่เส้นใยยึดเลนส์เปราะบาง แม้การเคลื่อนเพียงเล็กน้อยก็เพิ่มความยากในการผ่าตัด การประเมินความหย่อนของเส้นใยยึดเลนส์ก่อนผ่าตัดอย่างแม่นยำเป็นสิ่งสำคัญ
หากมีการฉีกขาดของม่านตา ให้วางแผนการผ่าตัดโดยสันนิษฐานว่าเส้นใยยึดเลนส์บริเวณนั้นฉีกขาด
ระวังความเสี่ยงของวุ้นตา เคลื่อนและจอประสาทตาฉีกขาด หรือหลุดลอก
ในผู้ป่วยอายุน้อยที่เป็นกลุ่มอาการมาร์แฟน การจัดการภาวะแทรกซ้อนทางระบบหัวใจและหลอดเลือดอย่างเป็นระบบเป็นสิ่งจำเป็น ต้องอาศัยความร่วมมือจากหลายสาขา
ในโรคโฮโมซิสตินูเรีย ต้องพิจารณาความเสี่ยงของการเกิดลิ่มเลือดอุดตันในระยะผ่าตัดเสมอ
ในกรณีสายตาสั้น มาก มีความเสี่ยงที่แกนเลนส์จะตกลงไปเนื่องจากวุ้นตา กลายเป็นของเหลวและหายไป
Q
สามารถสังเกตอาการโดยไม่ผ่าตัดได้หรือไม่?
A
ในกรณีที่ไม่รุนแรงและมีปัญหาการมองเห็น น้อย สามารถสังเกตอาการโดยใช้แว่นตาแก้ไขได้ อย่างไรก็ตาม หากมีการเคลื่อนมากขึ้น เกิดต้อหิน เฉียบพลัน หรือต้อกระจก ร่วมด้วย ก็จำเป็นต้องผ่าตัด ในเด็ก การป้องกันภาวะตามัวมีความสำคัญเป็นพิเศษ และต้องตรวจตาเป็นประจำ
เลนส์ถูกยึดโดยเส้นใยซินน์ (zonule of Zinn หรือ ciliary zonule) เส้นใยเหล่านี้ประกอบด้วยเส้นใยละเอียดที่มีไฟบริลลิน-1 เป็นหลัก ซึ่งรักษาตำแหน่งที่ถูกต้องของเลนส์และหน้าที่ในการปรับโฟกัส
ไฟบริลลิน-1 เป็นไกลโคโปรตีนในเมทริกซ์นอกเซลล์ที่ถูกเข้ารหัสโดยยีน FBN1 ในกลุ่มอาการมาร์แฟน การกลายพันธุ์ของ FBN1 ทำให้เส้นใยละเอียดของไฟบริลลินเสื่อม ส่งผลให้เส้นใยซินน์อ่อนแอและความผิดปกติของโครงสร้างแคปซูลเลนส์1)
Vitale และคณะ (2025) รายงานว่า IGF-1 เป็นปัจจัยสำคัญที่ควบคุมการสังเคราะห์และการสลายไฟบริลลิน-12) สัญญาณผ่านตัวรับ IGF-1 เกี่ยวข้องกับการผลิตไฟบริลลิน-1 และภาวะ GH/IGF-1 เกินเรื้อรังอาจส่งเสริมความผิดปกติของอุปกรณ์ยึดเลนส์
ในโรคโฮโมซิสตินูเรีย การขาด CBS ทำให้เกิดการสะสมของโฮโมซิสเทอีน เส้นใยซินน์ประกอบด้วยเส้นใยละเอียดที่อุดมด้วยซิสเทอีน และโฮโมซิสเทอีนส่วนเกินจะปรับเปลี่ยนพันธะไดซัลไฟด์ภายในโมเลกุลอย่างผิดปกติ ทำให้เส้นใยซินน์เปราะบางต่อการย่อยสลายโปรตีนและนำไปสู่การฉีกขาด4)
ในภาวะขาดเอนไซม์ซัลไฟต์ออกซิเดสจากการกลายพันธุ์ของ SUOX ซัลไฟต์และเมแทบอไลต์จะสะสม ซัลไฟต์จะทำปฏิกิริยาในร่างกายกับพันธะไดซัลไฟด์ของเส้นใยซินน์เกิดเป็นกรด S-ซัลโฟนิก ทำลายความสมบูรณ์ของโครงสร้างเส้นใยซินน์และทำให้เกิดการเคลื่อนของเลนส์4)
LTBP2 เป็นโปรตีนที่จำเป็นต่อการพัฒนาเส้นใยละเอียดของเส้นใยซินน์ การขาด LTBP2 ทำให้เส้นใยซินน์แตกเป็นชิ้นและเลนส์หลุด3)
ในการเคลื่อนของเลนส์จากการบาดเจ็บแบบทื่อ แรงกดในแนวหน้าหลังต่อกระจกตา และตาขาว ส่วนหน้าทำให้ลูกตาขยายชดเชยอย่างรวดเร็วในแนวเส้นศูนย์สูตร เมื่อแรงขยายนี้เกินความทนทานของเส้นใยซินน์ จะเกิดการฉีกขาด การฉีกขาดบางส่วนทำให้เกิดการเคลื่อนบางส่วน (เลนส์สั่น, ม่านตา สั่น, ช่องหน้าตื้น) ส่วนการฉีกขาดรอบวงทั้งหมดทำให้เกิดการเคลื่อนสมบูรณ์ (เข้าสู่ช่องหน้าหรือแก้วตา)
มีรายงานว่า 58.5% ของตาที่มีเส้นใยซินน์ขาด ≥6 ชั่วโมง มีความดันลูกตา สูงในการตรวจครั้งแรก และในจำนวนนี้ 54.2% มีภาวะมุมปิดเฉียบพลัน กลไกของต้อหินทุติยภูมิ มีดังนี้:
การอุดตันของรูม่านตา : มุมปิดเฉียบพลันหรือเรื้อรังจากการเคลื่อนของเลนส์มาด้านหน้าโรคต้อหิน จากโปรตีนเลนส์ละลาย (phacolytic glaucoma) : การอุดตันของ trabecular meshwork จากการรั่วของโปรตีนเลนส์การย้อยของวุ้นตา เข้าสู่ช่องหน้าลูกตา : การอุดตันเชิงกลของ trabecular meshworkโรคต้อหินชนิดร้าย (malignant glaucoma) : มีรายงานในกรณีเลนส์เคลื่อนออกมาด้านหน้าทั้งหมด
ม่านตาอักเสบ จากเลนส์ (LIU) เกิดจากการรั่วของโปรตีนหลังการบาดเจ็บหรือการแตกของแคปซูลเลนส์ มักเกิดขึ้นภายใน 14 วันหลังการบาดเจ็บ แต่มีรายงานหลังจากหลายทศวรรษ ความล้มเหลวของเอ็นโดทีเลียมกระจกตา จากการเคลื่อนย่อยด้านหน้าเกิดจากการสัมผัสระหว่างเลนส์กับเอ็นโดทีเลียม
ในกลุ่มอาการเอ็กซ์โฟลิเอชัน สารเอ็กซ์โฟลิเอทีฟจะเกาะบนผิวของโซนูลของ Zinn ส่งเสริมการสลายโปรตีนตามเวลาและทำให้โซนูลอ่อนแอ ประมาณ 4% ของผู้ที่มีอายุมากกว่า 70 ปีเป็นโรคต้อหิน ชนิดเอ็กซ์โฟลิเอชัน และในกลุ่มนี้ความเสี่ยงต่อความเสียหายของโซนูลของ Zinn ระหว่างการผ่าตัดต้อกระจก เพิ่มขึ้นอย่างมีนัยสำคัญ
Adji และคณะ (2025) ได้ทำการทบทวนวรรณกรรมอย่างเป็นระบบซึ่งรวบรวมความถี่ของเลนส์เคลื่อน ผลการผ่าตัด และความเสี่ยงของภาวะแทรกซ้อนใน MFS อย่างเป็นระบบ 6) ใน MFS นอกเหนือจากเลนส์เคลื่อนแล้ว ยังมีความเสี่ยงสูงต่อโรคต้อหิน ต้อกระจก และจอประสาทตาลอก และแนะนำให้มีการจัดการทางตาอย่างครอบคลุม ในกรณีเลนส์เคลื่อนรุนแรง มักเลือก PPV ร่วมกับการตัดเลนส์
Cai และคณะ (2025) ได้ทำ WES ในกรณีเลนส์เคลื่อนแต่กำเนิดและระบุการกลายพันธุ์ในยีน COL2A1 นอกเหนือจากการกลายพันธุ์ FBN1 1) การประยุกต์ใช้ WES ทางคลินิกสามารถเปิดเผยจีโนไทป์ที่ซับซ้อนซึ่งพลาดไปจากการทดสอบยีนเดี่ยว
Li และคณะ (2022) ในการทบทวน 35 ครอบครัวที่มีการกลายพันธุ์ของ SUOX รายงานว่าการกลายพันธุ์แบบ missense (ชนิด M+M) สัมพันธ์กับชนิดที่เริ่มมีอาการช้า/ไม่รุนแรง ในขณะที่การกลายพันธุ์แบบ nonsense/frameshift (ชนิด NF +NF ) ทุกรายเป็น ISOD ชนิดรุนแรง 4) ความรู้นี้มีประโยชน์สำหรับการพยากรณ์โรคและการให้คำปรึกษาทางพันธุกรรม
Vitale และคณะ (2025) รายงานกรณีผู้หญิงอายุ 71 ปีที่มีเลนส์เคลื่อนสองข้างโดยไม่ทราบสาเหตุ ซึ่งเป็นอาการแสดงที่ไม่ปกติของอะโครเมกาลี (GH: 93.22 ไมโครกรัม/ลิตร) 2) สันนิษฐานว่าการรบกวนของไฟบริลลิน-1 เรื้อรังจาก GH/IGF-1 ที่มากเกินไปอาจทำให้เส้นใยซินนาร์อ่อนแอลง
การแพร่หลายของเทคนิคการยึดภายในตาขาว แบบไม่ใช้ไหมเย็บ (เช่น วิธี Yamane) ช่วยเพิ่มความปลอดภัยและความสามารถในการทำซ้ำของการยึด IOL ในกรณีที่ไม่สามารถใช้ถุงเลนส์ได้ การประยุกต์ใช้เลเซอร์เฟมโตวินาที คาดว่าจะช่วยเพิ่มความแม่นยำของการตัดแคปซูลด้านหน้าในตาที่มีเลนส์เคลื่อนบางส่วน การยึด IOL หลายระยะทอริกภายในตาขาว ก็กำลังทดลองในบางศูนย์
Q
ควรทำการตรวจทางพันธุกรรมเมื่อใด?
A
แนะนำในกรณีเลนส์เคลื่อนที่ไม่ทราบสาเหตุ โดยเฉพาะชนิดสองข้างและไม่เกิดจากการบาดเจ็บ ยีนก่อโรค เช่น FBN1, CBS, ADAMTSL4, LTBP2 และ SUOX สามารถวิเคราะห์ได้อย่างครอบคลุมด้วยการหาลำดับเอ็กโซมทั้งหมด (WES) หรือ NGS แบบใช้แผงยีน 1) 4) การระบุจีโนไทป์เชื่อมโยงโดยตรงกับการพยากรณ์โรคและการคัดกรองภาวะแทรกซ้อนทางระบบ
Cai X, Chen W, Xue J, et al. Diagnosis of congenital ectopia lentis: a case report and review of the literature. J Med Case Rep. 2025;19:288.
Vitale L, Fatti LM, Bonomi M, et al. Case Report: Bilateral lens dislocation as an atypical presentation of acromegaly and review of the ocular effects of GH/IGF-1 excess. Front Endocrinol. 2025;16:1666425.
Xu M, Li K, He W. Compound heterozygous mutations in the LTBP2 gene associated with microspherophakia in a Chinese patient: a case report and literature review. BMC Med Genomics. 2021;14:227.
Li JT, Chen ZX, Chen XJ, Jiang YX. Mutation analysis of SUOX in isolated sulfite oxidase deficiency with ectopia lentis as the presenting feature: insights into genotype-phenotype correlation. Orphanet J Rare Dis. 2022;17:392.
Kondo K, Isono H. A case of angle-closure glaucoma caused by spontaneous lens dislocation. Clin Case Rep. 2022;10:e06670.
Adji AS, Billah A, Fadila F, et al. A systematic review of case series of Marfan syndrome: ocular findings and complications. 2025.