半脫位的表現

水晶體脫位及半脫位
1. 什麼是水晶體脫位和半脫位?
Section titled “1. 什麼是水晶體脫位和半脫位?”水晶體脫位和半脫位(ectopia lentis)是水晶體偏離正常位置的總稱。水晶體部分移位但仍停留在水晶體囊內的情況稱為半脫位(subluxation),完全移入玻璃體腔或前房的情況稱為脫位(luxation/dislocation)。
兩者均由Zinn小帶(睫狀小帶)的脆弱化或斷裂引起。先天性位置異常有時稱為ectopia lentis,後天性位置異常則稱為lens subluxation/dislocation。
先天性水晶體偏位幾乎都是雙眼性的。多與遺傳性或基礎疾病相關,包括馬凡症候群、同型胱氨酸尿症、Weill-Marchesani症候群等全身性疾病。在馬凡症候群(MFS)中,約60-80%的患者存在水晶體偏位1),是遺傳性水晶體偏位最常見的原因。MFS的全球盛行率估計約為1/3,000-5,000人6)。
後天性原因中,外傷最為常見。外傷性水晶體脫位中,鈍性外傷導致眼球沿赤道方向迅速擴張,引起Zinn小帶斷裂。其他原因包括剝落症候群、玻璃體手術後、高度近視、成熟期白內障、葡萄膜炎等。
先天性水晶體偏位的基因分析中,除FBN1外,SUOX突變在0.76%的病例中被鑑定為原因4),表明存在多種遺傳背景。
先天性水晶體偏位常伴有遺傳性疾病,但後天性病例中外傷是最常見原因,與遺傳無關。如果輕微外傷即導致水晶體偏位,應考慮存在使Zinn小帶脆弱化的基礎疾病。
2. 主要症狀與臨床所見
Section titled “2. 主要症狀與臨床所見”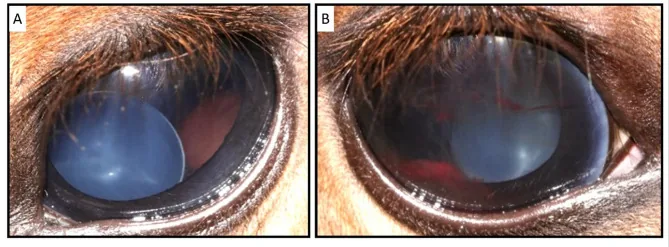
輕度偏位可能無症狀。隨著偏位進展,出現以下症狀。
- 視力下降:水晶體偏位最重要的症狀。當偏位累及角膜中央時變得顯著。
- 近視化:由於水晶體前移或曲率增大引起。
- 散光:由水晶體傾斜或變形引起。與角膜散光疊加可導致高度散光。
- 單眼複視:當水晶體邊緣覆蓋瞳孔區時,有水晶體部分和無水晶體部分的屈光不同導致此症狀。
- 屈光變動:水晶體不穩定可能導致日內波動。
- 眼痛和突然視力喪失:急性脫位至前房時突然發生。
脫位至前房可引起急性隅角閉鎖青光眼,需要緊急處理。Kondo等人(2022)報告了一例70多歲男性,表現為突然視力喪失和劇烈頭痛,診斷為水晶體脫位導致的急性閉鎖隅角青光眼5)。
即使偏位很小,也需注意兒童期無異常,但成年後可能出現淺前房並導致急性隅角閉鎖。
完全脫位的表現
前房內脫位:水晶體脫入前房,引起眼壓急劇升高。需要緊急處理。
玻璃體內墜落:水晶體落入玻璃體腔。仰臥位CT顯示漂浮水晶體徵。
水晶體囊腫:鞏膜破裂導致水晶體脫位於結膜下或Tenon囊下的罕見表現。
當晶狀體脫位至前房時,需注意以下併發症。
- 瞳孔阻滯:晶狀體移至瞳孔前方,阻斷房水循環。可能導致續發性閉角型青光眼。
- 角膜內皮損傷:晶狀體直接接觸角膜,引起Descemet膜剝離和角膜水腫(晶狀體-內皮接觸)。
- 晶狀體源性眼內炎:若落入玻璃體腔,核和皮質可能引起發炎和眼壓升高。
3. 原因和風險因素
Section titled “3. 原因和風險因素”晶狀體脫位和半脫位大致分為先天性(遺傳性)和後天性兩類。
先天性(遺傳性)
Section titled “先天性(遺傳性)”與遺傳性晶狀體偏位相關的主要基因包括FBN1、CBS、ADAMTSL4、LTBP2和SUOX3)4)。代表性相關疾病如下所示。
馬凡氏症候群
高胱胺酸尿症
遺傳方式:體染色體隱性遺傳(CBS突變)
全身表現:智能障礙、骨質疏鬆、血栓形成、馬凡樣骨骼
眼部表現:90%出現水晶體脫位
偏位方向:多為下方或鼻側(60%)
手術注意:必須考慮圍手術期血栓形成風險。
韋爾-馬凱薩尼症候群
其他相關疾病包括亞硫酸鹽氧化酶缺乏症(ISOD)、埃勒斯-當洛斯症候群和剝落症候群。
- LTBP2突變:編碼睫狀小帶微纖維發育所必需的蛋白質。LTBP2缺乏導致小帶斷裂,引起水晶體脫位3)。
- ISOD(亞硫酸氧化酶缺乏症):由SUOX突變引起的罕見代謝疾病。占先天性EL隊列的0.76%4),偏位方向與馬凡症候群相似(向上),基因檢測有助於鑑別。
- 外傷:最常見的原因。鈍性外傷導致眼球變形,使睫狀小帶斷裂。典型原因包括運動傷害、鬥毆和交通事故。常伴有虹膜根部斷離。
- 剝落症候群:約4%的70歲以上人群睫狀小帶脆弱性易進展,白內障手術時需注意。
- 玻璃體手術後:周邊玻璃體切除時睫狀小帶脆弱性可能進展。
- 高度近視:可能伴有睫狀小帶脆弱。也需注意核下沉風險。
- 其他:成熟白內障、葡萄膜炎、雷射虹膜切開術後、特發性(老年人散發)。
偏位方向的差異是由於睫狀小帶損傷模式的不同。馬凡症候群中,原纖蛋白-1的結構異常導致小帶從上方開始脆弱化,引起向上偏位。同型半胱氨酸尿症中,過多的同型半胱氨酸破壞小帶的二硫鍵,加上重力影響,向下偏位更常見。
4. 診斷與檢查方法
Section titled “4. 診斷與檢查方法”裂隙燈顯微鏡檢查最為重要。散瞳下評估偏位的程度與傾斜,確認有無虹膜震顫、水晶體震顫、玻璃體脫出。亦需進行心血管系統、骨骼系統等全身檢查。
- 散瞳前觀察:散瞳後睫狀肌鬆弛導致Zinn小帶張力增加,可能掩蓋水晶體震顫。散瞳前注意虹膜震顫。
- 散瞳下觀察:評估偏位的方向與程度及傾斜。馬凡氏症候群典型偏位為上方,高胱胺酸尿症為下方與鼻側。可觀察到水晶體邊緣與斷裂的Zinn小帶。
| 檢查方法 | 主要評估對象 | 特點 |
|---|---|---|
| 眼前段OCT | 前房深度、小帶 | 非侵入性。可量化小帶變薄1) |
| 超音波生物顯微鏡(UBM) | 眼前段動態、隅角、睫狀體 | 有助於識別小帶斷裂。外傷病例中42.9%檢測到Zinn小帶損傷 |
| CT | 水晶體形態、眼球破裂 | 玻璃體內脫位病例可見「漂浮水晶體徵」 |
| 眼部超音波 | 玻璃體及後節 | 有助於確認玻璃體內脫位。在前房出血導致眼底無法透見時也適用。 |
據報告,需要玻璃體手術的外傷性水晶體脫位/半脫位患者中,37.7%有視網膜裂孔或剝離,但術前僅能識別8.9%。充分的術前評估很重要。
全身檢查與基因檢測
Section titled “全身檢查與基因檢測”對於原因不明的水晶體偏位,全身檢查不可或缺。
- 心血管評估:馬凡症候群的主動脈擴張篩檢(主動脈超音波或CT)
- 骨骼評估:身高、指趾長度、有無脊柱側彎
- 代謝篩檢:血漿同半胱胺酸濃度(排除同型胱胺酸尿症)、尿液檢查
- 基因檢測:全外顯子組定序(WES)或基於panel的NGS有用1)4)。可全面分析FBN1、CBS、ADAMTSL4、LTBP2和SUOX。
- 偏位方向:馬凡症候群(上方)、同型胱胺酸尿症(下方/鼻側)、ISOD(上方,與馬凡類似)
- 外傷性白內障:透過外傷史和Zinn小帶斷裂模式鑑別
- 剝落性青光眼:伴有剝落物沉積和Zinn小帶脆弱
- 人工水晶體脫位:務必確認白內障手術史
5. 標準治療方法
Section titled “5. 標準治療方法”輕症病例透過眼鏡進行屈光矯正並追蹤觀察。尤其在兒童中,早期屈光矯正對於預防弱視至關重要;在雙眼差異顯著的情況下,應盡早開始包括遮蓋健眼在內的弱視治療。只要眼鏡或隱形眼鏡能夠矯正,就繼續追蹤;如果雙眼視力有差異,則增加遮蓋健眼等弱視治療。
如果發生瞳孔阻滯,則使用散瞳藥(縮瞳藥禁忌)。對於瞳孔阻滯性青光眼,考慮雷射虹膜切開術。對於前脫位,暫時使用乙醯唑胺降低眼壓,然後轉為手術。
符合以下任一情況時考慮手術:
- (半)脫位進入前房
- 併發白內障導致視力障礙
- 水晶體偏位或變形導致難以矯正的視力障礙
- 水晶體偏位進展
- 青光眼發作
完全脫位進入玻璃體腔時,除非併發青光眼、眼內炎、視網膜水腫等併發症,否則不積極考慮手術。
兒童的手術適應症僅限於眼鏡矯正不充分、雙眼視力差異大或對學業造成影響的情況。
根據Zinn小帶斷裂範圍和偏位程度選擇不同的術式。
- 白內障超音波乳化術(PEA)+ CTR:適用於局部性懸韌帶斷裂。若斷裂範圍超過1/4象限,建議使用囊袋張力環(CTR)。灌注流量應設定較低,水分離應盡量減少。
- 白內障囊內摘除術(ICCE):適用於嚴重偏位導致連續環形撕囊困難或前房內脫位的情況。需充分處理玻璃體脫出。
- 玻璃體切除術(PPV)+ 水晶體切除:適用於水晶體完全脫位至玻璃體腔的情況。也可使用液體全氟碳(LPFC)將水晶體浮至虹膜平面,然後經鞏膜或角膜途徑取出。
- IOL固定方法:若無法將IOL固定在水晶體囊袋內,則進行睫狀溝縫線固定或鞏膜內固定(如無縫線的Yamane法)。年輕患者虹膜彈性高,需注意術後瞳孔夾持。
- 兒童先天性水晶體偏位:行水晶體切除及前部玻璃體切除術(切除水晶體囊)。術後使用隱形眼鏡或眼鏡矯正屈光,並繼續弱視治療。
6. 病理生理學及詳細發病機制
Section titled “6. 病理生理學及詳細發病機制”水晶體由Zinn小帶(睫狀小帶)支撐。小帶由以原纖維蛋白-1為主要成分的微纖維構成,維持水晶體的正確位置與調節功能。
原纖維蛋白-1與小帶脆弱化
Section titled “原纖維蛋白-1與小帶脆弱化”原纖維蛋白-1是由FBN1基因編碼的細胞外基質糖蛋白。在馬凡症候群中,FBN1突變導致原纖維蛋白微纖維變性,引起小帶脆弱化及水晶體囊結構異常1)。
Vitale等人(2025)報告IGF-1是調節原纖維蛋白-1合成與分解的重要因子2)。經由IGF-1受體的信號參與原纖維蛋白-1的產生,慢性GH/IGF-1過量可能促進水晶體懸吊裝置的功能障礙。
同型胱氨酸尿症的機制
Section titled “同型胱氨酸尿症的機制”在同型胱氨酸尿症中,CBS缺乏導致同型半胱氨酸蓄積。Zinn小帶由富含半胱氨酸的微纖維構成,過量的同型半胱氨酸異常修飾分子內雙硫鍵,使小帶易受蛋白質分解而斷裂4)。
亞硫酸氧化酶缺乏症(ISOD)的機制
Section titled “亞硫酸氧化酶缺乏症(ISOD)的機制”SUOX突變導致的亞硫酸氧化酶缺乏中,亞硫酸及其代謝產物蓄積。亞硫酸在體內與小帶的雙硫鍵反應形成S-磺酸,損害小帶的結構完整性,導致水晶體偏位4)。
LTBP2與小帶發育
Section titled “LTBP2與小帶發育”LTBP2是睫狀小帶微纖維發育所必需的蛋白質。LTBP2缺乏導致Zinn小帶斷裂,引起水晶體脫位3)。
鈍挫傷導致的水晶體脫位中,角膜及前鞏膜的前後壓縮力使眼球沿赤道方向快速代償性擴張。當此擴張力超過Zinn小帶的耐受性時,發生斷裂。部分斷裂導致半脫位(水晶體震顫、虹膜震顫、前房變淺),全周斷裂導致完全脫位(進入前房或玻璃體腔)。
續發性青光眼的機制
Section titled “續發性青光眼的機制”據報告,在Zinn小帶離斷達6個鐘點以上的眼中,58.5%在初診時眼壓升高,其中54.2%表現為急性隅角閉鎖。續發性青光眼的機制如下。
- 瞳孔阻滯:因前脫位導致的急性或慢性隅角閉鎖。
- 晶狀體溶解性青光眼(phacolytic glaucoma):晶狀體蛋白漏出導致的小樑網阻塞
- 玻璃體脫入前房:小樑網的機械性阻塞
- 惡性青光眼:在完全前脫位中有報告
晶狀體源性葡萄膜炎(LIU)由外傷後蛋白漏出和晶狀體囊破裂引起,通常發生在傷後14天內,但也有數十年後發病的報告。前脫位導致的角膜內皮功能不全由晶狀體-內皮接觸引起。
剝落症候群中的懸韌帶變性
Section titled “剝落症候群中的懸韌帶變性”在剝落症候群中,剝落物質沉積在Zinn懸韌帶表面,隨著時間促進蛋白水解,導致懸韌帶脆弱。70歲以上人群中約4%合併剝落性青光眼,該組患者白內障手術時懸韌帶損傷風險顯著升高。
7. 最新研究與未來展望(研究階段報告)
Section titled “7. 最新研究與未來展望(研究階段報告)”馬凡症候群眼部併發症的最新發現
Section titled “馬凡症候群眼部併發症的最新發現”Adji等人(2025)的系統性回顧系統性地整理了MFS中晶狀體脫位的頻率、手術結果和併發症風險6)。MFS患者除晶狀體脫位外,青光眼、白內障和視網膜剝離的風險也較高,建議進行全面的眼科管理。對於嚴重的晶狀體脫位,常選擇PPV+晶狀體切除術。
全外顯子組定序在基因分析中的進展
Section titled “全外顯子組定序在基因分析中的進展”Cai等人(2025)對先天性晶狀體脫位病例進行WES,除FBN1突變外還發現了COL2A1基因突變1)。WES的臨床應用可能揭示單基因檢測遺漏的複雜基因型。
SUOX基因型與表現型的相關性
Section titled “SUOX基因型與表現型的相關性”Li等人(2022)在35個SUOX突變家系的綜述中報告,錯義突變(M+M型)與晚發型、輕症型相關,而無義/框架位移突變(NF+NF型)全部表現為重症ISOD 4)。此發現對預後預測和遺傳諮詢很有用。
肢端肥大症與水晶體脫位
Section titled “肢端肥大症與水晶體脫位”Vitale等人(2025)報告了一例71歲女性特發性雙側水晶體脫位作為肢端肥大症(GH: 93.22 μg/L)的非典型表現的病例 2)。推測慢性GH/IGF-1過量導致fibrillin-1紊亂,可能引起睫狀小帶脆弱化。
IOL固定技術的進步與微創手術
Section titled “IOL固定技術的進步與微創手術”無縫合鞏膜內固定技術(如Yamane法)的普及提高了在無法使用水晶體囊的病例中IOL固定的安全性和可重複性。飛秒雷射的應用有望提高半脫位眼中前囊切開的精確度。部分中心也在嘗試使用散光矯正多焦點IOL進行鞏膜內固定。
對於原因不明的水晶體偏位,尤其是非外傷性、雙側性時建議進行基因檢測。全外顯子組定序(WES)或基於panel的NGS可以全面分析FBN1、CBS、ADAMTSL4、LTBP2、SUOX等致病基因 1)4)。基因型的確定直接有助於預後預測和全身併發症的篩查。
8. 參考文獻
Section titled “8. 參考文獻”- Cai X, Chen W, Xue J, et al. Diagnosis of congenital ectopia lentis: a case report and review of the literature. J Med Case Rep. 2025;19:288.
- Vitale L, Fatti LM, Bonomi M, et al. Case Report: Bilateral lens dislocation as an atypical presentation of acromegaly and review of the ocular effects of GH/IGF-1 excess. Front Endocrinol. 2025;16:1666425.
- Xu M, Li K, He W. Compound heterozygous mutations in the LTBP2 gene associated with microspherophakia in a Chinese patient: a case report and literature review. BMC Med Genomics. 2021;14:227.
- Li JT, Chen ZX, Chen XJ, Jiang YX. Mutation analysis of SUOX in isolated sulfite oxidase deficiency with ectopia lentis as the presenting feature: insights into genotype-phenotype correlation. Orphanet J Rare Dis. 2022;17:392.
- Kondo K, Isono H. A case of angle-closure glaucoma caused by spontaneous lens dislocation. Clin Case Rep. 2022;10:e06670.
- Adji AS, Billah A, Fadila F, et al. A systematic review of case series of Marfan syndrome: ocular findings and complications. 2025.
