Thuốc giãn mạch
Amyl nitrit: Nghiền 0,25 mL/lọ, thấm vào nắp và hít qua mũi (chú ý hạ huyết áp, không được bảo hiểm chi trả).
Isosorbid dinitrat ngậm dưới lưỡi: Thúc đẩy giãn mạch.
Hít carbogen: Hít hỗn hợp 95% oxy + 5% CO₂.

Tắc động mạch võng mạc là bệnh gây suy giảm chức năng thị giác nghiêm trọng do thiếu máu cục bộ và hoại tử võng mạc vì tắc động mạch. Dựa vào vị trí tắc, được phân loại thành ba loại:
Trong BRAO, mức độ tổn thương hoàng điểm ảnh hưởng lớn đến thị lực. Nếu hoàng điểm không bị tổn thương, thị lực không giảm, nhưng xuất hiện khiếm khuyết thị trường tương ứng vùng tắc. Khi tắc ở động mạch mũi hoặc ngoại vi thái dương, thường không có triệu chứng. Mặt khác, ngay cả tắc tiểu động mạch chỉ biểu hiện đốm trắng dạng bông cũng có thể gây ám điểm nếu gần hoàng điểm.
BRAO được phân loại thành hai phân nhóm dựa trên tính chất tồn tại của tắc.
Tắc động mạch võng mạc là một tình trạng cấp cứu, nơi can thiệp rất sớm quyết định tiên lượng thị lực. Tỷ lệ mắc CRAO ước tính khoảng 1 trên 100.000 người mỗi năm và 1 trên 10.000 bệnh nhân ngoại trú. Tuổi trung bình khởi phát CRAO là đầu 60 tuổi, thường gặp ở nam giới và thường xảy ra ở một mắt. Trong 1-2% trường hợp có thể xảy ra ở cả hai mắt, và nếu hai bên, cần nghi ngờ viêm động mạch tế bào khổng lồ (GCA) 5). Tỷ lệ mắc ở Nhật Bản thấp hơn một chút so với châu Âu và Mỹ.
Thuyên tắc võng mạc không triệu chứng được tìm thấy ở khoảng 1,4% dân số chung trên 49 tuổi (Nghiên cứu Mắt Blue Mountains) 5).
Trong định nghĩa đột quỵ sửa đổi năm 2013 của AHA/ASA (Hiệp hội Tim mạch Hoa Kỳ/Hiệp hội Đột quỵ Hoa Kỳ), thiếu máu võng mạc được phân loại rõ ràng là một loại nhồi máu hệ thần kinh trung ương (CNS) 5). Khoảng 30% bệnh nhân CRAO và 25% bệnh nhân BRAO có nhồi máu não kèm theo trong vòng một tuần sau khởi phát. Nguy cơ đột quỵ ở bệnh nhân RAO có triệu chứng cao nhất trong khoảng thời gian 2 tuần trước khởi phát đến 1 tháng sau khởi phát 5).
BRAO có thể biểu hiện như một dấu hiệu mắt của đột quỵ, và khoảng 25% bệnh nhân BRAO có nhồi máu não trong vòng một tuần sau khởi phát. AHA/ASA bao gồm thiếu máu võng mạc trong nhồi máu hệ thần kinh trung ương, và sau khởi phát, cần đánh giá toàn thân toàn diện phối hợp với bác sĩ thần kinh và tim mạch. Cần tìm kiếm nguồn thuyên tắc nhanh chóng bằng siêu âm động mạch cảnh và siêu âm tim.
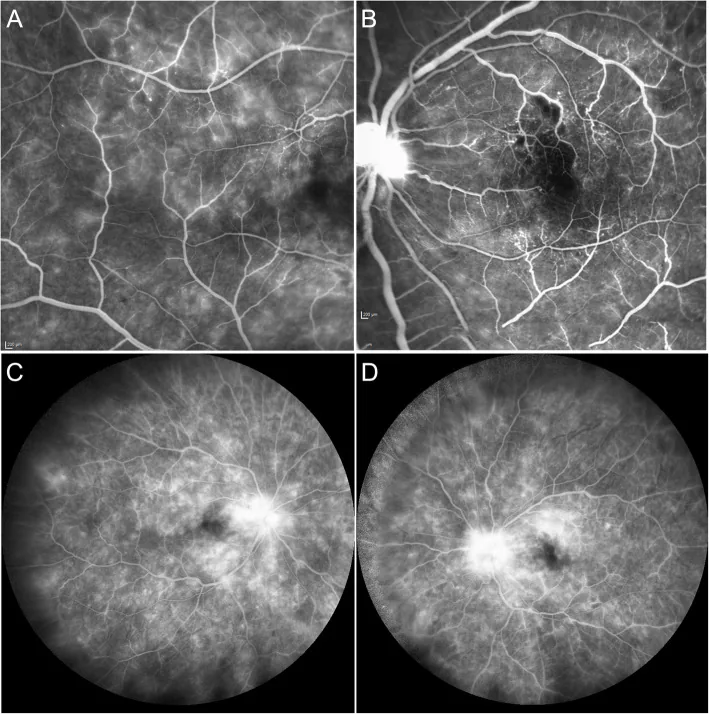
BRAO thường biểu hiện với khiếm khuyết thị trường cấp tính không đau.
Ví dụ, một phụ nữ 49 tuổi phàn nàn về khiếm khuyết thị trường cấp tính không đau khi đang dùng phentermine, nhưng thị lực chỉnh kính vẫn là 20/201). Một nam thanh niên 22 tuổi bị khiếm khuyết thị trường trên dạng rèm sau khi tiếp xúc với tia laser pointer3). Một nam giới 61 tuổi bị khiếm khuyết thị trường trên trong quá trình nong mạch vành qua da (PTCA), và thị lực giảm xuống 6/362).
Tiên lượng thị lực trong BRAO được trình bày trong bảng dưới đây5).
| Phân loại | 20/40 hoặc tốt hơn khi khám lần đầu | 20/40 hoặc tốt hơn khi theo dõi |
|---|---|---|
| BRAO vĩnh viễn | 74% | 89% |
| BRAO thoáng qua | 94% | 100% |
80% trường hợp BRAO cuối cùng duy trì thị lực chỉnh kính từ 0,5 trở lên. Trong BRAO vĩnh viễn, 89% duy trì 20/40 hoặc tốt hơn khi theo dõi5). Trong BRAO thoáng qua, 100% đạt 20/40 hoặc tốt hơn. Tuy nhiên, nếu nhánh bị tắc cấp máu cho hoàng điểm, tiên lượng thị lực có thể xấu. Cần giải thích cho bệnh nhân rằng khiếm khuyết thị trường thường tồn tại ngay cả sau khi độ đục biến mất.
Phần lớn nguyên nhân của BRAO là do tắc mạch. Bệnh thường xảy ra ở người cao tuổi có bệnh toàn thân như tăng huyết áp, xơ vữa động mạch và đái tháo đường. Mảng xơ vữa động mạch cảnh trong hoặc huyết khối trong tim do bệnh tim có thể là nguồn gốc của thuyên tắc. Viêm mạch, nhiễm trùng, chấn thương và co thắt mạch cũng có thể là nguyên nhân. Ở người trẻ, thường thấy các bất thường về hệ thống đông máu, bệnh tim, dị tật bẩm sinh và viêm mạch võng mạc.
Các loại thuyên tắc chính và nguồn gốc của chúng được trình bày dưới đây.
| Loại thuyên tắc | Nguồn gốc chính |
|---|---|
| Cholesterol/Fibrin | Động mạch cảnh, quai động mạch chủ |
| Thuyên tắc vôi hóa | Van tim vôi hóa |
| Thuyên tắc do can thiệp y tế | PTCA, can thiệp nội mạch |
| Chất làm đầy thẩm mỹ | Tiêm axit hyaluronic (sau tiêm mặt) |
Đã có báo cáo về các trường hợp xảy ra do thuyên tắc huyết khối sau PTCA 2) và do bong mảng xơ vữa trong can thiệp nội mạch thần kinh 4). Tắc động mạch võng mạc do tiêm chất làm đầy da thẩm mỹ (ví dụ axit hyaluronic) đang gia tăng và được chú ý 5).
Các yếu tố nguy cơ toàn thân bao gồm:
Phentermine (thuốc ức chế sự thèm ăn) đã được báo cáo gây ra BRAO thông qua tác dụng ức chế tái hấp thu norepinephrine, dẫn đến co mạch và co thắt mạch 1). Cocain, sildenafil và tiêm filler cũng có thể là nguyên nhân 5). Điều quan trọng là phải thông báo cho bác sĩ nhãn khoa và bác sĩ nội khoa về tiền sử bệnh và các thuốc đang dùng.
Chẩn đoán BRAO dựa trên các dấu hiệu ở đáy mắt, kết hợp với nhiều xét nghiệm hình ảnh và đánh giá toàn thân. Do tính cấp bách, thời gian chẩn đoán cần được rút ngắn tối đa.
Các dấu hiệu chính thu được từ mỗi xét nghiệm được trình bày dưới đây.
| Phương pháp Xét nghiệm | Dấu hiệu Chính |
|---|---|
| OCT | Giai đoạn cấp: tăng phản xạ và dày lớp trong → Giai đoạn mạn: mỏng lớp trong (lớp ngoài được bảo tồn) |
| FA | Chậm làm đầy động mạch bị tắc, thời gian tuần hoàn cánh tay-võng mạc ≥ 30 giây (bình thường 12 giây) |
| ERG | Sóng a bình thường (tế bào cảm quang còn sống) · sóng b giảm (rối loạn lớp trong) → ERG dạng âm tính |
| OCTA | Vùng không tưới máu mao mạch võng mạc nông (không xâm lấn) |
Tắc động mạch võng mạc cấp tính có triệu chứng được khuyến cáo chuyển ngay đến trung tâm đột quỵ 5). CRAO, BRAO và mù thoáng qua có chung các yếu tố nguy cơ (xơ vữa động mạch, bệnh động mạch cảnh, rung nhĩ, bệnh van tim) với đột quỵ, do đó khi gặp phải, cần đánh giá nhanh đột quỵ và nguy cơ xảy ra đột quỵ.
Mặt khác, đối với BRAO không triệu chứng hoặc thuyên tắc võng mạc được phát hiện tình cờ, hiện tại không có bằng chứng ủng hộ việc đánh giá đột quỵ khẩn cấp 5).
Các thay đổi không hồi phục ở võng mạc bắt đầu khoảng 100 phút sau khi tắc động mạch. Điều trị ngay lập tức được ưu tiên cho CRAO, nhưng nên điều trị tích cực ngay cả trong trường hợp trong vòng một ngày kể từ khi khởi phát. Trong BRAO cũng vậy, nếu có suy giảm thị lực sớm, hãy thực hiện điều trị tương tự như CRAO.
Thuốc giãn mạch
Amyl nitrit: Nghiền 0,25 mL/lọ, thấm vào nắp và hít qua mũi (chú ý hạ huyết áp, không được bảo hiểm chi trả).
Isosorbid dinitrat ngậm dưới lưỡi: Thúc đẩy giãn mạch.
Hít carbogen: Hít hỗn hợp 95% oxy + 5% CO₂.
Điều trị bằng thuốc
Urokinase: Liều ban đầu 60.000–240.000 đơn vị mỗi ngày, sau đó giảm dần trong khoảng 7 ngày. Chú ý xuất huyết não và xu hướng chảy máu toàn thân.
Tiêm Diamox: 500 mg một lần mỗi ngày đường tĩnh mạch (không được bảo hiểm chi trả). Giảm áp lực nội nhãn và thúc đẩy giãn động mạch võng mạc.
Viên Opalmon: 5 μg × 6 viên, chia 3 lần sau ăn (để cải thiện lưu lượng máu).
Đánh giá và Quản lý Toàn thân
Tìm kiếm nguồn thuyên tắc: Thực hiện siêu âm động mạch cảnh, siêu âm tim và xét nghiệm đông máu khẩn cấp.
Chuyển đến trung tâm đột quỵ: RAO có triệu chứng cấp tính có liên quan chặt chẽ đến đột quỵ, và khuyến cáo chuyển ngay lập tức5).
Liệu pháp kháng tiểu cầu: Được khuyến cáo theo hướng dẫn đột quỵ của AHA nếu không có chống chỉ định.
Trong giai đoạn cấp tính, các phương pháp điều trị sau được thực hiện tùy theo triệu chứng.
Nếu nguyên nhân là co thắt mạch, thuốc chẹn kênh canxi có thể có hiệu quả2).
Vì các chế phẩm t-PA bám và tác động đặc hiệu lên huyết khối, chúng vượt trội về cả hiệu quả và tác dụng phụ, và hiện được coi là một trong những phương pháp điều trị tốt nhất cho CRAO cấp tính. Alteplase (Activasin®) có chỉ định cho nhồi máu não và nhồi máu cơ tim, nhưng chưa được phê duyệt cho CRAO. Liệu pháp tiêm tĩnh mạch được thực hiện tại một số cơ sở sau khi được phê duyệt sử dụng ngoài chỉ định.
Tỷ lệ phục hồi thị lực trong diễn tiến tự nhiên của CRAO là 10-20%, nhưng được cho là tăng lên khoảng 40% nếu điều trị tiêu huyết khối sớm. Một phân tích tổng hợp cho thấy dùng tPA đường tĩnh mạch (IV) trong vòng 4,5 giờ kể từ khi khởi phát có thể liên quan đến cải thiện kết cục 5).
Mặt khác, nghiên cứu EAGLE (RCT) cho thấy tPA đường động mạch (IA) không khác biệt đáng kể về cải thiện thị lực so với điều trị bảo tồn, và có lo ngại về an toàn liên quan đến xuất huyết nội sọ (ICH) 4). Hiện tại, bằng chứng về liệu pháp tiêu sợi huyết đường động mạch hoặc tĩnh mạch cho BRAO/CRAO còn chưa đầy đủ 5).
Liệu pháp oxy cao áp đã được gợi ý có tác dụng nhẹ trong một số nghiên cứu hồi cứu nhỏ, nhưng đánh giá của Cochrane kết luận bằng chứng không chắc chắn 5).
80% bệnh nhân BRAO cuối cùng duy trì thị lực điều chỉnh từ 0,5 trở lên. Trong BRAO vĩnh viễn, 89% duy trì 20/40 trở lên khi theo dõi 5). Trong BRAO thoáng qua, 100% có thị lực 20/40 trở lên.
Kết cục thị lực trong CRAO rất kém, và khả năng phục hồi chức năng thị giác tự nhiên chỉ khoảng 18% bệnh nhân CRAO. Đục võng mạc biến mất sau 4-6 tuần, nhưng chức năng thị giác không hồi phục trừ khi điều trị sớm có hiệu quả. Trong BRAO, ngay cả khi mạch bị tắc được tái thông, khiếm khuyết thị trường thường tồn tại, nhưng thị lực bản thân có thể được bảo tồn nếu hoàng điểm không bị tổn thương.
Các thay đổi thiếu máu cục bộ ở võng mạc bắt đầu trở nên không thể hồi phục sau khoảng 100 phút kể từ khi tắc động mạch. Đi khám trong vòng 1 ngày sau khởi phát là hướng dẫn chung để cố gắng điều trị tích cực, nhưng điều trị càng sớm thì tiên lượng càng tốt. Trong CRAO, tỷ lệ cải thiện thị lực cao nếu điều trị trong vòng 100 phút. Ngoài ra, nguy cơ đột quỵ ở bệnh nhân BRAO khoảng 25%, do đó cần đến ngay bác sĩ nhãn khoa hoặc cấp cứu sau khi xuất hiện triệu chứng và phối hợp với bác sĩ thần kinh.
Động mạch võng mạc nuôi dưỡng 2/3 lớp trong của võng mạc (từ lớp sợi thần kinh đến lớp hạt trong). Các tế bào cảm thụ ánh sáng ở lớp ngoài võng mạc nhận dinh dưỡng từ mạch máu hắc mạc nên sống sót. Trong BRAO, chỉ vùng phân bố của nhánh bị tắc bị thiếu máu ở võng mạc trong, trong khi lớp ngoài được bảo tồn nhờ oxy và dinh dưỡng từ hắc mạc. Điện võng mạc (ERG) cho thấy sóng a được bảo tồn (tế bào cảm thụ sống) và sóng b giảm (tổn thương tế bào lưỡng cực và tế bào Müller) phản ánh trực tiếp đặc điểm giải phẫu này.
Động mạch thể mi võng mạc (cilioretinal artery), một nhánh của động mạch thể mi sau ngắn, hiện diện ở khoảng 32% mắt và nuôi dưỡng võng mạc gần bó gai thị-hoàng điểm. Nếu CRAO xảy ra nhưng động mạch thể mi võng mạc được bảo tồn, chức năng võng mạc gần bó gai thị-hoàng điểm có thể được duy trì, giúp bảo tồn thị lực trung tâm.
Nguyên nhân phổ biến nhất của RAO là thuyên tắc huyết khối, thường xảy ra ở phần hẹp nhất của lòng động mạch võng mạc trung tâm, tức là khi xuyên qua bao màng cứng của thần kinh thị giác. Thuyên tắc có nguồn gốc từ mảng xơ vữa ở động mạch cảnh hoặc tim.
Mảng Hollenhorst bao gồm các tinh thể cholesterol, bong ra từ mảng xơ vữa động mạch ở động mạch cảnh hoặc quai động mạch chủ và mắc kẹt tại chỗ chia nhánh (bifurcation) của động mạch võng mạc 5). Động mạch bị tắc trở nên hẹp đáng kể và chuyển thành đường trắng, có thể không thấy máu bên trong.
Tổn thương võng mạc nặng xảy ra sau khoảng 100 phút kể từ khi tắc động mạch. Ở giai đoạn siêu cấp (đến 2 giờ), đáy mắt có thể gần như bình thường, nhưng OCT cho thấy bắt đầu tăng phản xạ ở lớp trong. Ở giai đoạn cấp (2 giờ đến vài ngày), võng mạc đục rõ rệt, động mạch hẹp, và trên OCT có dày và tăng tín hiệu lớp trong. Ở giai đoạn bán cấp (1-6 tuần), độ đục giảm dần, có thể xuất hiện tân mạch mống mắt và võng mạc. Ở giai đoạn mạn tính (sau 6 tuần), lớp trong mỏng đi và teo ngược dòng đến lớp ngoài, đĩa thị nhợt nhạt. Trong tình trạng tăng huyết áp mạn tính, thời gian đến khi thay đổi không hồi phục có thể kéo dài đến tối đa 240 phút theo một số báo cáo 4, 2).
Sano và cộng sự (2025) tại Bệnh viện Chữ thập đỏ Tokushima đã tiến hành nghiên cứu hồi cứu về tác dụng của việc dùng PGE₁ sớm ở bệnh nhân CRAO trong vòng 24 giờ khởi phát6). Ở nhóm PGE₁ (n=4), 40 μg alprostadil alfadex được hòa tan trong 250 mL nước muối, tiêm tĩnh mạch 125 mL/giờ hai lần mỗi ngày (80 μg/ngày) trong 5 ngày, sau đó dùng 10 μg rimaprost alfadex đường uống ba lần mỗi ngày (30 μg/ngày) trong ≥1 tháng. So với nhóm điều trị thông thường (n=6), thị lực tốt nhất có điều chỉnh (BCVA) sau 1 tháng tốt hơn đáng kể ở nhóm PGE₁. Độ dày võng mạc tối đa (MRT) ban đầu tương quan nghịch với BCVA sau 1 tháng, cho thấy tiềm năng là yếu tố dự báo tiên lượng. Không có tác dụng phụ nào được quan sát thấy ở cả hai nhóm6).
Ngoài tác dụng giãn mạch, PGE₁ được cho là có tác dụng bảo vệ thần kinh bằng cách giảm stress oxy hóa và viêm. Cỡ mẫu nhỏ và cần có RCT tiến cứu, nhưng những phát hiện này đáng chú ý vì thiếu hiệu quả chắc chắn từ các liệu pháp hiện có.
Kể từ khi thiếu máu cục bộ võng mạc được công nhận là nhồi máu hệ thần kinh trung ương trong định nghĩa sửa đổi của AHA/ASA năm 20135), phong trào ủng hộ việc áp dụng quy trình đột quỵ cho RAO cấp tính đã tăng tốc. Việc chuyển ngay đến trung tâm đột quỵ và thiết lập hệ thống quản lý toàn thân tương đương với nhồi máu não đang được thúc đẩy.
Các phân tích tổng hợp báo cáo rằng dùng tPA đường tĩnh mạch trong vòng 4,5 giờ khởi phát có thể liên quan đến cải thiện tỷ lệ phục hồi thị lực, nhưng nghiên cứu EAGLE không cho thấy hiệu quả của tPA đường động mạch và chỉ ra lo ngại về an toàn4), và bằng chứng RCT cho tPA đường tĩnh mạch cũng còn thiếu5).
Sự tiến bộ của công nghệ OCTA cho phép theo dõi tình trạng thiếu tưới máu võng mạc nông trong hơn 9 năm sau khởi phát 1). Mô hình thiếu tưới máu giai đoạn cấp đang được nghiên cứu như một yếu tố dự báo tiên lượng dài hạn.
“Dấu hiệu đốm” trên siêu âm hốc mắt để phát hiện thuyên tắc vôi hóa được báo cáo có độ nhạy 83% và độ đặc hiệu 100% 4), đang được chú ý như một công cụ chẩn đoán không xâm lấn trong giai đoạn cấp.
Mặc dù một số nghiên cứu hồi cứu quy mô nhỏ gợi ý hiệu quả, nhưng đánh giá của Cochrane kết luận rằng bằng chứng cho các can thiệp nói chung đối với CRAO không do viêm động mạch là không chắc chắn 5).
Liệu pháp PGE₁
Báo cáo từ Nhật Bản: PGE₁ (alprostadil 80 μg/ngày × 5 ngày) cho CRAO cải thiện đáng kể BCVA sau 1 tháng 6).
Dự báo tiên lượng: MRT (độ dày võng mạc tối đa) ban đầu tương quan nghịch với thị lực sau 1 tháng. Không có tác dụng phụ.
Tình trạng hiện tại của tPA
Thử nghiệm EAGLE: tPA nội động mạch không cải thiện thị lực so với điều trị bảo tồn và có nguy cơ xuất huyết nội sọ 4).
tPA tĩnh mạch: Có khả năng cải thiện tỷ lệ phục hồi thị lực nếu dùng trong vòng 4,5 giờ sau khởi phát (phân tích gộp), nhưng bằng chứng RCT chưa đủ 5).