Giai đoạn 1-2
Giai đoạn 1: Chỉ có giãn mao mạch võng mạc, không kèm xuất tiết.
Giai đoạn 2A: Giãn mao mạch kèm xuất tiết ngoài vùng trung tâm võng mạc (fovea).
Giai đoạn 2B: Xuất tiết lan đến vùng trung tâm võng mạc. Suy giảm thị lực trở nên rõ rệt.

Bệnh Coats là bệnh mạch máu võng mạc vô căn được George Coats báo cáo lần đầu năm 1908. Đặc trưng bởi sự giãn bất thường của mao mạch võng mạc (giãn mao mạch) và tích tụ dịch tiết trong và dưới võng mạc từ thành mạch.
Bệnh có tính chất lẻ tẻ và không di truyền, không liên quan đến bệnh toàn thân hay tiền sử gia đình 1). Tỷ lệ mắc hiếm, khoảng 0,09 trên 100.000 người 2). Khoảng 75% bệnh nhân là nam, 95% một mắt, và thường gặp ở người dưới 20 tuổi (trung bình khoảng 5 tuổi).
Khởi phát ở người lớn rất hiếm, nhưng có biểu hiện lâm sàng khác với thể trẻ em. Các trường hợp khởi phát ở người lớn nhẹ hơn, tiến triển chậm và đáp ứng điều trị tốt 3). Trong một báo cáo, chỉ 21% trong số 48 mắt người lớn bị bong võng mạc xuất tiết, thấp hơn đáng kể so với 81% ở trẻ em 3).
Thể nhẹ được gọi là phình mạch dạng kê Leber (Leber’s miliary aneurysms), là một phần của phổ bệnh Coats. Giãn mao mạch hoàng điểm vô căn type 1 cũng được cho là nằm trong cùng phổ bệnh.
Các trường hợp khởi phát sau 35 tuổi đã được báo cáo và được công nhận là bệnh Coats khởi phát ở người lớn 3). So với thể trẻ em, tiến triển tổn thương chậm hơn, tần suất bong võng mạc xuất tiết thấp hơn và đáp ứng điều trị thường tốt. Tuy nhiên, bản thân sự xuất hiện hiếm gặp, và khi phát hiện các dấu hiệu tương tự ở người lớn, cần phân biệt với các bệnh khác.
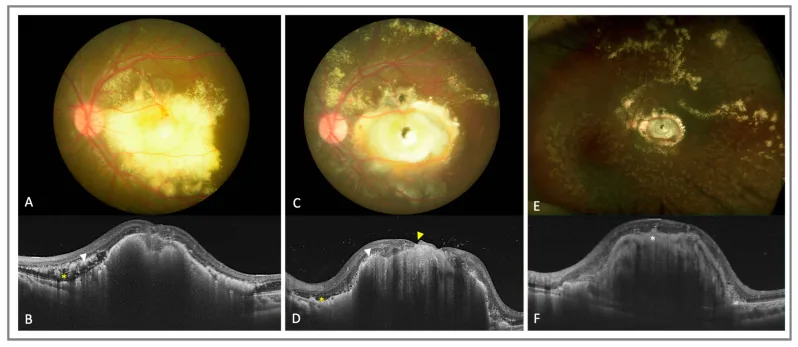
Khi khởi phát ở trẻ nhỏ, trẻ bị bệnh hiếm khi kêu ca triệu chứng.
Ở bệnh nhân người lớn, thị lực tương đối được bảo tồn và đôi khi được phát hiện tình cờ khi khám sức khỏe 3).
Đặc điểm của dấu hiệu đáy mắt là các mạch máu võng mạc giãn bất thường tập trung ở vùng ngoại vi và tích tụ xuất tiết vàng-trắng dưới võng mạc và trong võng mạc. Trên chụp mạch huỳnh quang, các dấu hiệu đặc trưng bao gồm tắc mạch máu võng mạc ngoại vi, giãn mao mạch, phình mạch nhỏ và tân mạch. Khi tiến triển, xảy ra bong võng mạc xuất tiết, cuối cùng dẫn đến bong toàn bộ. Trên siêu âm, CT và MRI, dịch dưới võng mạc được mô tả đồng nhất khắp nơi, đây là điểm phân biệt quan trọng trên hình ảnh với u nguyên bào võng mạc có hình ảnh không đồng nhất kèm vôi hóa.
Ở giai đoạn muộn, xảy ra các biến chứng đoạn trước như tân mạch mống mắt và glôcôm tân mạch. Lỗ hoàng điểm là biến chứng hiếm gặp, chỉ khoảng 7 trường hợp được báo cáo trong y văn 4). Nốt xơ là yếu tố tiên lượng thị lực xấu, và trên OCTA đã xác nhận sự hiện diện của tân mạch loại 3 (SVC→DVC→phức hợp vô mạch) trong nốt 5).
Phân loại Shields chia giai đoạn bệnh Coats thành 5 giai đoạn sau. Được sử dụng để lựa chọn phác đồ điều trị và ước lượng tiên lượng.
Giai đoạn 1-2
Giai đoạn 1: Chỉ có giãn mao mạch võng mạc, không kèm xuất tiết.
Giai đoạn 2A: Giãn mao mạch kèm xuất tiết ngoài vùng trung tâm võng mạc (fovea).
Giai đoạn 2B: Xuất tiết lan đến vùng trung tâm võng mạc. Suy giảm thị lực trở nên rõ rệt.
Giai đoạn 3
Giai đoạn 3A1: Bong võng mạc bán phần ngoài vùng trung tâm.
Giai đoạn 3A2: Bong võng mạc bán phần bao gồm vùng trung tâm. Tiên lượng thị lực xấu.
Giai đoạn 3B: Bong võng mạc toàn bộ. Cần can thiệp khẩn cấp.
Giai đoạn 4–5
Giai đoạn 4: Bong võng mạc toàn bộ kèm glôcôm thứ phát. Có thể đau.
Giai đoạn 5: Giai đoạn cuối. Teo nhãn cầu (phthisis bulbi). Cân nhắc cắt bỏ nhãn cầu.
Có nhiều bệnh gây đồng tử trắng, và bệnh Coats chỉ là một trong số đó. Chẩn đoán phân biệt quan trọng nhất là u nguyên bào võng mạc (Rb), cần đánh giá khẩn cấp vì liên quan đến tiên lượng sống. Các bệnh khác bao gồm bệnh võng mạc trẻ sinh non, hội chứng tồn tại thể thủy tinh nguyên phát (PHPV), và viêm nội nhãn. Xem phần Chẩn đoán và Phương pháp Xét nghiệm để biết chi tiết.
Nguyên nhân của bệnh Coats chưa được biết, và không có liên quan với bệnh toàn thân hay tiền sử gia đình. Một số báo cáo gợi ý mối liên quan với sự bất ổn nhiễm sắc thể 3 và 13, gen NDP (bệnh Norrie), và gen CRB1, nhưng chưa được xác nhận.
Sự phá vỡ hàng rào máu-võng mạc trong (iBRB) được cho là đóng vai trò trung tâm trong sinh bệnh học 1). Sự giảm tế bào quanh mạch (pericyte) làm thành mạch yếu đi, dẫn đến hình thành các mao mạch giãn bất thường và phình mạch 1). Các thành phần huyết tương rò rỉ và tích tụ trong thành mạch và các lớp võng mạc, gây dày thành mạch và tăng xuất tiết, tạo thành vòng luẩn quẩn 2).
Môi trường VEGF cao cũng được cho là thúc đẩy giãn mao mạch ngoại vi 2), đây là cơ sở lý luận cho liệu pháp kháng VEGF.
Chẩn đoán kết hợp nhiều xét nghiệm, đặc biệt việc phân biệt chắc chắn với u nguyên bào võng mạc (Rb) là nhiệm vụ quan trọng nhất.
Khám đáy mắt dưới giãn đồng tử cho thấy mạng lưới mạch máu bất thường ngoằn ngoèo ở vùng ngoại vi và dịch tiết dưới võng mạc màu vàng trắng. Nếu dịch tiết lan đến hoàng điểm, sẽ có dạng mảng cứng.
Đây là một trong những xét nghiệm quan trọng nhất trong chẩn đoán bệnh Coats. Các dấu hiệu đặc trưng bao gồm giãn mao mạch rõ rệt, phình mạch mao mạch, nối thông động-tĩnh mạch, và rò rỉ huỳnh quang hình bóng đèn. Cần thiết để xác định phạm vi mạch bất thường và vị trí đông laser.
Xác nhận không có khối đặc. Rb thường cho thấy âm vang cao (vôi hóa) trong khối đặc trên siêu âm chế độ B, trong khi bệnh Coats không hình thành khối đặc.
Đánh giá sự hiện diện của vôi hóa. Rb đi kèm vôi hóa với tần suất cao, trong khi bệnh Coats không gây vôi hóa. Dấu hiệu này là cơ sở quan trọng để phân biệt.
Dưới đây là các điểm khác biệt chính giữa bệnh Coats và u nguyên bào võng mạc.
| Mục | Bệnh Coats | U nguyên bào võng mạc |
|---|---|---|
| Tuổi thường gặp | Khoảng 5 tuổi | 1-2 tuổi |
| Giới tính | 75% nam | Không |
| Cả hai mắt | Khoảng 5% | Khoảng 40% |
| Vôi hóa | Không | Có (tỷ lệ cao) |
| Khối u đặc | Không có | Có |
| Siêu âm | Tích tụ dịch dưới võng mạc | Khối đặc, vôi hóa bên trong, bóng sau |
| MRI | Dịch dưới võng mạc đồng nhất | Không đồng nhất (tín hiệu khối) |
Các chẩn đoán phân biệt khác bao gồm: u mạch máu võng mạc, bệnh von Hippel-Lindau, tồn lưu thể thủy tinh nguyên phát tăng sản (PHPV), bệnh võng mạc dịch kính xuất tiết gia đình (FEVR), bệnh toxocara, u tăng sinh mạch máu, bệnh Eales.
Mục tiêu điều trị là làm tắc các mạch máu bất thường và ngừng sản xuất dịch tiết. Phương pháp tiếp cận theo từng giai đoạn được áp dụng tùy theo giai đoạn bệnh.
Đây là phương pháp điều trị đầu tay. Các mạch máu giãn bất thường và phình mạch mao mạch được xác nhận bằng FA được đông trực tiếp, và quang đông cũng được thực hiện ở các vùng không tưới máu ngoại vi. Ở trẻ em, được thực hiện dưới gây mê toàn thân. Thường cần nhiều buổi, và việc đánh giá lại định kỳ bằng FA cùng với đông bổ sung được lặp lại sau điều trị.
Đây là lựa chọn tiếp theo được sử dụng cho các tổn thương ở vùng ngoại vi phía trước hoặc các vị trí khó quang đông. Đôi khi được sử dụng kết hợp với quang đông.
Đông Laser
Chỉ định: Mạch máu bất thường và tổn thương tiết dịch ở Giai đoạn 1 đến 3A.
Phương pháp: Đông trực tiếp các vùng giãn mao mạch và vùng không tưới máu dưới hướng dẫn của FA. Ở trẻ em, thực hiện dưới gây mê toàn thân.
Đặc điểm: Có thể thực hiện nhiều lần. Đánh giá lại FA định kỳ và đông bổ sung sau điều trị là quản lý tiêu chuẩn.
Đông lạnh
Chỉ định: Tổn thương ngoại vi phía trước khó quang đông, hỗ trợ trong các trường hợp nặng đến Giai đoạn 3B.
Phương pháp: Đầu dò lạnh được áp qua củng mạc để đông và làm tắc mạch máu bất thường.
Đặc điểm: Có thể thực hiện trong môi trường đục hoặc ở phần ngoại vi nhất.
Phẫu thuật Dịch kính-Võng mạc
Chỉ định: Giai đoạn 3B (bong võng mạc toàn bộ) trở lên, các trường hợp không đáp ứng với đông lạnh.
Phương pháp: Dẫn lưu dịch dưới võng mạc qua dẫn lưu ngoài hoặc cắt dịch kính, và tái định vị võng mạc từ bên trong 8). Trong các trường hợp nặng, dẫn lưu dịch dưới võng mạc có thể kết hợp với phẫu thuật độn củng mạc (vòng đai củng mạc).
Đặc điểm: Kỹ thuật vạt màng giới hạn trong (ILM) đã được báo cáo là hiệu quả trong các trường hợp có lỗ hoàng điểm 4).
Việc sử dụng thuốc kháng VEGF cho bệnh Coats chưa có sự đồng thuận, và được coi là liệu pháp bổ trợ kết hợp với quang đông, không phải là điều trị tiêu chuẩn.
Có báo cáo về một trường hợp bệnh Coats ở người lớn được điều trị bằng cách kết hợp tiêm nội nhãn ranibizumab 0,5 mg và laser đông, thị lực chỉnh thị cuối cùng cải thiện từ đếm ngón tay lên 20/60 3).
Trong một báo cáo về trẻ em được điều trị bằng tiêm nội nhãn bevacizumab 1,25 mg, triamcinolone dưới Tenon, và laser dưới gây mê toàn thân mỗi 6 tuần, đã chỉ ra rằng có thể xảy ra tình trạng tăng tiết dịch nghịch thường sau điều trị 2).
Đã xuất hiện báo cáo rằng brolucizumab có hiệu quả trong các trường hợp kháng bevacizumab 2). Liệu pháp kháng VEGF được cho là có thể góp phần ngăn ngừa sự hình thành các nốt xơ 5).
Trong trường hợp mắt mù đau đớn (Giai đoạn 4-5) và khó loại trừ u nguyên bào võng mạc, cắt bỏ nhãn cầu được lựa chọn.
Trong bệnh Coats, có những trường hợp tái phát hoặc bong võng mạc tái diễn trong vài năm, và cũng có trường hợp hai mắt với thời điểm khởi phát khác nhau. Sau khi hoàn thành điều trị, cần đánh giá lại định kỳ bằng chụp mạch huỳnh quang, và nếu phát hiện tổn thương mới, cần thực hiện thêm quang đông hoặc lạnh đông.
Hiện tại, chưa có sự đồng thuận về việc sử dụng thuốc kháng VEGF cho bệnh Coats và chúng không được coi là phương pháp điều trị tiêu chuẩn. Các báo cáo về việc sử dụng chúng như liệu pháp bổ trợ kết hợp với quang đông laser đang được tích lũy, nhưng việc đánh giá hiệu quả và độ an toàn cần nghiên cứu thêm.
Trung tâm của cơ chế phát sinh bệnh Coats là sự phá vỡ hàng rào máu-võng mạc bên trong (inner blood-retinal barrier; iBRB) 1).
iBRB được cấu tạo bởi các tế bào nội mô của mao mạch võng mạc và các tế bào quanh mạch (pericyte) hỗ trợ chúng. Trong bệnh Coats, số lượng tế bào quanh mạch giảm đáng kể, dẫn đến suy giảm chức năng hỗ trợ nội mô mạch máu 1). Số lượng tế bào nội mô cũng giảm, được xác nhận bằng nhuộm miễn dịch và kính hiển vi điện tử 1).
Sự phá vỡ BRB nội mô gây rò rỉ và tích tụ các thành phần huyết tương (chủ yếu là lipoprotein, cholesterol) trong thành mạch, trong võng mạc và dưới võng mạc 1). Các lipid tích tụ kích thích sự xâm nhập của đại thực bào chứa lipid (tế bào bọt) và phản ứng miễn dịch u hạt, làm trầm trọng thêm tổn thương mô 1).
Môi trường VEGF cao thúc đẩy sự giãn nở thêm của các mao mạch ngoại vi và tham gia vào sự tiến triển của tổn thương 2). Quan sát bằng OCTA đã xác nhận sự hiện diện của tân mạch loại 3 (hình thành theo thứ tự SVC → DVC → phức hợp vô mạch) bên trong các nốt xơ hóa hoàng điểm ở các tổn thương tiến triển 5), và sự hiểu biết về quá trình tân mạch đang được nâng cao.
Là cơ chế gây ra lỗ hoàng điểm, người ta cho rằng sự co ngắn võng mạc do quang đông ngoại vi gây ra lực kéo tiếp tuyến, dẫn đến thủng ở hoàng điểm 4).
OCTA cho phép đánh giá không xâm lấn cấu trúc vi mạch bên trong các nốt xơ hóa.
Ong và cộng sự (2021) đã phân tích chi tiết cấu trúc mạch máu bên trong các nốt hoàng điểm bằng OCTA và phát hiện ra sự hiện diện của tân mạch loại 3 hình thành theo thứ tự SVC → DVC → phức hợp vô mạch 5). Phát hiện này rất quan trọng để làm sáng tỏ cơ chế hình thành nốt và là mục tiêu cho liệu pháp kháng VEGF.
Hiện tượng tiết dịch trầm trọng hơn một cách nghịch lý sau khi bắt đầu điều trị kháng VEGF đã được báo cáo, và cần làm sáng tỏ cơ chế cũng như thiết lập phác đồ quản lý.
Kalavar và cộng sự (2022) đã báo cáo một trường hợp bệnh Coats ở trẻ em có biểu hiện tiết dịch trầm trọng hơn thoáng qua và hình thành sao hoàng điểm (macular star formation) sau khi bắt đầu điều trị2). Việc sử dụng brolucizumab ở một trường hợp kháng bevacizumab được cho là có hiệu quả, trở thành lựa chọn điều trị mới đầy hứa hẹn2).
Nawrocka và cộng sự (2023) đã báo cáo một trường hợp lỗ hoàng điểm liên quan đến bệnh Coats được điều trị bằng phẫu thuật cắt dịch kính sử dụng kỹ thuật vạt ILM đảo ngược (inverted ILM flap)4). Sự đóng kín của lỗ hoàng điểm được xác nhận 18 tháng sau phẫu thuật, và thị lực chỉnh kính cuối cùng là 20/40. Lỗ hoàng điểm liên quan đến bệnh Coats là một biến chứng hiếm gặp, chỉ có khoảng 7 trường hợp được báo cáo trên PubMed4).
Shields và cộng sự (2019) đã phân tích 351 mắt của các trường hợp bệnh Coats trong 45 năm và cho thấy sự cải thiện kết quả điều trị qua các thập kỷ9). Dalvin và cộng sự (2019) đã phân tích cùng một nhóm thuần tập theo các nhóm tuổi và chỉ ra rằng các trường hợp khởi phát ở trẻ em có xu hướng nặng hơn và tiên lượng thị lực kém hơn so với các trường hợp khởi phát ở người lớn10).
Bệnh Coats khởi phát ở người lớn là một khái niệm bệnh trước đây chưa được công nhận đầy đủ, và số lượng báo cáo đang gia tăng3). Sự khác biệt lâm sàng so với thể trẻ em (nhẹ hơn, tiến triển chậm, đáp ứng điều trị tốt) đang được hệ thống hóa, và việc thiết lập phác đồ điều trị thích hợp ở người lớn vẫn là một thách thức.