Stadi 1–2
Stadio 1 : solo teleangectasie retiniche, senza essudato.
Stadio 2A: Teleangectasie con essudati extrafoveali.
Stadio 2B: Essudati che raggiungono la fovea. Riduzione evidente dell’acuità visiva.

La malattia di Coats, descritta da George Coats nel 1908, è una malattia vascolare retinica idiopatica. È caratterizzata da una dilatazione anomala dei capillari retinici (teleangectasie) e dall’accumulo di essudato intra- e sottoretinico dalle pareti vascolari.
La malattia è sporadica e non ereditaria, senza associazione con malattie sistemiche o storia familiare1). L’incidenza è di 0,09 per 100.000 persone, rara2). Circa il 75% dei pazienti sono maschi, il 95% dei casi è unilaterale e si verifica prevalentemente prima dei 20 anni (età media circa 5 anni).
L’insorgenza nell’adulto è molto rara, ma presenta un quadro clinico diverso dalla forma infantile. I casi adulti sono più lievi, con progressione lenta e buona risposta al trattamento3). In un report, solo il 21% di 48 occhi con insorgenza adulta ha sviluppato distacco di retina essudativo, rispetto all’81% dei casi infantili3).
La forma lieve è anche chiamata malattia degli aneurismi miliari di Leber e fa parte dello spettro della malattia di Coats. Anche la teleangectasia maculare idiopatica di tipo 1 è considerata parte dello stesso spettro.
Sono stati riportati casi di insorgenza dopo i 35 anni, riconosciuti come malattia di Coats dell’adulto3). Rispetto alla forma infantile, la progressione è più lenta, la frequenza di distacco essudativo è inferiore e la risposta al trattamento è spesso buona. Tuttavia, l’insorgenza è rara e, in caso di reperti simili negli adulti, è importante la diagnosi differenziale con altre malattie.
Quando la malattia insorge nella prima infanzia, il bambino affetto raramente lamenta sintomi.
Nei casi ad esordio in età adulta, l’acuità visiva è relativamente conservata e la malattia può essere scoperta incidentalmente durante un controllo di routine3).
Le caratteristiche del fondo sono vasi retinici anormalmente dilatati concentrati nella periferia e accumulo di essudato giallo-biancastro sottoretinico e intrarretinico. All’angiografia con fluoresceina si evidenziano occlusioni vascolari retiniche periferiche, teleangectasie, microaneurismi e neovascolarizzazione. Con la progressione si verifica un distacco di retina essudativo, che può portare a un distacco totale. All’ecografia, TC e RM, il liquido sottoretinico appare omogeneo in tutti gli angoli, un importante punto di differenziazione dal retinoblastoma, che presenta un’immagine eterogenea con calcificazioni.
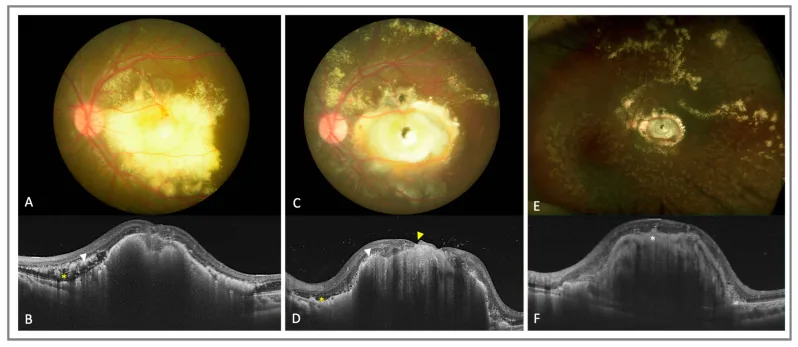
Negli stadi tardivi compaiono complicanze del segmento anteriore come rubeosi iridea e glaucoma neovascolare. Il foro maculare è una complicanza rara, riportata in letteratura in soli 7 casi4). Il nodulo fibroso è un fattore di prognosi visiva sfavorevole e all’OCTA è stata confermata la presenza di neovascolarizzazione di tipo 3 (SVC→DVC→complesso avascolare) all’interno del nodulo5).
La classificazione di Shields suddivide la malattia di Coats nei seguenti 5 stadi. Viene utilizzata per la scelta della strategia terapeutica e la stima prognostica.
Stadi 1–2
Stadio 1 : solo teleangectasie retiniche, senza essudato.
Stadio 2A: Teleangectasie con essudati extrafoveali.
Stadio 2B: Essudati che raggiungono la fovea. Riduzione evidente dell’acuità visiva.
Stadio 3
Stadio 3A1: Distacco retinico subtotale extrafoveale.
Stadio 3A2: Distacco retinico subtotale che include la fovea. Prognosi visiva sfavorevole.
Stadio 3B: Distacco retinico totale. Necessario intervento urgente.
Stadi 4–5
Stadio 4: Distacco retinico totale complicato da glaucoma secondario. Può essere doloroso.
Stadio 5: Stadio terminale. Ftisi bulbare (atrofia). Si considera l’enucleazione.
Diverse patologie si presentano con leucocoria, la malattia di Coats è solo una di queste. La diagnosi differenziale più importante è il retinoblastoma (Rb), che richiede una valutazione urgente per la prognosi vitale. Altre includono la retinopatia del prematuro, la persistenza del vitreo primario iperplastico (PHPV) e l’endoftalmite. Vedere la sezione «Diagnosi e metodi di esame» per i dettagli.
La causa della malattia di Coats è sconosciuta, senza associazione con malattie sistemiche o storia familiare. Sono stati riportati fattori genetici come instabilità dei cromosomi 3 e 13, e associazioni con i geni NDP (malattia di Norrie) e CRB1, ma non sono stabiliti.
Il punto di partenza fisiopatologico è considerato la rottura della barriera emato-retinica interna (BERI) 1). La diminuzione dei periciti (cellule di supporto dell’endotelio vascolare) indebolisce la parete vascolare, formando capillari anormalmente dilatati e aneurismi 1). I componenti plasmatici fuoriescono e si accumulano nella parete vascolare e negli strati retinici, ispessendo la parete e creando un circolo vizioso di ulteriore essudazione 2).
Un ambiente ad alto VEGF favorirebbe la dilatazione dei capillari periferici 2), costituendo la base teorica della terapia anti-VEGF.
La diagnosi si basa su una combinazione di più esami, e la distinzione dal retinoblastoma (Rb) è il compito più importante.
L’esame del fondo oculare in midriasi rivela una rete vascolare anomala tortuosa in periferia ed essudati sottoretinici giallo-biancastri. Quando gli essudati raggiungono la macula, assumono un aspetto di placca dura biancastra.
È uno degli esami più importanti per la diagnosi della malattia di Coats. I reperti caratteristici sono la marcata dilatazione dei capillari, i microaneurismi, le anastomosi artero-venose e le «lampadine» (perdite di fluoresceina a forma di bulbo). È essenziale per delimitare l’area dei vasi anomali e determinare i siti di fotocoagulazione laser.
Conferma l’assenza di una massa solida. Il Rb mostra spesso echi iperecogeni (calcificazioni) all’interno della massa solida in B-mode, mentre la malattia di Coats non forma masse solide.
Valutano la presenza di calcificazioni. Il Rb è frequentemente associato a calcificazioni, mentre la malattia di Coats non presenta calcificazioni. Questo reperto è un importante criterio per la diagnosi differenziale.
Di seguito sono riportati i principali punti di differenziazione tra la malattia di Coats e il retinoblastoma.
| Caratteristica | Malattia di Coats | Retinoblastoma |
|---|---|---|
| Età di insorgenza | Circa 5 anni | 1-2 anni |
| Sesso | Maschi 75% | Nessuna |
| Bilateralità | Circa 5% | Circa 40% |
| Calcificazione | Assente | Presente (frequente) |
| Tumore solido | Assente | Presente |
| Ecografia | Versamento sottoretinico | Tumore solido, calcificazioni interne, ombra posteriore |
| RM | Liquido sottoretinico omogeneo | Eterogeneo (segnale tumorale) |
Altre diagnosi differenziali includono emangioma retinico, malattia di von Hippel-Lindau, persistenza del vitreo primario iperplastico (PHPV), vitreoretinopatia essudativa familiare (FEVR), toxocariasi, tumore vasoproliferativo, malattia di Eales, ecc.
L’obiettivo del trattamento è occludere i vasi anomali e arrestare la produzione di essudato. Si adotta un approccio graduale in base allo stadio.
È il trattamento di prima linea. Si coagulano direttamente i vasi anormalmente dilatati e i microaneurismi identificati con FA, e si esegue anche la fotocoagulazione nelle aree di non perfusione periferiche. Nei bambini, la procedura viene eseguita in anestesia generale. Spesso sono necessarie più sedute, e dopo il trattamento si ripetono regolarmente la rivalutazione con FA e la coagulazione aggiuntiva.
È l’opzione successiva per le lesioni della periferia anteriore o per le aree difficili da fotocoagulare. Può essere utilizzata in combinazione con la fotocoagulazione.
Coagulazione laser
Indicazioni : Vasi anomali e lesioni essudative degli stadi 1-3A.
Metodo : Coagulazione diretta delle aree di teleangectasie e non perfusione sotto guida FA. Nei bambini, in anestesia generale.
Caratteristiche : Ripetibile. La rivalutazione regolare con FA dopo il trattamento e la coagulazione aggiuntiva sono la gestione standard.
Criocoagulazione
Indicazioni : Lesioni periferiche anteriori difficili da fotocoagulare, supporto nei casi gravi fino allo stadio 3B.
Metodo : Applicazione transclerale di una criosonda per coagulare e occludere i vasi anomali.
Caratteristiche : Può essere eseguita anche in mezzi torbidi o nelle aree più periferiche.
Chirurgia vitreoretinica
Indicazioni : Stadio 3B (distacco retinico totale) o superiore, casi refrattari alla criocoagulazione.
Metodo : Drenaggio esterno o vitrectomia per drenare il liquido sottoretinico e riapplicare la retina internamente 8). Nei casi gravi, può essere eseguito il drenaggio del liquido sottoretinico in combinazione con un cerchiaggio (scleral buckling).
Caratteristiche : Per i casi complicati da foro maculare, la tecnica di ribaltamento della membrana limitante interna (ILM) è stata riportata come efficace 4).
L’uso di farmaci anti-VEGF per la malattia di Coats non ha ancora un consenso consolidato ed è considerato una terapia adiuvante in combinazione con la fotocoagulazione, non un trattamento standard.
Un caso di malattia di Coats ad esordio nell’adulto è stato trattato con una combinazione di iniezione intravitreale di ranibizumab 0,5 mg e fotocoagulazione laser, con un miglioramento della migliore acuità visiva corretta da conteggio delle dita a 20/603).
In un report su casi pediatrici trattati con iniezione intravitreale di bevacizumab 1,25 mg, triamcinolone sub-tenoniano e laser in combinazione ogni 6 settimane in EUA (esame in anestesia generale), è stato notato che dopo il trattamento può verificarsi una retinopatia essudativa paradossa2).
Sono emerse anche segnalazioni di efficacia del brolucizumab in casi resistenti al bevacizumab2). È stato suggerito che la terapia anti-VEGF potrebbe contribuire a prevenire la formazione di noduli fibrosi5).
L’enucleazione viene scelta in caso di occhio cieco doloroso (stadio 4-5) e quando è difficile escludere un retinoblastoma.
Nella malattia di Coats, possono verificarsi casi di recidiva o di nuovo distacco nell’arco di diversi anni, e ci sono anche casi bilaterali con insorgenza in tempi diversi. Anche dopo il completamento del trattamento, è necessaria una rivalutazione regolare mediante angiografia con fluoresceina e, se vengono confermate nuove lesioni, deve essere eseguita un’ulteriore fotocoagulazione o criocoagulazione.
Al momento non esiste un consenso sull’uso dei farmaci anti-VEGF nella malattia di Coats e non sono considerati un trattamento standard. Si stanno accumulando segnalazioni sul loro utilizzo come terapia adiuvante alla fotocoagulazione laser, ma la valutazione dell’efficacia e della sicurezza richiede ulteriori ricerche.
Il meccanismo centrale della malattia di Coats è la rottura della barriera emato-retinica interna (inner blood-retinal barrier; iBRB) 1).
La iBRB è costituita dalle cellule endoteliali dei capillari retinici e dai periciti che le supportano. Nella malattia di Coats, il numero di periciti è notevolmente ridotto, portando a una diminuzione della funzione di supporto endoteliale vascolare 1). Una diminuzione del numero delle stesse cellule endoteliali è stata confermata mediante immunoistochimica e microscopia elettronica 1).
La rottura della BRB endoteliale porta alla fuoriuscita e all’accumulo di componenti plasmatici (principalmente lipoproteine, colesterolo) nella parete vascolare, nella retina e nello spazio sottoretinico 1). I lipidi accumulati provocano l’infiltrazione di macrofagi contenenti lipidi (cellule schiumose) e una risposta immunitaria granulomatosa, aggravando il danno tissutale 1).
Un ambiente ad alto VEGF favorisce un’ulteriore dilatazione dei capillari periferici e contribuisce alla progressione della lesione 2). L’osservazione con OCTA ha rivelato la presenza di neovasi di tipo 3 (formati nell’ordine SVC → DVC → complesso avascolare) all’interno dei noduli fibrosi maculari nelle lesioni avanzate 5), e la comprensione del processo di neovascolarizzazione sta progredendo.
Il meccanismo di formazione del foro maculare è considerato dovuto a un accorciamento retinico causato dalla fotocoagulazione periferica, che genera una trazione tangenziale e porta a una perforazione della macula 4).
L’OCTA ha permesso di valutare in modo non invasivo la struttura microvascolare all’interno dei noduli fibrosi.
Ong et al. (2021) hanno analizzato in dettaglio la struttura vascolare all’interno dei noduli maculari utilizzando l’OCTA e hanno rivelato la presenza di neovasi di tipo 3 formati nell’ordine SVC → DVC → complesso avascolare 5). Questa scoperta è importante per chiarire il meccanismo di formazione dei noduli e come bersaglio per la terapia anti-VEGF.
È stato riportato un fenomeno di peggioramento paradossale dell’essudazione dopo l’inizio della terapia anti-VEGF, che richiede la chiarificazione del meccanismo e l’istituzione di strategie di gestione.
Kalavar et al. (2022) hanno riportato un caso di malattia di Coats in un bambino che ha presentato un peggioramento transitorio dell’essudazione e la formazione di essudati maculari a stella (macular star formation) dopo l’inizio del trattamento2). Il brolucizumab si è dimostrato efficace in un caso resistente al bevacizumab, attirando l’attenzione come nuova opzione terapeutica2).
Nawrocka et al. (2023) hanno riportato un caso di vitrectomia con tecnica del lembo invertito della membrana limitante interna (inverted ILM flap) per un foro maculare associato a malattia di Coats4). A 18 mesi dall’intervento è stata confermata la chiusura del foro maculare, con una migliore acuità visiva corretta di 20/40. Il foro maculare associato a malattia di Coats è una complicanza rara, con solo circa 7 casi riportati su PubMed4).
Shields et al. (2019) hanno analizzato 351 occhi con malattia di Coats in 45 anni, mostrando un miglioramento dei risultati terapeutici nel corso dei decenni9). Dalvin et al. (2019) hanno analizzato la stessa coorte per categoria di età, mostrando che i casi ad esordio infantile tendono ad essere più gravi e ad avere una prognosi visiva peggiore rispetto ai casi ad esordio adulto10).
La malattia di Coats ad esordio adulto è un concetto patologico storicamente sottoriconosciuto, ma il numero di segnalazioni è in aumento3). La chiarificazione delle differenze cliniche rispetto alla forma infantile (lieve, progressione lenta, buona risposta al trattamento) sta progredendo, e la definizione di protocolli terapeutici appropriati negli adulti rimane una sfida.