चरण 1 से 2
चरण 1 : केवल रेटिनल टेलैंजिएक्टेसिया मौजूद है, बिना किसी स्राव के।
चरण 2A : टेलैंजिएक्टेसिया के साथ फोविया के बाहर स्राव।
चरण 2B : स्राव फोविया तक फैल गया है। दृष्टि में स्पष्ट कमी।

कोट्स रोग, जिसे 1908 में जॉर्ज कोट्स ने रिपोर्ट किया था, एक अज्ञातहेतुक रेटिनल संवहनी रोग है। इसकी विशेषता रेटिनल केशिकाओं का असामान्य फैलाव (केशिका विस्तार) और संवहनी दीवारों से इंट्रारेटिनल और सबरेटिनल स्राव का संचय है।
यह रोग छिटपुट और गैर-वंशानुगत है, और प्रणालीगत रोगों या पारिवारिक इतिहास से कोई संबंध नहीं है1)। घटना दर प्रति 100,000 लोगों पर 0.09 है, जो दुर्लभ है2)। लगभग 75% रोगी पुरुष, 95% एकतरफा होते हैं, और यह 20 वर्ष से कम आयु (औसतन लगभग 5 वर्ष) में होता है।
वयस्कों में शुरुआत बहुत दुर्लभ है, लेकिन बाल रूप से भिन्न नैदानिक चित्र प्रस्तुत करती है। वयस्क मामले हल्के होते हैं, धीमी प्रगति के साथ, और उपचार के प्रति अच्छी प्रतिक्रिया होती है3)। एक रिपोर्ट में, वयस्क शुरुआत वाली 48 आँखों में से केवल 21% में एक्सयूडेटिव रेटिनल डिटेचमेंट हुआ, जबकि बाल शुरुआत में यह 81% था3)।
हल्के रूप को लेबर मिलियरी एन्यूरिज्म भी कहा जाता है और यह कोट्स रोग के स्पेक्ट्रम का हिस्सा है। टाइप 1 इडियोपैथिक मैक्यूलर टेलैंजिएक्टेसिया को भी इसी स्पेक्ट्रम का हिस्सा माना जाता है।
35 वर्ष से अधिक आयु में शुरुआत के मामले रिपोर्ट किए गए हैं और इसे वयस्क-शुरुआत कोट्स रोग के रूप में मान्यता दी गई है3)। बाल रूप की तुलना में, प्रगति धीमी होती है, एक्सयूडेटिव डिटेचमेंट की आवृत्ति कम होती है, और उपचार के प्रति प्रतिक्रिया अक्सर अच्छी होती है। हालांकि, शुरुआत दुर्लभ है, और वयस्कों में समान निष्कर्षों पर अन्य रोगों से अंतर करना महत्वपूर्ण है।
शैशवावस्था में रोग होने पर, प्रभावित बच्चा स्वयं लक्षणों की शिकायत कम ही करता है।
वयस्क-शुरुआत मामलों में दृष्टि अपेक्षाकृत संरक्षित रहती है, और कभी-कभी नियमित जांच में संयोग से पता चलता है3)।
फंडस निष्कर्षों की विशेषता परिधि में केंद्रित असामान्य रूप से फैली हुई रेटिनल वाहिकाएं और पीले-सफेद उप-रेटिनल और इंट्रारेटिनल स्राव का संचय है। फ्लोरेसिन एंजियोग्राफी में परिधीय रेटिनल वाहिका अवरोध, टेलैंजिएक्टेसिया, माइक्रोएन्यूरिज्म और नववाहिकाएं विशिष्ट निष्कर्ष हैं। प्रगति पर एक्सयूडेटिव रेटिनल डिटेचमेंट होता है, और अंततः पूर्ण डिटेचमेंट हो जाता है। अल्ट्रासाउंड, सीटी और एमआरआई में उप-रेटिनल द्रव सभी कोनों में समान रूप से दिखाई देता है, जो कैल्सीफिकेशन के साथ विषम छवि वाले रेटिनोब्लास्टोमा से महत्वपूर्ण इमेजिंग अंतर है।
देर के चरणों में, आइरिस रूबियोसिस और नववाहिका ग्लूकोमा जैसी पूर्वकाल खंड जटिलताएं उत्पन्न होती हैं। मैक्युलर होल एक दुर्लभ जटिलता है, जिसके साहित्य में केवल 7 मामले रिपोर्ट किए गए हैं4)। फाइब्रस नोड्यूल दृष्टि के खराब पूर्वानुमान का कारक है, और OCTA में नोड्यूल के अंदर टाइप 3 नववाहिकाएं (SVC→DVC→एवास्कुलर कॉम्प्लेक्स) पुष्टि की गई हैं5)।
शील्ड्स वर्गीकरण कोट्स रोग के चरणों को निम्नलिखित 5 चरणों में वर्गीकृत करता है। इसका उपयोग उपचार रणनीति के चयन और पूर्वानुमान के अनुमान के लिए किया जाता है।
चरण 1 से 2
चरण 1 : केवल रेटिनल टेलैंजिएक्टेसिया मौजूद है, बिना किसी स्राव के।
चरण 2A : टेलैंजिएक्टेसिया के साथ फोविया के बाहर स्राव।
चरण 2B : स्राव फोविया तक फैल गया है। दृष्टि में स्पष्ट कमी।
चरण 3
चरण 3A1 : फोविया के बाहर उप-कुल रेटिना डिटेचमेंट।
चरण 3A2 : फोविया सहित उप-कुल रेटिना डिटेचमेंट। दृष्टि का पूर्वानुमान खराब।
चरण 3B : पूर्ण रेटिना डिटेचमेंट। तत्काल हस्तक्षेप आवश्यक।
चरण 4-5
चरण 4 : पूर्ण रेटिना डिटेचमेंट के साथ द्वितीयक ग्लूकोमा। दर्द हो सकता है।
चरण 5 : अंतिम चरण। नेत्रगोलक शोष (फ्थिसिस)। नेत्रगोलक निकालने पर विचार।
सफेद पुतली कई रोगों में होती है, कोट्स रोग उनमें से एक है। सबसे महत्वपूर्ण विभेदक निदान रेटिनोब्लास्टोमा (Rb) है, जो जीवन के लिए खतरा होने के कारण तत्काल मूल्यांकन की आवश्यकता है। अन्य में रेटिनोपैथी ऑफ प्रीमैच्योरिटी, प्राइमरी विट्रियस हाइपरप्लासिया (PHPV), और एंडोफ्थैल्मिटिस शामिल हैं। विवरण के लिए “निदान और जांच विधियाँ” अनुभाग देखें।
कोट्स रोग का कारण अज्ञात है, और प्रणालीगत रोग या पारिवारिक इतिहास से कोई संबंध नहीं पाया गया है। आनुवंशिक पृष्ठभूमि के रूप में गुणसूत्र 3 और 13 की अस्थिरता, NDP जीन (नॉरी रोग से संबंधित), और CRB1 जीन से संबंध सुझाए गए हैं, लेकिन स्थापित नहीं हैं।
रोग प्रक्रिया का प्रारंभिक बिंदु आंतरिक रक्त-रेटिना अवरोध (iBRB) का टूटना माना जाता है 1)। पेरिसाइट्स (रक्त वाहिका एंडोथेलियम को सहारा देने वाली कोशिकाएं) की कमी से वाहिका दीवार कमजोर हो जाती है, जिससे असामान्य रूप से फैली हुई केशिकाएं और धमनीविस्फार बनते हैं 1)। प्लाज्मा घटक वाहिका दीवार और रेटिना परतों में रिसकर जमा हो जाते हैं, जिससे दीवार मोटी हो जाती है और और अधिक स्राव का दुष्चक्र बनता है 2)।
उच्च VEGF वातावरण परिधीय केशिकाओं के फैलाव को बढ़ावा दे सकता है 2), जो एंटी-VEGF थेरेपी का सैद्धांतिक आधार है।
निदान के लिए कई जांचों का संयोजन किया जाता है, और रेटिनोब्लास्टोमा (Rb) से निश्चित रूप से अंतर करना सबसे महत्वपूर्ण कार्य है।
पुतली को फैलाकर किए गए फंडस परीक्षण में परिधि में टेढ़ी-मेढ़ी असामान्य रक्त वाहिकाओं का जाल और पीले-सफेद उपरेटिनल स्राव (एक्सुडेट) दिखाई देते हैं। जब स्राव मैक्युला तक पहुँचता है, तो यह कठोर सफेद धब्बे जैसा दिखता है।
कोट्स रोग के निदान में यह सबसे महत्वपूर्ण जांचों में से एक है। इसमें केशिकाओं का स्पष्ट फैलाव, माइक्रोएन्यूरिज्म, धमनी-शिरा एनास्टोमोसिस और ‘लाइट बल्ब’ (बल्ब के आकार का फ्लोरेसिन रिसाव) विशिष्ट निष्कर्ष हैं। यह असामान्य वाहिकाओं के क्षेत्र की पहचान और लेजर जमावट के स्थानों के निर्धारण के लिए आवश्यक है।
ठोस द्रव्यमान (सॉलिड ट्यूमर) की अनुपस्थिति की पुष्टि करता है। Rb में B-मोड पर ठोस द्रव्यमान के भीतर उच्च-चमक वाली प्रतिध्वनि (कैल्सीफिकेशन) दिखती है, जबकि कोट्स रोग में ठोस द्रव्यमान नहीं बनता।
कैल्सीफिकेशन की उपस्थिति का मूल्यांकन करता है। Rb में उच्च दर पर कैल्सीफिकेशन होता है, जबकि कोट्स रोग में कैल्सीफिकेशन नहीं होता। यह निष्कर्ष विभेदक निदान का एक महत्वपूर्ण आधार है।
कोट्स रोग और रेटिनोब्लास्टोमा के बीच मुख्य अंतर नीचे दिए गए हैं।
| विशेषता | कोट्स रोग | रेटिनोब्लास्टोमा |
|---|---|---|
| सामान्य आयु | लगभग 5 वर्ष | 1-2 वर्ष |
| लिंग भेद | पुरुष 75% | कोई नहीं |
| द्विपक्षीयता | लगभग 5% | लगभग 40% |
| कैल्सीफिकेशन | अनुपस्थित | उपस्थित (उच्च दर) |
| ठोस ट्यूमर | अनुपस्थित | उपस्थित |
| अल्ट्रासाउंड | रेटिना के नीचे द्रव संचय | ठोस ट्यूमर, आंतरिक कैल्सीफिकेशन, पश्च छाया |
| एमआरआई | रेटिना के नीचे का द्रव एकसमान | असमान (ट्यूमर सिग्नल) |
अन्य विभेदक निदानों में रेटिनल हेमांगीओमा, वॉन हिप्पेल-लिंडौ रोग, प्राथमिक हाइपरप्लास्टिक विट्रियस (PHPV), पारिवारिक एक्सयूडेटिव विट्रियोरेटिनोपैथी (FEVR), टोक्सोकारियासिस, वैसोप्रोलिफेरेटिव ट्यूमर, ईल्स रोग आदि शामिल हैं।
उपचार का लक्ष्य असामान्य वाहिकाओं को अवरुद्ध करना और एक्सयूडेट के उत्पादन को रोकना है। रोग की अवस्था के अनुसार चरणबद्ध दृष्टिकोण अपनाया जाता है।
यह प्रथम-पंक्ति उपचार है। FA द्वारा पहचाने गए असामान्य रूप से फैली हुई रक्त वाहिकाओं और माइक्रोएन्यूरिज्म को सीधे जमाया जाता है, और परिधीय गैर-परफ्यूजन क्षेत्रों पर भी फोटोकोएग्यूलेशन किया जाता है। बच्चों में, यह सामान्य एनेस्थीसिया के तहत किया जाता है। अक्सर कई सत्रों की आवश्यकता होती है, और उपचार के बाद नियमित FA पुनर्मूल्यांकन और अतिरिक्त जमाव दोहराया जाता है।
यह पूर्वकाल परिधीय घावों या फोटोकोएग्यूलेशन के लिए कठिन स्थानों के लिए अगला विकल्प है। इसका उपयोग फोटोकोएग्यूलेशन के साथ संयोजन में भी किया जा सकता है।
लेज़र जमाव
संकेत : स्टेज 1 से 3A तक असामान्य वाहिकाएं और एक्सयूडेटिव घाव।
विधि : FA मार्गदर्शन के तहत टेलैंजिएक्टेसिया और गैर-परफ्यूजन क्षेत्रों का सीधा जमाव। बच्चों में सामान्य एनेस्थीसिया के तहत।
विशेषताएं : बार-बार किया जा सकता है। उपचार के बाद नियमित FA पुनर्मूल्यांकन और अतिरिक्त जमाव मानक प्रबंधन है।
क्रायोकोएग्यूलेशन
संकेत : फोटोकोएग्यूलेशन के लिए कठिन पूर्वकाल परिधीय घाव, स्टेज 3B या उससे कम गंभीर मामलों में सहायक।
विधि : ट्रांसस्क्लेरल रूप से क्रायोप्रोब लगाकर असामान्य वाहिकाओं को जमा और अवरुद्ध किया जाता है।
विशेषताएं : धुंधले माध्यम या सबसे परिधीय क्षेत्रों में भी किया जा सकता है।
विट्रोरेटिनल सर्जरी
संकेत : स्टेज 3B (पूर्ण रेटिना डिटेचमेंट) या उससे अधिक, क्रायोकोएग्यूलेशन के प्रति अप्रतिक्रियाशील मामले।
विधि : बाहरी जल निकासी या विट्रेक्टॉमी द्वारा सबरेटिनल द्रव का जल निकासी और आंतरिक रूप से रेटिना का पुनः स्थापन 8)। गंभीर मामलों में, सबरेटिनल द्रव जल निकासी और स्क्लेरल बकलिंग का संयोजन किया जा सकता है।
विशेषताएं : मैक्यूलर होल से जटिल मामलों में, आंतरिक सीमित झिल्ली (ILM) फ्लिप तकनीक प्रभावी बताई गई है 4)।
कोट्स रोग के लिए एंटी-VEGF दवाओं के उपयोग पर अभी तक आम सहमति नहीं बनी है; इसे मानक उपचार के बजाय फोटोकोएग्यूलेशन के साथ संयोजन में सहायक चिकित्सा के रूप में माना जाता है।
वयस्क-शुरुआत कोट्स रोग के एक मामले में, रैनिबिज़ुमैब 0.5 मिलीग्राम के इंट्राविट्रियल इंजेक्शन और लेजर कोएग्यूलेशन के संयोजन से उपचार किया गया, जिसमें सर्वोत्तम सुधारित दृश्य तीक्ष्णता अंगुली गिनने से 20/60 तक सुधरी3)।
बाल रोगियों में बेवैसिज़ुमैब 1.25 मिलीग्राम के इंट्राविट्रियल इंजेक्शन, सब-टेनन ट्रायम्सिनोलोन और लेजर के संयोजन चिकित्सा की रिपोर्ट में, जो हर 6 सप्ताह में EUA (सामान्य एनेस्थीसिया के तहत परीक्षण) के तहत की गई, यह बताया गया कि उपचार के बाद विरोधाभासी एक्सयूडेटिव रेटिनोपैथी (paradoxical exudative retinopathy) हो सकती है2)।
बेवैसिज़ुमैब-प्रतिरोधी मामलों में ब्रोलुसिज़ुमैब के प्रभावी होने की रिपोर्टें भी सामने आई हैं2)। यह सुझाव दिया गया है कि एंटी-VEGF थेरेपी रेशेदार गांठों के गठन को रोकने में योगदान दे सकती है5)।
दर्दनाक अंधी आंख (स्टेज 4-5) में, और जब रेटिनोब्लास्टोमा को खारिज करना मुश्किल हो, तो नेत्र उच्छेदन का चयन किया जाता है।
कोट्स रोग में, कुछ वर्षों के दौरान पुनरावृत्ति या पुनः विच्छेदन के मामले हो सकते हैं, और द्विपक्षीय मामले भी होते हैं जिनमें शुरुआत का समय अलग होता है। उपचार पूरा होने के बाद भी नियमित फ्लोरेसिन एंजियोग्राफी द्वारा पुनर्मूल्यांकन आवश्यक है, और यदि नए घाव पाए जाते हैं, तो अतिरिक्त फोटोकोएग्यूलेशन या क्रायोकोएग्यूलेशन किया जाना चाहिए।
वर्तमान में, कोट्स रोग में एंटी-VEGF दवाओं के उपयोग पर कोई सहमति नहीं है, और उन्हें मानक उपचार नहीं माना जाता है। लेजर फोटोकोएग्यूलेशन के साथ सहायक चिकित्सा के रूप में रिपोर्टें जमा हो रही हैं, लेकिन प्रभावकारिता और सुरक्षा के मूल्यांकन के लिए और अधिक शोध की आवश्यकता है।
कोट्स रोग का केंद्रीय तंत्र आंतरिक रक्त-रेटिना अवरोध (iBRB) का टूटना है 1)।
iBRB रेटिना केशिकाओं की एंडोथेलियल कोशिकाओं और उन्हें सहारा देने वाले पेरिसाइट्स से बना होता है। कोट्स रोग में पेरिसाइट्स की संख्या काफी कम हो जाती है, जिससे संवहनी एंडोथेलियल सहायक कार्य में कमी आती है 1)। इम्यूनोस्टेनिंग और इलेक्ट्रॉन माइक्रोस्कोपी द्वारा एंडोथेलियल कोशिकाओं की संख्या में भी कमी की पुष्टि की गई है 1)।
एंडोथेलियल BRB के टूटने से प्लाज्मा घटक (मुख्य रूप से लिपोप्रोटीन, कोलेस्ट्रॉल) संवहनी दीवार, रेटिना और उप-रेटिना स्थान में रिसाव और संचय करते हैं 1)। संचित लिपिड लिपिड युक्त मैक्रोफेज (फोम कोशिकाओं) की घुसपैठ और ग्रैनुलोमेटस प्रतिरक्षा प्रतिक्रिया को उत्तेजित करते हैं, जिससे ऊतक क्षति बढ़ जाती है 1)।
उच्च VEGF वातावरण परिधीय केशिकाओं के और अधिक फैलाव को बढ़ावा देता है और घाव की प्रगति में योगदान देता है 2)। OCTA द्वारा अवलोकन से उन्नत घावों में मैक्यूलर फाइब्रस नोड्यूल के अंदर टाइप 3 नव संवहन (SVC → DVC → एवस्कुलर कॉम्प्लेक्स के क्रम में गठित) की उपस्थिति की पुष्टि हुई है 5), और नव संवहन गठन प्रक्रिया की समझ बढ़ रही है।
मैक्यूलर होल बनने का तंत्र यह माना जाता है कि परिधीय लेजर विकिरण के कारण रेटिना का छोटा होना स्पर्शरेखीय कर्षण उत्पन्न करता है और मैक्युला में छिद्र का कारण बनता है 4)।
OCTA ने फाइब्रस नोड्यूल के अंदर सूक्ष्म संवहनी संरचना का गैर-आक्रामक मूल्यांकन संभव बनाया है।
Ong एट अल. (2021) ने OCTA का उपयोग करके मैक्यूलर नोड्यूल के अंदर संवहनी संरचना का विस्तार से विश्लेषण किया और SVC → DVC → एवस्कुलर कॉम्प्लेक्स के क्रम में गठित टाइप 3 नव संवहन की उपस्थिति का खुलासा किया 5)। यह खोज नोड्यूल गठन तंत्र को स्पष्ट करने और एंटी-VEGF थेरेपी के लक्ष्य के रूप में महत्वपूर्ण है।
एंटी-VEGF उपचार शुरू करने के बाद विरोधाभासी रूप से स्राव (exudation) बढ़ने की घटना की सूचना मिली है, जिसके तंत्र को स्पष्ट करने और प्रबंधन विधि स्थापित करने की आवश्यकता है।
Kalavar एट अल. (2022) ने एक बाल कोट्स रोग (Coats disease) के मामले की सूचना दी, जिसमें उपचार शुरू करने के बाद अस्थायी रूप से स्राव बढ़ गया और मैक्युलर स्टार फॉर्मेशन (macular star formation) हुआ2)। बेवाकिज़ुमैब (bevacizumab) प्रतिरोधी मामले में ब्रोलुसिज़ुमैब (brolucizumab) प्रभावी पाया गया, जो एक नए उपचार विकल्प के रूप में ध्यान आकर्षित कर रहा है2)।
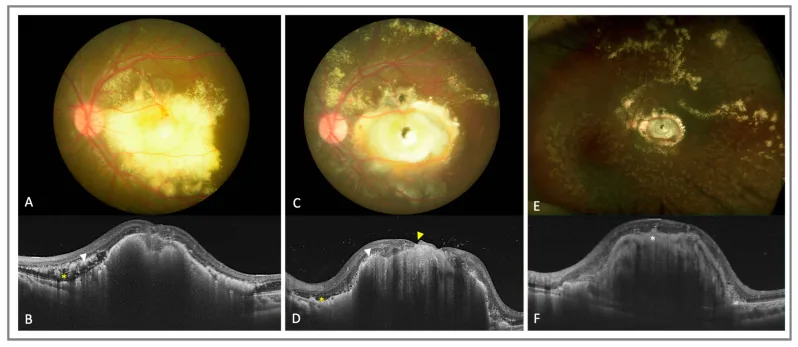
Nawrocka एट अल. (2023) ने कोट्स रोग से जुड़े मैक्युलर होल के लिए इनवर्टेड आंतरिक सीमांत झिल्ली फ्लैप (inverted ILM flap) तकनीक का उपयोग करके विट्रेक्टॉमी (vitrectomy) के एक मामले की सूचना दी4)। पोस्टऑपरेटिव 18 महीनों में मैक्युलर होल बंद होने की पुष्टि हुई, और अंतिम सर्वोत्तम सुधारित दृश्य तीक्ष्णता (best corrected visual acuity) 20/40 थी। कोट्स रोग से संबंधित मैक्युलर होल एक दुर्लभ जटिलता है, जिसके PubMed पर केवल लगभग 7 मामले ही रिपोर्ट किए गए हैं4)।
Shields एट अल. (2019) ने 351 आंखों और 45 वर्षों के कोट्स रोग के मामलों का विश्लेषण किया, जिसमें दशकों के अनुसार उपचार परिणामों में सुधार दिखाया गया9)। Dalvin एट अल. (2019) ने उसी समूह का आयु श्रेणी के अनुसार विश्लेषण किया, जिसमें दिखाया गया कि बचपन में शुरू होने वाले मामले वयस्कों में शुरू होने वाले मामलों की तुलना में अधिक गंभीर होते हैं और दृश्य पूर्वानुमान खराब होता है10)।
वयस्क-शुरुआत कोट्स रोग एक ऐसी रोग अवधारणा है जिसे पारंपरिक रूप से कम पहचाना गया है, लेकिन रिपोर्टों की संख्या बढ़ रही है3)। बाल रूप से नैदानिक अंतर (हल्का, धीमी प्रगति, अच्छा उपचार प्रतिक्रिया) का स्पष्टीकरण आगे बढ़ रहा है, और वयस्कों में उपयुक्त उपचार प्रोटोकॉल की स्थापना एक चुनौती बनी हुई है।