視網膜中央動脈阻塞(CRAO)是由於視網膜 中央動脈突然阻塞,導致無痛性急劇嚴重視力 下降的眼科急症 。
動脈阻塞後約100分鐘視網膜 開始發生不可逆變化,因此需要儘早處理。
CRAO大致分為非動脈炎性(90%以上)和動脈炎性兩種。有永久性、一過性和睫狀視網膜 動脈開放型三種亞型。
CRAO與腦中風具有相同的危險因子,15-20%的CRAO患者在30天內發生腦中風。
所有50歲及以上的患者必須排除巨細胞動脈炎 ;若懷疑,應在確診前開始使用類固醇 。
未經治療,視力 恢復的可能性僅約18%,視力 預後不良,常降至指數或更差。
急性期治療包括亞硝酸異戊酯吸入、靜脈注射醋甲唑胺、尿激酶給藥、眼球按摩和前房穿刺 。發病24小時內應積極治療。
早期給予PGE₁(前列腺素E₁)可能改善視力 (研究階段)。
視網膜動脈阻塞 是由於視網膜動脈阻塞 導致視網膜 缺血和壞死,引起嚴重視功能障礙的疾病。動脈阻塞後約100分鐘視網膜 開始發生不可逆變化,因此即使治療,視力 預後也常不良。根據阻塞部位分為以下三型。
CRAO
視網膜中央動脈阻塞(CRAO) :視網膜中央動脈阻塞。是最嚴重的類型,視力 常降至手動或光感。
發生率 :每年每10萬人中1例,每1萬門診患者中1例8) 。
BRAO
視網膜 分支動脈阻塞視力 預後因阻塞部位而異。
特點 :80%最終能維持矯正視力 0.5以上。如果黃斑部 未受損,視力 不會下降。
睫狀視網膜動脈阻塞
睫狀視網膜動脈阻塞 :睫狀視網膜 動脈的阻塞。它是短後睫狀動脈的分支,存在於約32%的眼睛中。供應視乳頭黃斑 束附近的視網膜 。
特點 :可能合併CRAO發生,也可能單獨發生。
CRAO進一步分為非動脈炎性和動脈炎性。非動脈炎性CRAO佔所有病例的90%以上,有以下三種亞型:
持續性非動脈炎性CRAO :由動脈粥樣硬化引起的血栓形成或栓塞所致。約佔所有CRAO病例的三分之二。視力 通常低於0.1,櫻桃紅斑 是典型表現。一過性非動脈炎性CRAO :類似於TIA(短暫性腦缺血發作),持續數分鐘至數小時。最常見原因是遊走性栓塞,視力 預後最好。伴有睫狀視網膜 動脈開放的非動脈炎性CRAO :由於睫狀視網膜 動脈維持了中心凹循環,中心視力 可能得以保留。
動脈炎性CRAO 繼發於巨細胞動脈炎 (GCA),約佔CRAO患者的4%。在四種類型中預後最差,視力 喪失幾乎不可逆。更可能發生在70歲及以上的患者,常伴有頭痛、頭皮壓痛、下頜跛行、全身乏力、體重減輕等GCA相關症狀。對於所有50歲及以上的CRAO患者,最重要的是排除動脈炎性CRAO,需快速檢測ESR和CRP ,必要時進行顳動脈活檢。如果高度懷疑GCA,應立即開始全身類固醇 治療,無需等待確診8) 。治療延遲會增加對側眼失明的風險。
CRAO的發生率估計為每年每10萬人約1例,或每1萬名門診患者中1例。平均發病年齡在60歲出頭,發生率隨年齡增長而增加8) 。男性多見,通常單眼發病,但1-2%為雙眼發病。雙眼發病時應懷疑巨細胞動脈炎 8) 。日本的發生率低於西方國家,屬於相對罕見的疾病,但早期處理對視力 預後至關重要,是一種高度緊急的疾病。
視網膜 是胚胎期從腦分化而來的組織,被視為中樞神經系統的一部分。它與腦中風的關係密切;2013年,AHA/ASA(美國心臟協會/美國中風協會)修訂了腦中風的定義,明確將視網膜 缺血列為CNS(中樞神經系統)梗塞的一種類型8) 。15-20%的CRAO患者在30天內發生腦中風,作為「眼中風」,建議在中風中心進行緊急全身評估8) 。
Q
CRAO與腦中風有關嗎?
A
CRAO與腦中風共享相同的危險因子(動脈硬化、心房顫動、栓塞等),發病後30天內腦中風風險高達15-20%8) 。AHA/ASA將視網膜 缺血定義為CNS梗塞,CRAO發病後必須與神經科和心臟科協作進行緊急全身評估。
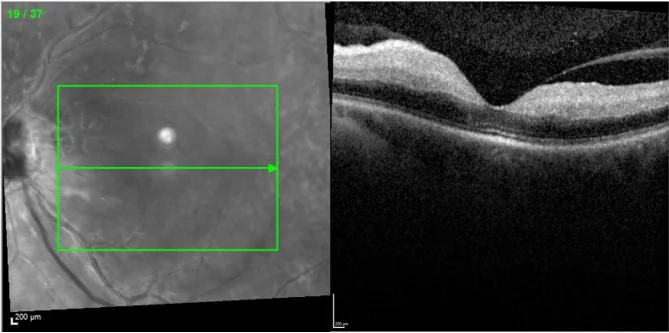
視網膜中心動脈阻塞的OCT影像。黃斑部內視網膜瀰漫性高反射和增厚。 Louie E, et al. Paracentral acute middle maculopathy presenting as a sign of impending central retinal artery occlusion: a case report. BMC Ophthalmol. 2023. Figure 3. PM
CI D: PMC10262410. License: CC BY.
紅外線眼底像與黃斑部 OCT 斷層像。OCT 顯示內視網膜 瀰漫性高反射和增厚,是急性視網膜 缺血的表現,適用於視網膜 中心動脈阻塞的文章。
突然發作的無痛性重度視力 下降是最大特徵。
急劇視力 下降 :數秒至數分鐘內完成,視力 常降至手動或光感。由於無痛,患者不易意識到緊急性。一過性視力 障礙前驅 :部分患者在CRAO發生前反覆出現一過性視力 障礙(一過性黑矇 )。這是腦中風前驅症狀(TIA)的重要表現。睫狀視網膜 動脈保留時的視力 保持 :在睫狀視網膜 動脈供應中心凹的個體(約佔全部眼睛的32%,CRAO病例的約1/3)中,CRAO時該動脈不受阻塞影響,因此中心視力 可能得以保留。
CRAO患者可能在發病前反覆出現一過性視力 障礙。這稱為一過性黑矇 (amaurosis fugax),是腦中風前驅症狀(TIA)的重要警告信號。視力 消失數分鐘後自然恢復,但常常是主要發作的前兆。
有報導一例6歲女童的COVID-19相關CRAO,表現為突然雙眼視力 喪失,表明(儘管罕見)兒童也可能發病1) 。
急性期呈現特徵性所見,但隨時間推移而變化。發病後2小時內的超急性期,眼底所見可能正常或僅黃斑部 輕微混濁。
櫻桃紅斑 (cherry-red spot)視網膜 呈現乳白色混濁。中心凹僅由視網膜 外層構成,由脈絡膜 營養,因此不發生混濁,與周圍白濁對比呈紅色。眼動脈阻塞(OAO )時,脈絡膜 循環也受損,因此缺乏櫻桃紅斑 8) 。動脈變細、白線化 :阻塞的視網膜 動脈顯著變細,呈白線化,血管內可能無血液。串珠狀血流(beading)和分節狀血流(fragmentation) :阻塞動脈中可見微小血柱緩慢流動的特徵性表現。箱車現象(boxcar segmentation) :動脈或靜脈內血液被分割成節段狀。提示急性期嚴重缺血8) 。
OCT 視網膜 內層(從神經纖維層到內顆粒層)高反射和增厚。與通常的視網膜 水腫不同,這反映了缺血引起的細胞內水腫(細胞腫脹)。旁中心凹急性中層黃斑 病變(PAMM )是OCT 檢測到的視網膜 中層高反射帶,在急性期具有特徵性8) 。一過性非動脈炎性CRAO中,視網膜 內層增厚輕微,內層高反射可見。數週後視網膜 和脈絡膜 變薄,發病4-6週後視網膜 混濁消失,但不僅內層,外層也發生逆行性萎縮,層結構難以辨認。螢光眼底造影(FA ) :臂-視網膜 循環時間延長至30秒以上(通常約12秒),視網膜 血管充盈顯著延遲。可見血管壁不規則、明顯的螢光素 滲漏和視網膜 內循環時間延遲。有助於確定阻塞部位,並評估睫狀視網膜 動脈的存在和灌注範圍。視網膜電圖 (ERG )脈絡膜 營養而存活,a波正常,但雙極細胞和Müller細胞受損導致b波減弱或消失,呈負波型ERG 。這是CRAO的特徵性表現,從電生理學上證實了內層為主的缺血。OCTA (光相干斷層掃描血管成像)視網膜 毛細血管的灌注缺損 。急性期灌注缺損 模式可能成為長期預後的預測因子,已有研究。
在一例COVID-19相關CRAO的6歲女童中,發病5個月後RNFL (視網膜神經纖維層 )變薄仍持續存在1) 。慢性期OCT 顯示視網膜 變薄,不僅內層,外層也發生逆行性萎縮,層結構難以辨認。
Q
為什麼會出現櫻桃紅斑?
A
在CRAO中,整個視網膜 內層因缺血性細胞內水腫而呈現乳白色混濁。然而,中心凹僅由視網膜 外層構成,並從脈絡膜 微血管獲得營養,因此不會混濁。與周圍白濁對比,脈絡膜 的紅色浮現出來,這就是櫻桃紅斑 的機制。詳細的血管解剖請參見「病理生理學」一節 。
CRAO的主要原因是栓塞,約佔所有病例的95%8) 。原因分佈因年齡和基礎疾病而異。
年齡層 主要原因 應檢查的病症 50歲以上 動脈硬化性栓塞/血栓 頸動脈狹窄、心房顫動、高血壓 50歲以下 凝血異常、PFO、血管炎 反常栓塞、自體免疫疾病
動脈硬化性栓塞 :多見於患有高血壓、動脈硬化、糖尿病等全身性疾病的老年人。內頸動脈粥樣硬化或心臟疾病形成的心腔內血栓成為栓子。膽固醇栓子(Hollenhorst斑塊)或鈣化栓子從頸動脈或主動脈弓脫落,在視網膜 中央動脈管腔最狹窄處(視神經 硬膜鞘穿通部)引起閉塞。卵圓孔未閉(PFO) :50歲以下CRAO患者的重要病因。透過靜脈系統血栓經PFO進入動脈系統的奇異性栓塞機制引起。經食道超音波(TEE)診斷率高達85.7%,而經胸壁超音波(TTE)僅為14.3% 3) 。巨細胞動脈炎 (GCA)RP 、CBC篩查 8) 。玻尿酸(HA)注射 :因美容目的臉部皮下注射HA後發生視網膜動脈阻塞 (RAO )的病例正在增加 8) 。機制考慮為逆行性栓塞,即使少量HA(0.08 mL)也可導致阻塞 2) 。血管炎、感染、外傷、血管痙攣 :雖不常見,但可能成為病因。血管痙攣與偏頭痛 或古柯鹼使用等相關。年輕患者的特殊原因 :在50歲以下年輕患者中,血液凝固系統異常(如抗磷脂抗體症候群、血栓形成傾向)、心臟病、先天異常和視網膜血管炎 比動脈粥樣硬化更常見。年輕CRAO患者需積極進行經食道超音波和凝血功能檢查以尋找栓子來源。COVID-19 :可透過高凝血狀態和血管內皮損傷導致血栓形成而引起CRAO,兒童中也有發病報導 1) 。
可改變的風險因子包括吸菸、高血壓、高BMI、血脂異常、糖尿病、凝血異常和心臟病(包括心房顫動)8) 。約60%的CRAO患者至少有一個未診斷的血管危險因子,其中血脂異常最常見。低HDL膽固醇也被報導為獨立危險因子 8) 。
全身性風險因子列舉如下。
高血壓 :最重要的可改變風險因子血脂異常 :CRAO患者中最常見的未診斷危險因子糖尿病 :與視網膜 微血管病變的複合風險。有報導糖尿病患者一隻眼發生BRAO 後,對側眼發生CRAO的病例 4) 吸菸 :動脈粥樣硬化促進因子心房顫動 :心源性栓塞的主要風險高BMI和阻塞性睡眠呼吸中止症 :與動脈粥樣硬化相關的因子美容填充劑注射 :一種呈增加趨勢的醫源性風險因素8)
控制高血壓、糖尿病和血脂異常對視網膜動脈阻塞 的一級預防有效。
戒菸是抑制動脈硬化進展最重要的生活型態改善。
臉部美容用玻尿酸注射是有視力 喪失風險的處置。接受治療前請充分了解風險。
如果出現突然的視力 下降,即使沒有疼痛也應立即就診眼科。該疾病被視為「眼部中風」。
CRAO通常可透過眼底所見診斷,但必須進行全身評估以查找病因。CRAO的管理分為三個階段:第一,急性期的血流恢復;第二,亞急性期的次發性併發症預防;第三,未來血管缺血事件的全身控制和預防。
裂隙燈 顯微鏡和眼底檢查 櫻桃紅斑 、視網膜 混濁、動脈變細和盒樣現象。可視化栓子,評估睫狀視網膜 動脈的存在,並評估阻塞範圍。光學同調斷層掃描 (OCT )視網膜 內層的高反射和增厚。有助於檢測旁中心凹急性中層黃斑 病變(PAMM )8) 。慢性期會殘留視網膜 內層變薄和萎縮。螢光眼底血管攝影 (FA )視網膜 動脈的充盈延遲或充盈缺損 ,並確定阻塞部位。臂-視網膜 循環時間延長(≥30秒)是特徵性表現。視網膜電圖 (ERG )ERG (a波正常,b波減弱)是CRAO的特徵,反映內層為主的缺血。
各項檢查獲得的主要所見如下所示。
檢查方法 主要所見 OCT 急性期:內層高反射、增厚 → 慢性期:內層變薄 FA 充盈延遲,臂-視網膜 循環時間≥30秒 ERG a波正常,b波減弱(陰性型ERG )
急性CRAO需立即轉診至腦中風中心進行緊急全身評估8) 。症狀性RAO 患者的腦中風風險在發病前2週至發病後1個月最高8) 。
頸動脈超音波/MRA :查找動脈粥樣硬化病變和栓塞來源。症狀性頸動脈狹窄(50-99%)時,頸動脈內膜剝除術的預後優於內科治療8) 。心電圖/霍特心電圖 :檢測心房顫動。心臟超音波(經胸:TTE) :評估心臟瓣膜病和心內血栓。50歲以下年輕CRAO患者中,TTE的診斷率僅14.3%,85.7%需要TEE3) 。經食道心臟超音波(TEE) :在懷疑PFO的病例中進行。TTE容易漏診3) 。血液檢查 :全血球計數、凝血功能(PT、APTT、D-二聚體)、ESR、CRP (排除巨細胞動脈炎 )。50歲及以上新發CRAO患者必須檢測ESR和CRP 以鑑別巨細胞動脈炎 8) 。TOAST分類 :採用與腦梗塞相同的病因分類架構(大動脈粥樣硬化性栓塞、心源性栓塞、小血管阻塞、其他明確病因、不明原因)5) 。
排除動脈炎性CRAO :所有50歲及以上患者必須進行。檢查有無頭痛、頭皮壓痛和下巴跛行,並迅速測量ESR和CRP 。血小板數升高也是GCA的輔助指標。若高度懷疑,在顳動脈切片確診前即開始使用類固醇 8) 。與睫狀視網膜 動脈開放型CRAO的區分 :根據中心視力 是否保留來判斷。眼底可見櫻桃紅斑 周圍有典型的CRAO混濁,但乳頭黃斑 束附近未受影響。暫時性CRAO與BRAO 的鑑別 :根據症狀持續時間(暫時性在數分鐘至數小時內自行恢復)和阻塞範圍(BRAO 侷限於扇形視野缺損 )來區分。眼動脈阻塞症(OAO ) :視網膜 循環和脈絡膜 循環均受損,缺乏櫻桃紅斑 是與CRAO的不同之處8) 。FA 檢查也可確認脈絡膜 充盈延遲。無症狀性視網膜 栓塞 :在49歲及以上的一般人群中約1.4%可見8) 。目前沒有證據支持對無症狀性視網膜 栓塞進行緊急中風評估8) 。
Q
50歲及以上CRAO患者最重要的鑑別診斷是什麼?
A
排除巨細胞動脈炎 (GCA)引起的動脈炎性CRAO最為重要。GCA相關CRAO約佔所有CRAO的4%,預後最差。若懷疑GCA,應立即開始全身性類固醇 治療,無需等待確診(顳動脈切片)8) 。未經治療,存在對側眼失明的風險。
CRAO是眼科急症 ,為改善視力 預後,超急性期的迅速處理至關重要。發病後立即治療最為理想,發病1天內的病例應積極治療。
動脈阻塞後約100分鐘開始出現嚴重的視網膜 損傷。治療在發病後立即進行最為理想,約4小時內是急性期治療的目標時間6) 。從發病到就診的時間越長,預後越差,但發病1天內的病例仍應積極治療。對於早期出現視力 障礙的BRAO ,採用與CRAO相同的治療策略。
Zokri MF等人(2024)在急性RAO 病例系列中強調,治療開始時間是決定視力 預後的最重要因素6) 。因就診延遲而失去治療干預機會的病例不在少數。
根據症狀採用以下治療方法。
血管擴張藥
亞硝酸戊酯 :將0.25 mL/瓶的安瓿壓碎,吸附於覆蓋物上,經鼻孔吸入(注意血壓下降;健保不給付)。
硝酸異山梨酯舌下含片 :促進血管擴張。
卡波金吸入 :吸入95%氧氣+5%二氧化碳混合氣體。促進血流增加,但伴隨全身血壓下降的風險。
己酮可可鹼 :改善末梢循環的藥物。透過改善紅血球變形能力促進視網膜 血流。
藥物治療
乙醯唑胺 注射液碳酸酐酶抑制劑 ,降低眼壓 並促進視網膜 動脈擴張。
尿激酶 :初始每日劑量6萬~24萬單位,之後逐漸減量,約給藥7天。注意腦出血和全身出血。
奧巴蒙錠 :5 μg×6錠,分3次飯後服用。作為前列腺素E₁衍生物,旨在改善末梢血流。
處置與全身管理
眼球按摩 :降低眼壓 ,將栓子推向末梢。是可立即實施的處置。
前房穿刺 房水 ,使眼壓 急劇下降,相對提高動脈灌注壓。
星狀神經節阻斷 :有時為改善眼部血流而實施。
但是,保守治療(眼球按摩、前房穿刺 、卡波金吸入)尚未被證明有顯著療效8) 。這些處置僅在發病超早期理論上具有意義,但尚無確鑿證據顯示其能改善預後優於自然病程。
急性CRAO應緊急轉診至腦中風中心,並按照「眼中風方案」進行評估和治療8) 。在腦中風中心,CRAO被視為與腦梗塞同等的緊急疾病,正在建立統一管理tPA給藥適應症判斷、全身血管評估和二級預防的體系。
根據症狀酌情使用以下藥物。
亞硝酸異戊酯 :將0.25 mL/瓶碾碎,吸附於敷料上經鼻孔吸入(注意血壓下降,仿單外使用)Diamox注射液 :500 mg 每日一次靜脈注射。作為碳酸酐酶抑制劑 ,降低眼壓 並促進視網膜 動脈擴張(仿單外使用)尿激酶靜脈注射 :初始日劑量6萬~24萬單位,之後逐漸減量,約給藥7天。需注意腦出血及全身出血傾向。Opalmon錠(利馬前列素α-環糊精) :5 μg×6錠,分3次飯後服用。作為前列腺素E₁衍生物,旨在改善末梢血流。
靜脈tPA給藥 :適用於發病4.5小時內的適應症患者。統合分析顯示,發病4.5小時內靜脈給予tPA可能與改善預後相關8) 。需與腦中風中心協作判斷。動脈內血栓溶解治療 :部分機構實施選擇性眼動脈內尿激酶灌注。
有報告稱,動脈內給予尿激酶30萬單位後,視力 從20/2000戲劇性改善至20/33.34) 。
CRAO自然病程的視力 恢復率約為18%,但早期血栓溶解治療可將其提高至約40%。然而,EAGLE試驗(RCT)顯示,動脈內(IA)tPA與保守治療相比在視力 改善方面無顯著差異,並指出了顱內出血(ICH)的安全問題7) 。目前,CRAO的動脈內和靜脈內纖溶治療證據尚不充分8) 。
若懷疑動脈炎性CRAO,應立即開始全身性類固醇 治療,無需等待確診。治療延遲有對側眼失明的風險8) 。
一些小型回顧性研究提示有輕微效果,但Cochrane綜述認為證據不確定8) 。
CRAO後的亞急性期,再灌流不全導致的慢性視網膜 缺血可能引起眼部新生血管 。新生血管 的盛行率據報導為2.5%~31.6%,觀察到新生血管 的平均時間為8.5週。據報導,18%的CRAO患者出現虹膜新生血管 ,發病後約4個月內定期眼科檢查很重要。如果出現虹膜 或視網膜 新生血管 ,則適用全視網膜 光凝(PRP )8) 。
CRAO患者全身缺血性事件的風險增加,長期併發症預防需要與內科醫師、中風專家和心臟病專家合作。約60%的CRAO患者至少有一個未診斷的血管危險因子,以CRAO發病為契機進行全身檢查是次級預防的第一步。
抗血小板治療 :如果懷疑動脈粥樣硬化性栓塞源,基本治療是口服阿斯匹靈。CRAO的抗血小板治療與輕度中風的指引相同,如無禁忌則建議使用5) 。抗凝血治療 :如果存在心源性栓塞源如心房顫動,則選擇抗凝血藥物。心源性栓塞和動脈粥樣硬化性栓塞的復發預防策略不同,因此需要基於病因檢查進行治療選擇。頸動脈內膜剝除術 :如果發現症狀性頸動脈狹窄(50%~99%),頸動脈內膜剝除術比內科治療有更好的預後8) 。PFO封堵術 :在年輕CRAO患者中,如果認為PFO是原因,可考慮經皮PFO封堵術3) 。危險因子管理 :嚴格控制高血壓、糖尿病和血脂異常,並徹底進行戒菸指導。也推薦飲食療法和定期運動。史達汀類藥物治療的心血管風險降低效果也有報導8) 。
CRAO的視力 預後不良,通常降至指數或更差。不經治療,視力 恢復的可能性僅約18%。初診時61%的患者視力 為20/400或更差8) 。發病後46週視網膜 混濁消失,視網膜 顏色恢復正常,但除非早期治療有效,否則視功能不會恢復。發病後410週可能引起新生血管性青光眼 。
另一方面,在保留睫狀視網膜 動脈的CRAO中,睫狀視網膜 動脈的灌注區域得以保留,因此中心視力 可能得以維持。在短暫性CRAO中,阻塞自然解除,因此視力 預後最好。在BRAO 中,80%的患者最終維持矯正視力 0.5以上,但如果黃斑部 分支阻塞,則視力 預後不良。
CRAO後還需注意再灌流不全相關的併發症。虹膜新生血管 發生於約18%的CRAO患者,發病後4~10週可能進展為新生血管性青光眼 。如果出現新生血管 ,應迅速進行全視網膜 光凝(PRP )8) 。
動脈阻塞後約100分鐘開始出現不可逆變化。需要盡早處理。
吸入亞硝酸異戊酯有血壓下降的風險,需在血壓監測下使用。屬於健保不給付用藥。
靜脈注射醋唑磺胺也屬於健保不給付使用。
尿激酶有腦出血和全身出血的風險,需要謹慎管理給藥。
tPA療法尚未確立為CRAO的標準治療,並伴有ICH等嚴重併發症風險。
在GCA相關的CRAO中,需要毫不猶豫地開始使用類固醇 。即使切片檢查未確診,也應優先治療。
新生血管 併發症好發於發病後4至10週,因此應持續進行約4個月的定期眼底和眼壓 檢查。
Q
發病後幾小時內就診才有治療可能?
A
視網膜 不可逆損傷在阻塞後約100分鐘開始。發病1天內應積極治療,治療越早預後越好。靜脈注射tPA的適應症為發病4.5小時內8) 。無論如何,作為「眼部中風」,應緊急前往中風中心就診。
眼動脈(內頸動脈的第一分支)分出的視網膜 中央動脈從視神經 盤進入視網膜 ,為視網膜 內2/3(從神經纖維層到內顆粒層)提供氧氣和營養。視網膜 外層的感光細胞 接受脈絡膜 血管的營養,因此CRAO中外層相對保留。
睫狀視網膜 動脈是短後睫狀動脈的分支,存在於約32%的眼睛中,供應視乳頭黃斑 束附近的視網膜 。由於睫狀視網膜 動脈在眼動脈移行為視網膜 中央動脈之前分出,因此不受CRAO阻塞的影響。因此,如果該動脈保留,中心凹視力 可能得以保持。
櫻桃紅斑 的發生機轉如下。CRAO導致視網膜 動脈供應的視網膜 內層因急性缺血而發生細胞腫脹(細胞內水腫)和缺血性壞死,以後極部為中心呈現乳白色混濁。這種混濁的機轉與一般視網膜 水腫(細胞外水腫)不同。一般視網膜 水腫因細胞外液體積聚在OCT 上表現為低反射,而CRAO因缺血性細胞內水腫(細胞腫脹)導致視網膜 內層呈高反射。OCT 顯示視網膜 內層高亮度且增厚。
中心凹僅由視網膜 外層構成,由脈絡膜 供應血液,因此不會產生混濁。中心凹幾乎缺少內層(神經節細胞層、內叢狀層、內顆粒層),僅存在外層(感光細胞 層)。因此,在周圍乳白色混濁中,正常的紅色調(脈絡膜 微血管的顏色)浮現出來。這就是櫻桃紅斑 的成因。
在眼動脈閉塞症(OAO )中,眼動脈主幹閉塞,視網膜 循環和脈絡膜 循環均受損。由於脈絡膜 缺血,櫻桃紅斑 不會出現8) 。
CRAO最常見的原因是血栓栓塞,閉塞發生在視網膜 中央動脈管腔最狹窄的部分(穿過視神經 硬膜鞘的部位)。栓子來源於頸動脈或心臟的斑塊。
心源性/主動脈源性栓塞 :膽固醇栓子(Hollenhorst斑塊)、鈣化栓子、血小板纖維蛋白血栓從頸動脈斑塊或主動脈弓脫落,阻塞視網膜 中央動脈。反常栓塞(經PFO) :靜脈系統的血栓通過卵圓孔未閉(PFO)進入動脈系統,阻塞視網膜 動脈。有病例報告顯示臂-視網膜 循環時間延長至約25秒,約為正常的兩倍5) 。有研究表明,未經TEE檢查可能漏診PFO3) 。逆行性栓塞(HA注射後) :注入顏面動脈的透明質酸(HA)逆行到達眼動脈和視網膜 動脈的機制。僅0.08 mL的HA也可能引起閉塞2) 。
視網膜神經節細胞 對缺血極為脆弱,血流中斷後數分鐘內即開始出現功能障礙。不可逆損傷大約在100至105分鐘後發生8) 。這是本病緊急性的依據。
根據缺血時間過程的組織變化如下。
超急性期(~2小時) :眼底所見基本正常,或僅黃斑部 輕微混濁。OCT 上視網膜 內層的高反射已開始出現。急性期(2小時至數天) :以後極部為中心的視網膜 呈乳白色混濁,櫻桃紅斑 清晰化。動脈顯著變細,可見串珠狀血流。OCT 顯示視網膜 內層明顯增厚和高亮度。亞急性期(1-6週) :視網膜 混濁逐漸消退,4-6週後恢復為正常視網膜 色調。但除非早期治療有效,否則視功能不會恢復。此期可能出現虹膜 和視網膜 新生血管 。慢性期(6週後) :OCT 顯示視網膜 變薄,不僅內層,外層也出現逆行性萎縮。視盤蒼白加重。即使閉塞血管最終再通,視力 通常也無法恢復。
有報告指出,在慢性高血壓狀態下,發生不可逆變化的時間可延長至最長240分鐘6) 。
在一例COVID-19相關CRAO的6歲女童中,使用了低分子肝素(LMWH)100 mg/kg和甲基潑尼松龍30 mg/kg,發病5個月後追蹤時RNFL 變薄持續存在1) 。
Sano等人(2025)在德島紅十字醫院回顧性研究了發病24小時內CRAO患者早期使用PGE₁的效果9) 。PGE₁組(n=4)將阿普司特阿爾法地塞40 μg溶於250 mL生理鹽水中,以125 mL/h的速度靜脈輸注,每日兩次(80 μg/日),持續5天,隨後口服利馬前列素阿爾法地塞10 μg,每日三次(30 μg/日),持續至少1個月。與傳統治療組(n=6)相比,PGE₁組1個月時的最佳矯正視力 (BCVA)顯著較好。PGE₁組基線最大視網膜 厚度(MRT)與1個月時的BCVA呈負相關。兩組均未觀察到不良事件9) 。
PGE₁除了血管擴張作用外,還具有通過減輕氧化壓力和發炎來發揮神經保護作用。樣本量較小,需要前瞻性隨機對照試驗,但在現有治療尚無確切療效的情況下,這一發現值得關注。
將CRAO視為腦卒中的等同疾病,由腦卒中中心與眼科合作進行急性期評估和治療的「眼卒中方案」正在推廣中8) 。該方案有望提高tPA給藥率,並促進腦卒中的早期發現和次級預防。
選擇性眼動脈內注入尿激酶/tPA在一些機構進行,但隨機對照試驗的證據有限。EAGLE試驗顯示,IA tPA與保守治療相比在視力 改善方面無顯著差異,並指出了ICH(顱內出血)的安全問題7) 。
在一例CRAO病例中,動脈內給予30萬單位尿激酶使視力 從20/2000戲劇性地改善至20/33.34) 。然而,IA tPA存在血管剝離和顱內出血的風險7) ,病例累積和適應症標準的建立是未來的挑戰。
這是一種非侵入性治療方法,透過模擬主動脈內氣球幫浦,在舒張期壓迫下肢以增加眼灌注壓。
有報導一例HA注射後RAO 合併PFO的40歲女性患者接受ECP 治療,視力 從CF 30 cm改善至20/1332) 。然而,ECP 在RAO 中的證據僅限於病例報告和小規模研究。
當年輕CRAO患者確定PFO為病因時,可考慮經皮PFO封堵術預防反常栓塞。
Wieder MS 等人(2021年)在7例合併PFO的CRAO文獻綜述中得出結論,推薦適當的抗凝/抗血小板治療或PFO封堵3) 。然而,尚無專門針對CRAO的PFO封堵隨機試驗。
PGE₁療法
日本報告 :在CRAO中,PGE₁(前列地爾80 μg/日靜脈注射5天,隨後口服利馬前列素30 μg/日)在1個月時顯著改善BCVA9) 。
機制 :血管擴張+神經保護(減少氧化壓力和發炎)。無不良事件。
tPA的現狀
EAGLE試驗 :IA tPA與保守治療相比無視力 改善益處,且存在ICH風險7) 。
IV tPA :在發病4.5小時內可能改善預後(統合分析),但RCT證據不足8) 。
Abbati G, Battini R, Bartalena L, et al. Central retinal artery occlusion in a 6-year-old girl with COVID-19. BMC Pediatrics. 2023;23:462.
Si M, Ma S, Lin H, et al. Retinal artery occlusion after hyaluronic acid rhinoplasty with patent foramen ovale: a case report. J Int Med Res. 2023;51:1-9.
Wieder MS , Barreto GNS, Barreto MNS, et al. Central retinal artery occlusion and patent foramen ovale. Arq Bras Oftalmol. 2021;84:494-498.
Li Z, Li M, Zhao Y, et al. Intra-arterial thrombolysis for bilateral sequential retinal artery occlusion in a diabetic patient: a case report and literature review. BMC Ophthalmology. 2025;25:331.
Zhu L, Gu X, Cai D, et al. Central retinal artery occlusion combined with internal carotid artery dysplasia and patent foramen ovale: a case report and literature review. Eur J Med Res. 2021;26:55.
Zokri MF, Othman O. A case series of retinal artery occlusion: when time is of the essence. Cureus. 2024;16(5):e60520.
Dalzotto K, Richards P, Boulter TD, Kay M, Mititelu M. Complications of intra-arterial tPA for iatrogenic branch retinal artery occlusion: a case report through multimodal imaging and literature review. Medicina. 2021;57(9):963.
American Academy of Ophthalmology Retina/Vitreous Panel. Retinal and Ophthalmic Artery Occlusions Preferred Practice Pattern. AAO ; 2024.
Sano H, Yanai R, Kondo H, Mitamura Y. Early prostaglandin E₁ treatment improves visual outcomes in central retinal artery occlusion: a retrospective study. Front Med (Lausanne). 2025.