จอประสาทตา เสื่อมชนิดเพอร์ทเชอร์สัมพันธ์กับการบาดเจ็บ หากไม่มีการบาดเจ็บจะเรียกว่าจอประสาทตา เสื่อมคล้ายเพอร์ทเชอร์ผลการตรวจอวัยวะรับภาพพบจุดขาวคล้ายสำลี 93% เลือดออกในจอประสาทตา 65% และจุดเพอร์ทเชอร์ 63%
จุดเพอร์ทเชอร์เป็นรอยขุ่นรูปหลายเหลี่ยมในชั้นในของจอประสาทตา มีขอบเขตชัดเจนภายใน 50 ไมโครเมตรรอบหลอดเลือด เป็นลักษณะเฉพาะของโรค
เกิดจากโรคทางระบบต่างๆ เช่น ตับอ่อนอักเสบเฉียบพลัน ไตวาย และการติดเชื้อโควิด-19
ไม่มีแนวทางการรักษาที่ชัดเจน การรักษาพื้นฐานคือการรักษาโรคต้นเหตุและติดตามสังเกต
การทบทวนอย่างเป็นระบบไม่พบความแตกต่างอย่างมีนัยสำคัญในการฟื้นฟูการมองเห็น ระหว่างการใช้สเตียรอยด์ ขนาดสูงและการไม่รักษา
มักจะดีขึ้นเองภายในไม่กี่เดือน แต่บางครั้งอาจเหลือฝ่อของเส้นประสาทตา หรือฝ่อของจอประสาทตา
ในปี ค.ศ. 1910 ออตมาร์ เพอร์ทเชอร์ (Otmar Purtscher) รายงานผู้ป่วยรายแรกในผู้ป่วยวัยกลางคนที่ตกจากต้นไม้และได้รับบาดเจ็บที่กะโหลกศีรษะ เป็นโรคหายาก เป็นโรคหลอดเลือดจอประสาทตา อุดตันที่เกี่ยวข้องกับการบาดเจ็บ จัดเป็นจอประสาทตา เสื่อมจากการบาดเจ็บระยะไกล ซึ่งเกิดจากการบาดเจ็บนอกลูกตา เช่น การกระแทกที่ศีรษะ คอ และหน้าอก
โรคที่คล้ายกันซึ่งเกี่ยวข้องกับโรคทางระบบหรือหัตถการ เช่น การฉีดยาชา retrobulbar ตับอ่อนอักเสบเฉียบพลัน ภาวะเกล็ดเลือดต่ำจากลิ่มเลือดอุดตัน ไตวาย และเซลลูไลติส จะถูกแยกเป็น จอประสาทตา เสื่อมคล้ายเพอร์ทเชอร์ (Purtscher-like retinopathy)
อุบัติการณ์โดยประมาณคือ 0.24 คนต่อล้านคนต่อปี อาจมีการรายงานต่ำกว่าความเป็นจริง4) 6) 60% ของผู้ป่วยเป็นสองตา บางครั้งพบเป็นตาเดียว เมื่อสาเหตุมาจากตับอ่อนอักเสบเฉียบพลัน ผู้ป่วยเกือบทั้งหมดเป็นสองตา รอยโรคจะจำกัดอยู่ที่ขั้วหลัง (รอบจานประสาทตา และบริเวณจุดรับภาพ) ใน 83-92% ของผู้ป่วย การบาดเจ็บเป็นสาเหตุที่พบบ่อยที่สุด รองลงมาคือตับอ่อนอักเสบเฉียบพลัน
สาเหตุของจอประสาทตา อักเสบแบบเพอร์ทเชอร์มีหลากหลาย นอกจากตับอ่อนอักเสบเฉียบพลัน ไตวาย โรคคอลลาเจน ภาวะครรภ์เป็นพิษ/กลุ่มอาการ HELLP กลุ่มอาการหลอดเลือดอุดตันจากไขมัน การทำท่าวัลซัลวา กลุ่มอาการเม็ดเลือดแดงแตกยูรีเมีย กลุ่มอาการเขย่าทารก การฉีดยาชา retrobulbar การฉีดสเตียรอยด์ ในระยะหลังยังมีรายงานกรณีจากการติดเชื้อ COVID-191) 9) ภาวะฉุกเฉินความดันโลหิตสูง2) การฉีดฟิลเลอร์3) ลำไส้ใหญ่อักเสบขาดเลือด4) การฉีดวัคซีน5) และโรคไต C3 glomerulopathy8)
Q
ความแตกต่างระหว่างจอประสาทตาอักเสบเพอร์ทเชอร์และจอประสาทตาอักเสบแบบเพอร์ทเชอร์คืออะไร?
A
เมื่อสาเหตุมาจากการบาดเจ็บ เช่น การบาดเจ็บที่ศีรษะ การกดหน้าอก หรือกระดูกยาวหัก เรียกว่าจอประสาทตา อักเสบเพอร์ทเชอร์ เมื่อสาเหตุมาจากโรคทางระบบที่ไม่ใช่การบาดเจ็บ เช่น ตับอ่อนอักเสบเฉียบพลันหรือไตวาย เรียกว่าจอประสาทตา อักเสบแบบเพอร์ทเชอร์ ผลตรวจอวัยวะรับภาพเหมือนกันทั้งสองแบบ และแผนการรักษาก็คล้ายกัน
ภาพถ่ายอวัยวะรับภาพของจอประสาทตาอักเสบเพอร์ทเชอร์: จุดเพอร์ทเชอร์และการเว้นรอบหลอดเลือด Skulimowski B, Liberski S, Nikratowicz D, Gotz-Wieckowska A. Purtscher-Like Retinopathy Secondary to an Appendiceal Neuroendocrine Neoplasm Complicated by a Periappendiceal Abscess. Cureus. 2025;17(6):e85752. Figure 1. PM
CI D: PMC12247013. License: CC BY.
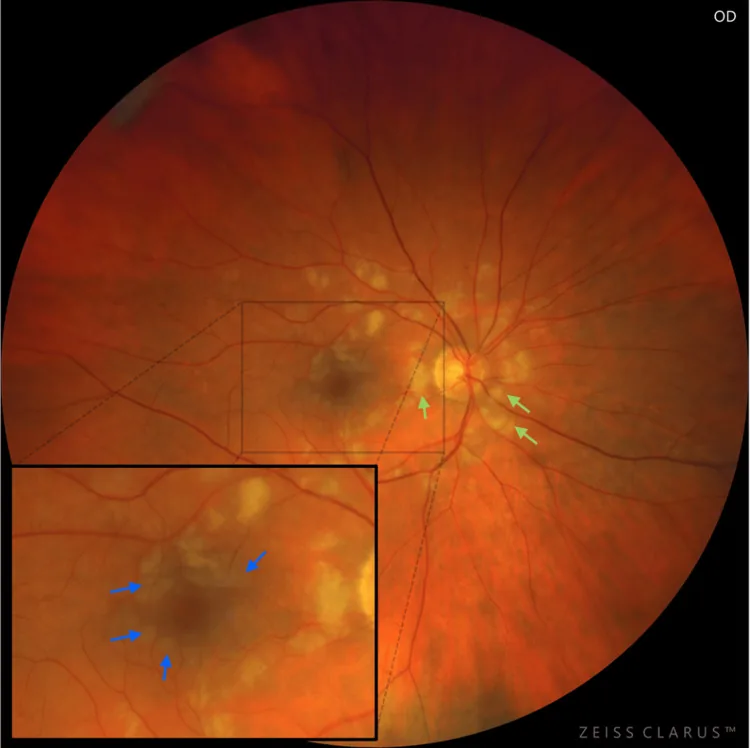
ภาพถ่ายอวัยวะรับภาพตาขวาแสดงจุดเพอร์ทเชอร์รูปหลายเหลี่ยม (ลูกศรสีน้ำเงิน: ความขุ่นขาวของชั้นในจอประสาทตา ที่มีขอบเขตภายใน 50 ไมโครเมตรจากหลอดเลือด และบริเวณใสติดกับหลอดเลือด = การเว้นรอบหลอดเลือด) รอบจุดรับภาพ และหัวประสาทตาและส่วนโค้งหลอดเลือดถูกล้อมรอบด้วยจุดฝ้าย (ลูกศรสีเขียว) สอดคล้องกับผลตรวจอวัยวะรับภาพบริเวณขั้วหลังโดยทั่วไปของจุดเพอร์ทเชอร์และจุดฝ้ายที่กล่าวถึงในหัวข้อ “2. อาการหลักและผลการตรวจทางคลินิก”
ความบกพร่องทางการมองเห็น เกิดขึ้นหลายชั่วโมงถึงหลายวันหลังการบาดเจ็บหรือโรคที่เกี่ยวข้อง ระดับความรุนแรงของความบกพร่องทางการมองเห็น แตกต่างกันไปตั้งแต่เล็กน้อยมากจนถึงมองเห็นเพียงการเคลื่อนไหวของมือ อาจมีข้อบกพร่องของลานสายตาร่วมด้วย เช่น จุดบอดกลาง จุดบอดข้างกลาง หรือจุดบอดรูปโค้ง
การมองเห็น ลดลงโดยไม่เจ็บปวด4) ระดับการมองเห็น ลดลง : แตกต่างกันไปตั้งแต่เล็กน้อยมากจนถึงมองเห็นเพียงการเคลื่อนไหวของมือข้อบกพร่องของลานสายตา : อาจรวมถึงจุดบอดกลาง จุดบอดข้างกลาง หรือจุดบอดรูปโค้ง แต่ลานสายตาส่วนปลายมักจะคงอยู่
ผลการตรวจมีลักษณะเฉพาะคือจำกัดอยู่ที่บริเวณขั้วหลัง (บริเวณรอบหัวประสาทตาและจุดรับภาพ)
จุดเพอร์ทเชอร์
รูปร่าง : ความขุ่นขาวรูปหลายเหลี่ยมขอบเขตชัดเจน
ตำแหน่ง : ชั้นในของจอประสาทตา ระหว่างหลอดเลือดแดงเล็กและหลอดเลือดดำ พบรอบๆ หลอดเลือดแดงจอประสาทตา
ขอบเขต : ขอบเขตชัดเจนภายใน 50 ไมโครเมตรจากหลอดเลือด ปรากฏการณ์การเว้นรอบหลอดเลือด (perivascular sparing) เป็นลักษณะเฉพาะ
ความถี่ : พบในประมาณ 63% ของผู้ป่วย
พยาธิสรีรวิทยา : ความขุ่นของชั้นในเนื่องจากการอุดตันของหลอดเลือดแดงเล็กก่อนเส้นเลือดฝอยในเตียงเส้นเลือดฝอย
จุดขาวนุ่ม (cotton-wool spots)
รูปร่าง : จุดขาวฟู ขอบเขตไม่ชัดเจน
ตำแหน่ง : เนื้อตายเฉพาะที่ภายในชั้นเส้นใยประสาท (NF L) พบบ่อยรอบขั้วประสาทตา
ขอบเขต : ไม่ชัดเจนและไม่สม่ำเสมอ
ความถี่ : เป็นสิ่งที่พบบ่อยที่สุด พบใน 93% ของผู้ป่วย
พยาธิสรีรวิทยา : เนื่องจากเนื้อตายขนาดเล็กภายในชั้นเส้นใยประสาท
เลือดออกในจอประสาทตา : พบใน 80-90% ของผู้ป่วย มีหลายรูปแบบ เช่น เปลวไฟ จุด หรือแต้มจุดแดงเชอร์รี ่เทียมจอประสาทตา ที่อวัยวะรับภาพดูเป็นวงกลมเล็กสีแดงเหมือนเชอร์รี่เมื่อเทียบกับจอประสาทตา รอบข้าง คล้ายกับจุดแดงเชอร์รี ่ในโรคหลอดเลือดแดงจอประสาทตา ส่วนกลางอุดตัน (CRAO ) แต่ในโรคนี้เป็นจุด “เทียม” ต้องแยกให้ได้จอประสาทตา บวมน้ำและจอประสาทตาลอก แบบมีน้ำใต้ชั้นจอประสาทตา หลอดเลือดดำจอประสาทตา ขยายและคดเคี้ยว และขั้วประสาทตาบวมน้ำ : อาจเกิดร่วมกัน
รอยโรคแบ่งออกเป็นสามโซน A, B และ C ตามขอบเขตของรอยโรค สองในสามของผู้ป่วยเกี่ยวข้องเฉพาะโซน A และการเกี่ยวข้องของโซน C นั้นพบได้น้อย
โซน ขอบเขตรอยโรค A รอบหัวประสาทตา (ภายใน 4 เท่าของเส้นผ่านศูนย์กลางหัวประสาทตา) B ขั้วหลัง (ถึงเส้นศูนย์สูตร) C กว้างรวมถึงส่วนรอบนอก
ในการติดตามผล 2 เดือนหลังเริ่มมีอาการ มีรายงานว่า: จอประสาทตา ปกติ 40%, เส้นประสาทตา ฝ่อ 64%, การเปลี่ยนแปลงแบบลายเสือของ RPE 23%, จอประสาทตา บางลง 14%, และหลอดเลือดแดงจอประสาทตา ตีบ 4% อาจเหลือเส้นประสาทตา ฝ่อหรือจอประสาทตา ฝ่อได้
Q
อาการเกิดขึ้นเมื่อไหร่? ทันทีหลังการบาดเจ็บหรือไม่?
A
การมองเห็น ลดลงมักเกิดขึ้นหลังจากชั่วโมงถึงวันหลังการบาดเจ็บหรือเริ่มมีโรคทางระบบ ไม่ใช่ทันที ไม่มีอาการปวดตา และหากการมองเห็น ค่อยๆ พร่ามัวหลังการบาดเจ็บ ควรนึกถึงโรคนี้
จอประสาทตาเสียหายจาก Purtscher (จากบาดเจ็บ)
การบาดเจ็บที่ศีรษะ : สาเหตุที่รู้จักกันมานานที่สุด อุบัติเหตุทางรถยนต์ การตก การถูกตี
การกดทับทรวงอก : ความดันในช่องอกเพิ่มขึ้นอย่างเฉียบพลันจากการบาดเจ็บกดทับรุนแรง กลุ่มอาการครัช การบดทรวงอกด้วยวัตถุหนัก
กระดูกยาวหัก : อาจเกิดจากกลุ่มอาการหลอดเลือดอุดตันจากไขมัน
จอประสาทตาอักเสบแบบเพอร์ทเชอร์ (ไม่ใช่จากบาดเจ็บ)
ตับอ่อนอักเสบเฉียบพลัน : สาเหตุที่ไม่ใช่การบาดเจ็บที่พบบ่อยที่สุด เกือบทั้งหมดเป็นที่ตาทั้งสองข้าง
ไตวาย, โรคโกลเมอรูลัส C3 : การกระตุ้นวิถีคอมพลีเมนต์ ทางเลือกเกี่ยวข้อง 6) 8)
การติดเชื้อ COVID-19 : แม้แต่รายที่ไม่รุนแรงก็อาจทำให้เกิดการกระตุ้นคอมพลีเมนต์ และความผิดปกติของการแข็งตัวของเลือด 1) 9)
การทำ Valsalva maneuver, การถ่ายอุจจาระ : การไหลเวียนเลือดดำกลับลดลงเนื่องจากความดันในช่องอกเพิ่มขึ้น 7)
สาเหตุอื่นที่ไม่ใช่การบาดเจ็บรวมถึง: โรคคอลลาเจน/เนื้อเยื่อเกี่ยวพัน (SLE , ผิวหนังอักเสบ, หนังแข็ง), ภาวะครรภ์เป็นพิษ/กลุ่มอาการ HELLP, กลุ่มอาการหลอดเลือดอุดตันจากไขมัน, กลุ่มอาการเม็ดเลือดแดงแตก-ยูรีเมีย, จ้ำเลือดเกล็ดเลือดต่ำจากลิ่มเลือด, การคลอด (น้ำคร่ำอุดตัน), การฉีดยาชา retrobulbar, กลุ่มอาการเขย่าทารก ในช่วงไม่กี่ปีที่ผ่านมา มีรายงานกรณีหลังฉีดฟิลเลอร์ (รวมถึงที่ไม่ใช่ใบหน้า) 3) , ลำไส้ใหญ่อักเสบขาดเลือด 4) และหลังฉีดวัคซีนงูสวัด (Shingrix) 5)
Q
การติดเชื้อ COVID-19 เป็นสาเหตุของจอประสาทตาอักเสบแบบเพอร์ทเชอร์หรือไม่?
A
มีรายงานว่าแม้แต่ COVID-19 ที่ไม่รุนแรงก็สามารถทำให้เกิดการอุดตันของหลอดเลือดขนาดเล็กในจอประสาทตา เนื่องจากการกระตุ้นคอมพลีเมนต์ และความผิดปกติของการแข็งตัวของเลือด นำไปสู่จอประสาทตา อักเสบแบบเพอร์ทเชอร์ 1) กลไกพายุไซโตไคน์ที่ทำให้ C5a มีความเข้มข้นสูงและส่งเสริมการเกิดลิ่มเลือดก็ได้รับการพิจารณาเช่นกัน 9)
ใช้เกณฑ์การวินิจฉัยสองชุด
เกณฑ์ของ Agrawal : ต้องมีทั้งหมดดังนี้: ① มีโรคที่เกี่ยวข้อง, ② จุดเพอร์ทเชอร์และ/หรือ CWS ชั้นผิวในตาข้างเดียวหรือทั้งสองข้าง, ③ จำกัดอยู่ที่ขั้วหลัง, ④ ไม่มีการบาดเจ็บที่ตาโดยตรง, ⑤ ไม่มีสิ่งอุดตันในหลอดเลือดจอประสาทตา , ⑥ มีเลือดออกน้อยที่สุด
เกณฑ์ที่ปรับปรุงของ Miguel (3 ใน 5 เกณฑ์) แสดงไว้ด้านล่าง4) .
เกณฑ์ เนื้อหา เกณฑ์ที่ 1 การมีจุด Purtscher เกณฑ์ที่ 2 เลือดออกในจอประสาทตา น้อยถึงปานกลาง เกณฑ์ที่ 3 จุดขาวนิ่ม (จำกัดเฉพาะขั้วหลัง) เกณฑ์ที่ 4 การมีสาเหตุที่อธิบายได้ เกณฑ์ที่ 5 ผลการตรวจเพิ่มเติมที่ไม่ขัดแย้งกับการวินิจฉัย
การวินิจฉัยขึ้นอยู่กับอาการทางคลินิกและการตรวจหลอดเลือดด้วยฟลูออเรสซีน .
การตรวจอวัยวะรับภาพ (Fundus examination) : ทางเลือกแรก ยืนยันรอยโรคสีขาว เลือดออก และจุด Purtscher ที่ขั้วหลังการถ่ายภาพหลอดเลือดด้วยฟลูออเรสซีน (FA ) : แสดงการอุดตันของหลอดเลือดแดงเล็กและเส้นเลือดฝอยจอประสาทตา จากสิ่งอุดตัน ลักษณะเฉพาะคือการรั่วของสีที่ช้าและการรั่วจากประสาทตาในระยะหลัง การเรืองแสงน้อยของคอรอยด์ อาจคงอยู่นานถึง 5 เดือนหลังการวินิจฉัย การถ่ายภาพหลอดเลือดด้วยอินโดไซยานีนกรีน (ICGA ) ก็แสดงการเรืองแสงน้อยเช่นกัน บ่งชี้ถึงการมีส่วนร่วมของหลอดเลือดคอรอยด์ OCT จอประสาทตา ชั้นในและจอประสาทตา บวมน้ำ ในฐานะที่เป็นลักษณะของ PAMM (จอประสาทตา ส่วนกลางชั้นกลางอักเสบเฉียบพลัน) SD-OCT อาจแสดงแถบสะท้อนแสงสูงในชั้นนิวเคลียสชั้นใน (INL) บ่งชี้ถึงการมีส่วนร่วมของเส้นเลือดฝอยจอประสาทตา ชั้นลึกและชั้นกลาง 2) 3) 5) ในระยะปลาย จะเกิดการฝ่อของชั้นจอประสาทตา ชั้นนอกและการสูญเสียเซลล์รับแสง ซึ่งสำคัญต่อการพยากรณ์โรคmfERG (คลื่นไฟฟ้าจอประสาทตา แบบหลายจุด) : แสดงการลดลงของแอมพลิจูดทั้งคลื่น a และคลื่น b เป็นหลักฐานของการมีส่วนร่วมของทั้งชั้นนอกและชั้นในของจอประสาทตา
การอุดตันของหลอดเลือดแดงจอประสาทตา ส่วนกลาง (CRAO ) : แยกโดยการมีสิ่งอุดตันในหลอดเลือด จุดแดงเชอร์รี ่เป็นของจริง แต่ในโรคนี้เป็นจุดแดงเชอร์รี ่ปลอมการอุดตันของแขนงหลอดเลือดแดงจอประสาทตา (BRAO ) : มักเป็นรอยโรคเดี่ยว และความสัมพันธ์กับโรคทางระบบแตกต่างกันจอประสาทตา ช้ำ (Commotio retinae)
Q
จะแยกจุด Purtscher ออกจากสารคัดหลั่งอ่อน (soft exudate) ได้อย่างไร?
A
จุด Purtscher มีรูปร่างหลายเหลี่ยม เกิดขึ้นในเตียงเส้นเลือดฝอยระหว่างหลอดเลือดแดงเล็กและหลอดเลือดดำเล็ก มีขอบเขตชัดเจนภายใน 50 ไมโครเมตรจากหลอดเลือด สารคัดหลั่งอ่อนเป็นจุดสีขาวขุ่น ขอบเขตไม่ชัดเจน เกิดจากเนื้อตายเฉพาะที่ในชั้นใยประสาท (NF L) 2) ทั้งสองชนิดอาจพบร่วมกันในอวัยวะรับภาพเดียวกัน
ไม่มีแนวทางการรักษาที่มีหลักฐานเชิงประจักษ์ ส่วนใหญ่จะสังเกตอาการ แต่บางครั้งอาจใช้การรักษาด้วยสเตียรอยด์ ลำดับความสำคัญสูงสุดคือการรักษาสาเหตุพื้นฐาน (เช่น ตับอ่อนอักเสบเฉียบพลัน กระดูกหัก)
วิธีการรักษา หลักฐาน บทบาทหลัก การสังเกตอาการ แนะนำในการทบทวนวรรณกรรมอย่างเป็นระบบ ทางเลือกแรก สเตียรอยด์ ขนาดสูงยังไม่มีการศึกษาไปข้างหน้ายืนยัน เสริม ยาต้าน VEGF เฉพาะรายงานผู้ป่วย เมื่อมีจอประสาทตา บวมน้ำ
มักจะดีขึ้นเองภายในไม่กี่เดือนโดยไม่ต้องรักษา การใช้สเตียรอยด์ ยาต้านเกล็ดเลือด หรือยาละลายลิ่มเลือดอาจทำได้ แต่ประสิทธิภาพไม่ชัดเจน ในการทบทวนวรรณกรรมอย่างเป็นระบบของ Miguel และคณะ ไม่พบความแตกต่างอย่างมีนัยสำคัญในการมองเห็น ที่ดีขึ้นระหว่างกลุ่มที่ได้รับสเตียรอยด์ ขนาดสูงและกลุ่มที่ไม่ได้รับการรักษา การทบทวนวรรณกรรมของ Xia และคณะ (2017) ก็ระบุว่าการรักษาด้วยกลูโคคอร์ติคอยด์ไม่มีความแตกต่างในการมองเห็น ที่ดีขึ้น 4) 5) รอยโรคมีแนวโน้มที่จะหายไปเองภายใน 1-3 เดือน 4) .
การให้สเตียรอยด์ ทางหลอดเลือดดำขนาดสูงเป็นวิธีการรักษาที่รายงานบ่อยที่สุด แต่หลักฐานจากการศึกษาไปข้างหน้ายังไม่ชัดเจน กลไกที่เสนอ ได้แก่ การทำให้เยื่อหุ้มประสาทที่เสียหายและช่องทางจุลภาคคงที่ และยับยั้งการรวมตัวของแกรนูโลไซต์และการกระตุ้นคอมพลีเมนต์ ในรายงานผู้ป่วย ใช้เพรดนิโซโลน 60 มก. แล้วค่อยๆ ลดขนาดลง 1) 6) .
ยาต้าน VEGF (เบวาซิซูแมบ )จอประสาทตา บวมน้ำ 7) .Ozurdex (การปลูกถ่ายเดกซาเมทาโซนในน้ำวุ้นตา )จอประสาทตา อักเสบแบบเพอร์ทเชอร์หลังโควิด-191) Papaverine hydrochloride และการบำบัดด้วยออกซิเจนความดันสูง : หลักฐานมีจำกัด
Q
การรักษาด้วยสเตียรอยด์มีประสิทธิภาพหรือไม่?
A
การทบทวนอย่างเป็นระบบหลายฉบับไม่พบความแตกต่างที่มีนัยสำคัญในการฟื้นฟูการมองเห็น ระหว่างกลุ่มที่ได้รับสเตียรอยด์ และกลุ่มที่ไม่ได้รับการรักษา4) 5) การรักษาโรคพื้นเดิมมีความสำคัญสูงสุด และรอยโรคมีแนวโน้มที่จะหายไปเองภายใน 1-3 เดือน ผลของการรักษาด้วยสเตียรอยด์ ยาต้านเกล็ดเลือด และยาละลายลิ่มเลือดยังไม่ทราบแน่ชัด และหลักฐานจากการศึกษาไปข้างหน้ายังไม่เป็นที่ยอมรับ
สาเหตุหลักคือการอุดตันของหลอดเลือดฝอยก่อนหลอดเลือดแดงเล็กของจอประสาทตา จากสิ่งอุดตัน ความเสียหายของเยื่อบุผนังหลอดเลือดจากปัจจัยหลายอย่างมีส่วนเกี่ยวข้องกับพยาธิสภาพ
กลไกต่อไปนี้ถูกสันนิษฐานสำหรับจอประสาทตา อักเสบจากบาดแผลระยะไกลแบบเพอร์ทเชอร์:
การไหลย้อนกลับของเลือดดำจากการกดทับคอ/ทรวงอก : ทำให้เกิดความเสียหายต่อเยื่อบุผนังหลอดเลือดดำและหลอดเลือดฝอยความดันในโพรงเลือดดำคาเวอร์นัส สูงขึ้น : ทำให้เกิดความเสียหายต่อเยื่อบุผนังหลอดเลือดดำและหลอดเลือดฝอยเนื่องจากความดันเลือดดำเพิ่มขึ้นการหดเกร็งของหลอดเลือดแดงจอประสาทตา แบบรีเฟล็กซ์ : ทำให้เกิดความเสียหายต่อเยื่อบุผนังหลอดเลือดแดงและหลอดเลือดฝอยสิ่งอุดตัน : ในกระดูกหัก สิ่งอุดตันไขมัน; ในบาดเจ็บทรวงอก สิ่งอุดตันอากาศ; ในตับอ่อนอักเสบเฉียบพลัน สิ่งอุดตันเม็ดเลือดขาว
ชนิดของสิ่งอุดตันแตกต่างกันไปตามโรคที่เป็นสาเหตุ: ไขมัน (กระดูกยาวหัก), โปรตีเอสตับอ่อน (ตับอ่อนอักเสบเฉียบพลัน), การรวมตัวของเม็ดเลือดขาว (leukoembolization), อากาศ, เกล็ดเลือด และไฟบริน
ผลการตรวจแตกต่างกันตามขนาดของสิ่งอุดตัน ขนาดใหญ่ทำให้เกิดความขุ่นแบบรวมตัวคล้ายการอุดตันของแขนงหลอดเลือดแดงจอตา ขนาดเล็กทำให้เกิดจุดอ่อน (soft exudates) และขนาดกลางทำให้เกิดจุดเพอร์ทเชอร์ (Purtscher flecken)
การกระตุ้น C5 และคอมพลีเมนต์ มีบทบาทสำคัญร่วมกับการรั่วของน้ำเหลืองทุติยภูมิ มีการเสนอเส้นทาง: การกระตุ้นคอมพลีเมนต์ → การเกิดกลุ่มเม็ดเลือดขาว (สูงสุด 50 ไมครอน) → การอุดตันก่อนเส้นเลือดฝอย5) 8) .
จุดเพอร์ทเชอร์เกิดจากการอุดตันของหลอดเลือดแดงเล็กก่อนเส้นเลือดฝอยที่มีเส้นผ่านศูนย์กลางประมาณ 45 ไมครอน เกิดโซนใสที่สอดคล้องกับบริเวณที่ไม่มีเส้นเลือดฝอย (capillary free area) กว้าง 50 ไมครอนทั้งสองข้างของหลอดเลือดแดงจอตาและหลอดเลือดแดงเล็ก
โควิด-19 : ความผิดปกติของการแข็งตัวของเลือดที่เกี่ยวข้องกับคอมพลีเมนต์ → ภาวะเลือดแข็งตัวมากเกิน → ความผิดปกติของหลอดเลือดขนาดเล็ก การอักเสบและความผิดปกติของเยื่อบุหลอดเลือดจากการติดเชื้อไวรัสโดยตรงก็มีส่วนร่วม1) .การฉีดวัคซีน : การเพิ่มขึ้นของ IL-6 → การกระตุ้นการแข็งตัวของเลือด (เพิ่ม tissue factor, ยับยั้ง PAI-1)5) .โรคไตเรื้อรัง : การกระตุ้นคอมพลีเมนต์ วิถีทางเลือก (เพิ่ม factor D, เพิ่มชิ้นส่วนกระตุ้นคอมพลีเมนต์ )6) .โรคไต C3 : ความผิดปกติในการควบคุมคอมพลีเมนต์ วิถีทางเลือกเป็นพยาธิสภาพร่วม8) .
ข้อมูลมีจำกัด ในผู้เสียชีวิตจากตับอ่อนอักเสบเฉียบพลันที่ศึกษาโดย Kincaid และคณะ พบอาการบวมเฉพาะที่ ช่องว่างคล้ายถุงน้ำ และการทำลายโครงสร้างปกติในชั้นในของจอตา พบสารคล้ายโปรตีนในลูเมนของหลอดเลือดแดงเล็ก (สันนิษฐานว่าเป็นลิ่มเลือดที่เปิดใหม่) โดยสูญเสียส่วนนอกของเซลล์รับแสง แต่ RPE และคอรอยด์ ปกติ
เนื้อหาต่อไปนี้อยู่ในขั้นตอนการวิจัยหรือการทดลองทางคลินิกในปัจจุบัน และไม่ใช่การรักษามาตรฐานที่สามารถรับได้ในโรงพยาบาลทั่วไป เป็นข้อมูลอ้างอิงสำหรับผู้เชี่ยวชาญเกี่ยวกับการพัฒนาทางการแพทย์ในอนาคต
มีรายงานผู้ป่วยที่แสดงประสิทธิภาพของ eculizumab (สารยับยั้ง C5) ในจอประสาทตา คล้าย Purtscher ที่เกี่ยวข้องกับกลุ่มอาการเม็ดเลือดแดงแตกยูรีมิกผิดปกติ 8) จากพยาธิสรีรวิทยาร่วมของโรคไต C3 และความผิดปกติของการควบคุมคอมพลีเมนต์ จึงมีการเสนอความเป็นไปได้ในการประยุกต์ใช้ในการรักษาจอประสาทตา คล้าย Purtscher
Teru และคณะ (2025) รายงานผู้ป่วยรายแรกของจอประสาทตา คล้าย Purtscher หลังลำไส้ใหญ่อักเสบขาดเลือดเฉียบพลัน 4) หญิงอายุ 72 ปี เข้ารับการรักษาในโรงพยาบาลด้วยอาการปวดท้องและอุจจาระเป็นเลือด วันรุ่งขึ้นมีการมองเห็น ลดลงทั้งสองข้าง ดีขึ้นเองหลังจากสองสัปดาห์โดยได้รับการรักษาลำไส้ใหญ่อักเสบเท่านั้น (metronidazole และ ciprofloxacin)
Pee และคณะ (2023) รายงานผู้ป่วยรายแรกของจอประสาทตา คล้าย Purtscher และ PAMM ที่มีภาวะแทรกซ้อนเลือดออกในถุงลมปอดและสมองตายหลังฉีดฟิลเลอร์กรดไฮยาลูโรนิกประมาณ 500 มล. ที่เต้านม 3) SD-OCT แสดงแถบสะท้อนแสงสูงในชั้นแกรนูลด้านใน และความผิดปกติของการเรียงตัวของจอประสาทตา ชั้นในยังคงอยู่หลังจาก 10 เดือน
Shroff และคณะ (2022) รายงานผู้ป่วยจอประสาทตา คล้าย Purtscher ข้างเดียวหลัง COVID-19 ซึ่งแสดงการสูญเสียหลอดเลือดและข้อบกพร่องของการไหลเวียนเลือดใน SS-OCTA 9) ข้อบกพร่องของการไหลเวียนเลือดในระยะเฉียบพลันยังคงอยู่ในระยะเรื้อรัง และ OCTA ถือเป็นเครื่องมือที่มีแนวโน้มในการประเมินความหนาแน่นของหลอดเลือดในข่ายเส้นเลือดฝอยชั้นผิวและชั้นลึกในเชิงปริมาณ
การวิจัยกำลังดำเนินการเพื่อศึกษาความสัมพันธ์ระหว่างผล OCT ในระยะเฉียบพลัน (ขอบเขต ระดับ และความลึกของการสะท้อนแสงสูงของชั้นใน) กับการพยากรณ์การมองเห็น ในระยะยาว มีรายงานว่าขอบเขตของการฝ่อของชั้นในและการบางลงของชั้นเซลล์ปมประสาทจอประสาทตา ส่วนกลางอาจเป็นตัวบ่งชี้การพยากรณ์โรคที่ไม่ดี และคาดว่าจะสร้างแบบจำลองการทำนายพยากรณ์โรคเชิงวัตถุวิสัยโดยใช้ OCT
Kalavar M, El Khatib B, Suelves AM, Yanoga F. Purtscher-like retinopathy in patients with COVID-19. Am J Ophthalmol Case Rep. 2023;32:101915.
Woodward R, Zheng Y, Fekrat S. Asymmetric Purtscher-like retinopathy caused by a hypertensive emergency and undiagnosed type 2 diabetes. J Vitreoretin Dis. 2023;7(5):459-462.
Pee XK, Low A, Ab Kahar MEPI, Oli Mohamed S, Chong YJ. Purtscher-like retinopathy and paracentral acute middle maculopathy following breast filler injection. BMC Ophthalmol. 2023;23:444.
Teru S, Christensen CA, Brown J. Purtscher-like retinopathy after acute ischemic colitis. J Vitreoretin Dis. 2025.
Anderson HE, Sood S, Golshani C. Acute unilateral vision loss following recombinant zoster (Shingrix) vaccination: a case of presumptive Purtscher-like retinopathy. J Vitreoretin Dis. 2026.
Pinto C, Fernandes T, Gouveia P, Sousa K. Purtscher-like retinopathy: ocular findings in a young woman with chronic kidney disease. Am J Ophthalmol Case Rep. 2022;25:101301.
Sokol JT, Castillejos A, Sobrin L. Purtscher-like retinopathy following a bowel movement. Am J Ophthalmol Case Rep. 2022;26:101560.
Zaidi M, Mishra K, Nguyen HV, et al. C3 glomerulopathy associated with both hypertensive retinopathy and purtscher-like retinopathy. Am J Ophthalmol Case Rep. 2022;27:101683.
Shroff D, Kumar S, Naidu A, Gupta C. Unilateral Purtscher-like retinopathy post-COVID-19. Indian J Ophthalmol. 2022;70:3710-3712.