ICGA คือการตรวจหลอดเลือดจอประสาทตา โดยฉีดสีอินโดไซยานีนกรีน (ICG) ทางหลอดเลือดดำ และใช้การเรืองแสงอินฟราเรดใกล้เพื่อแสดงภาพหลอดเลือดคอรอยด์ ใช้แสงอินฟราเรดใกล้ที่มีความยาวคลื่นดูดกลืนสูงสุด 805 นาโนเมตร และความยาวคลื่นเรืองแสง 835 นาโนเมตร ซึ่งสามารถทะลุผ่านเมลานินของเยื่อบุผิวรับแสง (RPE ) และแสดงภาพคอรอยด์ ได้ชัดเจน
สามารถมองเห็นเส้นเลือดใหม่ใต้จอประสาทตา (CNV ) ที่อยู่ใต้ RPE และรอยโรคแบบโพลิปอยด์ซึ่งมองเห็นได้ยากในการตรวจฟลูออเรสซีน แองจิโอกราฟี (FA )
เป็นมาตรฐานทองคำในการวินิจฉัยโรคโพลิปอยด์คอรอยด์ วาสคูโลพาที (PCV ) 2)
อัตราการจับกับโปรตีนในพลาสมาของ ICG สูงถึง 98% จึงมีการรั่วซึมออกนอกหลอดเลือดน้อย ทำให้สามารถประเมินโครงสร้างหลอดเลือดคอรอยด์ ได้อย่างแม่นยำ
ครึ่งชีวิตในพลาสมาของ ICG คือ 3-4 นาที ลดลงแบบเอกซ์โพเนนเชียล และหลังจากถูกตับดูดซึม จะถูกขับออกทางน้ำดีโดยไม่ถูกเมแทบอลิซึม
การแพ้ไอโอดีน โรคตับรุนแรง และการตั้งครรภ์เป็นข้อห้ามหรือต้องใช้ด้วยความระมัดระวัง
การตรวจหลอดเลือดด้วยสีอินโดไซยานีนกรีน (Indocyanine Green Angiography ; ICGA ) คือการตรวจหลอดเลือดจอประสาทตา แบบเรืองแสง โดยฉีดสี ICG ทางหลอดเลือดดำและถ่ายภาพจอประสาทตา ด้วยแสงอินฟราเรดใกล้ ช่วยให้เห็นรายละเอียดของหลอดเลือดคอรอยด์ ซึ่งยากต่อการมองเห็น ด้วยการตรวจฟลูออเรสซีน แองจิโอกราฟี (FA )
ICG (อินโดไซยานีนกรีน) เป็นสีที่ละลายน้ำได้ สีเขียวอมน้ำเงินเข้ม มีน้ำหนักโมเลกุลประมาณ 775 (ประมาณ 2.3 เท่าของน้ำหนักโมเลกุลฟลูออเรสซีน ที่ใช้ใน FA ซึ่งประมาณ 332) คุณสมบัติทางแสงต่อไปนี้เป็นประโยชน์ต่อการตรวจหลอดเลือดคอรอยด์ :
ความยาวคลื่นดูดกลืนสูงสุด : 805 นาโนเมตร (เมื่อจับกับโปรตีน)ความยาวคลื่นเรืองแสง : 835 นาโนเมตรบริเวณอินฟราเรดใกล้ : ทะลุผ่านเมลานินของ RPE ทำให้สามารถสังเกตคอรอยด์ ได้โดยตรง
ในขณะที่ FA ใช้แสงที่มองเห็นได้ที่มีความยาวคลื่นกระตุ้น 465–490 นาโนเมตร และแสงฟลูออเรสเซนต์ 520–530 นาโนเมตร รังสีอินฟราเรดใกล้ของ ICGA จะถูกดูดซับโดยเมลานินของ RPE ได้น้อย คุณสมบัติความยาวคลื่นนี้ทำให้สามารถมองเห็นรอยโรคใต้ RPE และคอรอยด์ ที่ยากต่อการตรวจพบด้วย FA
หลังจากให้ยา ความเข้มข้นของ ICG ในพลาสมาจะลดลงแบบเอกซ์โพเนนเชียล ครึ่งชีวิตสั้นประมาณ 3–4 นาที ถูกจับโดยเซลล์เนื้อเยื่อตับและขับออกทางน้ำดีโดยไม่ถูกเมแทบอลิซึม (ไม่มีการหมุนเวียนของลำไส้และตับ) เส้นทางเมแทบอลิซึมแตกต่างจาก FA ซึ่งขับออกทางไต สามารถใช้ได้ในระดับหนึ่งในผู้ป่วยที่มีการทำงานของไตบกพร่อง แต่ต้องระมัดระวังในผู้ที่มีการทำงานของตับบกพร่องเนื่องจากการขับออกล่าช้า
ความแตกต่างหลักระหว่าง FA และ ICGA แสดงไว้ด้านล่าง
FA (การตรวจหลอดเลือดด้วยฟลูออเรสซีน)
น้ำหนักโมเลกุล : 332
อัตราการจับกับโปรตีนในพลาสมา : ประมาณ 80% → มีการรั่วออกนอกหลอดเลือดมาก
ความยาวคลื่นกระตุ้น/ฟลูออเรสเซนต์ : 465–490 นาโนเมตร / 520–530 นาโนเมตร (แสงที่มองเห็นได้)
เป้าหมายการถ่ายภาพหลัก : หลอดเลือดจอประสาทตา รอยโรค RPE , CNV ชั้นใน
การซึมผ่านของ RPE : ต่ำ → ยากต่อการมองเห็น คอรอยด์
เมแทบอลิซึมและการขับออก : ขับออกทางไต
ICGA (การตรวจหลอดเลือดด้วยอินโดไซยานีนกรีน)
น้ำหนักโมเลกุล : 775
อัตราการจับกับโปรตีนในพลาสมา : ประมาณ 98% → มีการรั่วออกนอกหลอดเลือดน้อย
ความยาวคลื่นกระตุ้น/ฟลูออเรสเซนต์ : 785 นาโนเมตร / 835 นาโนเมตร (ช่วงอินฟราเรดใกล้)
เป้าหมายการถ่ายภาพหลัก : หลอดเลือดคอรอยด์ รอยโรคใต้ RPE และ BVN
การซึมผ่านของ RPE : สูง → การมองเห็น คอรอยด์ ชัดเจน
เมแทบอลิซึมและการขับถ่าย : การดูดซึมที่ตับ → การขับถ่ายทางน้ำดี (ไม่มีการหมุนเวียนของลำไส้และตับ)
ในทศวรรษ 1960 Fox และ Wood ได้นำ ICG มาใช้ในสาขาจักษุวิทยาเป็นครั้งแรก ในทศวรรษ 1970 มีรายงานการใช้ในการถ่ายภาพหลอดเลือดด้วยฟลูออเรสซีน และในทศวรรษ 1990 ด้วยการแพร่หลายของเทคโนโลยีดิจิทัล การประยุกต์ใช้ทางคลินิกจึงเกิดขึ้นอย่างเต็มรูปแบบ
Q
ICGA และ FA ใช้แยกกันอย่างไร?
A
FA เหนือกว่าในการประเมินความผิดปกติของหลอดเลือดจอประสาทตา และการทำงานของ RPE ในขณะที่ ICGA เหนือกว่าในการมองเห็น หลอดเลือดคอรอยด์ และรอยโรคใต้ RPE ใน PCV และโรคที่มีการซึมผ่านของหลอดเลือดคอรอยด์ มากเกินไป (เช่น จอประสาทตา คอรอยด์ อักเสบชนิดเซรุ่มส่วนกลาง) ICGA เป็นสิ่งจำเป็น มักทำทั้งสองอย่างพร้อมกัน
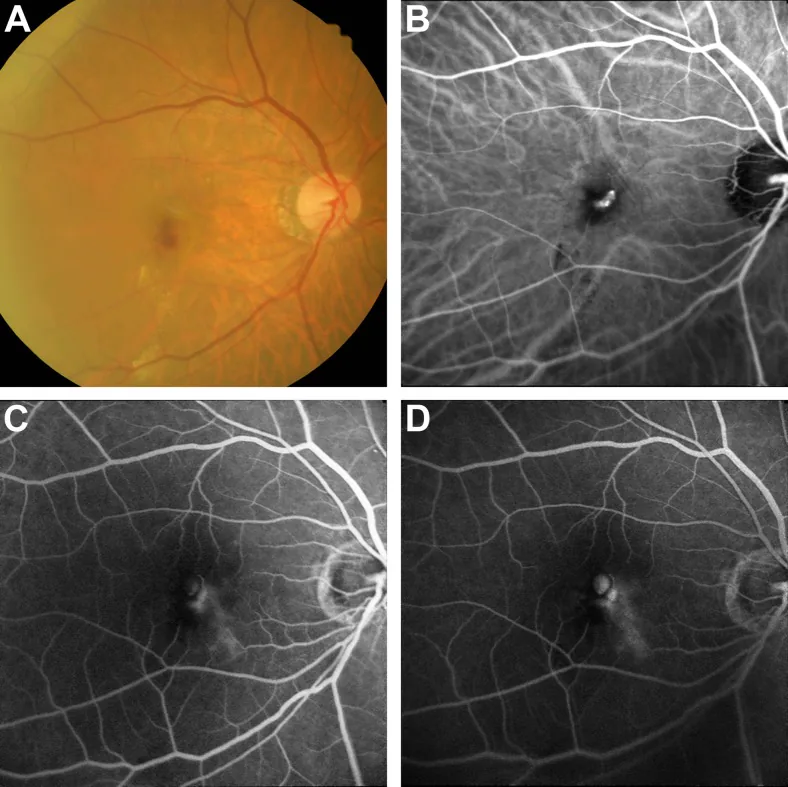
ภาพถ่ายจอประสาทตาสี, ICGA และ FA ของการเจริญเติบโตของหลอดเลือดจอประสาทตา (RAP) Tan CS, et al. EVEREST study report 3: diagnostic challenges of polypoidal choroidal vasculopathy. Lessons learnt from screening failures in the EVEREST study. Graefes Arch Clin Exp Ophthalmol. 2016. Figure 2. PM
CI D: PMC5045476. License: CC BY.
ในผู้ป่วย
RAP : (a) ภาพถ่าย
จอประสาทตา สีแสดงเลือดออกใน
จอประสาทตา (b) บริเวณที่มีการเรืองแสงมากเกินไปบน
ICGA คล้ายติ่งเนื้อ (c) และ (d)
FA แสดงการรั่วและการสะสมของสีในช่องว่างคล้ายถุงน้ำ ซึ่งสอดคล้องกับการเจริญเติบโตของหลอดเลือด
จอประสาทตา ที่กล่าวถึงในหัวข้อ “2. ข้อบ่งชี้และผลการตรวจทางคลินิก”
ICGA มีบทบาทแตกต่างกันในแต่ละชนิดย่อยของจอประสาทตา เสื่อมตามอายุ
หลอดเลือดใหม่ชนิดที่ 1 (หลอดเลือดคอรอยด์ ใหม่ชนิดซ่อนใต้ RPE ) : แม้ว่า FA จะมองเห็นได้ไม่ดี แต่ ICGA สามารถระบุเครือข่ายหลอดเลือดของหลอดเลือดคอรอยด์ ใหม่ได้เส้นเลือดใหม่คอรอยด์ ชนิดที่ 2 (ชนิดคลาสสิก) : มีประโยชน์ในการระบุเครือข่ายหลอดเลือดผิดปกติทั้งหมดและหลอดเลือดคอรอยด์ ที่มาเลี้ยงเส้นเลือดใหม่จอประสาทตา ชนิดที่ 3 (RAP : การเจริญของหลอดเลือดแบบแองจิโอมาโตซัสที่จอประสาทตา ) : ประมาณว่าเกิดขึ้นประมาณหนึ่งในสี่ของกรณีเส้นเลือดใหม่จอประสาทตา ชนิดที่ 1
ICGA เป็นมาตรฐานทองคำสำหรับการวินิจฉัยที่แน่ชัดของโรคหลอดเลือดคอรอยด์ โป่งพอง 2) นอกจากนี้ยังเป็นวิธีการที่ได้รับการตรวจสอบมากที่สุดในการแยกความแตกต่างระหว่าง nAMD ทั่วไปกับโรคหลอดเลือดคอรอยด์ โป่งพอง/AT1 (pachychoroid neovasculopathy type 1) 4)
พื้นฐานการวินิจฉัย : การยืนยันการเรืองแสงสูงแบบเป็นก้อนกลมในระยะแรก (รอยโรคโปลิป) ใน ICGA การประเมินประสิทธิภาพการรักษา : การปิดของโปลิปถูกกำหนดเป็น “การหายไปของการเรืองแสงสูงแบบเป็นก้อนกลมในระยะแรกใน ICGA ” 2) การแยกโรคหลอดเลือดคอรอยด์ โป่งพอง/จอประสาทตา เสื่อมตามอายุด้วย OCTA +OCT : รายงานความไว 82.6% และความจำเพาะ 100% 2) เกณฑ์ที่ไม่ใช่ ICGA (基于 OCT ) : AUC 0.90 4) AAO “แนวทางปฏิบัติที่พึงประสงค์สำหรับจอประสาทตา เสื่อมตามอายุ” ยังแนะนำประโยชน์ของ ICGA ในการวินิจฉัยโรคหลอดเลือดคอรอยด์ โป่งพอง 3)
แสดงขอบเขตและระดับของการซึมผ่านสูงของหลอดเลือดคอรอยด์ มีประโยชน์ในการกำหนดตำแหน่งฉายแสงของการรักษาด้วยแสงไดนามิก (PDT ) นอกจากนี้ยังดีเยี่ยมในการแสดงภาพหลอดเลือดคอรอยด์ ชั้นในที่ขยาย (pachyvessels)
ฮีแมงจิโอมาคอรอยด์ แสดงรูปแบบการเติมที่ลักษณะเฉพาะใน ICGA (การเรืองแสงสูงรุนแรงในระยะแรก → การชะล้างในระยะหลัง)
MEWDS (Multiple Evanescent White Dot Syndrome)APMPPE (Acute Posterior Multifocal Placoid Pigment Epitheliopathy)VKH (โรคโวกท์-โคยานางิ-ฮาราดะ) : คอรอยด์หนา ตัวและการเติมสารล่าช้า มีประโยชน์ในการตรวจหาการกลับเป็นซ้ำในระยะแรก พบจุดเรืองแสงลดลงหลายจุดตั้งแต่ระยะแรกจอประสาทตา อักเสบชนิดเบิร์ดช็อต
สามารถมองเห็นเส้นเลือดใหม่ใต้จอประสาทตา รอบรอยแตกแลกเกอร์ได้ชัดเจนกว่าการตรวจฟลูออเรสซีน แองจิโอกราฟี
ประเมินการไหลเวียนเลือดคอรอยด์ ได้ดีกว่าการตรวจฟลูออเรสซีน แองจิโอกราฟี นอกจากนี้ยังมีประโยชน์ในภาวะขาดเลือดของตาที่เกิดจากหลอดเลือดแดงอักเสบชนิดจีแคนต์เซลล์ (GCA) 5)
อุปกรณ์ถ่ายภาพ ICGA มีหลักๆ 2 ชนิด
ระบบกล้องถ่ายภาพจอตา : ติดตั้งฟิลเตอร์กระตุ้น 640-780 นาโนเมตร และฟิลเตอร์กั้น 820-900 นาโนเมตร เหมาะสำหรับการถ่ายภาพมุมกว้างระบบจักษุสแกนด้วยเลเซอร์ (SLO) : ใช้เลเซอร์ไดโอด 785 นาโนเมตรเป็นแหล่งกำเนิดแสง มีช่วงไดนามิกกว้างและคอนทราสต์สูง สามารถถ่ายภาพพร้อมกันกับฟลูออเรสซีน แองจิโอกราฟีเพื่อประเมินจอประสาทตา และคอรอยด์ พร้อมกัน
อุปกรณ์ส่วนใหญ่ทั้งสองชนิดสามารถถ่ายภาพพร้อมกันกับฟลูออเรสซีน แองจิโอกราฟี (กระตุ้น 488 นาโนเมตร) ได้
เพื่อทำ ICGA อย่างปลอดภัย ต้องเตรียมการดังนี้ 6)
การได้รับความยินยอมโดยได้รับการบอกกล่าวและความยินยอมเป็นลายลักษณ์อักษร
การซักประวัติการแพ้ ICG และการแพ้ไอโอดีน (ยาเตรียม ICG มีโซเดียมไอโอไดด์)
การซักประวัติโรคต่อมไทรอยด์ โรคตับ และโรคไต
การวัดความดันโลหิตก่อนการตรวจ
ในกรณีที่ให้ยาซ้ำ ควรอธิบายความจำเป็นและผลข้างเคียงให้ผู้ป่วยเข้าใจอย่างเพียงพอ 6)
การเตรียมอะดรีนาลีน 0.3 มก. สเตียรอยด์ ยาแก้แพ้ และอุปกรณ์และยาฉุกเฉินอื่นๆ สำหรับใช้ในกรณีฉุกเฉิน
ใช้ยาเตรียม ICG (เช่น Offsagreen® ในญี่ปุ่น)
วิธีการเตรียม : ละลาย ICG 25 มก. ในน้ำสำหรับฉีด 2 มล. เติมน้ำเกลือปกติ 5-10 มล. เพื่อฉีดแบบฟลัช 6) เส้นทางการให้ยา : ฉีดเข้าหลอดเลือดดำอย่างรวดเร็ว (โบลัส) ผ่านหลอดเลือดดำที่ข้อศอก เป็นต้น
การขยายม่านตา ทำได้ด้วย Mydrin P® หรือยาที่คล้ายกัน โดยให้แน่ใจว่าม่านตา ขยายเพียงพอ (เส้นผ่านศูนย์กลางรูม่านตา 6 มม. ขึ้นไปเป็นที่ต้องการ)
ในการตรวจ ICGA โครงสร้างหลอดเลือดที่มองเห็นจะแตกต่างกันไปตามระยะการถ่ายภาพ ระยะการให้สารทึบรังสีหลักแสดงในตารางด้านล่าง
ระยะ เวลาที่ผ่านไป โครงสร้างหลักที่มองเห็น ระยะต้น ~2 นาที เริ่มการเติมของหลอดเลือดแดงคอรอยด์ และหลอดเลือดฝอยคอรอยด์ ระยะกลาง 2–10 นาที การมองเห็น เส้นเลือดใหม่ของคอรอยด์ และหลอดเลือดผิดปกติระยะปลาย 10–30 นาที การประเมินการสะสมของสีและการย้อมเนื้อเยื่อ การแยกความแตกต่างโดยการเรืองแสงที่เหลืออยู่ของรอยโรค
ในระยะต้น การเติมเริ่มจากหลอดเลือดแดงซิลิอารีส่วนหลังสั้นและไหลเข้าสู่แผ่นหลอดเลือดฝอยคอรอยด์ ในระยะกลาง จะได้การเรืองแสงพื้นหลังของคอรอยด์ ที่สม่ำเสมอ และในระยะปลาย การเรืองแสงพื้นหลังจะลดลงและหลอดเลือดขนาดใหญ่ปรากฏเป็นเงา การย้อม (staining) มีประโยชน์ในการแยกแยะรอยโรค
เนื่องจากความเข้มของการเรืองแสงของ ICG ลดลงแบบเอกซ์โพเนนเชียลตามเวลา จึงต้องระมัดระวังในการตั้งค่าแสง โดยทั่วไปจะตั้งค่าให้แรงเมื่อเริ่มถ่ายภาพ ลดลงเมื่อยืนยันการเรืองแสง และเพิ่มขึ้นอีกครั้งเมื่อเข้าสู่ระยะปลาย
เมื่อทำ FA และ ICGA พร้อมกัน จะให้สารตามลำดับ (FA → ICG) หรือเกือบพร้อมกัน ในระบบ SLO สามารถถ่ายภาพหลอดเลือดทั้งสองแบบพร้อมกันได้ด้วยเครื่องเดียว
Q
การตรวจ ICGA เจ็บหรือไม่?
A
อาจมีอาการเจ็บแปลบเล็กน้อยเมื่อฉีดสารทึบรังสีเข้าหลอดเลือดดำ แต่การตรวจ本身ไม่เจ็บปวดโดยพื้นฐาน จำเป็นต้องใช้ยาหยอดตาขยายม่านตา หลังขยายม่านตา อาจมีอาการแสบตาและตามัวในระยะใกล้เป็นเวลาหลายชั่วโมง ควรหลีกเลี่ยงการขับรถยนต์หรือรถจักรยานยนต์ในวันที่ตรวจ
ในตาปกติ ในระยะแรก หลอดเลือดแดงคอรอยด์ → หลอดเลือดดำ → แผ่นเส้นเลือดฝอยจะเติมตามลำดับ และในระยะกลาง จะได้ฟลูออเรสเซนซ์พื้นหลังที่สม่ำเสมอ ในระยะหลัง ฟลูออเรสเซนซ์พื้นหลังจะค่อยๆ ลดลง และเห็นเงาของหลอดเลือดขนาดใหญ่ ข้อบกพร่องของหน้าต่าง (window defect) ที่สังเกตได้ใน FA จะไม่เกิดขึ้นใน ICGA เนื่องจาก ICG ทะลุผ่าน RPE และไปถึงหลอดเลือดคอรอยด์
ลักษณะฟลูออเรสเซนซ์ต่ำ
การปิดกั้น (blocking) : การปิดกั้นฟลูออเรสเซนซ์ของ ICG โดยเลือดออกหนา เม็ดสี หรือสารคัดหลั่ง
การเติมล่าช้า : การมาถึงล่าช้าเนื่องจากภาวะขาดเลือดของคอรอยด์ ใน GCA, กลุ่มอาการสามเหลี่ยม, หลอดเลือดแดงอักเสบ Takayasu
ข้อบกพร่องในการเติม (choriocapillaris non-perfusion) : การไม่เติมของเส้นเลือดฝอยคอรอยด์ เนื่องจากการอักเสบเฉียบพลัน เช่น APMPPE พบได้ใน MEWDS และระยะเฉียบพลันของ VKH
ฝ่อของคอรอยด์ : ในสายตาสั้น ทางพยาธิวิทยา, แผลเป็นหลังการจี้ด้วยแสง , ระยะปลายของ AMD
ลักษณะฟลูออเรสเซนซ์สูง
การย้อมสี (staining) : ฟลูออเรสเซนซ์สูงที่คงอยู่จนถึงระยะหลัง ในแผลเป็นและการเปลี่ยนแปลงของเยื่อบรูช
การย้อมเนื้อเยื่อ (tissue staining) : การรั่วซึมช้าๆ ออกนอกหลอดเลือดและสะสมในเนื้อเยื่อ
การเพิ่มการซึมผ่านของหลอดเลือด : ฟลูออเรสเซนซ์สูงของหลอดเลือดคอรอยด์ ที่สัมพันธ์กับ pachychoroid พบได้ทั่วไปในจอประสาทตา คอรอยด์ อักเสบชนิดเซรุ่มส่วนกลางและโรคหลอดเลือดคอรอยด์ ชนิดโพลิป
ความผิดปกติทางรูปร่าง
การขยายตัวแบบโพลิป : ฟลูออเรสเซนซ์สูงแบบก้อนกลมในระยะแรกที่เป็นลักษณะเฉพาะของโรคหลอดเลือดคอรอยด์ ชนิดโพลิป แสดงการชะล้าง (washout) ในระยะหลัง
โครงข่ายหลอดเลือดผิดปกติ (BVN) : การเห็นโครงข่ายหลอดเลือดที่แตกแขนงซึ่งเกิดขึ้นก่อนโรคหลอดเลือดคอรอยด์ ชนิดโพลิป
เครือข่ายหลอดเลือดใหม่คอรอยด์ : โครงสร้างร่างแหเรืองแสงสูงที่คงอยู่จนถึงระยะปลายในหลอดเลือดใหม่จอประสาทตา ชนิดที่ 1 ของจอประสาทตา เสื่อมตามอายุ
จัดระบบการแยกความแตกต่างระหว่างการเรืองแสงต่ำและการเรืองแสงสูงอย่างเป็นระบบ
การจำแนก กลไก โรคที่เป็นตัวแทน การเรืองแสงต่ำ: การปิดกั้นการเรืองแสง เลือดออกหนา จุดขาว หรือเม็ดสีปิดกั้น ICG เลือดออกจอประสาทตา จุดขาวแข็ง ปานคอรอยด์ การเรืองแสงต่ำ: การเติมช้า การไหลเวียนเลือดแดงคอรอยด์ ลดลง หลอดเลือดแดงอักเสบเซลล์ยักษ์, กลุ่มอาการสามเหลี่ยม, หลอดเลือดแดงอักเสบ Takayasu การเรืองแสงต่ำ: การไม่ไหลเวียนของคอริโอแคปิลลาริส การไม่เติมของแผ่นคอริโอแคปิลลาริส APMPPE , MEWDS , ระยะเฉียบพลันของ VKHการเรืองแสงลดลง: ฝ่อของคอรอยด์ ความบางของเนื้อคอรอยด์ สายตาสั้น ทางพยาธิวิทยา, แผลเป็นหลังการจี้แข็งด้วยแสง, AMD ระยะปลายการเรืองแสงเพิ่มขึ้น: การซึมผ่านของหลอดเลือดเพิ่มขึ้น การรั่วจากหลอดเลือดคอรอยด์ ที่ขยาย CSC , หลอดเลือดคอรอยด์ ขยายรอบ PCV การเรืองแสงเพิ่มขึ้น: การขยายแบบโพลิปอยด์ การขยายแบบปุ่มจาก BVN PCV (การเรืองแสงแบบปุ่มในระยะแรก → การชะล้างในระยะปลาย)การเรืองแสงเพิ่มขึ้น: หลอดเลือดใหม่ในคอรอยด์ การสะสมของ ICG ใน MNV AMD ชนิด 1, ชนิด 2, ชนิด 3การเรืองแสงเพิ่มขึ้น: การย้อมสี / การย้อมสีเนื้อเยื่อ การสะสมของสีในเนื้อเยื่อ แผลเป็น, การเปลี่ยนแปลงของเยื่อบรูค , ดรูเซน
การสะสมของไขมันในเยื่อบรูค ทำให้เกิดบริเวณที่ ICG ไม่สามารถไปถึง RPE ได้อย่างเหมาะสม บริเวณนี้จะสังเกตเห็นเป็นจุดเรืองแสงลดลงเฉพาะที่ในระยะปลายของ ICGA (ASHS -LIA: บริเวณที่มีการเรืองแสงลดลงในระยะปลายหลังการตรวจหลอดเลือดด้วย ICG) 4) ผลการตรวจนี้มีความสำคัญในการทำความเข้าใจพยาธิสภาพของจอประสาทตา เสื่อมตามอายุและโรคคอรอยด์ โพลิปอยด์
ICGA เป็นการตรวจที่ค่อนข้างปลอดภัย แต่เนื่องจากเป็นยาฉีดเข้าหลอดเลือดดำ จึงอาจเกิดผลข้างเคียงได้ ตามรายงานของ Hope-Ross (1994) ความถี่รวมของผลข้างเคียงอยู่ที่ประมาณ 0.15% และภาวะช็อกจากภูมิแพ้รุนแรงอยู่ที่ประมาณ 0.05% ความถี่ของผลข้างเคียงหลักแสดงในตารางด้านล่าง
ระดับความรุนแรง อาการ ความถี่ (โดยประมาณ) เล็กน้อย คลื่นไส้ อาเจียน รู้สึกร้อน ประมาณ 0.15% ปานกลาง ลมพิษ ไข้ ความดันโลหิตผันผวน ประมาณ 0.2% รุนแรง ภาวะช็อกจากภูมิแพ้ ประมาณ 0.05%
สำหรับการอ้างอิง FA มีรายงานความเสี่ยงต่อการเสียชีวิตประมาณ 1 ใน 200,000 คน 5) และ ICGA ก็ต้องมีการจัดการความเสี่ยงในระดับเดียวกัน
หลังจากตรวจเสร็จ ให้วัดความดันโลหิตและยืนยันอาการของผู้ป่วยก่อนอนุญาตให้ออกจากห้อง 6) หากเกิดผลข้างเคียง แนะนำให้รายงาน 6)
Q
ถ้าแพ้ไอโอดีนจะไม่สามารถรับการตรวจได้หรือไม่?
A
ยาเตรียม ICG (เช่น Ophthagreen®) มีโซเดียมไอโอไดด์เป็นสารทำให้คงตัว หากมีประวัติแพ้ไอโอดีน ICGA ถือเป็นข้อห้ามใช้เด็ดขาด และต้องตรวจสอบประวัติการแพ้ก่อนทำหัตถการ ในบางกรณีอาจพิจารณาเปลี่ยนไปใช้สีย้อมอินฟราเรดไซยานีนกรีนที่ไม่มีไอโอดีน
ICG เป็นสีย้อมไซยานีนชนิดแอมฟิฟิลิกที่มีน้ำหนักโมเลกุล 775 ด้านล่างนี้คือคุณสมบัติทางเภสัชวิทยาของ ICG และการเปรียบเทียบกับ FA
อัตราการจับกับโปรตีนสูง (98%) : เกือบทั้งหมดจับกับอัลบูมินและไลโปโปรตีนในพลาสมา มีแนวโน้มที่จะอยู่ในหลอดเลือดและรั่วออกนอกหลอดเลือดน้อย อัตราการจับกับโปรตีนของ FA อยู่ที่ประมาณ 80% และในรอยโรคที่มีการรั่วของฟลูออเรสเซนต์มากใน FA การรั่วใน ICGA จะเด่นชัดน้อยกว่าครึ่งชีวิตในพลาสมา 3–4 นาที : ความเข้มข้นในพลาสมาลดลงแบบเอกซ์โพเนนเชียลหลังการให้ยา ในระยะปลาย การเรืองแสงพื้นหลังจะลดลง และการเรืองแสงที่เหลืออยู่ของรอยโรคจะเด่นชัดขึ้นเมแทบอลิซึมและการขับถ่าย : ถูกขับออกทางน้ำดีโดยไม่ผ่านเมแทบอลิซึมหลังการจับที่ตับ (ไม่มีการหมุนเวียนในลำไส้และตับ) ต่างจากสีย้อมไซยานินชนิดอื่น การสะสมในร่างกายมีน้อย เส้นทางแตกต่างจากการขับถ่ายทางไตของ FA ดังนั้นจึงสามารถใช้ได้ในระดับหนึ่งในผู้ป่วยที่มีการทำงานของไตบกพร่อง แต่ต้องระมัดระวังในผู้ป่วยที่มีการทำงานของตับบกพร่องเนื่องจากการสะสมควอนตัมยีลด์ต่ำ : ควอนตัมยีลด์ของการเรืองแสงของ ICG ต่ำกว่า FA ส่งผลให้สัญญาณเรืองแสงอ่อน นี่คือเหตุผลที่ต้องใช้กล้องอินฟราเรดใกล้ที่มีความไวสูงและการตั้งค่าแสงที่เหมาะสม
เครือข่ายหลอดเลือดผิดปกติ (BVN) ถูกตรวจพบว่าเป็นการไหลเวียนเลือดสูงใน OCTA แต่ ICGA เหนือกว่าในการตรวจหารอยโรคโพลิป 2) การไหลเวียนเลือดที่ค่อนข้างช้าภายในโพลิป และการกักเก็บ ICG ในหลอดเลือดสูงซึ่งทำให้การเติมเต็มชัดเจนขึ้นเมื่อเวลาผ่านไป ทำให้สามารถถ่ายภาพโพลิปในระยะปลายได้
เนื้อหาต่อไปนี้อยู่ในขั้นตอนการวิจัยหรือการทดลองทางคลินิก และไม่ใช่การรักษามาตรฐานที่มีให้ในโรงพยาบาลทั่วไป เป็นข้อมูลอ้างอิงสำหรับผู้เชี่ยวชาญเกี่ยวกับการพัฒนาทางการแพทย์ในอนาคต
TelCaps (ความผิดปกติของเส้นเลือดฝอยขยาย) เป็นความผิดปกติของเส้นเลือดฝอยขนาดใหญ่ (เส้นผ่านศูนย์กลาง ≥150 ไมครอน) ที่มีความสัมพันธ์สูงกับ ICG 1) เป็นรอยโรคที่ตรวจพบได้ยากด้วย FA หรือ OCTA และถือเป็นสาเหตุหนึ่งของอาการบวมน้ำที่จุดรับภาพที่ดื้อต่อการรักษาด้วย anti-VEGF
Perrin และ Porter (2024) รายงานชุดผู้ป่วยของการจี้ด้วยแสง ภายใต้การนำของ ICGA สำหรับ TelCaps (TelCaps PDT ) 1) ในดวงตา 13 ข้างที่มีอาการบวมน้ำที่จุดรับภาพจากเบาหวาน การจี้ด้วยแสง ที่กำหนดเป้าหมาย TelCaps ส่งผลให้มีการปรับปรุงอย่างมีนัยสำคัญเป็นเวลา 2 ปี ปัจจุบัน การทดลองแบบสุ่มและมีกลุ่มควบคุมไปข้างหน้าในผู้ป่วย 270 รายกำลังดำเนินการในฝรั่งเศส
มีความพยายามเพื่อให้สามารถวินิจฉัยโรคโพลิปอยด์คอรอยด์ วาสคูโลพาธีในสถานที่ที่ไม่สามารถทำ ICGA ได้
Cheung และคณะ (2025) รายงานว่า AUC ของเกณฑ์การวินิจฉัยโดยใช้ OCT โดยไม่ใช้ ICGA เท่ากับ 0.90 4) เกณฑ์นี้รวมผลการตรวจ pachychoroid จาก OCT (คอรอยด์หนา การเปลี่ยนแปลงคล้าย central serous chorioretinopathy และผลที่เทียบเท่า BVN)
อย่างไรก็ตาม ในปัจจุบันนี้ยังไม่สามารถทดแทน ICGA ได้ และ ICGA ยังคงจำเป็นสำหรับการวินิจฉัยที่แน่ชัดของโรคโพลิปอยด์คอรอยด์ วาสคูโลพาธี
กำลังมีการศึกษาการแยกโรคหลอดเลือดคอรอยด์ แบบโพลิปอยด์และจอประสาทตา เสื่อมตามอายุโดยอัตโนมัติโดยใช้การวิเคราะห์การเรียนรู้ของเครื่องจากภาพ OCT 2) และคาดว่าจะนำไปใช้เป็นเครื่องมือช่วยวินิจฉัยได้จริง
Q
ICGA ยังจำเป็นอยู่หรือไม่แม้ OCTA จะแพร่หลายแล้ว?
A
ICGA ยังคงจำเป็นสำหรับการวินิจฉัยที่แน่ชัดของโรคหลอดเลือดคอรอยด์ แบบโพลิปอยด์ แม้ว่า OCTA จะดีกว่าในการตรวจหา BVN และประเมินการไหลเวียนเลือด แต่ ICGA รายงานว่ามีความไวในการตรวจหารอยโรคโพลิปมากกว่า 2) การพัฒนาเกณฑ์การวินิจฉัยที่ไม่ใช้ ICGA กำลังดำเนินไป (AUC 0.90) แต่ในปัจจุบัน ICGA ยังคงขาดไม่ได้สำหรับการวินิจฉัยมาตรฐานของโรคหลอดเลือดคอรอยด์ แบบโพลิปอยด์
Perrin EL, Porter RGB. ICG angiography -guided photocoagulation of large microvascular abnormalities (TelCaps). Retinal Cases Brief Rep. 2024;18:355-359.
Sen P, Manayath G, Shroff D, Salloju V, Dhar P. Polypoidal Choroidal Vasculopathy: An Update on Diagnosis and Treatment. Clin Ophthalmol. 2023;17:53-70. doi:10.2147/OPTH.S385827. PMID:36636621; PMCI D:PMC9831529.
American Academy of Ophthalmology. Age-Related Macular Degeneration Preferred Practice Pattern. Ophthalmology. 2024.
Cheung CMG, Dansingani KK, Koizumi H, et al. Pachychoroid disease: review and update. Eye (Lond). 2025;39(5):819-834. doi:10.1038/s41433-024-03253-4.
American Academy of Ophthalmology. Retinal and Ophthalmic Artery Occlusions Preferred Practice Pattern. Ophthalmology. 2024.
日本眼科学会. 眼底血管造影実施基準(改訂版). 日眼会誌. 2011;115(12):1101-1108.