กลุ่มอาการจุดขาว หลายจุดที่หายไป (MEWDS ) รายงานครั้งแรกโดย Jampol และคณะในปี 1984 7) เป็นโรคอักเสบเฉียบพลันข้างเดียวที่พบบ่อยในหญิงสาวที่มีสายตาสั้น ความผิดปกติชั่วคราวส่วนใหญ่เกิดขึ้นที่จอประสาทตา ชั้นนอกและบริเวณ ellipsoid zone โดยมีจุดสีขาวเทาหลายจุดปรากฏที่ขั้วหลังจนถึงเส้นศูนย์สูตร
อัตราส่วนชาย:หญิงคือ 1:4 โดยพบในผู้หญิงมากกว่าอย่างชัดเจน และมักเกิดในช่วงอายุ 20-50 ปี อุบัติการณ์รายปีรายงานประมาณ 0.22 ต่อ 100,000 คน 10)
การเปลี่ยนแปลงแบบเม็ดเล็กที่รอยบุ๋มจอตา (foveal granularity) เป็นสิ่งสำคัญในการวินิจฉัย พบได้ 74-96% ของผู้ป่วย
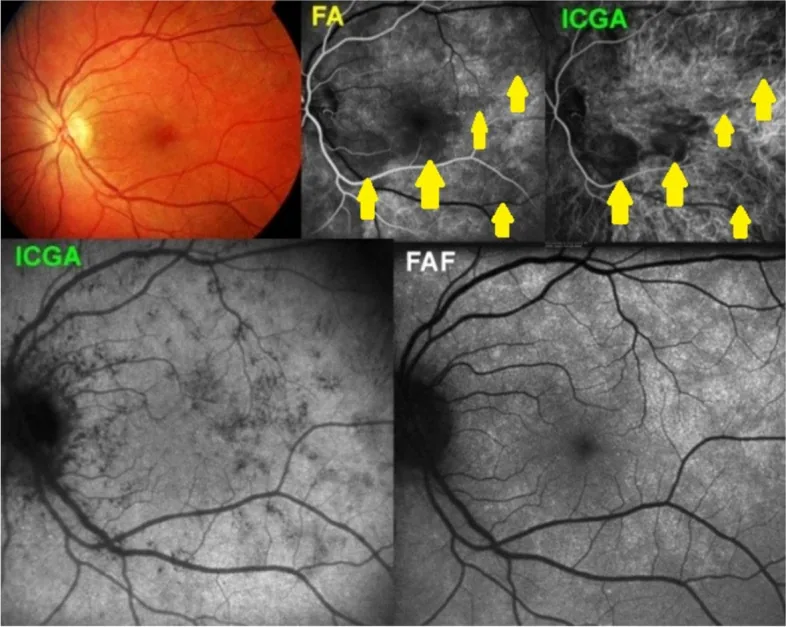
การตรวจ autofluorescence ของจอตา (FAF ) เป็นการตรวจเสริมที่ไวที่สุด สามารถตรวจพบได้แม้ไม่เห็นจุดขาว
ในการตรวจ FA พบการเรืองแสงมากเกินแบบพวงหรีด (wreath-like) ส่วน ICGA พบการเรืองแสงน้อยในช่วงปลาย เรียกว่า “รูปแบบกลับกัน”
ในการตรวจ OCT พบการหายไปหรือความผิดปกติของ ellipsoid zone ในระยะ active และการมองเห็น ดีขึ้นเมื่อฟื้นตัว
มีแนวโน้มฟื้นตัวได้เองในไม่กี่สัปดาห์ การสังเกตอาการเป็นหลัก ในกรณีที่มีภาวะแทรกซ้อนเส้นเลือดใหม่ใต้จอตา (CNV ) พิจารณาการรักษาด้วย anti-VEGF
พบการกลับเป็นซ้ำหรือเป็นสองตาได้น้อย และมีรายงานผู้ป่วยหลังติดเชื้อ COVID-19 หรือการฉีดวัคซีน
กลุ่มอาการจุดขาว หลายจุดที่หายไป (multiple evanescent white dot syndrome; MEWDS ) เป็นโรคอักเสบเฉียบพลันที่รายงานครั้งแรกโดย Jampol และคณะในปี 1984 7) มักเกิดในตาข้างเดียวของหญิงสาวสายตาสั้น โดยมีจุดสีขาวเทาจางๆ หลายจุดในชั้นลึกของจอประสาทตา จนถึงระดับ RPE ที่ขั้วหลังจนถึงเส้นศูนย์สูตร จุดขาวจะหายไปเกือบหมดในไม่กี่สัปดาห์ และการมองเห็น ดีขึ้น เป็นโรคที่หายได้เอง
ในแนวทางการรักษาม่านตาอักเสบ (วารสารจักษุวิทยาญี่ปุ่น 2019;123(6):635-696) MEWDS จัดเป็นม่านตาอักเสบ ส่วนหลังชนิดไม่ติดเชื้อที่เกิดจากรอยโรคที่จอตาเป็นหลัก โดยมีลักษณะเป็นข้างเดียว เริ่มต้นเฉียบพลัน และเป็นชั่วคราว 1)
MEWDS ถือเป็นส่วนหนึ่งของกลุ่ม AZOOR complex (MEWDS , AZOOR , AMN , PIC , MFC, AIBSE, AAO R) และโรคเหล่านี้ถูกมองว่าเป็นสเปกตรัมต่อเนื่องของโรคอักเสบที่มีผลต่อจอประสาทตา ชั้นนอก เซลล์รับแสง และ RPE 2) ในกลุ่มอาการจุดขาว MEWDS เป็นโรคหนึ่งที่การถ่ายภาพหลายรูปแบบมีความก้าวหน้าที่สุดในการทำความเข้าใจพยาธิสรีรวิทยา 2)
อายุที่พบบ่อย: 20-50 ปี
อัตราส่วนชาย:หญิง: 1:4 โดยพบในผู้หญิงมากกว่า 1)
อัตราการเกิดต่อปี: ประมาณ 0.22 รายต่อ 100,000 คน10)
พบบ่อยในตาสายตาสั้น มักเป็นข้างเดียว
ครึ่งหนึ่งของผู้ป่วยมีอาการนำคล้ายไข้หวัด 1-2 สัปดาห์ก่อนเริ่มป่วย1)
ปัจจัยนำ ได้แก่ อาการคล้ายไข้หวัด การกินยาคุมกำเนิด การฉีดวัคซีน และการติดเชื้อทางเดินหายใจส่วนบน1)
การเป็นทั้งสองตาพบน้อยมาก มีเพียง 6-7 รายใน文献2, 4) ในกรณีที่เป็นสองตา การดำเนินโรคจะไม่สมมาตรเสมอ
มีรายงานผู้ป่วยที่มีอายุไม่ปกติ อายุน้อยที่สุดคือเด็กหญิงอายุ 9 ปี13) อายุมากที่สุดคือชายอายุ 75 ปี10)
Q
MEWDS กลับเป็นซ้ำได้หรือไม่?
A
ส่วนใหญ่สิ้นสุดด้วยการเกิดครั้งเดียว แต่ประมาณ 10% กลับเป็นซ้ำ การกระตุ้นภูมิคุ้มกันอย่างรุนแรง เช่น การฉีดวัคซีนหรือการติดเชื้อ อาจกระตุ้นให้เกิดซ้ำ11) แม้ในกรณีที่กลับเป็นซ้ำ การพยากรณ์การมองเห็น ก็ค่อนข้างดี จากแนวคิดความต่อเนื่องของ AZOOR complex มีรายงานผู้ป่วยที่มีประวัติ MEWDS แล้วต่อมาเกิด AZOOR หรือ PIC
ภาพถ่ายจอประสาทตาแบบหลายรูปแบบของกลุ่มอาการจุดขาวหายไปหลายจุด แสดงรอยโรคจุดขาวที่ขั้วหลัง จุดเรืองแสงต่ำใน ICGA และการเรืองแสงอัตโนมัติสูงใน FAF Papasavvas I, et al. Choroidal vasculitis as a biomarker of inflammation of the choroid.
Indocyanine Green Angiography (
ICGA ) spearheading for diagnosis and follow-up, an imaging tutorial. J Ophthalmic Inflamm Infect. 2024. Figure 5. PM
CI D: PMC11618284. License: CC BY.
ในภาพถ่าย
จอประสาทตา จะเห็นรอยโรคจุดขาวจางๆ ที่ขั้วหลัง
FA และ
ICGA แสดงรอยโรคจุดกระจาย และ
FAF แสดงสัญญาณผิดปกติ ทำให้เข้าใจผลการตรวจทางคลินิกของ
MEWDS ได้ด้วยภาพ
การมองเห็น ลดลงเฉียบพลันข้างเดียว ตาพร่า เห็นแสงวาบ เห็นจุดลอย ข้อบกพร่องของลานสายตา1) จุดบอด Mariotte ขยายใหญ่ จุดบอดกลาง ลานสายตาแคบลง1)
การแบนราบของแอมพลิจูดอย่างชัดเจนบริเวณจอประสาทตา ส่วนกลางใน ERG หรือ multifocal ERG ในระยะเฉียบพลัน1)
พบรอยโรคจุดสีซีดกระจายหลายจุดในชั้นลึกของจอประสาทตา จนถึง RPE บริเวณจากขั้วหลังถึงเส้นศูนย์สูตร 1) จุดสีขาวมีขนาด 100–200 ไมครอน ขนาดแตกต่างกัน และอาจรวมตัวกัน อาจพบหัวประสาทตาแดง เล็กน้อยและเซลล์ในวุ้นตา เล็กน้อย 1) การเปลี่ยนแปลงแบบเม็ดที่รอยบุ๋มจอตา (foveal granularity; ลักษณะเป็นเม็ดสีส้มถึงเหลือง) เป็นลักษณะที่ช่วยในการวินิจฉัยซึ่งยืนยันได้ด้วย FA V ใกล้รังสีอินฟราเรด พบได้ 74–96% ของผู้ป่วย และอาจเป็นลักษณะเดียวที่เหลืออยู่หลังจากจุดสีขาวหายไป 2) 5)
ผลตรวจทางคลินิกอื่นๆ ได้แก่:
ความบกพร่องของรูม่านตา ชนิด Relative Afferent Pupillary Defect (RAPD ) : พบผลบวกได้น้อยบวมของหัวประสาทตา : อาจมีน้ำใต้จอประสาทตา ชนิดเซรุ่มรอบหัวประสาทตาร่วมด้วยปลอกหุ้มหลอดเลือดดำจอตาและเลือดออกในจอตา : เป็นลักษณะที่พบได้น้อย
ลักษณะในระยะเฉียบพลัน
จุดขาวในอวัยวะภายในลูกตา : จุดสีขาวเทาซีดจำนวนมากกระจายจากขั้วหลังถึงเส้นศูนย์สูตร มีขนาดเล็กกว่าและกระจายกว้างกว่าจุดของ APMPPE 1)
การเปลี่ยนแปลงแบบเม็ดที่รอยบุ๋มจอตา : เรียกว่า foveal granularity ยืนยันด้วย FA V ใกล้รังสีอินฟราเรดและกล้องจุลทรรศน์ชนิดกรีด ปรากฏในระยะ active และหายไปเมื่อฟื้นตัว 2) 5)
FAF (การเรืองแสงเองของอวัยวะภายในลูกตา)1) 2)
OCT RPE หนาตัวเฉพาะที่ การรบกวนของเส้น IS/OS ในระยะ active มีประโยชน์ในการวินิจฉัย 2) 3)
ลักษณะในระยะสงบ
การหายไปของจุดขาว : จุดขาวหายไปภายในไม่กี่สัปดาห์ และการมองเห็น ดีขึ้น 1)
การฟื้นตัวของ ellipsoid zone : ellipsoid zone มักฟื้นตัวทีละน้อยใน OCT 2) 3) สัมพันธ์กับการมองเห็น ที่ดีขึ้น
การคงอยู่ของคอริโอแคปิลลาริส : ใน OCT -A การไหลเวียนเลือดในชั้นคอริโอแคปิลลาริสโดยทั่วไปยังคงอยู่ (มีรายงาน flow void ในบางกรณี) 4) แสดงถึงความแตกต่างทางพยาธิสรีรวิทยาจาก APMPPE
Q
"แสงแวววาว" (ภาพแสงหลอน) ที่ผู้ป่วย MEWDS รู้สึกคืออะไร?
A
ภาพแสงหลอนเชื่อว่าเกิดจากความผิดปกติของจอประสาทตา ชั้นนอกและบริเวณ ellipsoid (รอยต่อระหว่างส่วนในและส่วนนอกของเซลล์รับแสง ) เมื่อเซลล์รับแสง ทำงานไม่ถูกต้อง จะสร้างสัญญาณกระตุ้นแสงที่ผิดปกติ ทำให้ผู้ป่วยมองเห็นแสงที่ไม่มีอยู่จริง โดยปกติอาการนี้จะหายไปเมื่อโรคฟื้นตัว
ตำแหน่งหลักของ MEWDS คือจอประสาทตา ชั้นนอกและบริเวณ ellipsoid (IS/OS) ในขณะที่เส้นเลือดฝอยคอริโอแคปิลลาริส (choriocapillaris) โดยหลักการแล้วยังคงปกติ 2) แม้จะพบการเรืองแสงน้อยในระยะปลายของการตรวจ ICGA แต่มีข้อเสนอว่าสิ่งนี้เกิดจากความผิดปกติของเซลล์เยื่อบุผิวรงควัตถุจอประสาทตา (RPE ) ในการดูดซับเม็ดสีมากกว่าภาวะขาดเลือดของเส้นเลือดฝอยคอริโอแคปิลลาริส 2) ความผิดปกติของเส้นเลือดฝอยคอริโอแคปิลลาริส (จากการตรวจ ICGA ) ยังพบรอบขั้วประสาทตาโดยไม่มีจุดขาว และอาจกระจายกว้างกว่ารอยโรคที่มองเห็นได้ทางคลินิก 1)
ไม่ทราบสาเหตุ มีสมมติฐานเกี่ยวกับภูมิต้านตนเองหรือการติดเชื้อไวรัสเป็นตัวกระตุ้น
ปัจจัยนำ: อาการคล้ายไข้หวัด (ไข้หวัดใหญ่ คางทูม ฯลฯ) การใช้ยาคุมกำเนิดชนิดรับประทาน การฉีดวัคซีน การติดเชื้อทางเดินหายใจส่วนบน 1)
สายตาสั้น (โดยเฉพาะระดับปานกลางถึงรุนแรง)ในฐานะโรคหนึ่งในกลุ่ม AZOOR complex เชื่อว่าเกิดจากความโน้มเอียงทางพันธุกรรม (เช่น haplotype IL-10) ร่วมกับปัจจัยสิ่งแวดล้อม (ไวรัส วัคซีน ยา) 2) 7)
การฉีดวัคซีน : มีรายงานผู้ป่วยหลังฉีดวัคซีนป้องกันไวรัสตับอักเสบบี ไข้หวัดใหญ่ HPV เยื่อหุ้มสมองอักเสบ และวัคซีนโควิด-19 15, 11) ระยะเวลามัธยฐานตั้งแต่ฉีดวัคซีนจนถึงเริ่มมีอาการ MEWDS คือ 14 วัน (ช่วง 1–90 วัน)การติดเชื้อโควิด-19 : มีรายงานผู้ป่วย MEWDS หลายรายหลังติดเชื้อ SARS-CoV-2 และจำนวนรายงาน MEWDS เพิ่มขึ้นอย่างมีนัยสำคัญในช่วงการระบาดของโควิด-19 14) ระยะเวลาเริ่มมีอาการโดยเฉลี่ยหลังติดเชื้อคือ 29.6 วัน (ช่วง 0–70 วัน)
ในฐานะกลไกทางภูมิคุ้มกัน มีข้อเสนอว่า mRNA จากวัคซีนกระตุ้นอินเตอร์เฟียรอนชนิดที่ 1 (IFN-I) ผ่าน RIG-I ทำให้เกิดความผิดปกติของหน้าที่กั้นของเซลล์ RPE 15) นอกจากนี้ยังมีการสันนิษฐานเกี่ยวกับการเลียนแบบโมเลกุล (molecular mimicry) และการอักเสบผ่านสารเสริมฤทธิ์ (adjuvant) มีรายงานเบื้องต้นว่าความถี่ของ haplotype HLA-B51 ในผู้ป่วย MEWDS สูงกว่ากลุ่มปกติ 3.5 เท่า 12)
หากคุณรู้สึกว่าการมองเห็น ลดลงอย่างกะทันหัน มีความผิดปกติของลานสายตา หรือเห็นแสงวาบ หลังจากเป็นหวัดหรือมีอาการคล้ายไข้หวัดต่อเนื่อง โปรดไปพบจักษุแพทย์ทันที การตรวจพบ MEWDS ตั้งแต่เนิ่นๆ ช่วยให้พยากรณ์โรคดีขึ้น
การวินิจฉัย MEWDS ทำได้โดยอาศัยลักษณะเฉพาะของจอประสาทตา และการถ่ายภาพหลายรูปแบบ (multimodal imaging)
วิธีการตรวจ ลักษณะเฉพาะ FA จุดขาวแสดงการเรืองแสงมากเกิน (hyperfluorescence) แบบพวงหรีด (wreath-like) ตั้งแต่ระยะแรก และคงอยู่จนถึงระยะหลัง มีการรั่วของหัวประสาทตา 2) 6) ICGA จุดขาวแสดงการเรืองแสงน้อย (hypofluorescence) ในระยะหลัง บริเวณกว้างที่มีการเรืองแสงน้อยเมื่อเทียบกับลักษณะทางคลินิก จุดเรืองแสงน้อยยังปรากฏรอบหัวประสาทตาด้วย 1) 2) FAF (การเรืองแสงอัตโนมัติของจอประสาทตา )ในระยะเฉียบพลัน มีการเรืองแสงอัตโนมัติสูง มีทั้งการเรืองแสงน้อยและมากเกินปนกัน มีประโยชน์ในการวินิจฉัย 1) 2) SD-OCT ในระยะ active มีการรบกวนหรือหายไปของ ellipsoid zone อย่างชัดเจน และ RPE หนาขึ้นเฉพาะที่ 2) 3) OCT -Aการไหลเวียนเลือดของ choriocapillaris โดยหลักยังคงอยู่ (มีรายงาน flow void บางส่วน) 4) 8) คลื่นไฟฟ้าจอประสาทตา แบบหลายจุด ความกว้างของสัญญาณจอประสาทตา ส่วนกลางแบนราบ (ระยะเฉียบพลัน) กลับสู่ปกติเมื่อฟื้นตัว1) การวัดลานสายตา Goldmann จุดบอด Mariotte ขยายใหญ่ขึ้น และจุดบอดกลาง 1)
ลักษณะเฉพาะของ MEWDS คือจุดที่มีการเรืองแสงมากเกินไปตั้งแต่แรกเริ่มในการตรวจฟลูออเรสซีน แองจิโอกราฟี (FA ) ซึ่งเป็นจุดสำคัญในการแยกจาก APMPPE ใน APMPPE จะเกิดปรากฏการณ์กลับกัน: เรืองแสงน้อยในระยะแรก → เรืองแสงมากในระยะหลัง ในขณะที่ MEWDS จะมีการเรืองแสงมากต่อเนื่องตั้งแต่แรกเริ่ม2) 6) นอกจากนี้ ในการตรวจ OCT บริเวณ ellipsoid (เส้น IS/OS) จะไม่สม่ำเสมอในระยะ active และการดีขึ้นของความไม่สม่ำเสมอนี้พร้อมกับการฟื้นตัวของการมองเห็น เป็นสิ่งที่สำคัญในการทำความเข้าใจพยาธิสภาพ3) .
โรค จุดที่ใช้แยก APMPPE เป็นสองข้าง, คราบจุลินทรีย์ขนาดใหญ่, การกลับกันของการเรืองแสงใน FA (เรืองแสงน้อยระยะแรก → เรืองแสงมากระยะหลัง) AZOOR จอประสาทตา ปกติ, มีความผิดปกติของ ERG เท่านั้นAIBSE ความขุ่นสีเทาขาวรอบขั้วประสาทตา, จุดบอด Mariotte ขยายใหญ่ขึ้น AMN รอยโรคสีน้ำตาลแดงที่จอประสาทตา AAO R ความขุ่นสีเทาขาวเป็นวงในชั้นลึกของจอตา PIC หญิงสายตาสั้น ปานกลาง จุดเหลือง-ขาวเล็กที่ขั้วหลัง อัตราการเกิด CNV สูง มักเป็นสองตา จอตาอักเสบชนิด birdshot / คอรอยด์ อักเสบหลายจุด การอักเสบเรื้อรัง สองตา ซาร์คอยโดซิส / มะเร็งต่อมน้ำเหลืองในลูกตาภาวะแทรกซ้อนทั่วร่างกาย การอักเสบเรื้อรัง
Q
จะแยก MEWDS และ PIC อย่างไร?
A
MEWDS มักเป็นตาเดียวและชั่วคราว หายได้สมบูรณ์ ในขณะที่ PIC มักเป็นสองตา ทิ้งรอยแผลเป็นฝ่อ และมีอัตราการเกิดเส้นเลือดใหม่ในคอรอยด์ (CNV ) สูง (40-76%) ในการตรวจฟลูออเรสซีน แองจิโอกราฟี MEWDS แสดงการเรืองแสงมากเกินในช่วงต้น ในขณะที่ PIC แสดงการรั่วซึมในช่วงปลาย นอกจากนี้ ใน OCT -A ของ MEWDS คอริโอแคปิลลาริสมักถูกเก็บรักษาไว้ แต่ใน PIC อาจมีการเปลี่ยนแปลงที่รุนแรงกว่า1) .
เนื่องจากสามารถหายได้เองโดยไม่ต้องรักษาพิเศษ การสังเกตอาการจึงเป็นพื้นฐานสำหรับกรณีที่ไม่รุนแรง1) จุดขาวจะหายไปเองภายในไม่กี่สัปดาห์ และพยากรณ์โรคด้านการมองเห็น ดี เมื่อเวลาผ่านไป ERG จะสงบลงและกลับสู่ปกติ1) .
พิจารณาเฉพาะในกรณีที่การมองเห็น ลดลงอย่างมากหรือมีภาวะ papilledema ร่วมด้วยเท่านั้น
Prednisolone ชนิดรับประทาน : เริ่มต้นที่ 30 มก./วัน แล้วค่อยๆ ลดขนาดลง ใช้ระยะสั้นในกรณีที่การมองเห็น ลดลงอย่างมากหรือมี papilledemaยาเม็ด Carnaculin : อาจใช้ร่วมเพื่อปรับปรุงการไหลเวียนระดับจุลภาคเนื่องจากโรคนี้มีแนวโน้มที่จะหายได้เองตามธรรมชาติ ผู้ป่วยส่วนใหญ่จึงไม่จำเป็นต้องได้รับการรักษา1)
เมื่อเวลาผ่านไป ค่า ERG จะกลับมาเป็นปกติและคาดว่าการมองเห็น จะฟื้นตัว1)
จากการทบทวนผู้ป่วย MEWDS ที่เกี่ยวข้องกับ COVID-19 จำนวน 7 ราย พบว่า 5 ราย (71%) ได้รับการรักษาบางรูปแบบ ซึ่งบ่งชี้ว่าผู้ป่วยที่เกี่ยวข้องกับ COVID-19 อาจมีความรุนแรงมากกว่าเล็กน้อยเมื่อเทียบกับ MEWDS ที่เกิดจากไวรัสโดยทั่วไป14) มีรายงานกรณีที่การมองเห็น ฟื้นตัวไม่สมบูรณ์ ดังนั้นจึงจำเป็นต้องติดตามอย่างใกล้ชิดในผู้ป่วยที่เกี่ยวข้องกับ COVID-19
แม้ว่าการกลับเป็นซ้ำจะเกิดขึ้นน้อยกว่า 10% แต่มีการรายงานการใช้ cyclosporine ในกรณีเรื้อรังที่กลับเป็นซ้ำ2)
หากเกิดเส้นเลือดใหม่ในคอรอยด์ (CNV ) ให้พิจารณาฉีดยา anti-VEGF เข้าในน้ำวุ้นตา (bevacizumab, ranibizumab, aflibercept)1) แม้ว่า CNV จะพบได้น้อย แต่อาจทำให้พยากรณ์โรคทางสายตาไม่ดี ดังนั้นจึงต้องระมัดระวัง OCT -A มีประโยชน์ในการประเมินกิจกรรมของ CNV และช่วยในการตัดสินใจรักษาและประเมินประสิทธิภาพของการรักษาด้วย anti-VEGF8)
Q
การรักษาด้วยสเตียรอยด์ช่วยให้หายเร็วขึ้นหรือไม่?
A
โดยพื้นฐานแล้ว เนื่องจากโรคนี้มีแนวโน้มที่จะหายได้เองตามธรรมชาติ ผู้ป่วยส่วนใหญ่จึงไม่จำเป็นต้องได้รับการรักษา แนวทางการรักษาม่านตาอักเสบ (uveitis) ระบุว่า “การฟื้นตัวตามธรรมชาติโดยไม่ต้องรักษาพิเศษ” เป็นหลักการพื้นฐาน1) เฉพาะในกรณีรุนแรงที่มีการมองเห็น ลดลงอย่างมากหรือมี papilledema การรับประทานสเตียรอยด์ อาจช่วยให้ฟื้นตัวเร็วขึ้น
ตำแหน่งหลักของความเสียหายใน MEWDS คือจอประสาทตา ชั้นนอกและบริเวณ ellipsoid (รอยต่อระหว่างส่วนในและส่วนนอกของเซลล์รับแสง ) ในขณะที่เส้นเลือดฝอยคอรอยด์ โดยหลักการแล้วยังคง完好 2) นี่คือความแตกต่างทางพยาธิวิทยาที่สำคัญจาก APMPPE
ในการตรวจ OCT บริเวณ ellipsoid (รอยต่อระหว่างส่วนในและส่วนนอกของเซลล์รับแสง จอประสาทตา ) จะไม่สม่ำเสมอหรือหายไปในระยะ active มีรายงานว่าการมองเห็น ดีขึ้นเมื่อความผิดปกตินี้ดีขึ้น ซึ่งบ่งชี้ว่าลักษณะชั่วคราวและสามารถกลับคืนได้ของความเสียหายต่อจอประสาทตา ชั้นนอกเป็นแก่นของ MEWDS 3) ในช่วงไม่กี่ปีที่ผ่านมา การตรวจ en face swept-source OCT ทำให้เห็นการกระจายตัวของรอยโรคที่กว้างขึ้นซึ่งยากต่อการรับรู้ในการตรวจตัดขวางแบบดั้งเดิม 3)
แม้จะพบการเรืองแสงลดลงในระยะปลายของ ICGA แต่มีการชี้ให้เห็นว่าสิ่งนี้เกิดจากความผิดปกติในการดูดซึมเม็ดสีอันเนื่องมาจากความผิดปกติของ RPE ไม่ใช่จากภาวะขาดเลือดของเส้นเลือดฝอยคอรอยด์ 2) ในการตรวจ OCT -A การไหลเวียนเลือดของเส้นเลือดฝอยคอรอยด์ โดยหลักการแล้วยังคง完好 มีรายงาน flow void ชั่วคราวในบางกรณีเท่านั้น 4) 8) การศึกษาโดยใช้ swept-source OCT -A ยืนยันการคงไว้ (sparing) ของเส้นเลือดฝอยคอรอยด์ ใน MEWDS 4)
Foveal granularity ที่พบในการตรวจ FAF ด้วยแสงอินฟราเรดใกล้เป็นลักษณะเฉพาะที่สะท้อนถึงความเสียหายต่อชั้นเซลล์รับแสง ที่รอยบุ๋มจอประสาทตา 2) 5) สามารถยืนยันได้ในการถ่ายภาพหลายสี (การสะท้อนแสงอินฟราเรดใกล้และการสะท้อนแสงสีน้ำเงิน) และมีประโยชน์ในการวินิจฉัยระยะ active
มีการเสนอแนวคิดของ AZOOR complex ซึ่งรวม MEWDS , AZOOR , PIC และ MFC เข้าด้วยกันในกรอบเดียว และเชื่อว่าปัจจัยทางพันธุกรรม (เช่น IL-10 haplotype) ร่วมกับปัจจัยสิ่งแวดล้อมต่างๆ (การติดเชื้อไวรัส วัคซีน ยา) นำไปสู่การเกิดโรค 2) 7) Jampol และ Becker (2003) เสนอสมมติฐานว่าโรคเหล่านี้มีพื้นฐานมาจากกลไกการอักเสบ/ภูมิต้านตนเองทางพันธุกรรมร่วมกัน 7)
เนื้อหาต่อไปนี้ยังอยู่ในขั้นตอนการวิจัยและไม่ใช่การรักษามาตรฐานที่สามารถรับได้ในโรงพยาบาลทั่วไป เป็นข้อมูลอ้างอิงสำหรับผู้เชี่ยวชาญเกี่ยวกับความก้าวหน้าทางการแพทย์ในอนาคต
การประเมินการทำงานของคอริโอแคปิลลาริสด้วย OCT -A : มีรายงานการตรวจพบ flow void ชั่วคราวในคอริโอแคปิลลาริสโดยใช้ swept-source OCT -A และกำลังมีการประเมินบทบาทของแผ่นเส้นเลือดฝอยคอรอยด์ อีกครั้ง 4) 8) ในบางกรณี ยังพบการไหลเวียนเลือดในคอริโอแคปิลลาริสลดลง ซึ่งบ่งชี้ถึงความหลากหลายของพยาธิสภาพ 8) En face swept-source OCT : มีรายงานเพิ่มขึ้นเรื่อยๆ ในฐานะเครื่องมือวินิจฉัยใหม่สำหรับการมองเห็น รูปร่าง การกระจาย และขอบเขตภายในของรอยโรคสีขาวในสามมิติ 3) ความก้าวหน้าของแนวคิดสเปกตรัม AZOOR : งานวิจัยกำลังก้าวหน้าในการทำความเข้าใจ MEWDS , AZOOR , PIC , AMN , AIBSE และ AASR ในฐานะสเปกตรัมเดียวแบบบูรณาการ 2) 9) Zicarelli และคณะ (2020) เสนอการตีความใหม่เกี่ยวกับพยาธิกำเนิดของ MEWDS 9) การถ่ายภาพหลายสี : การพัฒนาเครื่องมือช่วยวินิจฉัยทางคลินิกโดยใช้การสะท้อนแสงอินฟราเรดใกล้และการสะท้อนแสงสีน้ำเงิน การประเมินความละเอียดของโฟเวียลแบบไม่รุกล้ำเป็นไปได้แล้ว 5) MEWDS หลังการติดเชื้อ/การฉีดวัคซีน COVID-19อัตราการกลับเป็นซ้ำและข้อมูลพยากรณ์โรคระยะยาว : การสะสมของการศึกษาติดตามผลระยะยาวขนาดใหญ่ยังคงรอคอยอยู่
Chen และคณะ (2024) ทบทวน 7 กรณีของ MEWDS ที่เกิดขึ้นหลังการติดเชื้อ COVID-19 รายงานอายุเฉลี่ย 38.4 ปี ผู้ป่วยหญิง 5 ราย และระยะเวลาเฉลี่ยจากการติดเชื้อถึงการเกิดโรค 29.6 วัน 14) สองกรณี (29%) เป็นสองตา ห้ากรณี (71%) ได้รับการรักษา ซึ่งบ่งชี้ว่ากรณีที่เกี่ยวข้องกับ COVID-19 อาจมีโอกาสสูงกว่าที่จะฟื้นฟูการมองเห็น ไม่สมบูรณ์และจำเป็นต้องได้รับการรักษามากกว่ากรณีทั่วไป
สำหรับ MEWDS ที่เกี่ยวข้องกับวัคซีน COVID-19 มีการทบทวนอย่างเป็นระบบใน 27 กรณี โดยมีอายุเฉลี่ย 34.1 ปี เพศหญิงเด่น และระยะเวลาเฉลี่ยจากการฉีดวัคซีนถึงการเกิดโรค 14.7 วัน 14) วัคซีน mRNA (Pfizer-BioNTech) พบบ่อยที่สุด
Ramirez Marquez และคณะ (2022) รายงานหญิงอายุ 17 ปีที่เกิด MEWDS หลังการฉีดวัคซีน HPV และวัคซีนไข้กาฬหลังแอ่นพร้อมกัน ต่อมามีการกลับเป็นซ้ำสองครั้งในตาอีกข้างหลังการติดเชื้อ COVID-19 และการฉีดวัคซีน BNT162b2 11)
Yasuda และคณะ (2022) รายงานหญิงชาวญี่ปุ่นอายุ 67 ปีที่เกิด MEWDS ในวันถัดจากวัคซีน mRNA BNT162b2 เข็มที่สอง 15) มีภาวะวุ้นตา อักเสบระดับปานกลาง การมองเห็น ลดลงเหลือ 0.2 แต่ฟื้นตัวเป็น 0.8 โดยไม่ต้องรักษา
Wiley และคณะ (2022) รายงานกรณีหญิงอายุ 17 ปีที่มีภาวะ papilledema ทวิข้างและรอยโรคสีขาวคล้าย MEWDS สองวันหลังได้รับวัคซีน SARS-CoV-2 การตรวจน้ำไขสันหลังพบความดันเปิด 55 cmH2O และจำนวนเม็ดเลือดขาว 48 เซลล์/μL ซึ่งเป็นกลุ่มอาการ uveomeningeal นี่เป็นรายงานแรกของการเกิดกลุ่มอาการ uveomeningeal ร่วมกับ MEWDS 16)
日本眼炎症学会・日本眼科学会. ぶどう膜炎診療ガイドライン(「14. MEWDS 」節、表3 MEWDS と鑑別すべき疾患). 日本眼科学会雑誌. 2019;123(6):635-696.
Testi I, Modugno RL, Pavesio C. Multimodal imaging supporting the pathophysiology of white dot syndromes. J Ophthalmic Inflamm Infect. 2021;11:32.
Pichi F, Srivastava SK, Chexal S, et al. En face swept-source optical coherence tomography and optical coherence tomography angiography of multiple evanescent white dot syndrome: new insights into pathogenesis. Retina. 2016;36(Suppl 1):S178-S188.
Yannuzzi NA, Swaminathan SS, Zheng F, et al. Swept-source OCT angiography shows sparing of the choriocapillaris in multiple evanescent white dot syndrome. Ophthalmic Surg Lasers Imaging Retina. 2017;48(1):69-74.
Mantovani A, Invernizzi A, Staurenghi G, Herbort CP Jr. Multimodal imaging of foveal granularity in multiple evanescent white dot syndrome. Ocul Immunol Inflamm. 2019;27(1):141-147.
Dell’omo R, Wong R, Marino M, Konstantopoulou K, Pavesio C. Relationship between fluorescein angiography and indocyanine green angiography findings in multiple evanescent white dot syndrome. Br J Ophthalmol. 2010;94(1):59-63.
Jampol LM, Becker KG. White spot syndromes of the retina: a hypothesis based on the common genetic hypothesis of autoimmune/inflammatory disease. Am J Ophthalmol. 2003;135(3):376-379.
Khochtali S, Dridi T, Abroug N, et al. Swept-source optical coherence tomography angiography shows choriocapillaris flow reduction in multiple evanescent white dot syndrome. J Curr Ophthalmol. 2020;32(2):211-215.
Zicarelli F, Mantovani A, Preziosa C, Staurenghi G. Multiple evanescent white dot syndrome: a new interpretation. Ocul Immunol Inflamm. 2020;28(6):862-870.
Wang L, Lankry P, Rabinovitch D, et al. An elderly man with atypical multiple evanescent white dot syndrome. Case Rep Ophthalmol. 2022;13:892-896.
Ramirez Marquez E, Ayala Rodríguez SC, Rivera L, et al. Contralateral recurrences of post-vaccination multiple evanescent white dot syndrome. Cureus. 2022;14(12):e32300.
Smeller L, Toth-Molnar E, Sohar N. White dot syndrome report in a SARS-CoV-2 patient. Case Rep Ophthalmol. 2022;13:744-750.
Shepherd EA, Herst BS, Parlitsis GJ, et al. Multiple evanescent white-dot syndrome in a 9-year-old girl. J Vitreoretinal Dis. 2022;6(6):470-473.
Chen N, Mandell M, Arjmand P. Multimodal imaging findings of multiple evanescent white dot syndrome in COVID-19 patients. IDCases. 2024;38:e02110.
Yasuda E, Matsumiya W, Maeda Y, et al. Multiple evanescent white dot syndrome following BNT162b2 mRNA COVID-19 vaccination. Am J Ophthalmol Case Rep. 2022;26:101532.
Wiley ZC, Pakravan M, Charoenkijkajorn C, et al. Uveomeningeal syndrome presenting with bilateral optic disc edema and multiple evanescent white dots syndrome (MEWDS ). Am J Ophthalmol Case Rep. 2022;26:101538.
ถาม AI เกี่ยวกับบทความนี้
คัดลอกข้อความบทความแล้ววางในผู้ช่วย AI ที่คุณต้องการใช้
เปิดผู้ช่วย AI ด้านล่าง แล้ววางข้อความที่คัดลอกลงในช่องแชต