idiopathic multifocal choroiditis (IMFC ) เป็นโรคเรื้อรังสองข้างที่มีรอยโรคอักเสบหลายจุดในระดับ retinal pigment epithelium และ choroidal capillaries
พบมากในหญิงผิวขาว อายุเริ่มต้นเฉลี่ย 30 ปี ผู้ป่วยส่วนใหญ่มีสายตาสั้น
มีลักษณะเด่นคือ vitritis ซึ่งเป็นจุดแตกต่างจาก presumed ocular histoplasmosis syndrome (POHS )
choroidal neovascularization (CNV ) เกิดขึ้นในผู้ป่วยถึง 60% และเป็นสาเหตุสำคัญที่สุดของการสูญเสียการมองเห็น
เป็นการวินิจฉัยโดยการแยกโรค ต้องแยกจากโรคติดเชื้อ โรคร้าย และโรคทางระบบ
ผู้ป่วยส่วนใหญ่มีการพยากรณ์โรคทางสายตาที่ดี แต่ CNV และการเกิดแผลเป็นอาจทำให้การพยากรณ์โรคทางสายตาไม่ดี
idiopathic multifocal choroiditis (IMFC ) เป็นโรคอักเสบที่เกิดขึ้นเองโดยไม่ทราบสาเหตุ โดยมีรอยโรคหลายจุดในเนื้อเยื่อจอประสาทตา และคอรอยด์ มีการอักเสบเกิดขึ้นซ้ำๆ เป็นสองข้างพร้อมกันหรือไม่พร้อมกัน
ในปี 1984 Deutsch และ Tessler รายงานผู้ป่วย 28 รายในชื่อ “pseudo-POHS ” ในปี 1986 Morgan และ Shatz บรรยายผู้ป่วย 11 รายในชื่อ “recurrent multifocal choroiditis” และชี้ให้เห็น vitritis เป็นลักษณะที่ไม่พบในผู้ป่วย POHS IMFC เป็นโรคที่แตกต่างจาก PIC (punctate inner choroidopathy), multifocal choroiditis with panuveitis (MFCwP) และ progressive subretinal fibrosis and uveitis syndrome
ทั้ง MFC และ PIC เป็นชนิดย่อยของ white dot syndromes (WDS ) และอยู่ในกลุ่มโรคอักเสบที่มีผลต่อจอประสาทตา ชั้นนอก choroidal capillaries และคอรอยด์ เป็นหลัก 1) มีข้อเสนอว่า MFC และ PIC อาจเป็นสเปกตรัมของโรคเดียวกัน 1)
Q
POHS และ IMFC แตกต่างกันอย่างไร?
A
ความแตกต่างที่สำคัญที่สุดคือการมีหรือไม่มี vitritis POHS ไม่มี vitritis ในขณะที่ IMFC มักมี vitritis ในตาข้างเดียวหรือทั้งสองข้าง นอกจากนี้ยังอาจพบการอักเสบของช่องหน้าตาเล็กน้อยใน IMFC
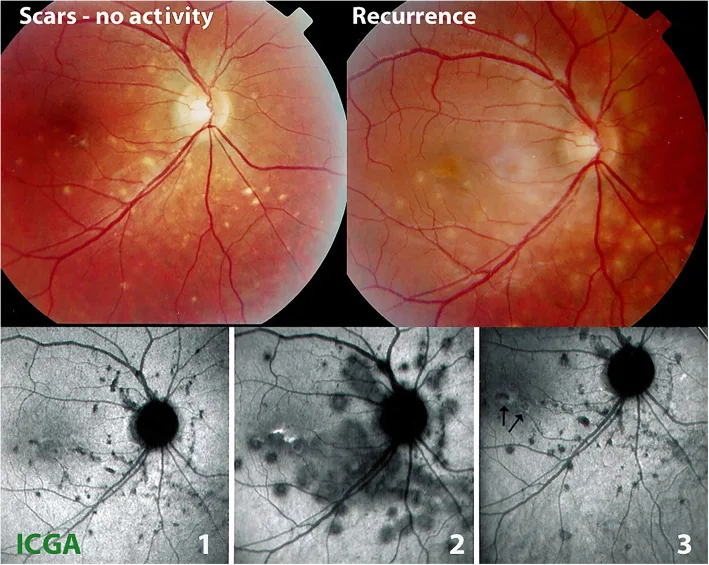
ภาพถ่ายจอตาและภาพ ICGA ของ multifocal choroiditis Papasavvas I, et al. Idiopathic multifocal choroiditis (MFC): aggressive and prolonged therapy with multiple immunosuppressive agents is needed to halt the progression of active disease. An offbeat review and a case series. J Ophthalmic Inflamm Infect. 2022. Figure 2. PM
CI D: PMC8743334. License: CC BY.
ในภาพถ่ายจอตาของ multifocal choroiditis (MFC) (แถวบน) จะเห็นรอยโรคสีเหลืองคล้ายถูกเจาะในระยะสงบทางซ้าย และรอยโรคบวมน้ำใหม่เมื่อกลับเป็นซ้ำทางขวา ในภาพ
ICGA แถวล่าง แสดงระยะสงบ (1) ระยะ active (2) และหลังการรักษา (3) ซึ่งสอดคล้องกับรอยโรค choroidal atrophy ที่กล่าวถึงในหัวข้อ “2. อาการหลักและผลการตรวจทางคลินิก”
อาการเห็นจุดลอย (Floaters) : เกิดจากภาวะวุ้นตา อักเสบ (vitritis) เป็นหนึ่งในอาการเริ่มแรกที่พบบ่อยที่สุดสายตาลดลง / มองเห็นไม่ชัด : เนื่องจากจอประสาทตา บวมน้ำ (macular edema), หลอดเลือดผิดปกติใต้จอตา (choroidal neovascularization) หรือรอยโรคขยายไปถึงจุดรับภาพชัด (fovea)เห็นแสงวาบ (Photopsia) : เกิดจากการกระตุ้นของรอยโรคอักเสบที่ยังทำงานอยู่ภาพบิดเบี้ยว (Metamorphopsia)การมองเห็น ผิดรูปเนื่องจากรอยโรคหรืออาการบวมน้ำที่จอประสาทตา ส่วนกลางจุดบอด (Scotoma) : การสูญเสียลานสายตาที่สอดคล้องกับรอยโรคอักเสบกลัวแสง / รู้สึกไม่สบายตา : เปลี่ยนแปลงตามระดับของการอักเสบ
รอยโรคแบ่งออกเป็น 4 ประเภท: รอยโรคอักเสบที่ยังทำงานอยู่, รอยโรคอักเสบที่ไม่ทำงาน, หลอดเลือดผิดปกติใต้จอตาชนิดทุติยภูมิที่ยังทำงานอยู่, และหลอดเลือดผิดปกติใต้จอตาชนิดทุติยภูมิที่ไม่ทำงาน
รอยโรคที่ยังทำงานอยู่
สี : รอยโรคสีเหลืองถึงเทา ขอบเขตไม่ชัดเจน ร่วมกับจอประสาทตา บวมน้ำ
ขนาด : ตั้งแต่ 45 ถึง 350 ไมครอน กระจายหรือรวมกลุ่มกันที่ขั้วหลังและบริเวณรอบนอก
อาการร่วม : อาจมีของเหลวใต้จอประสาทตา , หัวประสาทตาบวมและคั่ง, จอประสาทตา ส่วนกลางบวมน้ำแบบถุงน้ำ (cystoid macular edema), และหลอดเลือดผิดปกติใต้จอตา
รอยโรคที่ไม่ทำงาน
สี : เทา ขอบเขตชัดเจน พบพังผืดแผลเป็นและการสะสมของเม็ดสี
ลักษณะทางสัณฐานวิทยา : พบเป็นรอยโรคของเยื่อบุผิวเม็ดสีจอประสาทตา ที่ฝ่อ ลักษณะเป็นรูพรุน (punched-out) และเปลี่ยนสี
การพยากรณ์โรค : หากรอยโรคกลายเป็นแผลเป็น การฟื้นฟูการมองเห็น อาจทำได้ยาก
ภาวะแทรกซ้อนอื่นๆ (อาการบวมน้ำที่จุดรับภาพชนิดซิสตอยด์เกิดขึ้น 14–41%):
ต้อหิน ฝ่อของเส้นประสาทตา ฝ่อของจุดรับภาพ
แผลเป็นใต้จอประสาทตา ที่ลุกลาม
ไม่ทราบสาเหตุของ IMFC มีสมมติฐานว่าการติดเชื้อก่อนหน้านี้กระตุ้นการตอบสนองทางภูมิคุ้มกัน แต่ยังไม่มีการระบุเชื้อก่อโรคที่จำเพาะ
ลักษณะทางระบาดวิทยา:
พบได้บ่อยในหญิงผิวขาว
อายุเฉลี่ยเมื่อเริ่มมีอาการ 30 ปี (ช่วง: 6–69 ปี)
ผู้ป่วยส่วนใหญ่มีสายตาสั้น
เกิดในบุคคลที่มีสุขภาพดีโดยไม่มีโรคทางระบบหรือโรคตาที่ทราบ
ความโน้มเอียงทางพันธุกรรม:
โรคคอริโอเรตินอักเสบหลายจุดไม่ทราบสาเหตุสัมพันธ์กับแฮพลโลไทป์ของ IL-10 และปัจจัยเนื้อร้ายของเนื้องอก (TNF )
สมมติฐานทางพยาธิสรีรวิทยา:
รอยโรคอักเสบเริ่มต้นที่ระดับเยื่อบุผิวรงควัตถุจอตาและเส้นเลือดฝอยคอรอยด์ แอนติเจนจากภายนอกอาจทำให้เกิดการกระตุ้นแอนติเจนที่เซลล์รับแสง จอตาและเยื่อบุผิวรงควัตถุจอตา ซึ่งอาจทำลายความสมบูรณ์ของเยื่อบรูค สิ่งนี้สร้างช่องว่างให้เกิดเยื่อหุ้มเส้นเลือดใหม่คอรอยด์ ซึ่งอาจเกิดขึ้นได้ในผู้ป่วยถึง 60%
ในปัจจุบันเนื่องจากยังไม่ทราบสาเหตุที่แน่ชัด จึงไม่มีวิธีการป้องกันที่แนะนำ หากมีอาการ (จุดลอยเพิ่มขึ้นอย่างกะทันหัน การมองเห็น ลดลง มองเห็นบิดเบี้ยว) ควรไปพบจักษุแพทย์แต่เนิ่นๆ การตรวจตาเป็นประจำช่วยในการตรวจพบภาวะแทรกซ้อนตั้งแต่ระยะแรก
คอรอยด์ อักเสบหลายจุดชนิดไม่ทราบสาเหตุเป็นการวินิจฉัยทางคลินิกและการวินิจฉัยโดยการแยกโรค จำเป็นต้องแยกโรคติดเชื้อ โรคร้าย และโรคทางระบบ
การตรวจ ผลการตรวจรอยโรคที่ยังทำงาน ผลการตรวจรอยโรคที่ไม่ทำงาน การถ่ายภาพหลอดเลือดด้วยฟลูออเรสซีน (FA ) การเรืองแสงมากเกินไประยะแรก → การย้อมสีระยะหลัง การเรืองแสงมากเกินไปจากช่องว่างหน้าต่าง การถ่ายภาพหลอดเลือดด้วยอินโดไซยานีนกรีน (ICG) การเรืองแสงน้อยระยะแรกถึงระยะกลาง จุดเรืองแสงน้อยในทุกเฟส การเรืองแสงเองของจอตา รอยโรคที่มีการเรืองแสงเองสูง (รอบขั้วประสาทตา, ขั้วหลัง) รอยโรคฝ่อที่มีการเรืองแสงเองต่ำ
ผลการตรวจด้วยเครื่องเอกซเรย์การเชื่อมโยงกันด้วยแสง (OCT ):
รอยโรคที่ยังทำงานอยู่: การยกตัวของเยื่อบุผิวรงควัตถุจอตาจากการสะสมของสารใต้เยื่อบุผิวรงควัตถุจอตา1) .
EDI-OCT : คอรอยด์หนา ขึ้นใต้รอยโรคที่ยังทำงานอยู่
การมีของเหลวใต้จอตาหรือใต้เยื่อบุผิวรงควัตถุจอตาบ่งชี้ถึงการเกิดเส้นเลือดใหม่ในคอรอยด์
OCT angiography (OCT -A): บริเวณที่มีการไหลเวียนเลือดลดลงในระดับเส้นเลือดฝอยคอรอยด์ (สอดคล้องกับรอยโรคอักเสบที่ยังทำงานอยู่)1) .
ผลการตรวจด้วยการถ่ายภาพหลอดเลือดด้วยฟลูออเรสซีน :
ในรอยโรคอักเสบเฉียบพลัน จะมีการย้อมสีในช่วงปลาย และเมื่อสงสัยว่ามีเส้นเลือดใหม่ในคอรอยด์ จะประเมินรูปแบบการรั่วร่วมกับผล OCT 1) .
ติดเชื้อ: POHS , ซิฟิลิส, วัณโรค, ทอกโซพลาสโมซิส, ไวรัสเวสต์ไนล์, จอตาอักเสบจากนิวโมซิสติส
ไม่ติดเชื้อ: ซาร์คอยโดซิส , PIC (โรคคอรอยด์ อักเสบแบบจุดภายใน), จอตาคอรอยด์ อักเสบแบบ birdshot, โรคเยื่อบุผิวรงควัตถุจอตาอักเสบแบบแผ่นหลายจุดหลังเฉียบพลัน
ร้ายแรง: มะเร็งต่อมน้ำเหลือง, การแพร่กระจาย
การตรวจทางคลินิกพื้นฐาน: การนับเม็ดเลือดอย่างสมบูรณ์, ชุดการตรวจเมแทบอลิกครบถ้วน, เอนไซม์แปลงแองจิโอเทนซิน, เอกซเรย์ทรวงอก, การตรวจซิฟิลิส, การตรวจ Quantiferon TB Gold
ในพื้นที่ที่มีวัณโรคระบาด (เช่น อินเดีย) มากถึง 40% ของผู้ป่วยคอรอยด์ อักเสบหลายจุดอาจเกี่ยวข้องกับวัณโรคตา2) และสามารถสังเกตได้เป็นรอยโรคอักเสบใต้เยื่อบุผิวรงควัตถุจอตาใน OCT 2) .
Q
จะแยกภาวะคอรอยด์อักเสบหลายจุดชนิดไม่ทราบสาเหตุจากวัณโรคได้อย่างไร?
A
การถ่ายภาพหลายรูปแบบมีประโยชน์ในการวินิจฉัยแยกโรค ในคอรอยด์ อักเสบหลายจุดจากวัณโรค การตรวจด้วยเครื่องเอกซเรย์การเชื่อมโยงกันด้วยแสงอาจพบการฉีกขาดของเยื่อลิมิตติ้งภายนอกหรือการสูญเสียเฉพาะที่ของโซนรูปไข่ในรอยโรคอักเสบใต้เยื่อบุผิวเม็ดสีจอประสาทตา 2) การประเมินทำได้โดยการรวมการทดสอบ QuantiFERON TB Gold และการถ่ายภาพวินิจฉัย
เลือกการรักษาตามระดับการอักเสบ รอยโรคที่ยังทำงาน ภาวะแทรกซ้อน และการมองเห็น ลดลง ภาวะจอประสาทตา บวมน้ำชนิดซีสตอยด์ ภาวะวุ้นตา อักเสบหนาแน่น หรือการเกิดเยื่อใหม่ของหลอดเลือดคอรอยด์ เป็นข้อบ่งชี้ในการรักษา
สเตียรอยด์ ชนิดรับประทาน:
สเตียรอยด์ เฉพาะที่:
ไตรแอมซิโนโลน อะซีโทไนด์ (Kenacort-A):การปลูกฝังเดกซาเมทาโซนในวุ้นตา (Ozurdex ®): ข้อบ่งใช้สำหรับม่านตาอักเสบ ชนิดไม่ติดเชื้อส่วนหลัง ระยะเวลาออกฤทธิ์ 3-4 เดือน ต้องวัดความดันลูกตา ภายใน 30 นาทีหลังฉีด และตรวจด้วยเครื่องกรีดหลอดไฟหลังจาก 2-7 วันการปลูกฝังฟลูโอซิโนโลน อะซีโทไนด์ ขนาดเล็ก (Iluvien ®): ปล่อยสเตียรอยด์ ขนาดต่ำอย่างต่อเนื่องนานสูงสุด 3 ปี
สเตียรอยด์
ผู้ป่วยประมาณ 35% ที่ใช้สเตียรอยด์ ในลูกตามีความดันลูกตา สูงขึ้นซึ่งน่ากังวล จำเป็นต้องติดตามความดันลูกตา ที่สูงขึ้น ต้อกระจก และเยื่อบุลูกตาอักเสบเป็นประจำ ภาวะแทรกซ้อนอื่นๆ ได้แก่ หนังตาตก และต้อกระจก
ในกรณีรุนแรงหรือดื้อต่อการรักษา ให้พิจารณายาปรับภูมิคุ้มกัน เช่น ยาต้านเมตาบอไลต์ ยาชีววัตถุ และยาที่ยับยั้งทีเซลล์
การสำรวจโดยกลุ่มวิจัยนานาชาติรายงานว่ายาปรับภูมิคุ้มกัน เช่น เมโธเทรกเซตและอะดาลิมูแมบ มักใช้สำหรับโรคในสเปกตรัมคอรอยด์ อักเสบหลายจุด-PIC 3)
ใช้การรักษาด้วยยาต้าน VEGF ชนิดฉีดเข้าน้ำวุ้นตา สำหรับหลอดเลือดจอประสาทตา เจริญผิดปกติที่ยังทำงานอยู่ และจอประสาทตา บวมน้ำ
รอยโรคอักเสบสันนิษฐานว่าเริ่มต้นจากระดับเยื่อบุผิวรับแสงและเส้นเลือดฝอยคอรอยด์ และการกระตุ้นแอนติเจนเกิดขึ้นที่เยื่อบุผิวรับแสงโดยแอนติเจนจากภายนอก
ทั้งโรคคอรอยด์อักเสบหลายจุดไม่ทราบสาเหตุ และโรคคอรอยด์ จุดชั้นใน เกี่ยวข้องกับจอประสาทตา ชั้นนอก เส้นเลือดฝอยคอรอยด์ และคอรอยด์ และอาจเป็นสเปกตรัมของโรคเดียวกัน 1) คอรอยด์ อักเสบหลายจุดเป็นโรคอักเสบเรื้อรัง เป็นสองข้าง และเป็นซ้ำ โดยมีรอยโรคส่วนหลังร่วมกับม่านตาอักเสบ ส่วนหน้าและวุ้นตา อักเสบ ในขณะที่โรคคอรอยด์ จุดชั้นในแตกต่างตรงที่ไม่มีวุ้นตา อักเสบหรือการอักเสบของส่วนหน้า 1)
ในการตรวจ OCT angiography พบว่าบริเวณที่มีการไหลเวียนเลือดลดลงอย่างชัดเจนในระดับเส้นเลือดฝอยคอรอยด์ สอดคล้องกับรอยโรคอักเสบที่ยังทำงานอยู่ ซึ่งสนับสนุนว่าการเปลี่ยนแปลงของจอประสาทตา ชั้นนอกอาจเป็นการเปลี่ยนแปลงทุติยภูมิจากการมีส่วนร่วมของคอรอยด์ ปฐมภูมิ 1)
การอักเสบทำให้ความสมบูรณ์ของเยื่อบรูชเสียหาย ซึ่งเป็นพื้นฐานสำหรับการเกิดเยื่อหลอดเลือดใหม่คอรอยด์ ในโรคคอรอยด์อักเสบหลายจุดไม่ทราบสาเหตุ หลอดเลือดใหม่คอรอยด์ สามารถเกิดขึ้นได้ถึง 60% ของผู้ป่วย
ปัจจัยทางพันธุกรรมแสดงความสัมพันธ์กับแฮปโลไทป์ของ IL-10 และ tumor necrosis factor แต่กลไกที่แน่ชัดยังไม่ทราบ
เนื้อหาต่อไปนี้อยู่ในระยะวิจัยหรือการทดลองทางคลินิก และไม่ใช่การรักษามาตรฐานที่ได้รับในโรงพยาบาลทั่วไป เป็นข้อมูลอ้างอิงสำหรับผู้เชี่ยวชาญเกี่ยวกับความก้าวหน้าทางการแพทย์ในอนาคต
OCT angiography แสดงการไหลเวียนเลือดที่ลดลงอย่างชัดเจนในเส้นเลือดฝอยคอรอยด์ ของรอยโรคคอรอยด์ จุดชั้นในและคอรอยด์ อักเสบหลายจุด ซึ่งสอดคล้องกับรอยโรคอักเสบที่ยังทำงานอยู่ 1) นอกจากนี้ยังใช้ในการติดตามการเปลี่ยนแปลงของหลอดเลือดคอรอยด์ หลังการรักษา
OCT angiography ได้รับการพิสูจน์แล้วว่าสามารถแสดงบริเวณที่มีการไหลเวียนเลือดลดลงในเส้นเลือดฝอยคอรอยด์ และจับคู่กับรอยนูนของเยื่อบุผิวรับแสงบน OCT และจุดเรืองแสงน้อยในการตรวจ indocyanine green angiography ซึ่งช่วยให้เข้าใจพยาธิสรีรวิทยาได้ลึกซึ้งยิ่งขึ้น 1)
การวินิจฉัยด้วยภาพหลายรูปแบบได้แสดงแนวคิดในการพิจารณา choroiditis หลายจุดร่วมกับ panuveitis และ choroidopathy punctata ภายในเป็นสเปกตรัมเดียวกัน การจำแนกชนิดย่อยของโรคที่แม่นยำยิ่งขึ้นและการพัฒนาการรักษาเฉพาะบุคคลกำลังดำเนินไป 1)
Testi I, Modugno RL, Pavesio C. Multimodal imaging supporting the pathophysiology of white dot syndromes. J Ophthalmic Inflamm Infect. 2021;11:32.
Kaza H, Gala JM, Rani PK. Subfoveal retinal pigment epithelium inflammatory lesion presenting as a sign of reactivation of tubercular multifocal choroiditis. BMJ Case Rep. 2021;14:e240280.
Branford JA, et al. Practice patterns of systemic immunomodulatory drug treatment for non-infectious uveitis: an international study. Br J Ophthalmol. 2025;109:482-489.