活动性病变

特发性多灶性脉络膜炎(IMFC)
一目了然的要点
Section titled “一目了然的要点”1. 什么是特发性多灶性脉络膜炎?
Section titled “1. 什么是特发性多灶性脉络膜炎?”特发性多灶性脉络膜炎(IMFC)是一种自发性炎性疾病,表现为视网膜和脉络膜出现多个病变。炎症反复发作,可双眼同时或先后发病。
1984年,Deutsch和Tessler报告了28例“假性POHS”。1986年,Morgan和Shatz描述了11例“复发性多灶性脉络膜炎”,指出玻璃体炎症是POHS患者所没有的特征。IMFC是一种独立的疾病,需与PIC(点状内层脉络膜病变)、伴全葡萄膜炎的多灶性脉络膜炎(MFCwP)以及进行性视网膜下纤维化和葡萄膜炎综合征相鉴别。
MFC和PIC都是白点综合征(WDS)的亚型,属于主要累及外层视网膜、脉络膜毛细血管和脉络膜的炎性疾病群1)。有学者认为MFC和PIC可能是同一疾病谱的不同表现1)。
主要区别在于有无玻璃体炎。POHS不伴有玻璃体炎,而IMFC通常单眼或双眼出现玻璃体炎。此外,IMFC有时可见轻度前房炎症。
2. 主要症状和临床所见
Section titled “2. 主要症状和临床所见”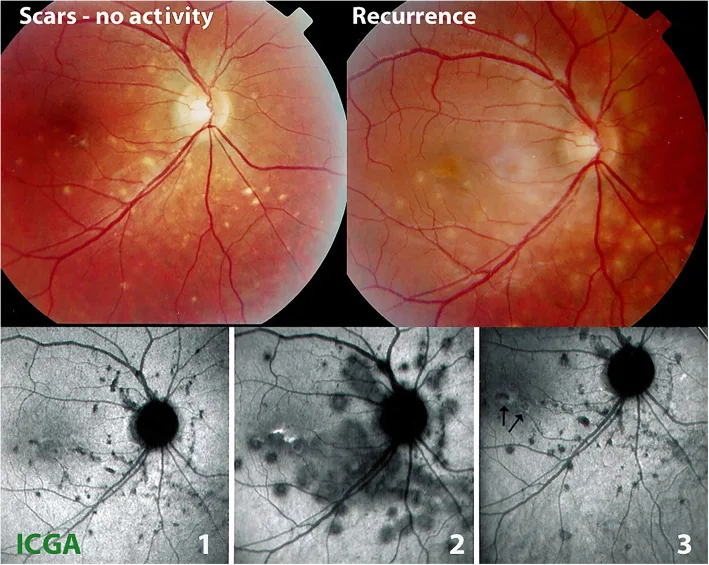
- 飞蚊症:由玻璃体炎引起。是最常见的初始症状之一。
- 视力下降/视物模糊:由于黄斑水肿、脉络膜新生血管或病变累及中心凹所致。
- 闪光感:由活动性炎症病变刺激引起。
- 视物变形:黄斑部病变或水肿导致的扭曲视觉。
- 暗点:与炎症病变相对应的视野缺损。
- 畏光/眼部不适:随炎症程度而变化。
病变分为四种类型:活动性炎症病变、非活动性炎症病变、继发性活动性脉络膜新生血管、继发性非活动性脉络膜新生血管。
非活动性病变
颜色:灰色,边界清晰。可见瘢痕纤维化和色素沉着。
形态:表现为萎缩性、打孔状(punched-out)变色的视网膜色素上皮病变。
预后:病变瘢痕化后视力恢复可能变得困难。
其他并发症(14–41%发生黄斑囊样水肿):
- 青光眼
- 视神经萎缩
- 黄斑萎缩
- 进行性视网膜下瘢痕
3. 病因与风险因素
Section titled “3. 病因与风险因素”IMFC的病因尚不明确。有假说认为先前的感染会刺激免疫反应,但尚未确定特定病原体。
流行病学特征:
- 多见于白人女性。
- 发病平均年龄30岁(范围:6–69岁)。
- 大多数患者有近视。
- 影响无已知全身或眼部疾病的健康个体。
遗传易感性: 特发性多灶性脉络膜炎与IL-10和肿瘤坏死因子(TNF)的单倍型相关。
病理生理假说: 炎症病变始于视网膜色素上皮和脉络膜毛细血管层。外来抗原可能导致光感受器和视网膜色素上皮发生抗原致敏,从而可能损害布鲁赫膜的完整性。这为脉络膜新生血管膜的形成创造了空间,多达60%的患者可能出现脉络膜新生血管。
4. 诊断与检查方法
Section titled “4. 诊断与检查方法”特发性多灶性脉络膜炎是一种临床诊断,属于排除性诊断。必须排除感染性、恶性及全身性疾病。
多模态影像学检查
Section titled “多模态影像学检查”| 检查 | 活动性病变表现 | 非活动性病变表现 |
|---|---|---|
| 荧光素眼底血管造影(FA) | 早期强荧光→晚期染色 | 窗样缺损导致的强荧光 |
| 吲哚青绿血管造影(ICG) | 早期至中期低荧光 | 各期均可见低荧光斑点 |
| 眼底自发荧光 | 高自发荧光病灶(视盘周围、后极部) | 低自发荧光的萎缩性病灶 |
光学相干断层扫描(OCT)表现:
- 活动性病变:视网膜色素上皮下物质沉积导致视网膜色素上皮隆起1)。
- EDI-OCT:活动性病变下方的脉络膜增厚。
- 视网膜下或视网膜色素上皮下液体的存在提示脉络膜新生血管。
- OCT血管成像(OCT-A):脉络膜毛细血管水平的血流减少区域(对应活动性炎症病变)1)。
荧光素眼底血管造影表现: 急性炎症病变表现为晚期染色;若怀疑脉络膜新生血管,需结合OCT表现评估渗漏模式1)。
感染性: POHS、梅毒、结核、弓形虫病、西尼罗病毒、肺孢子菌脉络膜炎
非感染性: 结节病、PIC(点状内层脉络膜病变)、鸟枪弹样视网膜脉络膜病变、急性后极部多发性鳞状色素上皮病变
恶性: 淋巴瘤、转移
基本临床检查: 全血细胞计数、综合代谢面板、血管紧张素转换酶、胸部X线、梅毒检测、QuantiFERON-TB Gold
在结核流行地区(如印度),多达40%的多灶性脉络膜炎可能与眼结核相关2),并且在光学相干断层扫描上可观察到视网膜色素上皮下的炎性病变2)。
多模态影像学检查有助于鉴别。在结核性多灶性脉络膜炎中,光学相干断层扫描可能显示视网膜色素上皮下炎症病变处外界膜断裂和椭圆体带局灶性消失2)。需结合QuantiFERON-TB Gold检测和影像学检查进行评估。
5. 标准治疗
Section titled “5. 标准治疗”根据炎症程度、活动性病变、并发症和视力损害选择治疗。治疗适应症包括黄斑囊样水肿、浓密玻璃体炎或脉络膜新生血管膜。
口服类固醇: 一线治疗。从高剂量到中剂量开始,根据炎症消退情况逐渐减量。
局部类固醇:
- 曲安奈德(Kenacort-A): 筋膜下或眼内注射。作用持续2-3个月。
- 地塞米松玻璃体内植入剂(Ozurdex®): 适用于后段非感染性葡萄膜炎。作用持续3-4个月。给药后30分钟内需测量眼压,2-7天后进行裂隙灯检查。
- 氟轻松微植入剂(Iluvien®): 持续释放低剂量类固醇,最长可达3年。
免疫调节治疗
Section titled “免疫调节治疗”对于重症或难治性病例,可考虑使用抗代谢药、生物制剂或T细胞抑制剂等免疫调节剂。
一项国际研究小组调查显示,对于多灶性脉络膜炎-PIC谱系疾病,甲氨蝶呤和阿达木单抗等免疫调节剂被频繁使用3)。
抗VEGF疗法
Section titled “抗VEGF疗法”对于活动性脉络膜新生血管和黄斑水肿,使用玻璃体内抗VEGF疗法。
6. 病理生理学与详细发病机制
Section titled “6. 病理生理学与详细发病机制”炎症病变始于视网膜色素上皮和脉络膜毛细血管水平,假设外来抗原在视网膜色素上皮引起抗原致敏。
特发性多灶性脉络膜炎和点状内层脉络膜病变均涉及外层视网膜、脉络膜毛细血管和脉络膜,可能是同一疾病谱 1)。多灶性脉络膜炎是一种慢性、双侧、复发性炎症性疾病,特征为伴有前葡萄膜炎和玻璃体炎的后部病变,而点状内层脉络膜病变则无玻璃体炎和前节炎症表现 1)。
OCT血管造影显示脉络膜毛细血管水平的明确血流减少区域与活动性炎症病变相对应,支持外层视网膜改变是原发性脉络膜受累的继发性变化的可能性 1)。
炎症破坏Bruch膜的完整性,这成为脉络膜新生血管膜发生的立足点。在特发性多灶性脉络膜炎中,多达60%的患者可能发生脉络膜新生血管。
遗传因素方面,已显示与IL-10和肿瘤坏死因子的单倍型相关,但确切机制仍不清楚。
7. 最新研究与未来展望(研究阶段报告)
Section titled “7. 最新研究与未来展望(研究阶段报告)”OCT血管造影评估脉络膜毛细血管
Section titled “OCT血管造影评估脉络膜毛细血管”OCT血管造影显示点状内层脉络膜病变和多灶性脉络膜炎病变的脉络膜毛细血管中明确的血流减少,与活动性炎症病变相对应 1)。它也用于监测治疗后的脉络膜血管变化。
OCT血管造影已被证明能够将脉络膜毛细血管血流减少区域与光学相干断层扫描上的视网膜色素上皮隆起和吲哚青绿血管造影上的低荧光点相对应,加深了病理生理学理解 1)。
疾病谱的重新定义
Section titled “疾病谱的重新定义”多模态影像诊断表明,伴有全葡萄膜炎的多灶性脉络膜炎和点状内层脉络膜病变可视为同一疾病谱。更精确的疾病分型和个体化治疗正在发展中。1)
8. 参考文献
Section titled “8. 参考文献”- Testi I, Modugno RL, Pavesio C. Multimodal imaging supporting the pathophysiology of white dot syndromes. J Ophthalmic Inflamm Infect. 2021;11:32.
- Kaza H, Gala JM, Rani PK. Subfoveal retinal pigment epithelium inflammatory lesion presenting as a sign of reactivation of tubercular multifocal choroiditis. BMJ Case Rep. 2021;14:e240280.
- Branford JA, et al. Practice patterns of systemic immunomodulatory drug treatment for non-infectious uveitis: an international study. Br J Ophthalmol. 2025;109:482-489.
