เลือดออกในวุ้นตา จากการบาดเจ็บคือการมีเลือดออกภายในวุ้นตา ซึ่งเกิดจากการบาดเจ็บตาชนิดทื่อ (ฟกช้ำ) และการบาดเจ็บตาชนิดเปิด (ทะลุ/แทงทะลุ)
ในผู้ป่วยเลือดออกในวุ้นตา ที่อายุต่ำกว่า 40 ปี การบาดเจ็บมักเป็นสาเหตุหลัก
อุบัติการณ์ของเลือดออกในวุ้นตา โดยรวมประมาณ 7 รายต่อประชากร 100,000 คนต่อปี และสาเหตุหลักสามประการ ได้แก่ การบาดเจ็บ จอประสาทตาเสื่อมจากเบาหวาน ชนิดเพิ่มจำนวน และวุ้นตา หลุดจากจอประสาทตา ส่วนหลัง คิดเป็น 59–88.5% ของผู้ป่วยทั้งหมด4)
หากไม่สามารถมองเห็นจอตาได้ การตรวจอัลตราซาวนด์แบบ B-mode เป็นสิ่งจำเป็นเพื่อยืนยันว่ามีจอตาลอกหรือไม่โดยเร็ว
แม้ในกรณีที่ไม่พบจอตาลอกในการตรวจครั้งแรก จอตาลอกอาจเกิดขึ้นระหว่างการติดตามผล จึงจำเป็นต้องตรวจอย่างสม่ำเสมอ
หากมีจอตาลอกร่วมด้วย ควรทำการผ่าตัดวุ้นตา โดยเร็วเพื่อให้จอตากลับเข้าที่
ระวังโรคต้อหินเซลล์ผี (เม็ดเลือดแดงที่เสื่อมสภาพอุดตัน trabecular meshwork ภายในไม่กี่สัปดาห์ถึงไม่กี่เดือนหลังการบาดเจ็บ)
วุ้นตา เป็นเนื้อเยื่อโปร่งใสที่ไม่มีหลอดเลือด ดังนั้นการมีเลือดออกจากเนื้อเยื่อข้างเคียงแพร่เข้าสู่วุ้นตา ทำให้เกิดภาวะเลือดออกในวุ้นตา ภาวะเลือดออกในวุ้นตาจากการบาดเจ็บ คือการมีเลือดออกในวุ้นตา จากการกระแทก การแทงทะลุ หรือการบาดเจ็บทะลุลูกตา ทำให้เกิดการมองเห็น ลดลงอย่างเฉียบพลันและอาการเห็นจุดลอยหลังการบาดเจ็บ
อุบัติการณ์ของภาวะเลือดออกในวุ้นตา โดยรวม รวมถึงที่เกิดขึ้นเอง รายงานประมาณ 7 รายต่อประชากร 100,000 คนต่อปี ในแง่ของสาเหตุ จอตาเสื่อมจากเบาหวานชนิด proliferative, ภาวะวุ้นตา หลุดจากจอตาส่วนหลัง และการบาดเจ็บ คิดเป็น 59-88.5% ของทั้งหมด 4) โดยเฉพาะในผู้ที่มีอายุต่ำกว่า 40 ปี การบาดเจ็บเป็นสาเหตุที่พบบ่อยที่สุด
รหัส ICD-10: S05 (การบาดเจ็บของตาและเบ้าตา )
การบาดเจ็บตาชนิดปิด (การบาดเจ็บแบบทื่อ)
กลไก : การกดลูกตาจากด้านหน้าไปด้านหลังทำให้บริเวณเส้นศูนย์สูตรขยายตัว เกิดแรงดึงเข้าด้านในต่อหลอดเลือดจอตา ทำให้หลอดเลือดจอตาขาด จอตาฉีกขาด และจอตาขาดออก ส่งผลให้เลือดออกในวุ้นตา
ลักษณะ : การกระแทกลูกตา (การบาดเจ็บจากการกีฬา อุบัติเหตุจราจร การทำร้ายร่างกาย) พบบ่อย ในผู้ที่มีอายุน้อย การยึดเกาะระหว่างวุ้นตา กับจอตาแข็งแรง จึงเกิดการเปลี่ยนแปลงจากการดึงรั้งมากกว่า
การบาดเจ็บตาชนิดเปิด (การบาดเจ็บแบบแทงทะลุ/ทะลุ)
กลไก : ความบกพร่องของผนังลูกตาทุกชั้นอาจทำให้มีเลือดออกในทุกชั้นของลูกตา อาจมีวุ้นตา ยื่นออกมา (ถูกกัก)
ลักษณะ : อาจมีสิ่งแปลกปลอมในลูกตา (เศษโลหะ เศษแก้ว) ร่วมด้วย ความเสี่ยงต่อการติดเชื้อในลูกตา สูง จำเป็นต้องได้รับการผ่าตัดโดยเร็ว
อาการหลักโดยทั่วไปคือ การมองเห็น ลดลงอย่างฉับพลันโดยไม่เจ็บปวด มักมีอาการปวดตา หรือปวดรอบดวงตาร่วมด้วยจากการบาดเจ็บ
การมองเห็น ลดลงอย่างรุนแรงหรือตามัวอาการเห็นจุดลอย (floaters) และแสงวาบ (photopsia) : การปรากฏขึ้นใหม่ของจุดลอย เงา หรืออาการทางสายตาเหมือน “ใยแมงมุม”เห็นเป็นสีแดง (erythropsia) : มองเห็นทุกอย่างเป็นสีแดงอาการแย่ลงในตอนเช้า : อาการอาจรุนแรงขึ้นเมื่อตื่นนอนเนื่องจากเลือดตกตะกอนที่จอประสาทตา ส่วนกลาง (macula) ในตอนกลางคืน
เลือดออกใหม่จะมีสีแดง แต่เมื่อเวลาผ่านไปจะเปลี่ยนเป็นสีขาวเหลืองถึงเทา ทำให้แยกแยะจากความขุ่นของวุ้นตา เก่าได้ยาก
ตรวจหาอาการแสดงร่วมที่จำเพาะต่อการบาดเจ็บดังต่อไปนี้:
เลือดออกในช่องหน้าตา (hyphema)ม่านตาฉีกขาด หรือเลนส์ตาเสียหายแผลทะลุหรือรอยฉีกขาดของผนังลูกตา : ในบาดแผลเปิด ให้ตรวจดูแผลที่ผิวหน้าของลูกตาเส้นเลือดใหม่ที่ม่านตา (rubeosis iridis) : พบในกรณีเรื้อรังหรือเป็นเวลานาน
Q
เลือดออกในวุ้นตาหลังการบาดเจ็บจะต้องมีอาการปวดเสมอหรือไม่?
A
เลือดออกในวุ้นตา โดยปกติแล้วไม่เจ็บปวด แต่มักมีอาการปวดรอบดวงตาจากการบาดเจ็บ เลือดออกในช่องหน้าตา หรือม่านตาอักเสบ ร่วมด้วย ในบาดแผลเปิดของลูกตาอาจมีอาการปวดรุนแรง ไม่ว่าจะมีอาการปวดหรือไม่ หากมีการมองเห็น ลดลงอย่างฉับพลันหรือเห็นจุดลอย ควรรีบไปพบจักษุแพทย์ทันที
เนื่องจากวุ้นตา เป็นเนื้อเยื่อที่ไม่มีหลอดเลือด ความเสียหายโดยตรงต่อเนื้อเยื่อข้างเคียง (หลอดเลือดจอตา, ซีลิอารีบอดี, คอรอยด์ ) หรือแรงดึงทางอ้อมจึงเป็นที่มาของเลือดออกในวุ้นตา
การบาดเจ็บตาชนิดทื่อ (ฟกช้ำ) : การบาดเจ็บจากการกีฬา (แร็กเกต, ลูกบอล, หมัด ฯลฯ), อุบัติเหตุจราจร, อุบัติเหตุจากการทำงาน, การทำร้ายร่างกายการบาดเจ็บตาแบบเปิด (ทะลุ/แทง)เลือดออกร่วมกับจอตาฉีกขาดหรือหลุดลอก : การแตกของหลอดเลือดจอตาจากแรงดึงหลังการบาดเจ็บการบาดเจ็บของหลอดเลือดจอตาจากการกระทบกระแทก : การฉีกขาดโดยตรงของหลอดเลือดคอรอยด์ และจอตา
ในวัยรุ่น การยึดเกาะระหว่างวุ้นตา กับจอตาแข็งแรงกว่าผู้ใหญ่ ดังนั้นการเปลี่ยนแปลงของแรงดึงเมื่อได้รับบาดเจ็บแบบทื่อจึงมากกว่า ทำให้เกิดจอตาหลุดลอกได้ง่าย
ในกรณีเลือดออกในวุ้นตา สองข้างในทารก ต้องคำนึงถึงการบาดเจ็บที่ศีรษะจากการถูกทำร้าย อย่าวินิจฉัยจากอาการทางตาเพียงอย่างเดียว ให้ประเมินความสอดคล้องของอาการทางกายและกลไกการบาดเจ็บร่วมกับกุมารแพทย์และแพทย์ฉุกเฉิน 3)
Q
สิ่งที่ควรระวังเป็นพิเศษในเด็กที่มีเลือดออกในวุ้นตาคืออะไร?
A
หากพบเลือดออกในวุ้นตา สองข้างในทารก ต้องคำนึงถึงการบาดเจ็บที่ศีรษะจากการถูกทำร้าย 3) ในเด็ก การยึดเกาะระหว่างวุ้นตา กับจอตาแข็งแรง การเปลี่ยนแปลงของแรงดึงมากกว่าผู้ใหญ่ นอกจากนี้ จอตาในทารกคลอดก่อนกำหนด, โรคคาทส์, รีติโนบลาสโตมา ฯลฯ ก็เป็นการวินิจฉัยแยกโรคที่สำคัญ ควรพิจารณาส่งต่อสถานพยาบาลเฉพาะทาง
อายุ : อายุต่ำกว่า 40 ปี การบาดเจ็บเป็นสาเหตุที่พบบ่อยที่สุด ในผู้สูงอายุ มักพบเลือดออกร่วมกับวุ้นตา หลุดลอกส่วนหลังสภาพแวดล้อมทางการกีฬาและอาชีพ : กีฬาแร็กเกต, มวย, ศิลปะการต่อสู้, งานโลหะ ฯลฯ มีความเสี่ยงสูงโรคตาที่มีอยู่ก่อน : การมีจอประสาทตาเสื่อมแบบร่างแห (lattice degeneration) จะเพิ่มความเสี่ยงต่อการเกิดจอประสาทตาฉีกขาด จากอุบัติเหตุยาต้านการแข็งตัวของเลือดและยาต้านเกล็ดเลือด : อาจเพิ่มปริมาณเลือดออก แต่หากจำเป็นทางการแพทย์ ไม่แนะนำให้หยุดยาเพื่อให้เลือดในวุ้นตา หายไป 1)
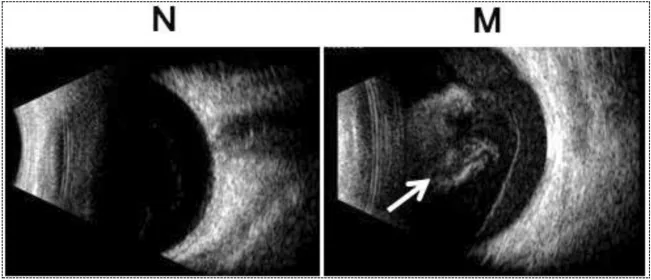
ภาพลักษณะเฉพาะของเลือดออกในวุ้นตาจากอัลตราซาวนด์ B-mode: การเปรียบเทียบระหว่างตาปกติ (N) และตาที่มีเลือดออกในวุ้นตา (M) Fan Y, et al. Flash visual evoked potential and B-scan ultrasonography for evaluating visual function in vitreous hemorrhage. Sci Rep. 2024 Jan 29;14:2378. Figure 1. PM
CI D: PMC10825178. License: CC BY.
ในตาปกติ (N, ซ้าย) จะเห็นบริเวณมืดสม่ำเสมอในช่องวุ้นตา ในขณะที่ตาที่มีเลือดออกในวุ้นตา (M, ขวา) จะเห็นสัญญาณสะท้อนความเข้มสูง (ความขุ่นเนื่องจากเลือดออกในวุ้นตา ) ซึ่งชี้ด้วยลูกศรสีขาวภายในช่องวุ้นตา ซึ่งสอดคล้องกับผลอัลตราซาวนด์ B-mode ของเลือดออกในวุ้นตา ที่กล่าวถึงในหัวข้อ “4. การวินิจฉัยและวิธีการตรวจ”
เนื่องจากเลือดออกในวุ้นตา จากอุบัติเหตุเป็นปรากฏการณ์ทางคลินิก การประเมินขอบเขตของเลือดออก การมีจอประสาทตาลอก และการมีสิ่งแปลกปลอมในลูกตา อย่างรวดเร็วจึงเป็นสิ่งสำคัญ
ตรวจสอบกลไกการบาดเจ็บ (ทื่อ/ทะลุ) เวลาที่ได้รับบาดเจ็บ และการเปลี่ยนแปลงของการมองเห็น อย่างละเอียด ตรวจสอบประวัติโรคจอประสาทตา โรคจอประสาทตาเสื่อมแบบร่างแห เบาหวาน เป็นต้น ในเด็ก หากกลไกการบาดเจ็บไม่สอดคล้องกับอาการทางคลินิก ให้สงสัยการถูกทำร้าย
การตรวจด้วยกล้องจุลทรรศน์ชนิดกรีด (Slit-lamp)วุ้นตา ส่วนหน้า การมีเซลล์เยื่อบุผิวรงควัตถุหรือเซลล์อักเสบ การมีเลือดในช่องหน้าลูกตา การฉีกขาดของม่านตา การเคลื่อนหรือความเสียหายของเลนส์แก้วตา การมีเส้นเลือดงอกที่ม่านตา การวัดความดันลูกตา และการตรวจมุมลูกตา (gonioscopy)ความดันลูกตา หลังการบาดเจ็บ การถอยร่นของมุม (recession) และเส้นเลือดใหม่การตรวจอวัยวะภายในลูกตาภายใต้การขยายม่านตา : เพื่อตรวจสอบรูปแบบและขอบเขตของเลือดออก การมีจอประสาทตาฉีกขาด หรือจอประสาทตาลอก ในบาดแผลเปิด จะประเมินบาดแผลก่อนด้วยการวัดความดันลูกตา และการตรวจด้วยกล้องจุลทรรศน์ชนิดกรีด (slit-lamp) และการกดตาขาว ภายใต้การขยายม่านตา จะทำด้วยความระมัดระวัง
เมื่อไม่สามารถมองเห็นอวัยวะภายในลูกตาได้เลย การตรวจด้วยคลื่นเสียงความถี่สูงแบบ B-mode เป็นสิ่งจำเป็น
ตรวจสอบขอบเขตของเลือดออก การมีวุ้นตา ลอกหลัง และจอประสาทตาลอก
เมื่อเลือดออกจับตัวเป็นก้อนบนเยื่อวุ้นตา หลัง อาจแยกจากจอประสาทตาลอก ได้ยาก หากสามารถยืนยันความต่อเนื่องกับหัวประสาทตาได้ มีความเป็นไปได้สูงที่จะเป็นจอประสาทตาลอก
เนื่องจากการตรวจด้วยคลื่นเสียงความถี่สูงแบบ B-mode อาจให้ผลลบเท็จ การตรวจอวัยวะภายในลูกตาอย่างละเอียดหลังจากเลือดออกยุบจึงมีความสำคัญ
ในบาดแผลเปิด ให้ตรวจสอบความผิดรูปของลูกตาและสิ่งแปลกปลอมภายในลูกตา (echo ความสว่างสูง)
ด้านล่างนี้คือความแตกต่างในการใช้การตรวจหลัก
การตรวจ วัตถุประสงค์ ข้อบ่งชี้ คลื่นเสียงความถี่สูงแบบ B-mode แยกการวินิจฉัยจอประสาทตาลอก ขอบเขตเลือดออก สิ่งแปลกปลอมภายในลูกตา เมื่อไม่สามารถมองเห็นอวัยวะภายในลูกตา (จำเป็น) การตรวจคลื่นไฟฟ้าจอตา (ERG ) การประเมินการทำงานของจอตา กรณีไม่ทราบสาเหตุหรือเรื้อรัง CT scan วงโคจร ยืนยันสิ่งแปลกปลอมในลูกตา หรือกระดูกวงโคจรหัก บาดแผลเปิดหรือสงสัยสิ่งแปลกปลอม การถ่ายภาพหลอดเลือดด้วยฟลูออเรสซีน (FA ) ระบุเส้นเลือดใหม่ เลือดออกเล็กน้อยถึงปานกลาง
แม้ในกรณีที่ไม่พบจอตาลอกในการตรวจครั้งแรก จอตาลอกอาจเกิดขึ้นระหว่างการติดตามผล จำเป็นต้องตรวจอย่างสม่ำเสมอและทำอัลตราซาวนด์ B-mode ซ้ำตามความจำเป็น
แนวทางปฏิบัติ AAO PVD PPP (ฉบับปี 2024) แนะนำให้ติดตามผลทุก 1-2 สัปดาห์ ขึ้นอยู่กับระดับของเลือดออก ในกรณีที่มีเลือดออกในวุ้นตา ร่วมกับวุ้นตา หลุดจากจอตาส่วนหลังโดยไม่มีจอตาฉีกขาด 2)
Q
จะทำอย่างไรหากมองไม่เห็นอวัยวะภายในลูกตา?
A
จำเป็นต้องทำอัลตราซาวนด์ B-mode ต้องยืนยันว่ามีหรือไม่มีจอตาลอก การต่อเนื่องกับหัวประสาทตาเป็นจุดแยกจากจอตาลอก หากสงสัยบาดแผลเปิด ให้ทำ CT scan เพื่อแยกสิ่งแปลกปลอมในลูกตา ควรทำอัลตราซาวนด์ซ้ำระหว่างการติดตามผลเพื่อเฝ้าระวังการเกิดจอตาลอกใหม่
แผนการรักษาขึ้นอยู่กับความรุนแรงของเลือดออก การมีจอประสาทตาลอก และชนิดของการบาดเจ็บ การรักษาที่ล่าช้าอาจทำให้เกิดความเสียหายถาวรต่อจอประสาทตา หรือโรคต้อหิน ชนิดเส้นเลือดงอกใหม่จากการขาดเลือด ดังนั้นจึงต้องพิจารณาอย่างรอบคอบระหว่างการสังเกตแบบประคับประคองหรือการผ่าตัดรักษา
หากเลือดออกเล็กน้อย สามารถสังเกตอาการและรอให้เลือดถูกดูดซึมตามธรรมชาติ เม็ดเลือดแดงจะหายไปในอัตราประมาณ 1% ต่อวัน การดูดซึมทั้งหมดอาจใช้เวลาหลายสัปดาห์ถึงหลายเดือน
การพักผ่อนและการจัดตำแหน่งศีรษะ : แนะนำให้ยกศีรษะสูงขณะนอนหลับ เลือดจะตกตะกอนและการมองเห็น ดีขึ้น ทำให้สามารถตรวจอวัยวะภายในตาได้สมบูรณ์ยิ่งขึ้นการจำกัดกิจกรรมที่หนัก : หลีกเลี่ยงการยกของหนัก การเบ่งแรงๆ และกีฬาที่มีการปะทะ
การผ่าตัดน้ำวุ้นตา มีข้อบ่งชี้ในกรณีต่อไปนี้:
ข้อบ่งชี้ รายละเอียด จอประสาทตาลอก ร่วมด้วยหากยืนยันด้วยคลื่นเสียงความถี่สูงแบบ B-mode ให้ทำ การผ่าตัดเร็ว เพื่อให้จอประสาทตา กลับเข้าที่ การดูดซึมตามธรรมชาติยาก เมื่อเลือดออกรุนแรงและไม่ถูกดูดซึม (เพื่อการวินิจฉัยและรักษา) เส้นเลือดใหม่ที่ม่านตา จำเป็นต้องผ่าตัดเร็วขึ้น โรคต้อหินเซลล์ผี / โรคต้อหิน จากเม็ดเลือดแดงแตกการอุดตันของ trabecular meshwork โดยเม็ดเลือดแดงที่เสื่อมสภาพ → ความดันลูกตา สูงขึ้น บาดแผลเปิด เมื่อจำเป็นต้องนำสิ่งแปลกปลอมในลูกตา ออก หรือป้องกันเยื่อบุตาอักเสบ เลือดออกหนาทึบโดยไม่ทราบสาเหตุ เพื่อวัตถุประสงค์ในการวินิจฉัย
โดยหลักการแล้ว การผ่าตัดน้ำวุ้นตา หลังการบาดเจ็บจะทำหลังจากอาการอักเสบเฉียบพลันทุเลาลง (โดยทั่วไปรอประมาณ 2–4 สัปดาห์) อย่างไรก็ตาม การผ่าตัดเร็วจะมีความสำคัญในกรณีต่อไปนี้
ในช่วงรอคอย จะมีการจัดการการอักเสบ (ยาหยอดตาสเตียรอยด์ และยาต้านการอักเสบ) และการจัดการความดันลูกตา ควบคู่กันไป
หลายสัปดาห์ถึงหลายเดือนหลังการบาดเจ็บ เม็ดเลือดแดงที่เสื่อมสภาพ (เซลล์ผี) ที่เหลืออยู่ในน้ำวุ้นตา อาจอุดตัน trabecular meshwork (โครงสร้างระบายน้ำของตา) ทำให้ความดันลูกตา สูงขึ้น เกิดเป็นโรคต้อหินเซลล์ผี
การวินิจฉัย : พบเม็ดเลือดแดงที่เสื่อมสภาพสีน้ำตาล (เซลล์ผี) ในช่องหน้าลูกตา ด้วยกล้องจุลทรรศน์ชนิดกรีดการรักษา : ให้ยาลดความดันลูกตา (ยาหยอดตากลุ่ม beta-blocker, ยายับยั้ง carbonic anhydrase) หากดื้อต่อการรักษาทางยา ให้พิจารณาการนำออกโดยการผ่าตัดวุ้นตา
หากเลือดออกเรื้อรังหรือการเปลี่ยนแปลงจากภาวะขาดเลือดดำเนินไป อาจเกิดเส้นเลือดใหม่ที่ม่านตา และมุมลูกตานำไปสู่โรคต้อหิน ชนิดเส้นเลือดใหม่ เนื่องจากการรักษาที่ล่าช้าเป็นความเสี่ยงที่สำคัญที่สุด ดังนั้นแม้จะติดตามสังเกตอาการอย่างต่อเนื่อง การตรวจมุมลูกตาเป็นประจำและการจัดการความดันลูกตา จึงมีความสำคัญ
Q
เลือดออกในวุ้นตาใช้เวลานานเท่าใดจึงจะถูกดูดซึม?
A
เม็ดเลือดแดงจะหายไปในอัตราประมาณ 1% ต่อวัน และการดูดซึมทั้งหมดอาจใช้เวลาหลายสัปดาห์ถึงหลายเดือน การยกศีรษะให้สูงขณะนอนหลับจะทำให้เลือดตกตะกอน คาดว่าจะช่วยให้การมองเห็น ในเวลากลางวันดีขึ้น หากไม่ถูกดูดซึม มีจอประสาทตาลอก หรือมีความเสี่ยงต่อโรคต้อหิน ชนิดเส้นเลือดใหม่ การผ่าตัดวุ้นตา เป็นข้อบ่งชี้
วุ้นตา เป็นเนื้อเยื่อโปร่งใสที่ไม่มีหลอดเลือด ดังนั้นเลือดออกจึงแพร่มาจากเนื้อเยื่อข้างเคียง (หลอดเลือดจอประสาทตา , คอรอยด์ , ซิลิอารีบอดี ) ในกรณีที่เกิดจากการบาดเจ็บ กลไกแบ่งออกเป็นการบาดเจ็บโดยตรงจากแรงกลและการดึงรั้ง
เมื่อลูกตาถูกกดในแนวหน้าหลัง เส้นศูนย์สูตรของลูกตาจะขยายออกในแนวโคโรนัล ทำให้เกิดแรงดึงเข้าด้านในจากวุ้นตา ไปยังจอประสาทตา โดยเฉพาะในผู้ป่วยอายุน้อย การยึดเกาะระหว่างวุ้นตา และจอประสาทตา จะแข็งแรง ดังนั้นแรงดึงนี้ทำให้เกิดจอประสาทตาฉีกขาด หลอดเลือดจอประสาทตา แตก และเลือดออกในวุ้นตา
จอประสาทตาฉีกขาด (dialysis) มักเกิดขึ้นบริเวณรอบนอกของจอประสาทตา (ใกล้ ora serrata)ในการกระแทกโดยตรงที่ขั้วหลัง อาจเกิดรูที่จุดรับภาพและจอประสาทตา ช้ำ (Commotio retinae) ร่วมด้วย
เมื่อเกิดความบกพร่องตลอดความหนาของผนังลูกตา ความดันลูกตา จะลดลงอย่างรวดเร็ว และอาจเกิดเลือดออกตลอดความหนาในคอรอยด์ ซิลิอารีบอดี และช่องวุ้นตา การยื่นออกมาของวุ้นตา (การติดค้าง) อาจทำให้เกิดการดึงรั้งจอประสาทตา
ในการบาดเจ็บศีรษะจากการทารุณกรรม อาจเกิดเลือดออกในลูกตาหลายชั้น ได้แก่ ก่อนจอประสาทตา ภายในจอประสาทตา ใต้จอประสาทตา และในช่องวุ้นตา ผลการตรวจจะประเมินร่วมกับกลไกการบาดเจ็บและการบาดเจ็บทั่วร่างกาย 3)
เลือดที่ถูกปล่อยเข้าไปในช่องวุ้นตา จะเกิดลิ่มเลือดอย่างรวดเร็ว และหายไปในอัตราประมาณ 1% ต่อวัน เซลล์เม็ดเลือดแดงถูกขับออกผ่านทาง trabecular meshwork ผ่านกระบวนการแตกของเม็ดเลือดแดงและการกินของเซลล์ หรือคงอยู่ในน้ำวุ้นตา เป็นเวลาหลายเดือน
เซลล์เม็ดเลือดแดงที่เสื่อมสภาพ (ผี) อุดตัน trabecular meshwork และทำให้เกิดโรคต้อหินเซลล์ผี นอกจากนี้ ส่วนประกอบของเซลล์เม็ดเลือดแดงในน้ำวุ้นตา กระตุ้นการเจริญของเนื้อเยื่อเส้นใย ซึ่งอาจนำไปสู่ภาวะจอตาและน้ำวุ้นตา ผิดปกติแบบมี proliferation
เนื้อหาต่อไปนี้อยู่ในขั้นตอนการวิจัยหรือการทดลองทางคลินิก และไม่ใช่การรักษามาตรฐานที่สามารถรับได้ในโรงพยาบาลทั่วไป เป็นข้อมูลอ้างอิงสำหรับผู้เชี่ยวชาญเกี่ยวกับความก้าวหน้าทางการแพทย์ในอนาคต
หลักฐานเกี่ยวกับระยะเวลาการผ่าตัดที่เหมาะสมในภาวะเลือดออกในน้ำวุ้นตา จากการบาดเจ็บยังมีจำกัด Tan และคณะ (2010) รายงานชุดผู้ป่วยย้อนหลังของการผ่าตัดน้ำวุ้นตา เร็วใน 40 ตาที่มีเลือดออกในน้ำวุ้นตา ร่วมกับจอตาฉีกขาด แสดงผลลัพธ์ที่ดีและอัตราภาวะแทรกซ้อนที่ยอมรับได้ 5) ประสิทธิผลของการแทรกแซงเร็วในกรณีบาดเจ็บจำเป็นต้องมีการศึกษาไปข้างหน้าเพิ่มเติม
การผ่าตัดน้ำวุ้นตา แบบแผลเล็กมาก (MIVS) ด้วยขนาด 25 และ 27 เกจ ให้การรุกรานน้อยแม้ในตาที่ยังมีการอักเสบหลังบาดเจ็บ และคาดว่าจะฟื้นตัวเร็วหลังผ่าตัด รายงานเกี่ยวกับความปลอดภัยและประสิทธิผลในตาที่บาดเจ็บกำลังสะสมมากขึ้น
มีความพยายามในการนำผลการลดเลือดออกจากการให้ยา anti-VEGF ก่อนผ่าตัด ซึ่งได้ผลในกรณีเช่น จอตาเบาหวานขึ้นใหม่ มาใช้กับรอยโรคที่มีแรงดึงที่เกิดขึ้นหลังบาดเจ็บ อย่างไรก็ตาม การหดตัวอย่างรวดเร็วของเยื่อเส้นเลือดใหม่อาจทำให้จอตาลอกแบบมีแรงดึงแย่ลง และการใช้ในตาที่บาดเจ็บจำเป็นต้องเลือกผู้ป่วยอย่างระมัดระวัง 1)
American Academy of Ophthalmology. Diabetic Retinopathy Preferred Practice Pattern. Ophthalmology. 2019.
American Academy of Ophthalmology. Posterior Vitreous Detachment, Retinal Breaks, and Lattice Degeneration Preferred Practice Pattern. Ophthalmology. 2024.
Christian CW, Block R; Committee on Child Abuse and Neglect, American Academy of Pediatrics. Abusive head trauma in infants and children. Pediatrics. 2009;123(5):1409-1411. doi:10.1542/peds.2009-0408.
Spraul CW, Grossniklaus HE. Vitreous hemorrhage. Surv Ophthalmol. 1997;42(1):3-39. doi:10.1016/S0039-6257(97)84041-6.
Tan HS , Mura M, Bijl HM. Early vitrectomy for vitreous hemorrhage associated with retinal tears. Am J Ophthalmol. 2010;150:529-533. PMID: 20579632. doi:10.1016/j.ajo.2010.04.005.