閉鎖性眼外傷(鈍的外傷)

外傷性硝子体出血
1. 外傷性硝子体出血とは
Section titled “1. 外傷性硝子体出血とは”硝子体は血管を有さない透明な組織であるため、隣接する組織からの出血が硝子体ゲル中へ波及することにより硝子体出血の病態を生じる。外傷性硝子体出血は、眼球打撲・穿通・穿孔性外傷を機転とした硝子体内への出血であり、外傷後に急激な視力低下や飛蚊症をきたす。
自然発症を含む硝子体出血全体の発生率は人口10万人あたり約7例と報告されている。原因疾患別では増殖糖尿病網膜症・後部硝子体剥離・外傷の3者で全症例の59〜88.5%を占める。4) 特に40歳未満の若年者では外傷が最も多い原因となることが多い。
ICD-10コード:S05(眼および眼窩の損傷)
開放性眼外傷(穿通・穿孔性外傷)
機序:眼壁の全層欠損により眼内全層で出血が起こりうる。硝子体の脱出(嵌頓)を伴うことがある。
特徴:異物(金属片・ガラス片)の眼内残留を伴う場合がある。眼内炎リスクが高く、早期の外科的処置が必要。
2. 主な症状と臨床所見
Section titled “2. 主な症状と臨床所見”突然の無痛性視力低下が典型的な主訴である。外傷による眼痛・眼周囲の疼痛を合併することも多い。
- 急激な視力低下・霧視:出血の量と部位により軽度から高度まで幅がある。
- 飛蚊症・光視症:新たに出現した飛蚊症・影・「クモの巣」のような視覚症状。
- 赤視症:視界が赤く見える。
- 朝方の症状増悪:夜間に血液が黄斑部に沈殿するため、起床時に症状が強くなることがある。
新鮮な出血は赤色を呈するが、経過とともに黄白色から灰白色へ変化するため、陳旧性の硝子体混濁との鑑別が困難な場合がある。
外傷性に特有な合併所見として以下を確認する。
- 前房出血(前房内の血液貯留):眼底は透見可能でも前房内に血液が貯留することがある。
- 虹彩離断・水晶体損傷:鈍的外傷ではこれらの合併が多い。
- 穿孔創・眼壁裂傷:開放性外傷では眼球前面の創口を確認する。
- 虹彩ルベオーシス(虹彩の新生血管):慢性化・長期化した症例で認める。
3. 原因とリスク要因
Section titled “3. 原因とリスク要因”硝子体は血管を持たない無血管組織であるため、隣接する組織(網膜血管・毛様体・脈絡膜)への直接損傷または間接的な牽引力が硝子体出血の発生源となる。
外傷機転別の分類
Section titled “外傷機転別の分類”- 鈍的眼外傷(打撲):スポーツ外傷(ラケット・ボール・拳など)・交通事故・労働災害・暴行
- 開放性眼外傷(穿通・穿孔):金属片・ガラス片・釘などによる貫通、銃創
- 網膜裂孔・網膜離断を伴う出血:外傷後の牽引による網膜血管の破綻
- 外傷性網膜血管損傷:直接的な脈絡膜・網膜血管の裂傷
若年者・小児の特殊性
Section titled “若年者・小児の特殊性”若年者では硝子体と網膜の癒着が成人より強固であるため、鈍的外傷時の牽引変化が大きく、網膜离断が生じやすい。
乳幼児の両眼性硝子体出血では虐待による頭部外傷を念頭に置く必要がある。眼所見だけで判断せず、全身所見と受傷機転の整合性を小児科・救急科と評価する。3)
- 年齢:40歳未満では外傷が最多原因。高齢者では後部硝子体剥離を伴う出血が多い。
- スポーツ・職業環境:ラケットボール・ボクシング・格闘技・金属加工業などでリスクが高い。
- 既存の眼疾患:網膜格子状変性(ラティス変性)があると外傷性網膜裂孔を生じやすい。
- 抗凝固薬・抗血小板薬:出血量を増やす可能性があるが、医学的に必要な場合は硝子体出血の消退を目的とした中止は推奨されない。1)
4. 診断と検査方法
Section titled “4. 診断と検査方法”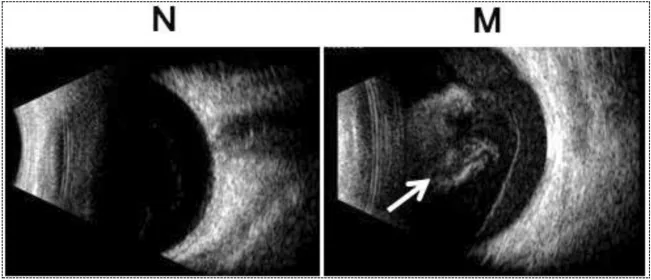
外傷性硝子体出血は現象所見であるため、出血の範囲・網膜剝離の有無・眼内異物の有無を迅速に評価することが重要である。
外傷の機転(鈍的・穿通)・受傷時刻・視力変化の経過を詳しく確認する。既往歴として網膜疾患・格子状変性・糖尿病などを確認する。小児では受傷機転と臨床所見が乖離する場合には虐待を疑う。
- 細隙灯顕微鏡検査:前部硝子体中の赤血球同定、色素上皮細胞・炎症細胞の有無、前房出血、虹彩離断、水晶体脱臼・損傷、虹彩ルベオーシスを確認する。
- 眼圧測定・隅角鏡検査:外傷後の眼圧変動・隅角後退(recession)・新生血管を確認する。
- 散瞳下眼底検査:出血形態・範囲、網膜裂孔・網膜剝離の有無を確認する。開放性外傷では先に眼圧測定・細隙灯検査で創口の評価を行い、散瞳強膜圧迫は慎重に判断する。
Bモード超音波検査
Section titled “Bモード超音波検査”眼底が全く透見不能な場合、Bモード超音波検査が必須となる。
- 出血の範囲・後部硝子体剥離の有無・網膜剝離の確認を行う
- 後部硝子体膜に出血が凝集している場合、剝離網膜との鑑別が困難なことがある。視神経乳頭との連続性が確認できれば剝離網膜の可能性が高い
- Bモード超音波でも偽陰性が生じうるため、出血消退後の詳細な眼底検査が重要
- 開放性外傷では眼球変形・眼内異物(高輝度エコー)を確認する
以下に主な検査の使い分けを示す。
| 検査 | 目的 | 適応 |
|---|---|---|
| Bモード超音波 | 網膜剝離除外・出血範囲・眼内異物 | 眼底透見不能時(必須) |
| ERG(網膜電図) | 網膜機能評価 | 原因不明・長期例 |
| 眼窩CT | 眼内異物確認・眼窩骨折 | 開放性外傷・異物疑い |
| 蛍光眼底造影(FA) | 新生血管同定 | 軽中等度出血 |
Bモード超音波検査が必須である。網膜剝離の有無を必ず確認する。視神経乳頭への連続性の有無が網膜剝離との鑑別ポイントとなる。開放性外傷が疑われる場合はCTで眼内異物を除外する。経過中にも繰り返し超音波検査を行い、網膜剝離の新規発症を監視する。
5. 標準的な治療法
Section titled “5. 標準的な治療法”治療方針は出血の程度・網膜剝離の有無・外傷の種類によって異なる。治療が遅れると永続的な網膜障害をきたしたり、虚血による血管新生緑内障を発症することもあるため、保存的経過観察か外科的治療かを慎重に検討する必要がある。
保存的治療(経過観察)
Section titled “保存的治療(経過観察)”出血が軽度であれば、経過観察を継続しながら自然吸収を待つ。赤血球は1日あたり約1%の割合で消失する。完全吸収まで数週〜数か月を要することがある。
- 安静・頭位管理:就寝時に頭側を高く保つよう指示する。血液が沈殿して視力が改善し、より完全な眼底検査が可能になる。
- 激しい活動の制限:重量物持ち上げ・強いいきみ・接触スポーツを控える。
硝子体手術(硝子体茎離断術:PPV)の適応
Section titled “硝子体手術(硝子体茎離断術:PPV)の適応”以下の場合に硝子体手術が適応となる。
| 適応 | 内容 |
|---|---|
| 網膜剝離合併 | Bモードで確認された場合は早期手術で網膜復位をはかる |
| 自然吸収困難 | 出血が高度で吸収されない場合(診断・治療目的) |
| 虹彩新生血管 | より早期の外科的介入が必要 |
| ゴースト細胞緑内障・溶血性緑内障 | 変性赤血球による線維柱帯閉塞→眼圧上昇を来す |
| 開放性外傷 | 眼内異物除去・眼内炎予防目的を兼ねる場合 |
| 原因不明の濃い出血 | 診断目的 |
外傷後の手術タイミング
Section titled “外傷後の手術タイミング”外傷後の硝子体手術は原則として急性期の炎症が沈静化してから行う(一般に2〜4週の待機が多い)。ただし以下の場合は早期手術を優先する。
待機期間中は炎症管理(ステロイド点眼・抗炎症薬)と眼圧管理を並行して行う。
ゴースト細胞緑内障の管理
Section titled “ゴースト細胞緑内障の管理”外傷後数週〜数か月で、硝子体内に残存した変性(ゴースト)赤血球が線維柱帯(眼内の排水構造)を閉塞し、眼圧が上昇するゴースト細胞緑内障が生じることがある。
- 診断:細隙灯顕微鏡で前房内に褐色調の変性赤血球(ゴースト細胞)を認める
- 治療:眼圧降下薬(β遮断薬点眼・炭酸脱水酵素阻害薬)を投与し、内科的治療に抵抗する場合は硝子体手術による除去を検討する
血管新生緑内障の予防
Section titled “血管新生緑内障の予防”慢性化した出血や虚血性変化が進行すると、虹彩・隅角に新生血管が生じ血管新生緑内障を発症することがある。治療遅延が最大のリスクであるため、経過観察を継続する場合でも定期的な隅角検査・眼圧管理が重要である。
赤血球は1日あたり約1%の割合で消失するとされ、完全吸収まで数週〜数か月を要することがある。就寝時に頭を高くすることで血液が沈殿し、日中の視力改善が期待できる。吸収されない場合、網膜剝離を伴う場合、血管新生緑内障のリスクがある場合は硝子体手術が適応となる。
6. 病態生理学・詳細な発症機序
Section titled “6. 病態生理学・詳細な発症機序”硝子体は血管を有さない透明な組織であるため、出血は隣接する組織(網膜血管・脈絡膜・毛様体)から波及する。外傷性ではその機序が機械的力による直接損傷と牽引に大別される。
鈍的外傷(閉鎖性眼外傷)のメカニズム
Section titled “鈍的外傷(閉鎖性眼外傷)のメカニズム”眼球が前後方向に圧縮されると眼球赤道部が冠状面方向に膨張し、硝子体から網膜へ内向きの牽引力が働く。特に若年患者では硝子体と網膜の癒着が強固であるため、この牽引力により網膜離断・網膜血管の破綻・硝子体出血が生じる。
開放性眼外傷のメカニズム
Section titled “開放性眼外傷のメカニズム”眼壁に全層欠損が生じると眼内圧が急激に低下し、脈絡膜・毛様体・硝子体腔に全層性の出血が起こりうる。硝子体の脱出(嵌頓)により網膜牽引が生じることがある。
揺さぶられ症候群(乳幼児)のメカニズム
Section titled “揺さぶられ症候群(乳幼児)のメカニズム”虐待による頭部外傷では、網膜前・網膜内・網膜下・硝子体腔など多層性の眼内出血を伴うことがある。所見は外傷機転や全身損傷と合わせて評価する。3)
硝子体内血液の転帰
Section titled “硝子体内血液の転帰”硝子体腔内に放出された血液は急速に血栓を形成し、1日あたり約1%の割合で消失する。赤血球は線維柱帯を通って排出されるか、溶血・貪食作用を受けるか、あるいは数か月間硝子体内に留まる。
変性(ゴースト)赤血球は線維柱帯を閉塞しゴースト細胞緑内障の原因となる。また硝子体中の赤血球成分が線維増殖を促し、増殖硝子体網膜症へと進行することがある。
7. 最新の研究と今後の展望
Section titled “7. 最新の研究と今後の展望”外傷性硝子体出血に対する早期硝子体手術 vs 待機的手術
Section titled “外傷性硝子体出血に対する早期硝子体手術 vs 待機的手術”外傷性硝子体出血における最適な手術タイミングに関するエビデンスは限られている。Tanら(2010)は、網膜裂孔を伴う硝子体出血40眼に対する早期硝子体手術の後方視的ケースシリーズを報告し、良好な転帰と許容可能な合併症率を示した5)。外傷性症例における早期介入の有効性については、さらなる前向き研究が必要とされている。
小切開硝子体手術(25G・27G)の外傷眼での応用
Section titled “小切開硝子体手術(25G・27G)の外傷眼での応用”25ゲージ・27ゲージの微小切開硝子体手術(MIVS)は外傷後の炎症が残る眼でも侵襲が少なく、術後の早期回復が期待できる。外傷眼での安全性・有効性に関する報告が蓄積されつつある。
抗VEGF薬の術前投与
Section titled “抗VEGF薬の術前投与”増殖糖尿病網膜症などで得られた術前抗VEGF薬投与による出血減少効果を、外傷後に生じた牽引性病変へ応用する試みがある。ただし新生血管膜の急激な収縮が牽引性網膜剝離を悪化させる可能性があり、外傷眼での使用は慎重な患者選択が必要である。1)
8. 参考文献
Section titled “8. 参考文献”- American Academy of Ophthalmology. Diabetic Retinopathy Preferred Practice Pattern. Ophthalmology. 2019.
- American Academy of Ophthalmology. Posterior Vitreous Detachment, Retinal Breaks, and Lattice Degeneration Preferred Practice Pattern. Ophthalmology. 2024.
- Christian CW, Block R; Committee on Child Abuse and Neglect, American Academy of Pediatrics. Abusive head trauma in infants and children. Pediatrics. 2009;123(5):1409-1411. doi:10.1542/peds.2009-0408.
- Spraul CW, Grossniklaus HE. Vitreous hemorrhage. Surv Ophthalmol. 1997;42(1):3-39. doi:10.1016/S0039-6257(97)84041-6.
- Tan HS, Mura M, Bijl HM. Early vitrectomy for vitreous hemorrhage associated with retinal tears. Am J Ophthalmol. 2010;150:529-533. PMID: 20579632. doi:10.1016/j.ajo.2010.04.005.
