ระยะที่ 1
ระยะฟักตัว: 10–90 วัน
แผลริมแข็ง: ก้อนแข็งไม่เจ็บบริเวณที่รับเชื้อ หายไปภายในประมาณ 4 สัปดาห์ อาจเกิดที่เยื่อบุตาหรือรอบดวงตา

โรคม่านตาอักเสบจากซิฟิลิสเป็นภาวะที่เชื้อ Treponema pallidum เข้าสู่ดวงตาทางกระแสเลือด ทำให้เกิดการอักเสบภายในลูกตา ซิฟิลิสเป็นโรคติดต่อทางเพศสัมพันธ์ที่เกิดจากเชื้อ Treponema pallidum ซึ่งเป็นเชื้อสไปโรเคตชนิดหนึ่ง ซิฟิลิสที่มีอาการแบ่งเป็นระยะที่ 1 ถึง 4 ปัจจุบันซิฟิลิสระยะที่ 3 และ 4 พบได้น้อย ส่วนใหญ่เป็นซิฟิลิสระยะแฝงที่ไม่มีรอยโรคที่ผิวหนังหรือเยื่อเมือก ม่านตาอักเสบในซิฟิลิสที่ได้ภายหลังเกิดขึ้นประมาณ 5% ของผู้ป่วยในระยะที่ 2 รอยโรคที่ตาจากซิฟิลิสแต่กำเนิดพบได้น้อยมากในญี่ปุ่นเนื่องจากการดูแลปริกำเนิดที่ดีขึ้น
ทั่วโลกมีรายงานผู้ติดเชื้อซิฟิลิสใหม่ 5.7–6 ล้านรายต่อปีในช่วงอายุ 15–49 ปี 1)5) ความถี่ของซิฟิลิสที่ตาอยู่ที่ประมาณ 0.6–2% ของผู้ป่วยซิฟิลิสทั้งหมด 1)2) และคิดเป็นประมาณ 10% ของม่านตาอักเสบจากการติดเชื้อทั้งหมด 3) การศึกษาในนอร์ทแคโรไลนาพบผู้ป่วยซิฟิลิสที่ตา 63 รายจาก 4,232 ราย (1.5%) โดย 38% ได้รับการวินิจฉัยในระยะที่ 1 หรือ 2 1)
ในญี่ปุ่น จำนวนผู้ติดเชื้อกลับมาเพิ่มขึ้นอีกครั้ง โดยจำนวนรายงานจากน้อยกว่า 1,000 รายในปี 2011 เพิ่มขึ้นเป็นมากกว่า 6,000 รายในปี 2017 ในช่วงไม่กี่ปีที่ผ่านมา มีแนวโน้มเพิ่มขึ้นโดยเฉพาะในกลุ่มชายที่มีเพศสัมพันธ์กับชาย (MSM) และผู้ป่วยที่ติดเชื้อเอชไอวีร่วมด้วย เนื่องจากภาพทางคลินิกที่หลากหลาย จึงถูกเรียกว่า “ผู้เลียนแบบผู้ยิ่งใหญ่” 1)5) ในด้านการรักษา จะปฏิบัติเช่นเดียวกับซิฟิลิสระยะที่มีอาการทางระบบประสาท
ซิฟิลิสที่ตาสามารถเกิดขึ้นได้ในทุกระยะของซิฟิลิส รวมถึงระยะที่ 1, 2, 3 และระยะแฝง การเกิดที่พบบ่อยที่สุดคือในระยะที่ 2 ของซิฟิลิสที่ได้ภายหลัง โดยมีม่านตาอักเสบเป็นอาการหลัก ในบางกรณี อาการทางตาเป็นสัญญาณแรกที่นำไปสู่การวินิจฉัยซิฟิลิส ดังนั้นจึงควรพิจารณาซิฟิลิสเสมอในกรณีม่านตาอักเสบที่ไม่ทราบสาเหตุ
อาการทางตาของซิฟิลิสมีความหลากหลาย รวมถึงการอักเสบของส่วนหน้าของลูกตา ม่านตาอักเสบ เส้นประสาทตาอักเสบ จอประสาทตาอักเสบร่วมกับคอรอยด์อักเสบ และอื่นๆ ซึ่งคล้ายคลึงกับโรคตาอื่นๆ หลายชนิด ทำให้การวินิจฉัยล่าช้าบ่อยครั้ง และความหลากหลายทางคลินิกนี้เองที่เป็นสาเหตุที่ซิฟิลิสถูกเรียกว่า “ผู้เลียนแบบผู้ยิ่งใหญ่” 5)
เกิดจากการติดเชื้อผ่านรก ในซิฟิลิสแต่กำเนิดระยะแรก (ตั้งแต่แรกเกิดถึง 3 เดือน) จะมีจอประสาทตาอักเสบร่วมกับคอรอยด์อักเสบ ในซิฟิลิสแต่กำเนิดระยะปลาย ลักษณะเฉพาะคือสามกลุ่มอาการของฮัทชินสัน (ฟันแท้มีรอยบากรูปตัว M, หูหนวกจากประสาทรับเสียง, กระจกตาอักเสบชั้นกลาง) ในจอตาของซิฟิลิสแต่กำเนิดเก่า จะเห็นภาพ salt-and-pepper (จอประสาทตาและคอรอยด์ฝ่อกระจาย) ร่วมกับการเพิ่มจำนวนของเซลล์เม็ดสีจอตา บางครั้งคล้ายจอตาอักเสบจากเม็ดสี
การติดเชื้อ HIV ร่วมเป็นปัจจัยเสี่ยงสำคัญของซิฟิลิสที่ตา และแนะนำให้ตรวจ HIV ในผู้ป่วยทุกรายเมื่อวินิจฉัยซิฟิลิส1) ในผู้ติดเชื้อ HIV ความรุนแรงของม่านตาอักเสบจะเพิ่มขึ้น มักเป็นที่ตาทั้งสองข้าง และภาพทางคลินิกเปลี่ยนแปลงไป นอกจากนี้ ในผู้ป่วยเอดส์ การตรวจทางซีรัมวิทยาอาจให้ผลลบปลอม จึงต้องระวัง
ระยะที่ 1
ระยะฟักตัว: 10–90 วัน
แผลริมแข็ง: ก้อนแข็งไม่เจ็บบริเวณที่รับเชื้อ หายไปภายในประมาณ 4 สัปดาห์ อาจเกิดที่เยื่อบุตาหรือรอบดวงตา
ระยะที่ 2
เวลาที่ปรากฏ: 4–10 สัปดาห์หลังจากแผลริมแข็งปรากฏ
การแพร่กระจายทั่วร่างกาย: บุกรุกเส้นประสาท ตา ระบบทางเดินอาหาร และตับผ่านทางเลือด ตาเกี่ยวข้องประมาณ 10% ของกรณี ผื่นตุ่มนูนแดงที่ฝ่ามือและฝ่าเท้าพบในมากกว่า 70% ของกรณี
อาการทางตา: ส่วนใหญ่เป็นม่านตาอักเสบ จอประสาทตาอักเสบ และประสาทตาอักเสบ
ระยะแฝง
การจำแนก: ระยะแรก (ภายใน 1 ปี) และระยะหลัง (หลังจาก 1 ปี)
การดำเนินโรค: ประมาณ 1 ใน 3 ของกรณีที่ไม่ได้รับการรักษาจะดำเนินไปสู่ระยะที่ 3 ซิฟิลิสที่ตาอาจแสดงอาการโดยไม่มีอาการนำ
ระยะที่ 3
ระบบหัวใจและหลอดเลือด: หลอดเลือดแดงใหญ่อักเสบ โป่งพองของหลอดเลือดแดงใหญ่
ซิฟิลิสของระบบประสาท: ซิฟิลิสเยื่อหุ้มสมอง ซิฟิลิสเยื่อหุ้มสมองและหลอดเลือด ไขสันหลังเสื่อม อัมพาตแบบก้าวหน้า
อาการทางตา: รูม่านตา Argyll Robertson, ฝ่อของเส้นประสาทตา, กัมมา (gumma)
กัมมา: ปฏิกิริยาแกรนูโลมาชนิดไม่ร้ายเฉพาะที่ เกิดขึ้นทั่วร่างกายรวมถึงคอรอยด์และม่านตา
อาการทางตาแตกต่างกันอย่างมากตามระยะของซิฟิลิส
| การจำแนก | ระยะเวลาที่เริ่มแสดง | อาการทางตาหลัก |
|---|---|---|
| ซิฟิลิสแต่กำเนิด (ระยะแรก) | แรกเกิด - 3 เดือน | จอประสาทตาอักเสบร่วมกับคอรอยด์อักเสบ (chorioretinitis) |
| ซิฟิลิสแต่กำเนิด (ระยะหลัง) | วัยเรียนขึ้นไป | กระจกตาอักเสบชนิดเนื้อเยื่อคั่น (interstitial keratitis), ม่านตาอักเสบ (iritis), ถุงน้ำตาอักเสบ (dacryocystitis) |
| ซิฟิลิสที่ได้มา - ระยะที่ 1 | 3 สัปดาห์ - 3 เดือน | แผลริมแข็ง (chancre) ที่เปลือกตาและเยื่อบุตา |
| โรคซิฟิลิสที่ได้มา - ระยะที่สอง | 4-10 สัปดาห์ | เปลือกตาอักเสบ, เยื่อบุตาอักเสบ, กระจกตาอักเสบ, ม่านตาอักเสบร่วมกับซิลิอารีบอดี, ก้อนที่ม่านตา, ตาขาวอักเสบ, จอประสาทตาอักเสบร่วมกับคอรอยด์, วุ้นตาเสื่อม, เส้นประสาทตาอักเสบ, หลอดเลือดจอประสาทตาอักเสบ, จอประสาทตาลอกแบบมีน้ำใต้จอประสาทตา |
| โรคซิฟิลิสที่ได้มา - ระยะปลาย | หลายปีถึงหลายสิบปี | กัมมาที่เปลือกตา, กระจกตาอักเสบชนิดเนื้อเยื่อคั่นกลาง, ตาขาวอักเสบ, ยูเวียอักเสบ, หัวประสาทตาอักเสบ, รูม่านตาอาร์ไกลล์ โรเบิร์ตสัน, เลนส์เคลื่อน, จอประสาทตาเสื่อมชนิดรงควัตถุทุติยภูมิ |
| ชนิด | ความถี่ |
|---|---|
| ยูเวียอักเสบทั้งลูกตา | 75%3) |
| คอรอยด์และจอประสาทตาอักเสบ | 93%4) |
| ม่านตาอักเสบร่วมกับซิลิอารีบอดีชนิดแกรนูโลมา | 46%1) |
| หนองในช่องหน้าตา (hypopyon) | 6%2) |
อาการแสดงของซิฟิลิสทางตามีความหลากหลายตามส่วนที่ถูกกระทบ ชนิดที่พบบ่อยที่สุดคือม่านตาอักเสบทั้งลูกตา (75%)3) และคอริโอเรตินาอักเสบพบใน 93% ของรอยโรคส่วนหลัง4)
อาการแสดงส่วนหน้า
เยื่อบุตา: ระยะที่ 1: แผลริมแข็ง (chancre), ระยะที่ 2: เยื่อบุตาอักเสบเล็กน้อย, ระยะที่ 3: กัมมา (gumma)
ตาขาว: เยื่อหุ้มตาขาวอักเสบ (พบบ่อยในระยะที่ 2), ตาขาวอักเสบ (พบบ่อยในระยะที่ 3) แบบเป็นก้อนหรือกระจาย
กระจกตาอักเสบชั้นกลางจากซิฟิลิส: กระจกตาอักเสบชั้นกลางชนิดไม่เป็นแผลและไม่มีหนอง ซึ่งเกิดจากภูมิคุ้มกัน มีเส้นเลือด新生 → ทิ้งรอยเส้นเลือดผี (ghost vessels) เป็นหนึ่งในสามอาการของ Hutchinson ในซิฟิลิสแต่กำเนิด
ม่านตาอักเสบและซิลิอารีบอดีอักเสบชนิดแกรนูโลมา: ชนิดที่พบบ่อยที่สุดของยูเวียอักเสบจากซิฟิลิส (46%) 1) อาจทำให้เกิดพังผืดยึดม่านตาส่วนหน้าและม่านตาฝ่อ ลักษณะเด่นคือดื้อต่อยาหยอดสเตียรอยด์
หนองในช่องหน้าลูกตาและเคราติกพรีซิพิเทต (KP): หนองในช่องหน้าลูกตาทั้งสองข้างพบได้ประมาณ 6% 2) อาจเกิด KP ลักษณะคล้ายไขมันแกะ
ยูเวียและส่วนหลังของลูกตา
ยูเวียอักเสบส่วนกลาง ส่วนหลัง และทั่วทั้งยูเวีย: อาจเป็นยูเวียอักเสบส่วนหน้า ส่วนหลัง หรือทั่วทั้งยูเวีย ชนิดแกรนูโลมาโตสหรือไม่ใช่แกรนูโลมาโตส
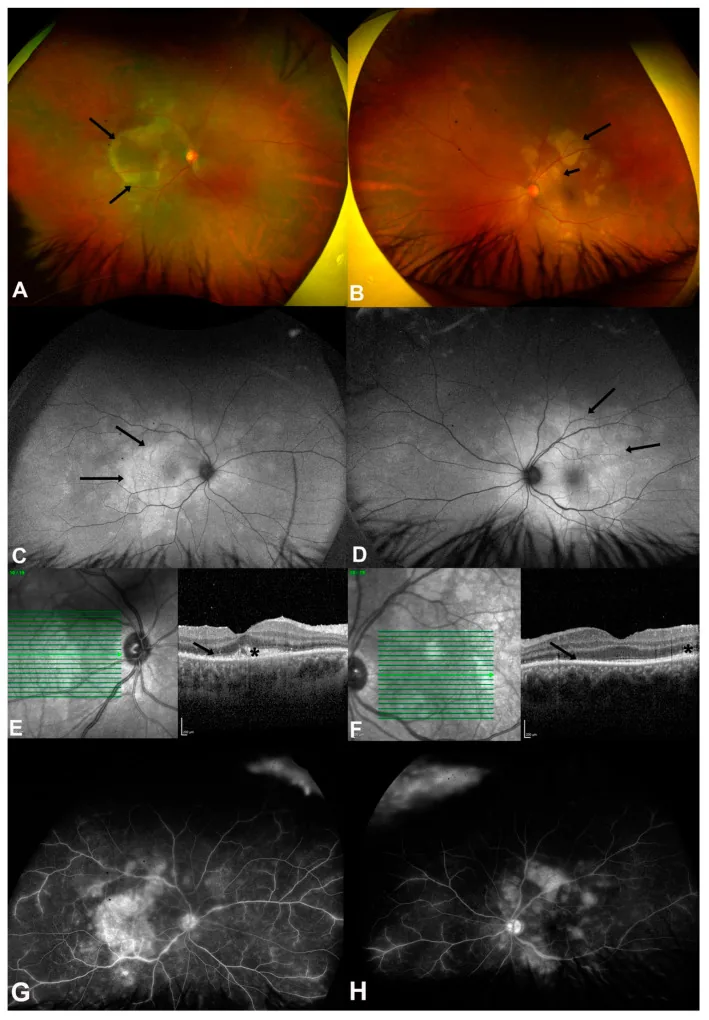
ASPPC (จอตาและคอรอยด์อักเสบชนิดพลาคอยด์หลังแบบเฉียบพลันจากซิฟิลิส): ชนิดพิเศษที่พบในผู้ป่วยซิฟิลิสระยะที่สอง รอยโรคสีเหลืองรูปพลาคอยด์ที่ระดับ RPE ในบริเวณจุดรับภาพถึงใกล้หัวประสาทตา OCT แสดงการขาดความต่อเนื่องของจอตาชั้นนอกและ RPE ร่วมกับส่วนนูนสะท้อนแสงมาก 3) FAF แสดงบริเวณเรืองแสงมากและน้อย ตอบสนองดีต่อการรักษาด้วยยาปฏิชีวนะ
หลอดเลือดจอตาอักเสบและจอตาอักเสบ: หลอดเลือดแดงอักเสบถือเป็นลักษณะเด่น แต่หลอดเลือดดำอักเสบก็พบได้บ่อยและอาจทำให้เกิดเส้นเลือดขาว 9) บริเวณที่ไม่มีการไหลเวียนเลือดอาจทำให้เกิดการเปลี่ยนแปลงแบบเพิ่มจำนวน ลักษณะเด่น: «จอตาแทรกซึมคล้ายกระจกฝ้า» และ «ตะกอนเล็กๆ สีครีมบนผิวจอตา» 1)5)
วุ้นตาขุ่นอย่างรุนแรง: มักหายไปอย่างรวดเร็วภายในไม่กี่วันหลังให้ยาปฏิชีวนะกลุ่มเพนิซิลลิน
ประสาทตาและประสาทจักษุวิทยา
ประสาทตาอักเสบ: ข้างเดียวหรือสองข้าง ประสาทตาอักเสบส่วนหน้าหรือส่วนหลังลูกตา, จานประสาทตาบวม, จอประสาทตาและประสาทตาอักเสบ, ประสาทตาฝ่อ พบการเกี่ยวข้องของประสาทตาใน 12-78% ของซิฟิลิสที่ตา 3) การรักษาล่าช้าทำให้ประสาทตาฝ่อและส่งผลต่อพยากรณ์การมองเห็น
รูม่านตา Argyll Robertson: รูม่านตาเล็ก, ปฏิกิริยาต่อแสงหายไป แต่ปฏิกิริยาการปรับระยะใกล้ยังคงอยู่ พบบ่อยในระยะที่ 3 แต่อาจพบได้ในระยะแรก 5)
ความผิดปกติของการเคลื่อนไหวลูกตา: ในระยะที่ 3 เกิดจากกลุ่มอาการรอยแยกเบ้าตาส่วนบน, สมองส่วนกลางขาดเลือด, หรือการกดจากหลอดเลือดโป่งพอง ทำให้เห็นภาพซ้อนเมื่อมีซิฟิลิสของระบบประสาท
ASPPC (Acute Syphilitic Posterior Placoid Chorioretinitis) เป็นลักษณะของจอประสาทตาส่วนหลังที่มีความจำเพาะสูงต่อซิฟิลิส โดยเกิดรอยโรคขนาดใหญ่สีเหลืองขาวคล้ายรก (placoid) ที่ขั้วหลังลูกตา 5) การตรวจหลอดเลือดด้วยฟลูออเรสซีนจะแสดงการเรืองแสงน้อยในระยะแรกและการเรืองแสงมากในระยะหลังที่มีลักษณะเฉพาะ OCT จะพบการฉีกขาดของชั้นจอประสาทตาชั้นนอกและ RPE ร่วมกับการยกตัวสะท้อนแสงสูง และตอบสนองต่อการรักษาด้วยยาปฏิชีวนะได้ดี
ในม่านตาอักเสบที่ไม่ทราบสาเหตุ ควรพิจารณาซิฟิลิสเสมอและมีดัชนีความสงสัยสูง เมื่อดำเนินการตรวจหาสาเหตุของม่านตาอักเสบ ต้องทำการตรวจทางซีรั่มวิทยาของซิฟิลิส
ในทางปฏิบัติ ให้ใช้การตรวจแบบ non-treponemal ร่วมกับการตรวจ treponemal ที่จำเพาะ
| ประเภทการตรวจ | การตรวจที่เป็นตัวแทน | ลักษณะและการใช้งาน |
|---|---|---|
| การตรวจแบบ non-treponemal (STS) | RPR (rapid plasma reagin), VDRL | ความไวสูงและให้ผลบวกเร็ว อาจมีผลบวกลวงทางชีวภาพ สอดคล้องกับกิจกรรมการติดเชื้อ → ใช้ในการคัดกรองและประเมินผลการรักษา |
| การตรวจ treponemal (วิธี TP antigen) | TPHA, FTA-ABS, TP-PA, EIA | ผลบวกยืนยันซิฟิลิส ยังคงให้ผลบวกเป็นเวลานานหลังการรักษา → ไม่เหมาะสมสำหรับการประเมินการรักษา |
การตรวจหาแอนติบอดีต่อซิฟิลิสในน้ำวุ้นตาโดยใช้ EIA มีความแม่นยำสูง โดยมีความไว 90.9% และความจำเพาะ 100%4). มีประโยชน์ในการวินิจฉัยแม้ในผู้ป่วยที่ติดเชื้อ HIV ซึ่งการตรวจซีรั่มอาจให้ผลลบปลอม
| การทดสอบ | ความไว | ความจำเพาะ |
|---|---|---|
| EIA ในซีรั่ม | ความไวสูง (การคัดกรอง) | ความจำเพาะสูง |
| EIA ในน้ำวุ้นตา | 90.9%4) | 100%4) |
ในซิฟิลิสที่ตา แนะนำให้ตรวจ CSF เพื่อประเมินภาวะแทรกซ้อนของซิฟิลิสระบบประสาท 4) หากมีอาการทางตาเพียงอย่างเดียว ความผิดปกติทางตาที่ได้รับการยืนยัน และผลตรวจ treponema เป็นบวก การตรวจ CSF ก่อนการรักษาไม่จำเป็น 3) หากสงสัยโรคประสาทอักเสบแก้วนำตา อัมพาตกล้ามเนื้อตา หรืออาการของเส้นประสาทสมอง ให้เจาะน้ำไขสันหลัง
มีประโยชน์ในผู้ป่วยที่ติดเชื้อ HIV ซึ่งมีแนวโน้มผลลบลวงในการตรวจซีรั่มซิฟิลิส และในกรณีที่สงสัยอย่างมากว่ามีม่านตาอักเสบจากซิฟิลิสแม้ผลตรวจซีรั่มเป็นลบ 4) การตรวจ EIA ในน้ำวุ้นตามีความจำเพาะ 100% และหากผลเป็นบวกจะให้หลักฐานการวินิจฉัยม่านตาอักเสบจากซิฟิลิส
ต้องแยกจากโรคซาร์คอยโดซิส ม่านตาอักเสบจากวัณโรค จอประสาทตาตายเฉียบพลัน (ARN)/PORN, APMPPE, จอประสาทตาอักเสบแบบคดเคี้ยว จอประสาทตาอักเสบจากไซโตเมกาโลไวรัส จอประสาทตาอักเสบจากทอกโซพลาสมา โรคเบห์เซ็ต และมะเร็งต่อมน้ำเหลืองในลูกตา 4)7) เนื่องจากไม่สามารถตรวจพบ T. pallidum โดยตรงในตา การประเมินร่วมกันของผลตรวจทางซีรั่มและอาการทางคลินิกจึงมีความสำคัญ 10) ต้องระวังเป็นพิเศษในผู้ป่วยที่ติดเชื้อ HIV ซึ่งผลตรวจทางซีรั่มอาจเป็นลบลวงในโรคเอดส์
การรักษาซิฟิลิสทางปาก (สำหรับกรณีไม่รุนแรง/การดูแลผู้ป่วยนอก):
ซิฟิลิสระบบประสาทและซิฟิลิสตา (การรับไว้รักษาในโรงพยาบาล การให้ทางหลอดเลือดดำ):
ม่านตาอักเสบจากซิฟิลิสมักพบร่วมกับซิฟิลิสระบบประสาท การรักษามาตรฐานคือการให้เพนิซิลลินขนาดสูงทางหลอดเลือดดำ ตัวเลือกแรกคือเพนิซิลลิน G ชนิดน้ำทางหลอดเลือดดำ
| สูตรการรักษา | ขนาดและวิธีการให้ |
|---|---|
| เพนิซิลลิน G ชนิดผลึกน้ำ (ตัวเลือกแรก) | 18-24 ล้านยูนิต/วัน (3-4 ล้านยูนิตทุก 4 ชั่วโมง IV หรือให้แบบต่อเนื่อง) นาน 10-14 วัน1)2)3)5) |
| โปรเคน เพนิซิลลิน G (ทางเลือกอื่น) | 2.4 ล้านยูนิต IM วันละครั้ง + โพรเบเนซิด 500 มก. รับประทานวันละ 4 ครั้ง นาน 10-14 วัน1)2) |
| เซฟไตรอะโซน (ทางเลือกอื่น) | 1-2 กรัม IM หรือ IV วันละครั้ง นาน 14 วัน1)4)6) |
อัตราความสำเร็จของการรักษารายงานประมาณ 90%3)
Nwaobi et al. (2023) รายงานชายอายุ 46 ปีที่มีซิฟิลิสตา RPR 1:64, TPHA 1:512 ได้รับการรักษาด้วย IV PCG 4 ล้านยูนิตทุก 4 ชั่วโมงสำหรับซิฟิลิสระบบประสาท และการมองเห็นดีขึ้นหลังจาก 6 เดือน2)
ใช้การเปลี่ยนแปลงของ RPR (การทดสอบแอนติเจนไขมัน) เป็นข้อมูลอ้างอิง การลดลงของระดับไทเตอร์แอนติบอดีเหลือ 8 เท่าหรือน้อยกว่า หรือเหลือ 1/4 ของค่าเริ่มต้นหรือน้อยกว่า ถือว่าการรักษาได้ผล10) แม้หลังการรักษา ยังมีโอกาสกลับเป็นซ้ำ ดังนั้นควรตรวจ RPR เป็นระยะอย่างต่อเนื่อง
การลดอาการแพ้เพนิซิลลิน (desensitization) เป็นทางเลือกแรกที่แนะนำ1)7)
Cubelo et al. (2022) รายงานชายอายุ 24 ปีที่ติดเชื้อ HIV และแพ้เพนิซิลลิน ได้รับ doxycycline 100 มก. วันละ 2 ครั้ง นาน 14 วัน และ RPR ลดลงจาก 1:1,024 เป็น 1:327) หลังจากนั้นจึงทำการลดอาการแพ้เพนิซิลลิน
เกิดขึ้นเป็นปฏิกิริยาต่อไลโปโปรตีนที่ก่อให้เกิดการอักเสบซึ่งมาจากเชื้อ Treponema pallidum ที่ตายแล้วภายใน 24 ชั่วโมงหลังจากเริ่มการรักษา ทางจักษุวิทยา อาจปรากฏเป็นการกลับเป็นซ้ำของม่านตาอักเสบ (การกำเริบของการอักเสบ)
การลดอาการแพ้เพนิซิลลินเป็นวิธีแรกที่แนะนำ หากทำได้ยาก ยาทางเลือก ได้แก่ เซฟไตรอะโซน (1-2 กรัม วันละครั้ง นาน 14 วัน) หรือดอกซีไซคลิน (200 มก./วัน นาน 28 วัน)1)7) อย่างไรก็ตาม หลักฐานสำหรับซิฟิลิสที่ตายังมีจำกัดเมื่อเทียบกับเพนิซิลลิน
ให้รักษาต่อเนื่องโดยไม่หยุด อาการทางระบบ เช่น ไข้และปวดศีรษะ ให้รักษาตามอาการด้วยยาลดไข้และยาแก้ปวด ปฏิกิริยาที่รวมถึงอาการทางตา (เช่น การมองเห็นลดลง, บวมของหัวประสาทตา) มักเกิดขึ้นชั่วคราวและดีขึ้นเมื่อรักษาต่อเนื่อง1)
สเตียรอยด์จะพิจารณาใช้เป็นยาเสริมเฉพาะเมื่อยังมีการอักเสบหลงเหลืออยู่หลังจากให้ยาปฏิชีวนะที่เหมาะสมอย่างเพียงพอ การให้สเตียรอยด์ล่วงหน้าโดยไม่มีการกดภูมิคุ้มกันเป็นข้อห้ามเพราะอาจทำให้ซิฟิลิสแย่ลง5)
T. pallidum แพร่กระจายทางเลือดจากตำแหน่งติดเชื้อปฐมภูมิและไปถึงอวัยวะต่างๆ ทั่วร่างกายรวมถึงเนื้อเยื่อตา ผ่านด่านกั้นเลือด-จอประสาทตาและทำให้เกิดการอักเสบในคอรอยด์ จอประสาทตา และวุ้นตา รอยโรคตาจากซิฟิลิสสามารถเกิดได้ในทุกระยะตั้งแต่ระยะแรกถึงระยะปลาย แต่รอยโรคส่วนหลังของตามักเกิดหลังระยะที่สอง
Treponema pallidum กระตุ้นการผลิต IL-1β, IL-6, IL-12 และ TNF-α ผ่านสัญญาณที่ขึ้นกับ TLR2/TLR4/TLR5 ทำให้เกิดการทำลายเนื้อเยื่อคล้ายปฏิกิริยาภูมิไวเกินชนิด delayed-type1) เซลล์ CD4+ และมาโครฟาจครอบงำรอยโรคระยะแรก ในขณะที่เซลล์ CD8+ ครอบงำรอยโรคระยะที่สอง การผลิต IFN-γ กระตุ้นและดึงดูดมาโครฟาจ
ในโรคกระจกตาอักเสบชนิด interstitial syphilitic สาเหตุหลักไม่ใช่การติดเชื้อโดยตรงจาก T. pallidum แต่เป็นการตอบสนองทางภูมิคุ้มกันต่อแอนติเจนของเชื้อ (การแทรกซึมของลิมโฟไซต์และการบุกรุกของหลอดเลือดเข้าไปในสโตรมาของกระจกตา) ดังนั้นจึงตอบสนองต่อสเตียรอยด์ แต่อาการอาจไม่หายไปด้วยเพนิซิลลินเพียงอย่างเดียว
Treponema pallidum มีความสามารถในการเจริญเติบโตช้าและบุกรุกเนื้อเยื่อที่มีภูมิคุ้มกันพิเศษ เช่น ตา ระบบประสาทส่วนกลาง และรก1) การตายแบบอะพอพโทซิสของเซลล์ CD4+ ผ่านวิถีการตายที่เกี่ยวข้องกับ Fas ทำให้การกำจัดทางภูมิคุ้มกันไม่สมบูรณ์ นำไปสู่การติดเชื้อเรื้อรัง
ในผู้ป่วยที่ติดเชื้อเอชไอวี การดำเนินของซิฟิลิสที่ตาหลังระยะที่สองจะเร็วขึ้น การเกี่ยวข้องของตาทั้งสองข้างพบได้บ่อยกว่าในผู้ป่วยที่ติดเชื้อเอชไอวี (62%) เทียบกับผู้ที่ไม่ติดเชื้อ (38%) (การศึกษาใน 96 ราย)1) ในโรคเอดส์ การตรวจทางซีรั่มอาจให้ผลลบปลอม จึงต้องระมัดระวังในการวินิจฉัย
หากผู้ป่วยที่ติดเชื้อเอชไอวีมีรอยโรคตาจากซิฟิลิส อาจเกิดการอักเสบที่แย่ลงชั่วคราว (IRIS) หลังจากเริ่มการรักษาด้วยยาต้านไวรัส (ART)11)
ในการทบทวนของ Pipito และคณะ (2023) มีรายงานว่าจำนวนเซลล์ CD4 ก่อน ART ต่ำ (มัธยฐาน 196/μL) แต่ฟื้นตัวเป็น 318/μL หลัง ART11) ในกรณีที่มี CD4 ต่ำ มีความเสี่ยงที่ผลตรวจซีรั่มซิฟิลิสจะเป็นลบปลอม11)
การตอบสนองต่อยาปฏิชีวนะกลุ่มเพนิซิลลินโดยทั่วไปดี และมักเกิดการลดลงอย่างรวดเร็วของความขุ่นในวุ้นตาไม่กี่วันหลังให้ยา อัตราความสำเร็จในการรักษารายงานประมาณ 90%3) ในกรณีที่มีภาวะประสาทตาอักเสบร่วม หากการรักษาล่าช้า อาจเกิดการฝ่อของประสาทตาซึ่งส่งผลต่อการพยากรณ์การมองเห็น ในกรณีที่มีการติดเชื้อร่วมเอชไอวี ความเสี่ยงของการกลับเป็นซ้ำหลังการรักษาสูง และจำเป็นต้องติดตามการเปลี่ยนแปลงของ RPR ในระยะยาว
หากการอักเสบแย่ลงประมาณ 28 วันหลังจากเริ่ม ART ให้สงสัย IRIS แยกความแตกต่างระหว่างชนิดเปิดเผยและชนิดขัดแย้ง และหากการรักษาซิฟิลิสไม่เพียงพอ ให้ให้ยาเพนิซิลลินจีก่อน11) การเพิ่มสเตียรอยด์จะพิจารณาหลังจากยืนยันการรักษาซิฟิลิสแล้ว
การรักษาด้วย anti-VEGF สำหรับเส้นเลือดใหม่ในคอรอยด์ชนิดอักเสบ: เส้นเลือดใหม่ในคอรอยด์ที่เกิดร่วมกับซิฟิลิสที่ตาเป็นภาวะที่พบได้น้อยมาก ในรายงานของ Świerczyńska และคณะ (2021) การฉีด aflibercept เข้าในวุ้นตาทำให้โรคคงที่ด้วยการฉีดครั้งเดียวในประมาณหนึ่งในสามของกรณี และการมองเห็นคงที่ด้วยการฉีดสองครั้งในประมาณสองในสามของกรณี6) เส้นเลือดใหม่ในคอรอยด์ไม่หายไปด้วยการรักษาด้วยยาปฏิชีวนะเพียงอย่างเดียว และการเพิ่มการฉีด anti-VEGF เข้าในวุ้นตามีประสิทธิผล
หลอดเลือดจอตาอักเสบจากซิฟิลิสชนิดเด่นหลอดเลือดดำ: โดยทั่วไป หลอดเลือดจอตาอักเสบจากซิฟิลิสมักเป็นชนิดหลอดเลือดแดงอักเสบหรือชนิดผสม แต่มีรายงานกรณีที่เด่นหลอดเลือดดำอักเสบในผู้ติดเชื้อเอชไอวีร่วม Mammo และคณะ (2022) รายงานกรณีชายอายุ 53 ปีติดเชื้อเอชไอวีที่มีม่านตาอักเสบทั้งลูกตาชนิดเด่นหลอดเลือดดำอักเสบ รักษาด้วย IV PCG 4 ล้านยูนิต 14 วัน × 2 คอร์ส9) หลังการรักษา เกิดเป็นจอตาผิดปกติชนิดเม็ดสีข้างหลอดเลือดดำ
การปรับปรุงความแม่นยำในการวินิจฉัยด้วยการถ่ายภาพหลายรูปแบบ: การรวมกันของ EDI-OCT, การเรืองแสงอัตโนมัติมุมกว้างพิเศษ (FAF) และ ICG คาดว่าจะช่วยเพิ่มความแม่นยำในการวินิจฉัยซิฟิลิสที่ตา 1)3) ICG ตรวจพบจุดด่างดำในคอรอยด์ จุดร้อน และหลอดเลือดคอรอยด์ที่พร่ามัว การสะสมของผลการถ่ายภาพหลายรูปแบบเหล่านี้อาจช่วยในการแยกความแตกต่างจากซาร์คอยโดซิสและวัณโรค
การพัฒนาเทคนิคการวินิจฉัยโดยใช้น้ำในลูกตา: การตรวจหาแอนติบอดีซิฟิลิสในน้ำวุ้นตาโดย EIA (ความไว 90.9% ความจำเพาะ 100%) มีคุณค่าในการวินิจฉัยสูงในกรณีที่ผลบวกปลอมทางซีรั่มและกรณีการอักเสบของส่วนหลังตาที่ดื้อต่อการรักษา 4) โดยเฉพาะในผู้ป่วยที่ติดเชื้อ HIV หรือมีภูมิคุ้มกันบกพร่อง ซึ่งความน่าเชื่อถือของการวินิจฉัยทางซีรั่มลดลง การตรวจน้ำในลูกตากำลังกลายเป็นวิธีการวินิจฉัยเสริมที่สำคัญ
การปรับการจัดการ IRIS ให้เหมาะสม: การวิจัยเกี่ยวกับกลไกการเกิด IRIS ที่เกี่ยวข้องกับการเริ่ม ART และกลยุทธ์การจัดการที่เหมาะสมกำลังดำเนินไป 11) การปรับเวลาของการรักษาซิฟิลิสและ ART ให้เหมาะสมในการป้องกันและรักษา IRIS เป็นความท้าทายในอนาคต