Primo stadio
Periodo di incubazione: 10-90 giorni.
Sifiloma: Indurimento indolore nel sito di inoculazione. Scompare in circa 4 settimane. Può verificarsi sulla congiuntiva o intorno all’occhio.

L’uveite sifilitica è una condizione in cui Treponema pallidum penetra nell’occhio per via ematogena e causa un’infiammazione intraoculare. La sifilide è un’infezione a trasmissione sessuale causata dalla spirocheta Treponema pallidum. La sifilide manifesta sintomatica è classificata in stadi dal 1 al 4. Negli ultimi anni, gli stadi 3 e 4 sono rari; la maggior parte dei casi è rappresentata da sifilide latente senza lesioni cutanee o mucose. Nella sifilide acquisita, l’uveite si verifica in circa il 5% dei casi in stadio secondario. Le lesioni oculari da sifilide congenita sono quasi assenti in Giappone grazie al miglioramento dell’assistenza perinatale.
A livello mondiale, ogni anno vengono segnalati 5,7–6 milioni di nuove infezioni sifilitiche tra i 15-49enni 1)5). La frequenza della sifilide oculare è di circa lo 0,6–2% di tutti i casi di sifilide 1)2) e rappresenta circa il 10% di tutte le uveiti infettive 3). Uno studio nella Carolina del Nord ha rilevato 63 casi di sifilide oculare su 4.232 pazienti (1,5%), di cui il 38% diagnosticato in stadio 1 o 2 1).
Anche in Giappone i casi di infezione sono in aumento: da meno di 1.000 casi segnalati nel 2011 a oltre 6.000 nel 2017. Questo aumento riguarda principalmente gli MSM (uomini che hanno rapporti sessuali con uomini) e i pazienti con coinfezione da HIV. A causa del quadro clinico vario, viene chiamata ‘la grande imitatrice’ 1)5). Dal punto di vista terapeutico, viene trattata come la neurosifilide.
L’interessamento oculare può manifestarsi in tutti gli stadi della sifilide, inclusi gli stadi 1-3 e la fase latente. È più comune nello stadio secondario della sifilide acquisita, dove predomina l’uveite. I sintomi oculari possono essere il primo segno di sifilide, pertanto in caso di uveite di origine sconosciuta si deve sempre considerare la sifilide.
Le lesioni oculari della sifilide sono varie: infiammazione del segmento anteriore, uveite, neurite ottica, corioretinite, ecc., e assomigliano a molte altre malattie oculari. Ciò ritarda spesso la diagnosi, e questo quadro clinico vario è il motivo per cui viene chiamata ‘la grande imitatrice’ 5).
Si sviluppa per infezione transplacentare. La sifilide congenita precoce (dalla nascita a 3 mesi) si manifesta con corioretinite. La sifilide congenita tardiva è caratterizzata dalla classica triade di Hutchinson (denti a cacciavite, ipoacusia neurosensoriale, cheratite interstiziale). Il fondo oculare della sifilide congenita tardiva mostra un aspetto a sale e pepe (atrofia corioretinica disseminata) con proliferazione delle cellule pigmentate retiniche, talvolta simile a retinite pigmentosa.
La co-infezione da HIV è un importante fattore di rischio per la sifilide oculare e il test HIV è raccomandato in tutti i pazienti al momento della diagnosi di sifilide1). Nei soggetti HIV-positivi, la gravità dell’uveite aumenta e diventa più spesso bilaterale, modificando il quadro clinico. Inoltre, è importante notare che i test sierologici possono essere falsamente negativi nell’AIDS.
Primo stadio
Periodo di incubazione: 10-90 giorni.
Sifiloma: Indurimento indolore nel sito di inoculazione. Scompare in circa 4 settimane. Può verificarsi sulla congiuntiva o intorno all’occhio.
Secondo stadio
Comparsa: 4-10 settimane dopo il sifiloma.
Diffusione sistemica: Coinvolgimento ematogeno di sistema nervoso, occhi, tratto digerente e fegato. L’occhio è coinvolto in circa il 10% dei casi. Un’eruzione maculopapulare su palmi e piante è presente in oltre il 70% dei casi.
Reperti oculari: principalmente uveite, retinite e neurite ottica.
Stadio latente
Classificazione: precoce (entro 1 anno) e tardivo (dopo 1 anno).
Decorso: circa 1/3 dei casi non trattati progredisce al terzo stadio. La sifilide oculare può manifestarsi anche in assenza di sintomi.
Terzo stadio
Cardiovascolare: aortite, aneurisma aortico.
Neurosifilide: sifilide meningea, sifilide meningovascolare, tabe dorsale, paralisi progressiva.
Reperti oculari : pupilla di Argyll Robertson, atrofia ottica, gomma.
Gomma : reazione granulomatosa benigna localizzata. Si verifica in tutto il corpo, inclusi coroide e iride.
I reperti oculari variano notevolmente a seconda dello stadio della sifilide.
| Classificazione | Tempo di insorgenza | Principali sintomi oculari |
|---|---|---|
| Sifilide congenita (precoce) | Dalla nascita a 3 mesi | Retinocoroidite |
| Sifilide congenita (tardiva) | Dall’età scolare | Cheratite interstiziale, irite, dacriocistite |
| Sifilide primaria acquisita | 3 settimane a 3 mesi | Sifiloma (cancro) di palpebra e congiuntiva |
| Acquisito secondario | 4-10 settimane | Blefarite, congiuntivite, cheratite, iridociclite, noduli dell’iride, sclerite, corioretinite, vitreite, neurite ottica, vasculite retinica, distacco essudativo della retina |
| Acquisito tardivo | Da diversi anni a decenni | Gomma palpebrale, cheratite interstiziale, sclerite, uveite, papillite, pupilla di Argyll Robertson, lussazione del cristallino, retinite pigmentosa secondaria |
| Tipo di malattia | Frequenza |
|---|---|
| Panuveite | 75%3) |
| Corioretinite | 93%4) |
| Iridociclite granulomatosa | 46%1) |
| Ipopion | 6%2) |
I reperti della sifilide oculare sono vari a seconda della sede colpita. La panuveite è la più frequente (75%)3) e la corioretinite si osserva nel 93% delle lesioni del segmento posteriore4).
Reperti del segmento anteriore
Congiuntiva: al primo stadio sifiloma (chancre), al secondo stadio congiuntivite lieve, al terzo stadio gomma.
Sclera: episclerite (frequente al secondo stadio), sclerite (frequente al terzo stadio). Nodulare o diffusa.
Cheratite interstiziale sifilitica: cheratite interstiziale non ulcerativa e non suppurativa immuno-mediata. Neovascolarizzazione che lascia vasi fantasma. Uno dei tre segni di Hutchinson nella sifilide congenita.
Iridociclite granulomatosa: forma oculare più frequente di uveite sifilitica (46%) 1). Può lasciare sinechie anteriori e atrofia iridea. Caratterizzata da resistenza ai colliri steroidei.
Ipopion e precipitati cheratici: ipopion bilaterale osservato in circa il 6% dei casi 2). Può formare precipitati cheratici a grasso di montone.
Uvea e segmento posteriore
Uveite intermedia, posteriore e panuveite: può essere anteriore, posteriore o panuveite. Granulomatosa o non granulomatosa.
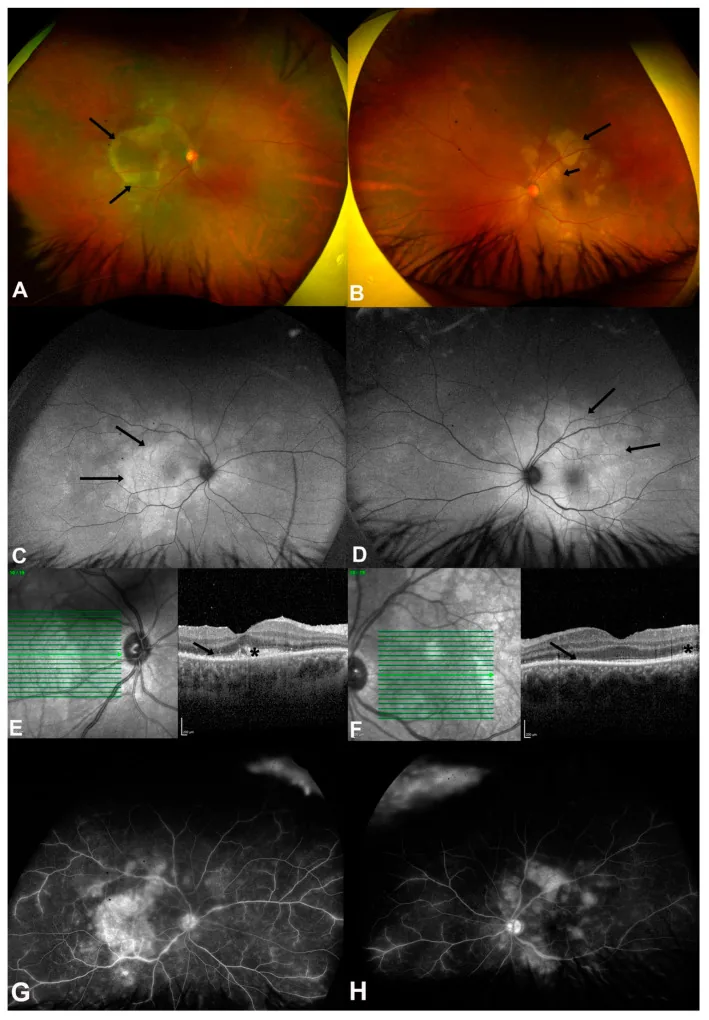
ASPPC (coroidite posteriore a placche sifilitica acuta): forma speciale caratteristica dei pazienti con sifilide secondaria. Lesioni a placca, gialle a livello dell’EPR nella regione maculare e peripapillare. L’OCT mostra rotture e sollevamenti iperriflettenti della retina esterna e dell’EPR 3). All’autofluorescenza del fondo, chiazze iperfluorescenti e ipofluorescenti. Buona risposta alla terapia antibiotica.
Vasculite retinica e retinite: l’arterite è considerata caratteristica, ma anche la flebite è frequente e può portare a sbiancamento 9). Le aree di non perfusione possono causare cambiamenti proliferativi. Gli «infiltrati retinici a vetro smerigliato» e i «piccoli depositi color crema sulla superficie retinica» sono reperti caratteristici 1)5).
Forte opacità vitreale: spesso regredisce rapidamente pochi giorni dopo la somministrazione di antibiotici penicillinici.
Nervo ottico e neuroftalmologia
Neurite ottica: unilaterale o bilaterale. Neurite ottica anteriore o retrobulbare, edema papillare, neurite retinica, atrofia ottica. Il coinvolgimento del nervo ottico si osserva nel 12-78% dei casi di sifilide oculare 3). Un ritardo nel trattamento può portare ad atrofia ottica e influenzare la prognosi visiva.
Pupilla di Argyll Robertson: miosi, riflesso fotomotore assente ma conservazione del riflesso di accomodazione. Frequente al terzo stadio ma può comparire anche prima 5).
Anomalie oculomotorie: al terzo stadio, causate da sindrome della fessura orbitaria superiore, infarto del tronco encefalico o compressione da aneurisma. In caso di neurosifilide associata, si verifica diplopia.
L’ASPPC (Acute Syphilitic Posterior Placoid Chorioretinitis) è un reperto del segmento posteriore altamente specifico per la sifilide, caratterizzato dalla formazione di grandi lesioni placoidi (simili a placenta) giallo-biancastre al polo posteriore 5). All’angiografia con fluoresceina mostra una caratteristica ipofluorescenza precoce e iperfluorescenza tardiva. All’OCT si osserva una rottura della retina esterna e dell’EPR con un’elevazione iperriflettente, e risponde bene al trattamento antibiotico.
In caso di uveite di causa sconosciuta, considerare sempre la sifilide ed è importante avere un alto indice di sospetto. Nell’indagine sulla causa dell’uveite, eseguire sempre i test sierologici per la sifilide.
Nella pratica clinica, si combinano un test non treponemico e un test treponemico specifico.
| Tipo di test | Test rappresentativi | Caratteristiche / Utilizzo |
|---|---|---|
| Test non treponemici (STS) | RPR (rapid plasma reagin), VDRL | Alta sensibilità, positività precoce. Possibili falsi positivi biologici. Correlato all’attività infettiva → utilizzato per screening e valutazione dell’efficacia del trattamento. |
| Test treponemici (metodo antigene TP) | TPHA, FTA-ABS, TP-PA, EIA | Positivo conferma la sifilide. Rimane positivo a lungo dopo il trattamento → non adatto per la valutazione del trattamento. |
La rilevazione di anticorpi sifilitici mediante EIA nell’umor vitreo mostra una sensibilità del 90,9% e una specificità del 100%4). Utile per la diagnosi anche in caso di coinfezione da HIV, dove i test sierologici possono essere falsamente negativi.
| Test | Sensibilità | Specificità |
|---|---|---|
| EIA sierico | Alta sensibilità (screening) | Alta specificità |
| EIA vitreale | 90,9%4) | 100%4) |
Nella sifilide oculare, si raccomanda l’esame del CSF per valutare una possibile neurosifilide 4). In presenza di sintomi oculari isolati, anomalie oculari confermate e test treponemico positivo, l’esame del CSF prima del trattamento non è considerato obbligatorio 3). In caso di sospetta neurite ottica, paralisi dei muscoli oculari o sintomi dei nervi cranici, si esegue una puntura lombare.
È utile nei pazienti con coinfezione da HIV, in cui i test sierologici sono spesso falsamente negativi, e nei pazienti con test sierologici negativi ma con forte sospetto di uveite sifilitica 4). L’EIA sul vitreo ha una specificità del 100%; un risultato positivo fornisce la prova diagnostica di uveite sifilitica.
La diagnosi differenziale include sarcoidosi, uveite tubercolare, necrosi retinica acuta (ARN)/PORN, APMPPE, coroidite serpiginosa, retinite da citomegalovirus, retinite toxoplasmica, malattia di Behçet e linfoma intraoculare 4)7). Poiché la rilevazione diretta di T. pallidum nell’occhio non è possibile, la diagnosi di sifilide oculare si basa sulla combinazione di test sierologici e reperti clinici 10). Nei pazienti HIV-positivi è necessaria particolare attenzione, poiché in caso di AIDS i test sierologici possono essere falsamente negativi.
Terapia antisifilitica orale (casi lievi, gestione ambulatoriale):
Neurosifilide e sifilide oculare (ricovero, terapia endovenosa) :
L’uveite sifilitica è spesso associata a neurosifilide e la terapia standard è la penicillina G endovenosa ad alte dosi. La prima scelta è la somministrazione endovenosa di penicillina G acquosa.
| Regime | Dosaggio e modalità |
|---|---|
| Penicillina G cristallina acquosa (prima scelta) | 18–24 milioni di unità/giorno (3–4 milioni di unità EV ogni 4 ore o infusione continua) × 10–14 giorni1)2)3)5) |
| Penicillina G procaina (alternativa) | 2,4 milioni di unità IM 1 volta/giorno + probenecid 500 mg PO 4 volte/giorno × 10–14 giorni1)2) |
| Ceftriaxone (alternativa) | 1–2 g IM o EV 1 volta/giorno × 14 giorni1)4)6) |
Il tasso di successo del trattamento è riportato intorno al 90%3).
Nwaobi et al. (2023) hanno riportato un uomo di 46 anni con sifilide oculare (RPR 1:64, TPHA 1:512) trattato per neurosifilide con PCG EV 4 milioni di unità ogni 4 ore, con recupero visivo dopo 6 mesi2).
Fare riferimento all’andamento del RPR (test con antigene lipidico). Una riduzione del titolo anticorpale a ≤ 8 volte o ≤ 1/4 del valore iniziale è considerata indicativa di efficacia antisifilitica10). Dopo il trattamento è possibile una recidiva, pertanto continuare il monitoraggio regolare del RPR.
La desensibilizzazione alla penicillina è raccomandata come prima scelta1)7).
Cubelo et al. (2022) hanno riportato il caso di un uomo di 24 anni HIV-positivo con allergia alla PCG, trattato con doxiciclina 100 mg BID per 14 giorni, con riduzione del RPR da 1:1.024 a 1:327). Successivamente è stata eseguita la desensibilizzazione alla PCG.
Si sviluppa come reazione alle lipoproteine infiammatorie derivate dal Treponema pallidum ucciso entro 24 ore dall’inizio del trattamento. Dal punto di vista oftalmico, può manifestarsi come una recidiva di irite (riaccensione dell’infiammazione).
La desensibilizzazione alla penicillina è raccomandata come prima scelta. Se ciò è difficile, possono essere utilizzati come alternativa ceftriaxone (1-2 g una volta al giorno per 14 giorni) o doxiciclina (200 mg/die per 28 giorni)1)7). Tuttavia, l’evidenza per la sifilide oculare è limitata rispetto alla penicillina.
Il trattamento viene continuato, non interrotto. I sintomi sistemici come febbre e mal di testa vengono trattati sintomaticamente con antipiretici e analgesici. Le reazioni oculari (inclusa la riduzione dell’acuità visiva e l’edema papillare) sono generalmente temporanee e migliorano con la prosecuzione del trattamento1).
Gli steroidi vengono presi in considerazione solo come terapia aggiuntiva, dopo un’adeguata terapia antibiotica, se l’infiammazione persiste. La somministrazione anticipata di steroidi senza immunosoppressione è controindicata perché può portare a un peggioramento della sifilide5).
T. pallidum si diffonde per via ematogena dal sito di infezione primaria e raggiunge gli organi sistemici, compresi i tessuti oculari. Attraversa la barriera emato-retinica e causa infiammazione della coroide, della retina e del vitreo. Le lesioni oculari della sifilide possono verificarsi in qualsiasi stadio, dal primario al tardivo, ma le lesioni del segmento posteriore sono più comuni dopo lo stadio secondario.
Il treponema della sifilide induce la produzione di IL-1β, IL-6, IL-12 e TNF-α attraverso segnali dipendenti da TLR2/TLR4/TLR5, causando danni tissutali simili a una reazione di ipersensibilità ritardata1). Le cellule CD4+ e i macrofagi dominano le lesioni primarie, mentre le cellule CD8+ dominano lo stadio secondario. La produzione di IFN-γ attiva e attrae i macrofagi.
Nella cheratite interstiziale sifilitica, la patologia principale non è l’infezione diretta da T. pallidum, ma una reazione immunitaria contro gli antigeni del treponema (infiltrazione linfocitaria e invasione vascolare dello stroma corneale). Pertanto, risponde agli steroidi ma può non risolversi con la sola penicillina.
Il treponema della sifilide ha una crescita lenta e la capacità di penetrare nei tessuti immunologicamente privilegiati come occhio, SNC e placenta1). L’apoptosi delle cellule CD4+ attraverso la via di morte associata a Fas rende l’eliminazione immunitaria incompleta, stabilendo un’infezione cronica.
Nei pazienti HIV-positivi, la progressione della sifilide oculare dopo lo stadio secondario è accelerata. Il coinvolgimento bilaterale è più frequente nei pazienti HIV+ (62%) rispetto ai pazienti HIV- (38%) (studio su 96 casi)1). Nell’AIDS, i test sierologici possono essere falsamente negativi, richiedendo cautela nella diagnosi.
Nei pazienti HIV+ con sifilide oculare, dopo l’inizio della terapia antiretrovirale (ART) può verificarsi IRIS (sindrome infiammatoria da ricostituzione immunitaria) con un’esacerbazione transitoria dell’infiammazione11).
Nella revisione di Pipito et al. (2023), i casi di IRIS presentavano una bassa conta di cellule CD4 prima della ART (mediana 196/μL), che si è ripresa a 318/μL dopo la ART11). Nei casi con bassi livelli di CD4 esiste anche il rischio di falsi negativi nei test sierologici per la sifilide11).
La risposta agli antibiotici penicillinici è generalmente buona e l’opacità vitreale spesso regredisce rapidamente entro pochi giorni dalla somministrazione. Il tasso di successo del trattamento è riportato intorno al 90%3). In caso di neurite ottica associata, un ritardo nel trattamento può portare ad atrofia ottica e influenzare la prognosi visiva. Nei casi di coinfezione da HIV, il rischio di recidiva dopo il trattamento è elevato ed è necessario un monitoraggio a lungo termine dell’andamento del RPR.
Se l’infiammazione peggiora circa 28 giorni dopo l’inizio della ART, sospettare un IRIS. Distinguere tra tipo da smascheramento e tipo paradossale e, se il trattamento della sifilide è insufficiente, somministrare prima la penicillina G11). L’aggiunta di steroidi viene presa in considerazione dopo aver stabilito un trattamento antisifilitico adeguato.
Terapia anti-VEGF per la neovascolarizzazione coroidale infiammatoria (iCNV): L’iCNV associata alla sifilide oculare è una condizione estremamente rara. Nel rapporto di Świerczyńska et al. (2021), l’iniezione intravitreale di aflibercept ha portato alla stabilizzazione della malattia con una singola iniezione in circa un terzo dei casi e alla stabilizzazione della vista con due iniezioni in circa due terzi dei casi6). L’iCNV non regredisce con la sola terapia antibiotica e l’aggiunta di iniezioni intravitreali di anti-VEGF è risultata efficace.
Vasculite retinica sifilitica a predominanza venosa: Di solito, la vasculite retinica sifilitica è spesso arteritica o mista, ma in caso di coinfezione da HIV sono stati riportati casi a predominanza di flebite. Mammo et al. (2022) hanno riportato un caso di panuveite a predominanza venosa in un uomo HIV-positivo di 53 anni, trattato con PCG ev 4 milioni di unità per 14 giorni × 2 cicli9). Dopo il trattamento, si è evoluta in retinopatia pigmentaria paravenosa.
Miglioramento dell’accuratezza diagnostica mediante imaging multimodale: La combinazione di EDI-OCT, autofluorescenza a campo ultra-largo (FAF) e ICG promette di migliorare l’accuratezza diagnostica della sifilide oculare1)3). Con l’ICG si rilevano punti scuri coroidali, hot spot e vasi coroidali sfocati. L’accumulo di questi reperti di imaging multimodale potrebbe contribuire alla differenziazione dalla sarcoidosi e dalla tubercolosi.
Sviluppo di tecniche diagnostiche mediante fluidi intraoculari: La rilevazione di anticorpi sifilitici mediante EIA nel vitreo (sensibilità 90,9%, specificità 100%) ha un alto valore diagnostico nei casi sierologicamente falsi negativi o con infiammazione oculare posteriore refrattaria4). In particolare nei pazienti con coinfezione da HIV o immunocompromessi, dove l’affidabilità della diagnosi sierologica è ridotta, l’esame dei fluidi intraoculari si sta affermando come importante metodo diagnostico ausiliario.
Ottimizzazione della gestione dell’IRIS: La ricerca sui meccanismi di insorgenza dell’IRIS associata all’inizio della ART e sulle strategie di gestione ottimali sta progredendo11). L’ottimizzazione dei tempi del trattamento antisifilitico e della ART nella prevenzione e nel trattamento dell’IRIS è una sfida futura.