Estágio 1
Período de incubação: 10 a 90 dias.
Cancro: Nódulo indolor no local da inoculação. Desaparece em cerca de 4 semanas. Pode ocorrer na conjuntiva ou ao redor do olho.

A uveíte sifilítica é uma condição na qual o Treponema pallidum invade o olho por via hematogênica, causando inflamação intraocular. A sífilis é uma infecção sexualmente transmissível causada pelo Treponema pallidum, uma espiroqueta. A sífilis manifesta é classificada em estágios 1 a 4. Atualmente, a sífilis nos estágios 3 e 4 é rara, e a maioria dos casos é de sífilis latente, sem lesões cutâneas ou mucosas. A uveíte na sífilis adquirida ocorre em cerca de 5% dos casos no estágio 2. As lesões oculares congênitas são muito raras no Japão devido à melhora da assistência perinatal.
Globalmente, são relatados de 5,7 a 6 milhões de novas infecções por sífilis anualmente em pessoas de 15 a 49 anos 1)5). A frequência de sífilis ocular é de cerca de 0,6% a 2% de todos os casos de sífilis 1)2), e representa cerca de 10% de todas as uveítes infecciosas 3). Um estudo na Carolina do Norte encontrou 63 casos de sífilis ocular em 4.232 casos (1,5%), dos quais 38% foram diagnosticados nos estágios 1 ou 2 1).
No Japão, os casos de infecção estão aumentando novamente, com o número de relatos subindo de menos de 1.000 em 2011 para mais de 6.000 em 2017. Nos últimos anos, houve um aumento principalmente entre homens que fazem sexo com homens (HSH) e pacientes com coinfecção pelo HIV. Devido às suas diversas apresentações clínicas, é chamada de “a grande imitadora” 1)5). Terapeuticamente, é tratada como neurossífilis.
A sífilis ocular pode ocorrer em qualquer estágio da sífilis, incluindo estágios 1, 2, 3 e latente. A ocorrência mais comum é no estágio 2 da sífilis adquirida, com uveíte como manifestação principal. Em alguns casos, os sintomas oculares são o primeiro indício do diagnóstico de sífilis, portanto, a sífilis deve ser sempre considerada em casos de uveíte de causa desconhecida.
As manifestações oculares da sífilis são diversas, incluindo inflamação do segmento anterior, uveíte, neurite óptica, coriorretinite, entre outras, e se assemelham a muitas outras doenças oculares. Isso frequentemente atrasa o diagnóstico, e essa diversidade clínica é a razão pela qual a sífilis é chamada de “a grande imitadora” 5).
Ocorre por infecção transplacentária. Na sífilis congênita precoce (nascimento até 3 meses), apresenta coriorretinite. Na sífilis congênita tardia, a tríade de Hutchinson (dentes permanentes em forma de M, surdez neurossensorial, ceratite intersticial) é característica. No fundo de olho da sífilis congênita antiga, observa-se aspecto de sal e pimenta (atrofia coriorretiniana difusa) com proliferação de células do epitélio pigmentar da retina, às vezes simulando retinose pigmentar.
A coinfecção por HIV é um fator de risco importante para sífilis ocular, e o teste de HIV é recomendado para todos os pacientes no momento do diagnóstico de sífilis1). Em HIV-positivos, a gravidade da uveíte aumenta, torna-se mais frequentemente bilateral e o quadro clínico se altera. Além disso, na AIDS, os testes sorológicos podem ser falso-negativos, o que requer atenção.
Estágio 1
Período de incubação: 10 a 90 dias.
Cancro: Nódulo indolor no local da inoculação. Desaparece em cerca de 4 semanas. Pode ocorrer na conjuntiva ou ao redor do olho.
Estágio 2
Momento de aparecimento: 4 a 10 semanas após o cancro.
Disseminação sistêmica: Invade nervos, olhos, trato gastrointestinal e fígado por via hematogênica. O olho está envolvido em cerca de 10% dos casos. Erupção maculopapular nas palmas das mãos e plantas dos pés é observada em mais de 70% dos casos.
Achados oculares: Principalmente uveíte, retinite e neurite óptica.
Estágio Latente
Classificação: Precoce (dentro de 1 ano) e tardio (após 1 ano).
Evolução: Cerca de 1/3 dos casos não tratados progridem para o estágio 3. A sífilis ocular pode se manifestar sem sintomas.
Estágio 3
Cardiovascular: Aortite, aneurisma da aorta.
Neurossífilis: Sífilis meníngea, sífilis meningovascular, tabes dorsalis, paralisia geral.
Achados oculares: Pupila de Argyll Robertson, atrofia do nervo óptico, goma.
Goma: Reação granulomatosa local benigna. Ocorre em todo o corpo, incluindo coroide e íris.
Os achados oculares variam muito de acordo com o estágio da sífilis.
| Classificação | Época de início | Principais sintomas oculares |
|---|---|---|
| Sífilis congênita (precoce) | Ao nascimento - 3 meses | Coriorretinite |
| Sífilis congênita (tardia) | Idade escolar em diante | Ceratite intersticial, Irite, Dacriocistite |
| Sífilis adquirida - Estágio 1 | 3 semanas - 3 meses | Cancro na pálpebra e conjuntiva |
| Adquirida - Secundária | 4 a 10 semanas | Blefarite, conjuntivite, ceratite, iridociclite, nódulos de íris, esclerite, coriorretinite, vitreíte, neurite óptica, vasculite retiniana, descolamento exsudativo da retina |
| Adquirida - Tardia | Vários anos a várias décadas | Goma palpebral, ceratite intersticial, esclerite, uveíte, papilite óptica, pupila de Argyll Robertson, deslocamento do cristalino, degeneração retiniana pigmentar secundária |
| Tipo | Frequência |
|---|---|
| Panuveíte | 75%3) |
| Coriorretinite | 93%4) |
| Iridociclite granulomatosa | 46%1) |
| Hipópio | 6%2) |
Os achados da sífilis ocular variam amplamente de acordo com a estrutura afetada. O tipo mais comum é a panuveíte (75%)3), e a coriorretinite é encontrada em 93% das lesões do segmento posterior4).
Achados do Segmento Anterior
Conjuntiva: Estágio 1: cancro (cancro duro), Estágio 2: conjuntivite leve, Estágio 3: goma.
Esclera: Episclerite (comum no estágio 2), Esclerite (comum no estágio 3). Nodular ou difusa.
Ceratite intersticial sifilítica: Ceratite não ulcerativa e não purulenta imunomediada. Neovascularização → deixa vasos fantasmas. Uma das tríades de Hutchinson na sífilis congênita.
Iridociclite granulomatosa: Tipo mais comum de uveíte sifilítica (46%) 1). Pode deixar sinéquias anteriores da íris e atrofia da íris. Caracteriza-se por resistência a colírios de esteroides.
Hipópio e precipitados ceráticos (KP): Hipópio bilateral é encontrado em cerca de 6% dos casos 2). Pode formar KP gordurosos.
Úvea e Segmento Posterior
Uveíte intermediária, posterior e pan-uveíte: Pode ser anterior, posterior ou pan-uveíte. Granulomatosa ou não granulomatosa.
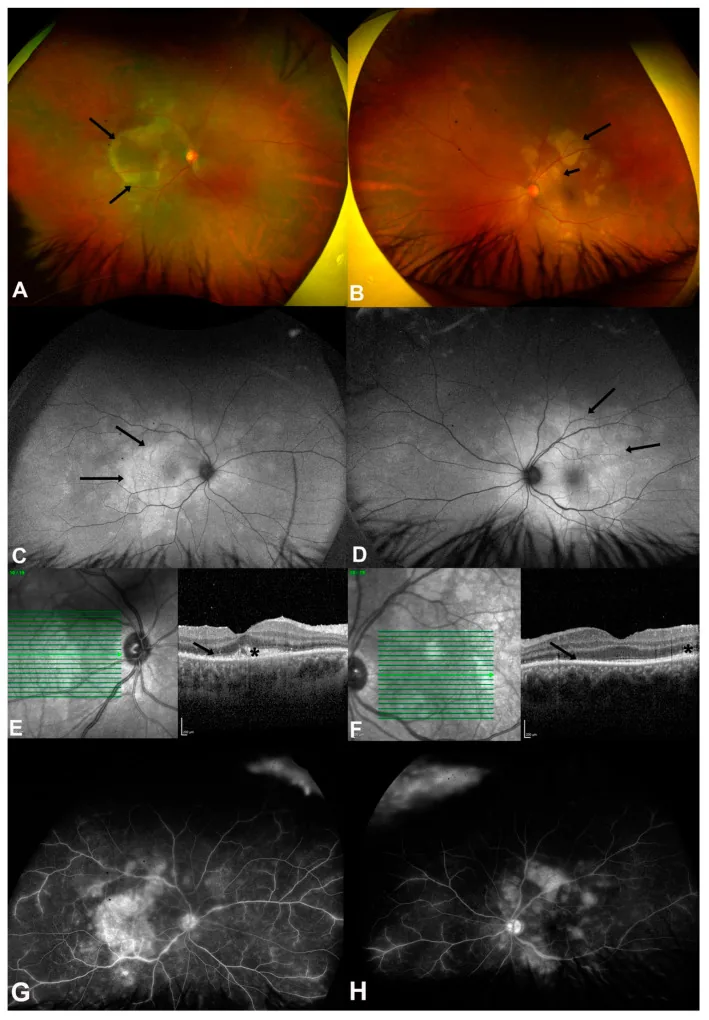
ASPPC (Coriorretinite Placóide Posterior Sifilítica Aguda): Tipo especial característico de pacientes com sífilis secundária. Lesão placóide amarela no nível do EPR na região macular e peripapilar. A OCT mostra descontinuidade da retina externa e EPR com elevação hiperrefletiva 3). A FAF mostra manchas hiperfluorescentes e hipofluorescentes. Responde bem à antibioticoterapia.
Vasculite retiniana e retinite: A arterite é considerada característica, mas a flebite também é comum e pode levar à esclerose vascular 9). Áreas de não perfusão podem levar a alterações proliferativas. Achados característicos: «infiltrado retiniano em vidro fosco» e «pequenos depósitos cremosos na superfície retiniana» 1)5).
Opacidade vítrea intensa: Frequentemente regride abruptamente alguns dias após a administração de antibióticos penicilínicos.
Nervo Óptico e Neuroftalmologia
Neurite óptica: Unilateral ou bilateral. Neurite óptica anterior ou retrobulbar, edema de papila, neurorretinite, atrofia óptica. O envolvimento do nervo óptico é encontrado em 12-78% dos casos de sífilis ocular 3). O atraso no tratamento leva à atrofia óptica e afeta o prognóstico visual.
Pupila de Argyll Robertson: Miose, reflexo fotomotor ausente, mas reflexo de acomodação preservado. Comum no estágio 3, mas pode aparecer precocemente 5).
Anormalidade dos movimentos oculares: No estágio 3, causada por síndrome da fissura orbitária superior, infarto do tronco encefálico ou compressão por aneurisma. Causa diplopia na neurossífilis.
ASPPC (Coriorretinite Placóide Posterior Sifilítica Aguda) é um achado do segmento posterior altamente específico para sífilis, com formação de uma grande lesão amarelo-esbranquiçada placóide (em placa) no polo posterior 5). Na angiografia fluoresceínica, apresenta hipofluorescência precoce e hiperfluorescência tardia características. Na OCT, observa-se ruptura das camadas externas da retina e do EPR com elevação hiperrefletiva, respondendo bem ao tratamento antibiótico.
Em uveíte de causa desconhecida, considere sempre sífilis e mantenha um alto índice de suspeição. Ao investigar a causa da uveíte, realize exames sorológicos para sífilis.
Na prática clínica, combine testes não treponêmicos e testes treponêmicos específicos.
| Tipo de Exame | Exames Representativos | Características e Usos |
|---|---|---|
| Testes não treponêmicos (STS) | RPR (reagina plasmática rápida), VDRL | Alta sensibilidade e positividade precoce. Pode haver falso-positivo biológico. Correlaciona-se com atividade da infecção → usado para triagem e avaliação de resposta ao tratamento |
| Testes treponêmicos (método do antígeno TP) | TPHA, FTA-ABS, TP-PA, EIA | Positivo confirma sífilis. Permanece positivo por longo período após tratamento → inadequado para avaliação de tratamento |
A detecção de anticorpos para sífilis no humor vítreo por EIA mostra alta precisão com sensibilidade de 90,9% e especificidade de 100%4). É útil para diagnóstico mesmo em casos com HIV, onde os testes séricos podem ser falso-negativos.
| Teste | Sensibilidade | Especificidade |
|---|---|---|
| EIA sérico | Alta sensibilidade (triagem) | Alta especificidade |
| EIA vítreo | 90,9%4) | 100%4) |
Na sífilis ocular, o exame do LCR é recomendado para avaliar a complicação neurossífilis 4). Se houver sintomas oculares isolados, anormalidades oculares confirmadas e teste treponêmico positivo, o exame do LCR antes do tratamento não é obrigatório 3). Se houver suspeita de neurite óptica, paralisia dos músculos oculares ou sintomas de nervos cranianos, realiza-se punção lombar.
É útil em pacientes com HIV, que são propensos a resultados falso-negativos nos testes sorológicos para sífilis, e em casos com forte suspeita de uveíte sifilítica, apesar de testes sorológicos negativos 4). O EIA do vítreo tem especificidade de 100% e, se positivo, fornece evidência diagnóstica para uveíte sifilítica.
É necessário diferenciar de sarcoidose, uveíte tuberculosa, necrose retiniana aguda (ARN)/PORN, APMPPE, coroidite serpiginosa, retinite por citomegalovírus, retinite por toxoplasma, doença de Behçet e linfoma intraocular 4)7). Como a detecção direta de T. pallidum no olho é impossível, a avaliação integrada de testes sorológicos e achados clínicos é crucial 10). Atenção especial é necessária em pacientes HIV-positivos, onde os testes sorológicos podem ser falso-negativos na AIDS.
Terapia antissifilítica oral (casos leves/tratamento ambulatorial):
Neurossífilis e sífilis ocular (internação, terapia intravenosa):
A uveíte sifilítica frequentemente está associada à neurossífilis, e o tratamento padrão é a terapia intravenosa com penicilina em altas doses. A primeira escolha é a penicilina G aquosa intravenosa.
| Esquema | Dose e via de administração |
|---|---|
| Penicilina G cristalina aquosa (primeira escolha) | 18-24 milhões de unidades/dia (3-4 milhões de unidades a cada 4 horas IV ou infusão contínua) por 10-14 dias1)2)3)5) |
| Procaína penicilina G (alternativa) | 2,4 milhões de unidades IM 1x/dia + probenecida 500 mg 4x/dia oral por 10-14 dias1)2) |
| Ceftriaxona (alternativa) | 1-2 g IM ou IV 1x/dia por 14 dias1)4)6) |
A taxa de sucesso do tratamento é relatada em cerca de 90%3).
Nwaobi et al. (2023) relataram um homem de 46 anos com sífilis ocular RPR 1:64, TPHA 1:512 tratado com IV PCG 4 milhões de unidades a cada 4 horas para neurossífilis, com melhora da visão após 6 meses2).
A evolução do RPR (teste de antígeno lipídico) é usada como referência. Uma queda no título de anticorpos para 8 vezes ou menos, ou para um quarto do valor inicial ou menos, é considerada como efeito terapêutico10). Mesmo após o tratamento, há possibilidade de recidiva, portanto o monitoramento periódico do RPR é continuado.
A dessensibilização à penicilina (desensitization) é recomendada como primeira opção1)7).
Cubelo et al. (2022) relataram que um homem de 24 anos, HIV positivo e alérgico à penicilina, recebeu doxiciclina 100 mg BID por 14 dias, e o RPR diminuiu de 1:1.024 para 1:327). Posteriormente, foi realizada dessensibilização à penicilina.
Ocorre como reação às lipoproteínas inflamatórias derivadas do Treponema pallidum morto dentro de 24 horas após o início do tratamento. Oftalmologicamente, pode se manifestar como recorrência de irite (reativação da inflamação).
A dessensibilização à penicilina é a primeira recomendação. Se difícil, alternativas incluem ceftriaxona (1-2 g uma vez ao dia por 14 dias) ou doxiciclina (200 mg/dia por 28 dias)1)7). No entanto, as evidências para sífilis ocular são limitadas em comparação com a penicilina.
O tratamento é continuado sem interrupção. Sintomas sistêmicos como febre e dor de cabeça são tratados sintomaticamente com antipiréticos e analgésicos. As reações que incluem sintomas oculares (como diminuição da visão, inchaço do disco óptico) são geralmente temporárias e melhoram com a continuação do tratamento1).
Os esteroides são considerados como adjuvantes apenas se a inflamação persistir após antibioticoterapia adequada. A administração prévia de esteroides sem imunossupressão é contraindicada, pois pode piorar a sífilis5).
T. pallidum se dissemina hematogenicamente do local da infecção primária e atinge órgãos sistêmicos, incluindo tecidos oculares. Atravessa a barreira hematorretiniana e causa inflamação na coroide, retina e vítreo. As lesões oculares sifilíticas podem ocorrer em qualquer estágio, do primário ao tardio, mas as lesões do segmento posterior são mais comuns após o estágio secundário.
O Treponema pallidum induz a produção de IL-1β, IL-6, IL-12 e TNF-α através de sinalização dependente de TLR2/TLR4/TLR5, causando lesão tecidual semelhante à reação de hipersensibilidade tardia1). Células CD4+ e macrófagos dominam as lesões primárias, enquanto células CD8+ dominam as secundárias. A produção de IFN-γ ativa e recruta macrófagos.
Na ceratite intersticial sifilítica, a causa principal não é a infecção direta pelo T. pallidum, mas a resposta imune aos antígenos treponêmicos (infiltração linfocitária e invasão vascular no estroma corneano). Portanto, responde a esteroides, mas os sintomas podem não desaparecer apenas com penicilina.
O Treponema pallidum possui capacidade de crescimento lento e invasão de tecidos imunoprivilegiados, como olho, SNC e placenta1). A apoptose de células CD4+ via via de morte associada a Fas resulta em eliminação imune incompleta, estabelecendo infecção crônica.
Em pacientes HIV-positivos, a progressão da sífilis ocular após o estágio secundário é acelerada. O envolvimento bilateral é mais frequente em pacientes HIV-positivos (62%) do que em HIV-negativos (38%) (estudo com 96 casos)1). Na AIDS, os testes sorológicos podem ser falso-negativos, exigindo cautela no diagnóstico.
Se pacientes HIV-positivos apresentarem lesões oculares sifilíticas, pode ocorrer inflamação temporariamente exacerbada (IRIS) após o início da terapia antirretroviral (ART)11).
Na revisão de Pipito et al. (2023), foi relatado que a contagem de células CD4 antes da TARV era baixa (mediana de 196/μL), mas recuperou para 318/μL após a TARV11). Em casos com CD4 baixo, há risco de resultados falso-negativos nos testes sorológicos para sífilis11).
A resposta aos antibióticos penicilínicos é geralmente boa, e frequentemente ocorre uma regressão acentuada da opacidade vítrea poucos dias após a administração. A taxa de sucesso do tratamento é relatada em cerca de 90%3). Em casos complicados por neurite óptica, se o tratamento for atrasado, pode ocorrer atrofia óptica, afetando o prognóstico visual. Em casos de coinfecção pelo HIV, o risco de recidiva após o tratamento é alto, sendo necessária a monitorização a longo prazo das alterações do RPR.
Se a inflamação piorar cerca de 28 dias após o início da TARV, suspeite de IRIS. Diferencie entre os tipos de desmascaramento e paradoxal e, se o tratamento da sífilis for inadequado, administre penicilina G primeiro11). A adição de esteroides é considerada após o estabelecimento do tratamento antissifilítico.
Terapia anti-VEGF para neovascularização coroidal inflamatória: A neovascularização coroidal associada à sífilis ocular é uma condição extremamente rara. No relato de Świerczyńska et al. (2021), a injeção intravítrea de aflibercept resultou em estabilização da doença com uma injeção em cerca de um terço dos casos e estabilização da visão com duas injeções em cerca de dois terços dos casos6). A neovascularização coroidal não regride apenas com antibioticoterapia, sendo eficaz a adição de injeção intravítrea de anti-VEGF.
Vasculite retiniana sifilítica de predomínio venoso: Geralmente, a vasculite retiniana sifilítica é predominantemente arterite ou mista, mas casos com predomínio de flebite foram relatados em coinfecção pelo HIV. Mammo et al. (2022) relataram um caso de um homem HIV-positivo de 53 anos com panuveíte de predomínio venoso, tratado com IV PCG 4 milhões de unidades por 14 dias × 2 ciclos9). Após o tratamento, evoluiu para retinopatia pigmentar paravenosa.
Melhora da precisão diagnóstica com imagem multimodal: A combinação de EDI-OCT, autofluorescência de campo ultra amplo (FAF) e ICG deve melhorar a precisão do diagnóstico da sífilis ocular 1)3). A ICG detecta pontos escuros na coroide, pontos quentes e vasos coroidianos borrados. O acúmulo desses achados de imagem multimodal pode contribuir para a diferenciação da sarcoidose e tuberculose.
Desenvolvimento de técnicas diagnósticas com fluidos intraoculares: A detecção de anticorpos para sífilis no vítreo por EIA (sensibilidade 90,9%, especificidade 100%) tem alto valor diagnóstico em casos falso-negativos sorológicos e casos refratários de inflamação do segmento posterior 4). Especialmente em pacientes com HIV ou imunocomprometidos, onde a confiabilidade do diagnóstico sorológico é reduzida, o exame de fluidos intraoculares está se tornando um importante método diagnóstico auxiliar.
Otimização do manejo da IRIS: A pesquisa sobre o mecanismo de ocorrência da IRIS associada ao início da TARV e estratégias de manejo ideal está em andamento 11). A otimização do momento do tratamento antissifilítico e da TARV na prevenção e tratamento da IRIS é um desafio futuro.