Etapa primaria
Período de incubación: 10–90 días.
Chancro: Induración indolora en el sitio de inoculación. Desaparece en aproximadamente 4 semanas. Puede ocurrir en la conjuntiva o alrededor del ojo.

La uveítis sifilítica es una afección en la que Treponema pallidum ingresa al ojo por vía hematógena y causa inflamación intraocular. La sífilis es una infección de transmisión sexual causada por la espiroqueta Treponema pallidum, y la sífilis sintomática se clasifica en etapas 1 a 4. Recientemente, las etapas 3 y 4 de la sífilis rara vez se encuentran; la mayoría de los casos son sífilis latente sin lesiones cutáneas o mucosas. En la sífilis adquirida, la uveítis ocurre en aproximadamente el 5% de los casos de sífilis secundaria. Debido a los avances en la atención perinatal, casi no se observan casos nuevos de sífilis congénita con afectación ocular en Japón.
A nivel mundial, se reportan entre 5,7 y 6 millones de nuevas infecciones por sífilis anualmente en personas de 15 a 49 años 1)5). La sífilis ocular representa aproximadamente el 0,6–2% de todos los casos de sífilis 1)2) y alrededor del 10% de todas las uveítis infecciosas 3). Un estudio en Carolina del Norte encontró sífilis ocular en 63 de 4.232 casos (1,5%), de los cuales el 38% fue diagnosticado durante la sífilis primaria o secundaria 1).
En Japón, el número de infecciones por sífilis ha aumentado nuevamente, de menos de 1.000 casos reportados en 2011 a más de 6.000 en 2017. Recientemente, el aumento se ha centrado en pacientes que incluyen HSH (hombres que tienen sexo con hombres) y aquellos con coinfección por VIH. Debido a sus diversas presentaciones clínicas, la sífilis se llama “la gran imitadora” 1)5). El tratamiento sigue las pautas de la neurosífilis.
La sífilis ocular puede ocurrir en cualquier etapa, incluyendo primaria, secundaria, terciaria y latente. Ocurre con mayor frecuencia durante la sífilis secundaria adquirida, siendo la uveítis la manifestación principal. Dado que los síntomas oculares pueden ser la primera pista para el diagnóstico de sífilis, siempre se debe considerar la sífilis en casos de uveítis de causa desconocida.
Las manifestaciones oculares de la sífilis incluyen inflamación del segmento anterior, uveítis, neuritis óptica y coriorretinitis, entre otras, y pueden imitar muchas otras enfermedades oculares. Esto hace que el diagnóstico a menudo se retrase, y esta diversidad clínica es la razón por la que se la llama “la gran imitadora” 5).
Ocurre por infección transplacentaria. La sífilis congénita temprana (desde el nacimiento hasta los 3 meses de edad) se presenta con coriorretinitis. La sífilis congénita tardía se caracteriza por la tríada clásica de Hutchinson (muescas en forma de M en los dientes permanentes, hipoacusia neurosensorial, queratitis intersticial). En la sífilis congénita antigua, el fondo de ojo muestra un aspecto en sal y pimienta (atrofia coriorretiniana diseminada) con proliferación de células del epitelio pigmentario de la retina, a veces asemejándose a la retinitis pigmentosa.
La coinfección por VIH es un factor de riesgo importante para la sífilis ocular, y se recomienda la prueba del VIH en todos los pacientes en el momento del diagnóstico de sífilis1). En VIH positivos, la uveítis es más grave y a menudo bilateral, alterando la presentación clínica. Además, en el SIDA, las pruebas serológicas pueden ser falsamente negativas, lo que requiere atención.
Etapa primaria
Período de incubación: 10–90 días.
Chancro: Induración indolora en el sitio de inoculación. Desaparece en aproximadamente 4 semanas. Puede ocurrir en la conjuntiva o alrededor del ojo.
Etapa secundaria
Aparición: 4–10 semanas después de la aparición del chancro.
Diseminación sistémica: Por vía hematógena afecta el sistema nervioso, ojos, tracto gastrointestinal e hígado. La afectación ocular ocurre en aproximadamente el 10%. Se observa erupción maculopapular en palmas y plantas en más del 70%.
Hallazgos oculares: Principalmente uveítis, retinitis y neuritis óptica.
Etapa latente
Clasificación: Temprana (dentro de 1 año) y tardía (después de 1 año).
Curso: Alrededor de un tercio de los casos no tratados progresa a la etapa terciaria. La sífilis ocular puede manifestarse incluso sin síntomas.
Etapa terciaria
Cardiovascular: Aortitis, aneurisma aórtico.
Neurosífilis: Sífilis meníngea, sífilis meníngeovascular, tabes dorsal, parálisis general progresiva.
Hallazgos oculares: Pupila de Argyll Robertson, atrofia óptica, goma.
Goma: Reacción granulomatosa localizada benigna. Ocurre en todo el cuerpo, incluida la coroides y el iris.
Los hallazgos oculares varían mucho según el estadio de la sífilis.
| Clasificación | Momento de aparición | Principales síntomas oculares |
|---|---|---|
| Sífilis congénita (temprana) | Nacimiento a 3 meses de edad | Coriorretinitis |
| Sífilis congénita (tardía) | Edad escolar y posteriores | Queratitis intersticial, iritis, dacriocistitis |
| Sífilis adquirida primaria | 3 semanas a 3 meses | Chancro del párpado y la conjuntiva |
| Adquirida secundaria | 4 a 10 semanas | Blefaritis, conjuntivitis, queratitis, iridociclitis, nódulos iridianos, escleritis, retinitis coroidea, vitritis, neuritis óptica, vasculitis retiniana, desprendimiento exudativo de retina |
| Adquirida tardía | Varios años a décadas | Goma palpebral, queratitis intersticial, escleritis, uveítis, papilitis óptica, pupila de Argyll Robertson, luxación del cristalino, retinitis pigmentaria secundaria |
| Tipo de enfermedad | Frecuencia |
|---|---|
| Panuveítis | 75%3) |
| Coriorretinitis | 93%4) |
| Iridociclitis granulomatosa | 46%1) |
| Hipopión | 6%2) |
Los hallazgos de la sífilis ocular varían según el sitio afectado. La panuveítis es el tipo más frecuente (75%)3), y la coriorretinitis se observa en el 93% de las lesiones del segmento posterior4).
Hallazgos del segmento anterior
Conjuntiva: Chancro en la primera etapa, conjuntivitis leve en la segunda etapa y goma en la tercera etapa.
Esclerótica: Epiescleritis (más común en la segunda etapa), escleritis (más común en la tercera etapa). Nodular o difusa.
Queratitis intersticial sifilítica: Queratitis intersticial no ulcerativa, no supurativa mediada por inmunidad. Neovascularización → vasos fantasmas. Uno de los tres signos de Hutchinson en la sífilis congénita.
Iridociclitis granulomatosa: Tipo ocular más común de uveítis sifilítica (46%) 1). Puede dejar sinequias anteriores y atrofia del iris. Característicamente resistente a los esteroides tópicos.
Hipopión y precipitados queráticos (KP): El hipopión bilateral se presenta en aproximadamente el 6% 2). Pueden formar KP en grasa de carnero.
Úvea y Segmento Posterior
Uveítis intermedia, posterior y panuveítis: Puede presentarse como uveítis anterior, posterior o panuveítis. Granulomatosa o no granulomatosa.
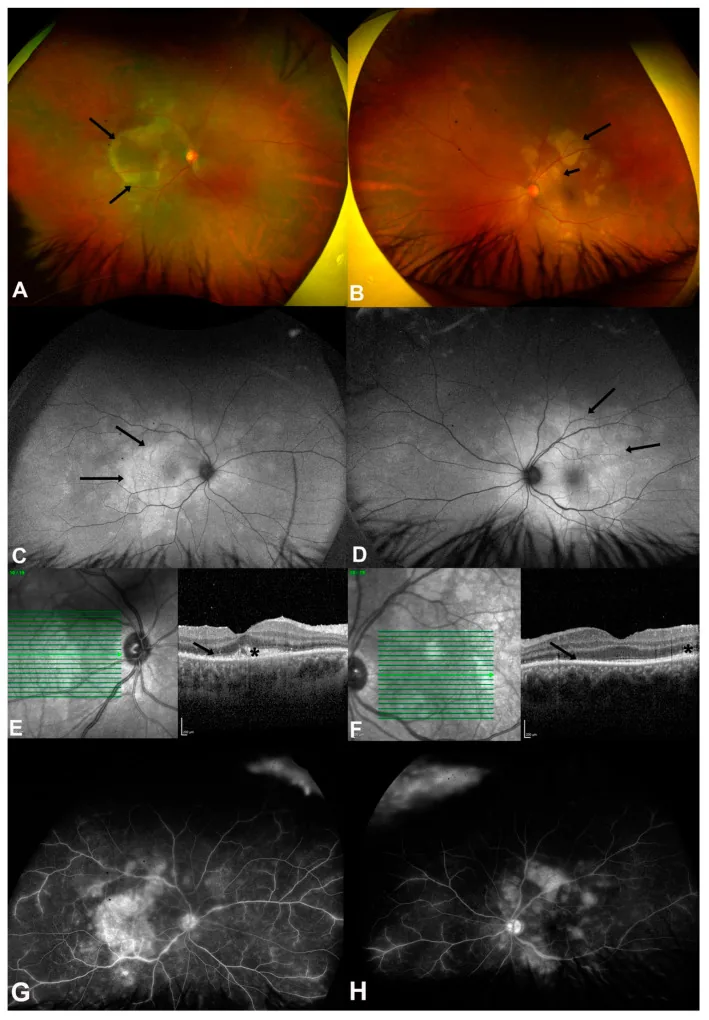
ASPPC (Coriorretinitis placoidal posterior sifilítica aguda): Tipo especial característico de la sífilis secundaria. Lesiones amarillas en forma de disco a nivel del EPR en la mácula y área peripapilar. La OCT muestra disrupción y elevación hiperreflectiva de la retina externa y el EPR 3). La FAF muestra parches hiperfluorescentes e hipofluorescentes. Responde bien al tratamiento antibiótico.
Vasculitis retiniana y retinitis: Se considera característica la arteritis, pero la flebitis también es común y puede llevar a la formación de vainas 9). Las áreas de no perfusión pueden conducir a cambios proliferativos. El “infiltrado retiniano en vidrio esmerilado” y los “pequeños depósitos cremosos en la superficie retiniana” son hallazgos característicos 1)5).
Opacidades vítreas severas: A menudo se resuelven rápidamente en pocos días después de la administración de antibióticos penicilínicos.
Nervio Óptico y Neuroftalmología
Neuritis óptica: Unilateral o bilateral. Neuritis óptica anterior o retrobulbar, papiledema, neurorretinitis, atrofia óptica. La afectación del nervio óptico se observa en el 12–78% de la sífilis ocular 3). El tratamiento tardío conduce a atrofia óptica y afecta el pronóstico visual.
Pupila de Argyll Robertson: Miosis, pérdida del reflejo luminoso pero conservación del reflejo de near. Más común en la tercera etapa, pero puede aparecer tempranamente 5).
Anomalías de la motilidad ocular: En la tercera etapa, causadas por síndrome de la fisura orbitaria superior, infarto del tronco encefálico o compresión por aneurisma. Se presenta diplopía cuando hay neurosífilis concomitante.
ASPPC (Coriorretinitis Placoide Posterior Sifilítica Aguda) es un hallazgo del segmento posterior altamente específico de sífilis, caracterizado por la formación de grandes lesiones placoides de color amarillo-blanco en el polo posterior 5). La angiografía con fluoresceína muestra hipofluorescencia temprana e hiperfluorescencia tardía características. La OCT revela disrupción y elevación hiperreflectiva de la retina externa y el EPR, y responde bien al tratamiento antibiótico.
En la uveítis de causa desconocida, siempre considere la sífilis y mantenga un alto índice de sospecha. Al investigar la causa de la uveítis, realice siempre pruebas serológicas para sífilis.
En la práctica clínica, se combinan pruebas no treponémicas y pruebas treponémicas específicas.
| Tipo de Prueba | Pruebas Representativas | Características y Usos |
|---|---|---|
| Pruebas no treponémicas (STS) | RPR (reagina plasmática rápida), VDRL | Alta sensibilidad, positivas tempranamente. Posibles falsos positivos biológicos. Paralelas a la actividad de la infección → utilizadas para cribado y evaluación de la respuesta al tratamiento |
| Pruebas treponémicas (método de antígeno TP) | TPHA, FTA-ABS, TP-PA, EIA | Positivas confirman sífilis. Permanecen positivas mucho tiempo después del tratamiento → no adecuadas para evaluar la respuesta al tratamiento |
La detección de anticuerpos de sífilis en humor vítreo mediante EIA muestra alta precisión con sensibilidad 90.9% y especificidad 100%4). Es útil para el diagnóstico incluso en casos coinfectados con VIH donde las pruebas séricas pueden ser falsamente negativas.
| Prueba | Sensibilidad | Especificidad |
|---|---|---|
| EIA sérica | Alta sensibilidad (cribado) | Alta especificidad |
| EIA vítrea | 90.9%4) | 100%4) |
En la sífilis ocular, se recomienda el examen del LCR para evaluar la neurosífilis concomitante 4). Si hay síntomas oculares aislados, anomalías oculares confirmadas y pruebas treponémicas positivas, el examen del LCR antes del tratamiento no es obligatorio 3). Se realiza punción lumbar cuando se sospecha neuritis óptica, parálisis de los músculos oculares o síntomas de nervios craneales.
Es útil en pacientes coinfectados con VIH, donde las pruebas serológicas de sífilis son propensas a falsos negativos, y en casos donde se sospecha fuertemente uveítis sifilítica a pesar de serología negativa 4). La EIA en vítreo tiene una especificidad del 100%, y un resultado positivo proporciona evidencia diagnóstica de uveítis sifilítica.
Los diagnósticos diferenciales incluyen sarcoidosis, uveítis tuberculosa, necrosis retiniana aguda (ARN)/PORN, APMPPE, coroiditis serpiginosa, retinitis por citomegalovirus, retinitis por toxoplasma, enfermedad de Behçet y linfoma intraocular 4)7). Dado que la detección directa de T. pallidum en el ojo no es posible, la evaluación integrada de las pruebas serológicas y los hallazgos clínicos es crucial 10). Se necesita especial atención en pacientes VIH positivos, ya que las pruebas serológicas pueden ser falsamente negativas en el SIDA.
Terapia antisfilítica oral (para casos leves o manejo ambulatorio):
Neurosífilis y sífilis ocular (terapia intravenosa hospitalaria):
La uveítis sifilítica a menudo se asocia con neurosífilis, y la terapia intravenosa con penicilina en dosis altas es el estándar. La primera línea es la administración intravenosa de penicilina G acuosa.
| Régimen | Dosis y vía |
|---|---|
| Penicilina G cristalina acuosa (primera línea) | 18–24 millones de unidades/día (3–4 millones de unidades IV cada 4 horas o infusión continua) durante 10–14 días1)2)3)5) |
| Penicilina G procaína (alternativa) | 2.4 millones de unidades IM una vez al día más probenecid 500 mg oral 4 veces al día durante 10–14 días1)2) |
| Ceftriaxona (alternativa) | 1–2 g IM o IV una vez al día durante 14 días1)4)6) |
La tasa de éxito del tratamiento se reporta en aproximadamente el 90%3).
Nwaobi et al. (2023) reportaron un hombre de 46 años con sífilis ocular (RPR 1:64, TPHA 1:512) que recibió tratamiento para neurosífilis con PCG IV 4 millones de unidades cada 4 horas, y la visión se recuperó después de 6 meses2).
Se utiliza como referencia la evolución de la RPR (prueba de antígeno lipoideo). Una disminución del título de anticuerpos a ≤8 veces o ≤1/4 del valor inicial se considera evidencia de efecto antisifilítico 10). Es posible la recurrencia después del tratamiento, por lo que se debe continuar con el control periódico de la RPR.
Se recomienda la desensibilización a la penicilina como primera opción 1)7).
Cubelo et al. (2022) informaron que un hombre de 24 años VIH positivo con alergia a PCG recibió doxiciclina 100 mg BID durante 14 días, y la RPR disminuyó de 1:1,024 a 1:32 7). Posteriormente se realizó desensibilización a PCG.
Se desarrolla como una reacción a las lipoproteínas inflamatorias derivadas del Treponema pallidum que mueren dentro de las 24 horas de iniciado el tratamiento. Oftalmológicamente, puede manifestarse como una recurrencia de iritis (reactivación de la inflamación).
Se recomienda primero la desensibilización a la penicilina. Si esto es difícil, las alternativas incluyen ceftriaxona (1–2 g una vez al día durante 14 días) o doxiciclina (200 mg/día durante 28 días) 1)7). Sin embargo, la evidencia para estas alternativas en la sífilis ocular es limitada en comparación con la penicilina.
El tratamiento debe continuarse sin interrupción. Los síntomas sistémicos como fiebre y dolor de cabeza se manejan sintomáticamente con antipiréticos y analgésicos. Los síntomas oculares (incluyendo pérdida de visión, hinchazón del disco óptico, etc.) suelen ser temporales y mejoran con la continuación del tratamiento 1).
Los esteroides se consideran como terapia adyuvante solo cuando la inflamación persiste después de una administración adecuada de antibióticos. Administrar esteroides sin inmunosupresión previa está contraindicado porque puede conducir a una exacerbación de la sífilis 5).
T. pallidum se disemina hematógenamente desde el sitio de infección primaria y alcanza órganos sistémicos, incluidos los tejidos oculares. Atraviesa la barrera hematorretiniana y causa inflamación en la coroides, retina y vítreo. La sífilis ocular puede ocurrir en cualquier etapa, desde la primaria hasta la tardía, pero la afectación del segmento posterior es más común después de la etapa secundaria.
Treponema pallidum induce la producción de IL-1β, IL-6, IL-12 y TNF-α a través de la señalización dependiente de TLR2/TLR4/TLR5, causando daño tisular similar a las reacciones de hipersensibilidad retardada 1). Las células CD4+ y los macrófagos dominan las lesiones primarias, mientras que las células CD8+ dominan las lesiones secundarias. La producción de IFN-γ activa y recluta macrófagos.
En la queratitis intersticial sifilítica, la patología principal no es la infección directa por T. pallidum en sí, sino una respuesta inmune a los antígenos treponémicos (infiltración linfocítica e invasión vascular en el estroma corneal). Por lo tanto, responde a los esteroides pero puede no resolverse solo con penicilina.
Treponema pallidum tiene una proliferación lenta y la capacidad de invadir tejidos inmunoprivilegiados como el ojo, el SNC y la placenta 1). La apoptosis de las células CD4+ a través de la vía de muerte asociada a Fas conduce a una eliminación inmune incompleta y al establecimiento de una infección crónica.
En pacientes VIH positivos, la progresión de la sífilis ocular después de la etapa secundaria se acelera. La afectación bilateral es más frecuente en pacientes VIH positivos (62%) en comparación con pacientes VIH negativos (38%) (estudio de 96 casos) 1). En el SIDA, las pruebas serológicas pueden ser falsamente negativas, lo que requiere precaución en el diagnóstico.
En pacientes VIH positivos con sífilis ocular, puede ocurrir SIRI (síndrome inflamatorio de reconstitución inmune) después del inicio de la terapia antirretroviral (TAR), causando un empeoramiento transitorio de la inflamación 11).
En una revisión de Pipito et al. (2023), los casos de IRIS tenían recuentos bajos de CD4 antes del TAR (mediana 196/μL), que se recuperaron a 318/μL después del TAR 11). En casos con CD4 bajo, también existe el riesgo de serología falsa negativa para sífilis 11).
La respuesta a los antibióticos penicilínicos es generalmente buena, y la opacidad vítrea a menudo se resuelve rápidamente en pocos días después de la administración. La tasa de éxito del tratamiento se reporta en aproximadamente el 90% 3). En casos complicados con neuritis óptica, el retraso en el tratamiento puede provocar atrofia óptica, afectando el pronóstico visual. En casos de coinfección por VIH, el riesgo de recaída después del tratamiento es alto, y es necesario un monitoreo a largo plazo de las tendencias de RPR.
Si la inflamación empeora alrededor de los 28 días después del inicio del TAR, sospeche IRIS. Diferencie entre los tipos de desenmascaramiento y paradójico, y si el tratamiento de la sífilis es insuficiente, priorice el tratamiento con penicilina G 11). La adición de esteroides debe considerarse después de establecer el tratamiento antisifilítico.
Terapia anti-VEGF para la neovascularización coroidea inflamatoria (iCNV): La iCNV asociada a sífilis ocular es una condición extremadamente rara. En un informe de Świerczyńska et al. (2021), la inyección intravítrea de aflibercept estabilizó la actividad de la enfermedad en aproximadamente un tercio de los casos con una sola inyección, y estabilizó la visión en aproximadamente dos tercios con dos inyecciones 6). La iCNV no se resuelve solo con terapia antibiótica, y la adición de inyección intravítrea anti-VEGF fue efectiva.
Vasculitis retiniana sifilítica de predominio venoso: Aunque la vasculitis retiniana sifilítica suele ser arterítica o mixta, se han reportado casos con predominio de flebitis en pacientes coinfectados con VIH. Mammo et al. (2022) reportaron un caso de un hombre VIH positivo de 53 años con panuveítis de predominio flebítico, tratado con IV PCG 4 millones de unidades durante 14 días × 2 ciclos 9). Después del tratamiento, progresó a retinopatía pigmentaria paravenosa.
Mejora de la precisión diagnóstica mediante imágenes multimodales: La combinación de EDI-OCT, autofluorescencia de campo ultraamplio (FAF) e ICG se espera que mejore la precisión diagnóstica de la sífilis ocular1)3). La ICG detecta puntos oscuros coroideos, puntos calientes y vasos coroideos borrosos. La acumulación de estos hallazgos de imágenes multimodales puede contribuir a la diferenciación de la sarcoidosis y la tuberculosis.
Avances en técnicas diagnósticas con fluidos intraoculares: La detección de anticuerpos contra la sífilis mediante EIA en humor vítreo (sensibilidad 90.9%, especificidad 100%) tiene un alto valor diagnóstico en casos serológicamente falsos negativos y en uveítis posterior refractaria4). Especialmente en pacientes coinfectados con VIH o inmunocomprometidos, donde la fiabilidad del diagnóstico serológico disminuye, el análisis de fluidos intraoculares se está posicionando como un método diagnóstico complementario importante.
Optimización del manejo del IRIS: Se está investigando el mecanismo de aparición del IRIS asociado al inicio de TAR y las estrategias óptimas de manejo11). La optimización del momento del tratamiento antisifilítico y del TAR en la prevención y tratamiento del IRIS es un desafío futuro.