Primärstadium
Inkubationszeit: 10–90 Tage.
Primäraffekt: Schmerzlose Verhärtung an der Inokulationsstelle. Verschwindet nach etwa 4 Wochen. Kann an der Bindehaut oder um das Auge herum auftreten.

Die syphilitische Uveitis ist ein Zustand, bei dem Treponema pallidum hämatogen in das Auge eindringt und eine intraokulare Entzündung verursacht. Syphilis ist eine sexuell übertragbare Infektion, die durch das Spirochät Treponema pallidum verursacht wird. Die symptomatische manifeste Syphilis wird in die Stadien 1 bis 4 eingeteilt. In den letzten Jahren sind die Stadien 3 und 4 selten, die meisten Fälle sind latente Syphilis ohne Haut- oder Schleimhautläsionen. Bei erworbener Syphilis tritt eine Uveitis bei etwa 5 % im Sekundärstadium auf. Augenveränderungen durch angeborene Syphilis sind in Japan aufgrund der verbesserten Perinatalversorgung fast nicht vorhanden.
Weltweit werden jährlich 5,7–6 Millionen neue Syphilis-Infektionen bei 15- bis 49-Jährigen gemeldet 1)5). Die Häufigkeit der okulären Syphilis beträgt etwa 0,6–2 % aller Syphilisfälle 1)2) und macht etwa 10 % aller infektiösen Uveitiden aus 3). Eine Studie in North Carolina ergab 63 Fälle von okulärer Syphilis bei 4.232 Patienten (1,5 %), von denen 38 % im Stadium 1 oder 2 diagnostiziert wurden 1).
Auch in Japan nehmen die Infektionsfälle wieder zu: von weniger als 1.000 gemeldeten Fällen im Jahr 2011 auf über 6.000 im Jahr 2017. Dieser Anstieg betrifft hauptsächlich MSM (Männer, die Sex mit Männern haben) und Patienten mit HIV-Koinfektion. Aufgrund des vielfältigen klinischen Bildes wird sie als „der große Imitator“ bezeichnet 1)5). Therapeutisch wird sie wie eine Neurosyphilis behandelt.
Die Augenbeteiligung kann in allen Stadien der Syphilis auftreten, einschließlich der Stadien 1 bis 3 und der Latenzphase. Am häufigsten tritt sie im Sekundärstadium der erworbenen Syphilis auf, wobei die Uveitis im Vordergrund steht. Augensymptome können der erste Hinweis auf eine Syphilis sein, daher sollte bei einer Uveitis unklarer Ursache immer eine Syphilis in Betracht gezogen werden.
Die Augenveränderungen der Syphilis sind vielfältig: Entzündung des vorderen Augenabschnitts, Uveitis, Optikusneuritis, Chorioretinitis usw. und ähneln vielen anderen Augenkrankheiten. Dies führt oft zu einer verzögerten Diagnose, und dieses vielfältige klinische Bild ist der Grund für die Bezeichnung „großer Imitator“ 5).
Sie entsteht durch transplazentare Infektion. Die frühe konnatale Syphilis (Geburt bis 3 Monate) zeigt eine Chorioretinitis. Die späte konnatale Syphilis ist durch die klassische Hutchinson-Trias (schraubendreherförmige Zähne, Innenohrschwerhörigkeit, interstitielle Keratitis) gekennzeichnet. Der Fundus der späten konnatalen Syphilis zeigt einen Salz-und-Pfeffer-Fundus (disseminierte chorioretinale Atrophie) mit Proliferation retinaler Pigmentzellen, manchmal ähnlich einer Retinitis pigmentosa.
Eine HIV-Koinfektion ist ein wichtiger Risikofaktor für okuläre Syphilis, und ein HIV-Test wird bei allen Patienten zum Zeitpunkt der Syphilis-Diagnose empfohlen1). Bei HIV-Positiven nimmt die Schwere der Uveitis zu und sie tritt häufiger bilateral auf, was das klinische Bild verändert. Zudem ist zu beachten, dass serologische Tests bei AIDS falsch negativ ausfallen können.
Primärstadium
Inkubationszeit: 10–90 Tage.
Primäraffekt: Schmerzlose Verhärtung an der Inokulationsstelle. Verschwindet nach etwa 4 Wochen. Kann an der Bindehaut oder um das Auge herum auftreten.
Sekundärstadium
Auftreten: 4–10 Wochen nach dem Primäraffekt.
Systemische Aussaat: Hämatogene Beteiligung von Nervensystem, Augen, Verdauungstrakt und Leber. Das Auge ist in etwa 10 % der Fälle betroffen. Ein makulopapulöser Ausschlag an Handflächen und Fußsohlen tritt bei über 70 % der Fälle auf.
Augenbefunde: Vorwiegend Uveitis, Retinitis und Optikusneuritis.
Latenzstadium
Klassifikation: Früh (innerhalb eines Jahres) und Spät (nach einem Jahr).
Verlauf: Etwa ein Drittel der unbehandelten Fälle schreitet zum Tertiärstadium fort. Auch asymptomatisch kann sich eine okuläre Syphilis manifestieren.
Tertiärstadium
Kardiovaskulär: Aortitis, Aortenaneurysma.
Neurosyphilis: Meningeale Syphilis, meningovaskuläre Syphilis, Tabes dorsalis, progressive Paralyse.
Augenbefunde : Argyll-Robertson-Pupille, Optikusatrophie, Gumma.
Gumma : benigne lokale granulomatöse Reaktion. Tritt im ganzen Körper auf, einschließlich Aderhaut und Iris.
Die Augenbefunde variieren stark je nach Stadium der Syphilis.
| Klassifikation | Auftretenszeitpunkt | Hauptaugensymptome |
|---|---|---|
| Angeborene Syphilis (früh) | Geburt bis 3 Monate | Retinochoroiditis |
| Angeborene Syphilis (spät) | Ab Schulalter | Interstitielle Keratitis, Iritis, Dakryozystitis |
| Erworbene primäre Syphilis | 3 Wochen bis 3 Monate | Schanker an Lid und Bindehaut |
| Erworben, Sekundärstadium | 4–10 Wochen | Blepharitis, Konjunktivitis, Keratitis, Iridozyklitis, Irisknötchen, Skleritis, Chorioretinitis, Glaskörperentzündung, Optikusneuritis, Netzhautvaskulitis, exsudative Netzhautablösung |
| Erworben, Spätstadium | Mehrere Jahre bis Jahrzehnte | Lidgumma, interstitielle Keratitis, Skleritis, Uveitis, Papillitis, Argyll-Robertson-Pupille, Linsenluxation, sekundäre Retinitis pigmentosa |
| Krankheitstyp | Häufigkeit |
|---|---|
| Panuveitis | 75%3) |
| Chorioretinitis | 93%4) |
| Granulomatöse Iridozyklitis | 46%1) |
| Hypopyon | 6%2) |
Die Befunde der okulären Syphilis sind je nach betroffenem Bereich vielfältig. Die Panuveitis ist die häufigste Form (75%)3), und eine Chorioretinitis wird bei 93% der hinteren Augenabschnittsbefunde festgestellt4).
Befunde des vorderen Augenabschnitts
Bindehaut: Im Stadium 1 Schanker, im Stadium 2 leichte Konjunktivitis, im Stadium 3 Gumma.
Lederhaut: Episkleritis (häufig im Stadium 2), Skleritis (häufig im Stadium 3). Knotig oder diffus.
Syphilitische Keratitis interstitialis: Immunvermittelte, nicht-ulzeröse, nicht-eitrige interstitielle Keratitis. Neovaskularisation → Hinterlassen von Geistergefäßen. Eines der Hutchinson-Trias bei angeborener Syphilis.
Granulomatöse Iridozyklitis: Häufigste Augenform der syphilitischen Uveitis (46 %) 1). Kann vordere Synechien und Irisatrophie hinterlassen. Charakteristisch ist die Resistenz gegenüber steroidhaltigen Augentropfen.
Hypopyon und Hornhautpräzipitate: Bilaterales Hypopyon wird in etwa 6 % der Fälle beobachtet 2). Kann mutton-fat-Präzipitate bilden.
Uvea und hinterer Augenabschnitt
Intermediate, posteriore und Panuveitis: Kann anteriore, posteriore oder Panuveitis sein. Granulomatös oder nicht-granulomatös.
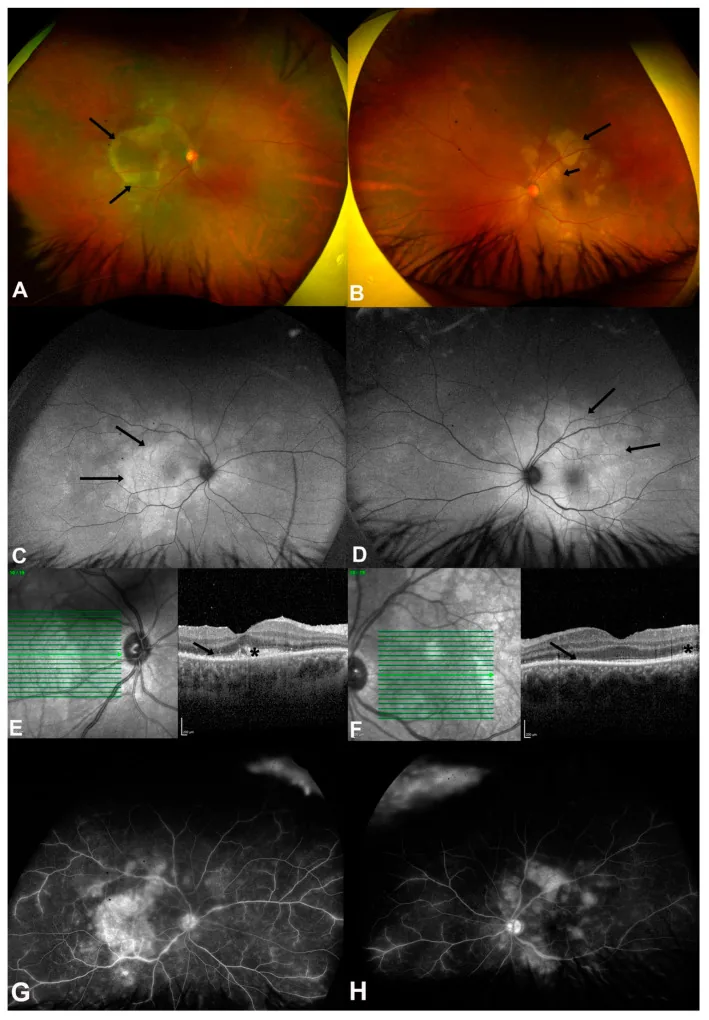
ASPPC (Akute syphilitische posteriore plakoide Chorioretinitis): Spezielle Form, charakteristisch für Patienten mit sekundärer Syphilis. Plakoide, gelbe Läsionen auf RPE-Ebene in der Makula und peripapillär. Im OCT zeigen sich Risse und hyperreflektive Erhebungen der äußeren Netzhaut und des RPE 3). In der FAF hyper- und hypofluoreszierende Flecken. Gutes Ansprechen auf Antibiotikatherapie.
Netzhautvaskulitis und Retinitis: Arteriitis wird als charakteristisch angesehen, aber auch Phlebitis ist häufig und kann zu einer Weißfärbung führen 9). Nicht-perfundierte Bereiche können proliferative Veränderungen verursachen. „Mattglasartige Netzhautinfiltrate“ und „kleine cremefarbene Ablagerungen auf der Netzhautoberfläche“ sind charakteristische Befunde 1)5).
Starke Glaskörpertrübung: Kann wenige Tage nach Gabe von Penicillin-Antibiotika schnell zurückgehen.
Sehnerv und Neuroophthalmologie
Optikusneuritis: Ein- oder beidseitig. Anteriore oder retrobulbäre Optikusneuritis, Papillenödem, Neuroretinitis, Optikusatrophie. Eine Beteiligung des Sehnervs wird bei 12–78 % der okulären Syphilis beobachtet 3). Bei verzögerter Behandlung kann eine Optikusatrophie auftreten und die Sehprognose beeinträchtigen.
Argyll-Robertson-Pupille: Miosis, fehlende Lichtreaktion, aber erhaltene Nahreaktion. Häufig im Stadium 3, kann aber auch früher auftreten 5).
Augenbewegungsstörungen: Im Stadium 3 durch Syndrom der oberen Orbitalspalte, Hirnstamminfarkt oder Aneurysma-Kompression verursacht. Bei begleitender Neurosyphilis tritt Doppeltsehen auf.
ASPPC (Akute syphilitische posteriore plakoide Chorioretinitis) ist ein hochspezifischer hinterer Augenabschnittsbefund der Syphilis, bei dem sich am hinteren Pol große plakoide (plazentaähnliche) gelb-weiße Läsionen bilden 5). In der Fluoreszenzangiographie zeigt sich eine charakteristische frühe Hypofluoreszenz und späte Hyperfluoreszenz. Im OCT sind ein Bruch der äußeren Netzhaut und des RPE mit hyperreflektiver Erhebung zu sehen, und es spricht gut auf eine Antibiotikatherapie an.
Bei Uveitis unklarer Ursache sollte immer an Syphilis gedacht werden, und es ist wichtig, einen hohen Verdachtsindex zu haben. Bei der Abklärung der Ursache einer Uveitis sollten unbedingt serologische Tests auf Syphilis durchgeführt werden.
In der klinischen Praxis werden ein nicht-treponemaler Test und ein spezifischer Treponementest kombiniert.
| Testart | Repräsentative Tests | Merkmale / Verwendung |
|---|---|---|
| Nicht-treponemale Tests (STS) | RPR (Rapid Plasma Reagin), VDRL | Hohe Sensitivität, früh positiv. Biologisch falsch-positive möglich. Parallel zur Infektionsaktivität → Verwendung für Screening und Therapieerfolgskontrolle. |
| Treponementests (TP-Antigen-Methode) | TPHA, FTA-ABS, TP-PA, EIA | Positiv bestätigt Syphilis. Bleibt auch nach Behandlung lange positiv → ungeeignet für Therapiebeurteilung. |
Der Nachweis von Syphilis-Antikörpern mittels EIA im Glaskörper zeigt eine Sensitivität von 90,9 % und eine Spezifität von 100 %4). Auch bei HIV-Koinfektion, bei der serologische Tests falsch negativ ausfallen können, ist die Methode diagnostisch nützlich.
| Test | Sensitivität | Spezifität |
|---|---|---|
| Serum-EIA | Hohe Sensitivität (Screening) | Hohe Spezifität |
| Glaskörper-EIA | 90,9 %4) | 100 %4) |
Bei okulärer Syphilis wird eine Liquoruntersuchung zur Beurteilung einer möglichen Neurosyphilis empfohlen 4). Liegen isolierte Augensymptome, bestätigte Augenveränderungen und ein positiver Treponementest vor, ist eine Liquoruntersuchung vor Behandlung nicht zwingend erforderlich 3). Bei Verdacht auf Optikusneuritis, Augenmuskellähmung oder Hirnnervensymptome wird eine Lumbalpunktion durchgeführt.
Er ist nützlich bei HIV-koinfizierten Patienten, bei denen serologische Tests häufig falsch negativ ausfallen, und bei Patienten mit negativen serologischen Tests, bei denen jedoch der starke Verdacht auf eine syphilitische Uveitis besteht 4). Der Glaskörper-EIA hat eine Spezifität von 100%; ein positives Ergebnis liefert den diagnostischen Nachweis einer syphilitischen Uveitis.
Die Differenzialdiagnose umfasst Sarkoidose, tuberkulöse Uveitis, akute Netzhautnekrose (ARN)/PORN, APMPPE, serpiginöse Chorioiditis, Zytomegalievirus-Retinitis, Toxoplasma-Retinitis, Morbus Behçet und intraokuläres Lymphom 4)7). Da der direkte Nachweis von T. pallidum im Auge nicht möglich ist, beruht die Diagnose der okulären Syphilis auf der Kombination von serologischen Tests und klinischen Befunden 10). Bei HIV-positiven Patienten ist besondere Vorsicht geboten, da serologische Tests bei AIDS falsch negativ ausfallen können.
Orale Antisyphilitika-Therapie (leichte Fälle, ambulante Behandlung):
Neurosyphilis und okuläre Syphilis (stationär, intravenöse Therapie) :
Syphilitische Uveitis tritt häufig in Verbindung mit Neurosyphilis auf, und die Standardtherapie ist hochdosierte intravenöse Penicillin-Therapie. Die erste Wahl ist die intravenöse Gabe von wässrigem Penicillin G.
| Schema | Dosierung und Methode |
|---|---|
| Wässriges kristallines Penicillin G (erste Wahl) | 18–24 Millionen Einheiten/Tag (3–4 Millionen Einheiten i.v. alle 4 Stunden oder Dauerinfusion) × 10–14 Tage1)2)3)5) |
| Procain-Penicillin G (Alternative) | 2,4 Millionen Einheiten i.m. 1-mal täglich + Probenecid 500 mg p.o. 4-mal täglich × 10–14 Tage1)2) |
| Ceftriaxon (Alternative) | 1–2 g i.m. oder i.v. 1-mal täglich × 14 Tage1)4)6) |
Die Erfolgsrate der Behandlung wird mit etwa 90 % angegeben3).
Nwaobi et al. (2023) berichteten über einen 46-jährigen Mann mit okulärer Syphilis (RPR 1:64, TPHA 1:512), der wegen Neurosyphilis mit i.v. PCG 4 Millionen Einheiten alle 4 Stunden behandelt wurde und nach 6 Monaten eine Sehverbesserung zeigte2).
Der Verlauf des RPR (Lipidantigen-Test) dient als Referenz. Ein Abfall des Antikörpertiters auf ≤ 8-fach oder ≤ 1/4 des Ausgangswerts gilt als Hinweis auf eine wirksame antisyphilitische Behandlung10). Auch nach der Behandlung ist ein Rückfall möglich, daher regelmäßige RPR-Kontrollen fortsetzen.
Eine Penicillin-Desensibilisierung wird als erste Wahl empfohlen1)7).
Cubelo et al. (2022) berichteten über einen 24-jährigen HIV-positiven Mann mit PCG-Allergie, der Doxycyclin 100 mg BID für 14 Tage erhielt, wobei der RPR von 1:1.024 auf 1:32 fiel7). Anschließend wurde eine PCG-Desensibilisierung durchgeführt.
Sie tritt als Reaktion auf entzündliche Lipoproteine von abgetöteten Treponema pallidum innerhalb von 24 Stunden nach Behandlungsbeginn auf. Ophthalmologisch kann sie als Rezidiv einer Iritis (Entzündungswiederaufflammen) erscheinen.
Penicillin-Desensibilisierung wird als erste Wahl empfohlen. Ist dies schwierig, können Alternativen wie Ceftriaxon (1–2 g einmal täglich für 14 Tage) oder Doxycyclin (200 mg/Tag für 28 Tage) verwendet werden1)7). Allerdings ist die Evidenz für okuläre Syphilis im Vergleich zu Penicillin begrenzt.
Die Behandlung wird fortgesetzt, nicht abgebrochen. Systemische Symptome wie Fieber und Kopfschmerzen werden symptomatisch mit Antipyretika und Analgetika behandelt. Augenreaktionen (einschließlich Sehverschlechterung und Papillenschwellung) sind in der Regel vorübergehend und bessern sich bei Fortsetzung der Behandlung1).
Steroide werden nur ergänzend in Betracht gezogen, wenn nach ausreichender geeigneter Antibiotikatherapie noch eine Entzündung besteht. Die vorherige Gabe von Steroiden ohne Immunsuppression ist kontraindiziert, da sie zu einer Verschlimmerung der Syphilis führen kann5).
T. pallidum breitet sich vom Ort der Primärinfektion hämatogen aus und erreicht systemische Organe einschließlich des Augengewebes. Es passiert die Blut-Retina-Schranke und verursacht eine Entzündung der Aderhaut, Netzhaut und des Glaskörpers. Augenläsionen der Syphilis können in jedem Stadium auftreten, vom Primär- bis zum Spätstadium, aber Läsionen des hinteren Segments treten häufiger ab dem Sekundärstadium auf.
Das Syphilis-Treponem induziert über TLR2/TLR4/TLR5-abhängige Signale die Produktion von IL-1β, IL-6, IL-12 und TNF-α und verursacht Gewebeschäden ähnlich einer verzögerten Überempfindlichkeitsreaktion1). CD4+-Zellen und Makrophagen dominieren die Primärläsionen, während CD8+-Zellen das Sekundärstadium dominieren. Die Produktion von IFN-γ aktiviert und lockt Makrophagen an.
Bei der syphilitischen interstitiellen Keratitis ist die Hauptpathologie keine direkte Infektion durch T. pallidum, sondern eine Immunreaktion gegen Treponemen-Antigene (lymphozytäre Infiltration und Gefäßeinwanderung in das Hornhautstroma). Daher spricht sie auf Steroide an, kann aber mit Penicillin allein nicht abklingen.
Das Syphilis-Treponem hat ein langsames Wachstum und die Fähigkeit, in immunprivilegierte Gewebe wie Auge, ZNS und Plazenta einzudringen1). Die Apoptose von CD4+-Zellen über den Fas-assoziierten Todesweg macht die Immunabwehr unvollständig und führt zu einer chronischen Infektion.
Bei HIV-positiven Patienten ist das Fortschreiten der okulären Syphilis nach dem Sekundärstadium beschleunigt. Eine bilaterale Beteiligung tritt bei HIV+-Patienten häufiger auf (62 %) als bei HIV—Patienten (38 %) (Studie mit 96 Fällen)1). Bei AIDS können serologische Tests falsch negativ ausfallen, was bei der Diagnose Vorsicht erfordert.
Bei HIV+-Patienten mit okulärer Syphilis kann nach Beginn einer antiretroviralen Therapie (ART) ein IRIS (Immunrekonstitutionssyndrom) mit vorübergehender Verschlechterung der Entzündung auftreten11).
In der Übersicht von Pipito et al. (2023) hatten IRIS-Fälle vor ART eine niedrige CD4-Zellzahl (Median 196/μL), die sich nach ART auf 318/μL erholte11). Bei niedrigen CD4-Werten besteht auch das Risiko falsch-negativer Syphilis-Serologietests11).
Die Reaktion auf Penicillin-Antibiotika ist im Allgemeinen gut, und die Glaskörpertrübung bildet sich oft innerhalb weniger Tage nach der Verabreichung schnell zurück. Die Behandlungserfolgsrate wird mit etwa 90 % angegeben3). Bei begleitender Optikusneuritis kann eine Verzögerung der Behandlung zu einer Optikusatrophie führen und die Sehprognose beeinträchtigen. Bei HIV-Koinfektion ist das Rückfallrisiko nach der Behandlung hoch, und eine langfristige Überwachung des RPR-Verlaufs ist erforderlich.
Wenn sich die Entzündung etwa 28 Tage nach Beginn der ART verschlechtert, ist ein IRIS zu vermuten. Unterscheiden Sie zwischen entlarvendem und paradoxem Typ, und wenn die Syphilisbehandlung unzureichend ist, führen Sie zuerst eine Penicillin-G-Behandlung durch11). Die Zugabe von Steroiden wird nach Etablierung der Anti-Syphilis-Behandlung in Betracht gezogen.
Anti-VEGF-Therapie bei inflammatorischer choroidaler Neovaskularisation (iCNV): Eine iCNV in Verbindung mit okulärer Syphilis ist äußerst selten. Im Bericht von Świerczyńska et al. (2021) führte eine intravitreale Injektion von Aflibercept bei etwa einem Drittel der Fälle mit einer einzigen Injektion zur Krankheitsstabilisierung und bei etwa zwei Dritteln mit zwei Injektionen zur Sehstabilisierung6). iCNV bildet sich allein durch Antibiotikatherapie nicht zurück, und die zusätzliche intravitreale Anti-VEGF-Injektion war wirksam.
Venenbetonte syphilitische Netzhautvaskulitis: Normalerweise ist die syphilitische Netzhautvaskulitis häufig arteriitisch oder gemischt, aber bei HIV-Koinfektion wurden Fälle mit venenbetonter Entzündung berichtet. Mammo et al. (2022) berichteten über einen 53-jährigen HIV-positiven Mann mit venenbetonter Panuveitis, der mit IV PCG 4 Millionen Einheiten über 14 Tage × 2 Zyklen behandelt wurde9). Nach der Behandlung entwickelte sich eine paravenöse Pigmentretinopathie.
Verbesserung der diagnostischen Genauigkeit durch multimodale Bildgebung: Die Kombination von EDI-OCT, Ultraweitwinkel-Autofluoreszenz (FAF) und ICG verspricht eine verbesserte diagnostische Genauigkeit der okulären Syphilis1)3). Mit ICG werden choroidale dunkle Punkte, heiße Flecken und unscharfe choroidale Gefäße nachgewiesen. Die Akkumulation dieser multimodalen Bildgebungsbefunde könnte zur Differenzierung von Sarkoidose und Tuberkulose beitragen.
Entwicklung diagnostischer Techniken mittels intraokularer Flüssigkeiten: Der Nachweis von Syphilis-Antikörpern mittels EIA im Glaskörper (Sensitivität 90,9 %, Spezifität 100 %) hat einen hohen diagnostischen Wert bei serologisch falsch-negativen Fällen oder refraktären hinteren Augenentzündungen4). Insbesondere bei HIV-Koinfektion oder Immunschwäche, wo die Zuverlässigkeit der Serodiagnostik eingeschränkt ist, etabliert sich die intraokulare Flüssigkeitsuntersuchung als wichtige ergänzende Diagnosemethode.
Optimierung des IRIS-Managements: Die Forschung zu den Entstehungsmechanismen der IRIS im Zusammenhang mit dem Beginn einer ART und zu optimalen Managementstrategien schreitet voran11). Die Optimierung des Zeitpunkts der Anti-Syphilis-Behandlung und der ART bei der Prävention und Behandlung der IRIS ist eine zukünftige Herausforderung.