المرحلة الأولى
فترة الحضانة: 10-90 يومًا.
القرحة الصلبة: عقدة غير مؤلمة في موقع التلقيح. تختفي بعد حوالي 4 أسابيع. قد تحدث في الملتحمة أو حول العين.

التهاب العنبية الزهري هو حالة يغزو فيها اللولبية الشاحبة (Treponema pallidum) العين عبر مجرى الدم مسببًا التهابًا داخل العين. الزهري هو عدوى منقولة جنسيًا تسببها اللولبية الشاحبة، وهي نوع من اللولبيات، ويصنف الزهري الظاهر إلى مراحل من الأولى إلى الرابعة. في الوقت الحالي، نادرًا ما نواجه الزهري في المرحلتين الثالثة والرابعة، ومعظم الحالات هي زهري كامن دون آفات جلدية أو مخاطية. يحدث التهاب العنبية في الزهري المكتسب في حوالي 5% من المرحلة الثانية. أما التهاب العين الخلقي فهو نادر جدًا في اليابان بسبب تحسن الرعاية في الفترة المحيطة بالولادة.
على مستوى العالم، يتم الإبلاغ عن 5.7 إلى 6 ملايين إصابة جديدة بالزهري سنويًا بين الأشخاص الذين تتراوح أعمارهم بين 15 و49 عامًا 1)5). تتراوح نسبة الزهري العيني بين حوالي 0.6% و2% من جميع حالات الزهري 1)2)، ويمثل حوالي 10% من جميع حالات التهاب العنبية المعدي 3). في دراسة في نورث كارولينا، تم العثور على الزهري العيني في 63 من 4,232 حالة (1.5%)، وتم تشخيص 38% منها في المرحلة الأولى أو الثانية 1).
في اليابان، تتزايد حالات العدوى مرة أخرى، حيث ارتفع عدد الحالات المبلغ عنها من أقل من 1,000 في عام 2011 إلى أكثر من 6,000 في عام 2017. في السنوات الأخيرة، كان هناك اتجاه تصاعدي بين الرجال الذين يمارسون الجنس مع الرجال (MSM) والمرضى المصابين بفيروس نقص المناعة البشرية. نظرًا لتنوع صوره السريرية، يُطلق عليه “المقلد العظيم” 1)5). من الناحية العلاجية، يتم التعامل معه مثل الزهري العصبي.
يمكن أن يحدث الزهري العيني في أي مرحلة من الزهري، بما في ذلك المراحل الأولى والثانية والثالثة والكامنة. الحدوث الأكثر شيوعًا هو في المرحلة الثانية من الزهري المكتسب، حيث يكون التهاب العنبية هو السائد. في بعض الحالات، تكون الأعراض العينية هي أول مؤشر على تشخيص الزهري، لذلك يجب دائمًا مراعاة الزهري في حالات التهاب العنبية غير المبرر.
تتنوع المظاهر العينية للزهري، بما في ذلك التهاب الجزء الأمامي من العين، والتهاب العنبية، والتهاب العصب البصري، والتهاب المشيمية والشبكية، وغيرها، وتشبه العديد من أمراض العيون الأخرى. وهذا يجعل التشخيص متأخرًا في كثير من الأحيان، وهذا التنوع السريري هو سبب تسميته بـ “المقلد العظيم” 5).
يحدث عن طريق العدوى عبر المشيمة. في الزهري الخلقي المبكر (من الولادة حتى 3 أشهر)، يظهر التهاب المشيمية والشبكية. في الزهري الخلقي المتأخر، تكون ثالوث هتشنسون النموذجي (تشوه على شكل حرف M في الأسنان الدائمة، الصمم العصبي، التهاب القرنية الخلالي) مميزًا. في قاع العين للزهري الخلقي القديم، يُرى نمط الملح والفلفل (ضمور المشيمية والشبكية المنتشر) مع تكاثر الخلايا الصبغية الشبكية، وأحيانًا يظهر قاع العين مشابهًا لالتهاب الشبكية الصباغي.
العدوى المشتركة بفيروس نقص المناعة البشرية هي عامل خطر مهم للزهري العيني، ويوصى بإجراء اختبار فيروس نقص المناعة البشرية لجميع المرضى عند تشخيص الزهري1). في حالة فيروس نقص المناعة البشرية الإيجابي، تزداد شدة التهاب العنبية، ويصبح أكثر شيوعًا في كلتا العينين، وتتغير الصورة السريرية. أيضًا، في مرض الإيدز، قد تكون الاختبارات المصلية سلبية كاذبة، ويجب الانتباه إلى ذلك.
المرحلة الأولى
فترة الحضانة: 10-90 يومًا.
القرحة الصلبة: عقدة غير مؤلمة في موقع التلقيح. تختفي بعد حوالي 4 أسابيع. قد تحدث في الملتحمة أو حول العين.
المرحلة الثانية
وقت الظهور: بعد 4-10 أسابيع من ظهور القرحة الصلبة.
الانتشار الجهازي: يغزو الجهاز العصبي والعين والجهاز الهضمي والكبد عبر الدم. تشارك العين في حوالي 10% من الحالات. يُلاحظ طفح بقعي حطاطي في راحة اليد وأخمص القدمين في أكثر من 70% من الحالات.
العلامات العينية: التهاب العنبية والتهاب الشبكية والتهاب العصب البصري بشكل رئيسي.
المرحلة الكامنة
التصنيف: مبكر (خلال سنة واحدة) ومتأخر (بعد سنة واحدة).
المسار: يتطور حوالي ثلث الحالات غير المعالجة إلى المرحلة الثالثة. قد يظهر الزهري العيني بدون أعراض.
المرحلة الثالثة
الجهاز القلبي الوعائي: التهاب الأبهر، تمدد الأبهر.
الزهري العصبي: الزهري السحائي، الزهري السحائي الوعائي، التابس الظهري، الشلل العام.
العلامات العينية: حدقة أرغيل روبرتسون، ضمور العصب البصري، الورم الصمغي.
الورم الصمغي: تفاعل حبيبي موضعي حميد. يحدث في جميع أنحاء الجسم بما في ذلك المشيمية والقزحية.
تختلف العلامات العينية بشكل كبير حسب مرحلة الزهري.
| التصنيف | وقت الظهور | الأعراض العينية الرئيسية |
|---|---|---|
| الزهري الخلقي (المبكر) | عند الولادة - 3 أشهر | التهاب المشيمية والشبكية |
| الزهري الخلقي (المتأخر) | من سن المدرسة فصاعدًا | التهاب القرنية الخلالي، التهاب القزحية، التهاب الكيس الدمعي |
| الزهري المكتسب - المرحلة الأولى | 3 أسابيع - 3 أشهر | القرحة الصلبة في الجفن والملتحمة |
| الزهري المكتسب - المرحلة الثانوية | 4-10 أسابيع | التهاب الجفن، التهاب الملتحمة، التهاب القرنية، التهاب القزحية والجسم الهدبي، عقيدات القزحية، التهاب الصلبة، التهاب المشيمية والشبكية، التهاب الجسم الزجاجي، التهاب العصب البصري، التهاب الأوعية الدموية الشبكية، انفصال الشبكية النضحي |
| الزهري المكتسب - المرحلة المتأخرة | عدة سنوات إلى عدة عقود | ورم صمغي في الجفن، التهاب القرنية الخلالي، التهاب الصلبة، التهاب العنبية، التهاب حليمة العصب البصري، حدقة أرجيل روبرتسون، خلع العدسة، تنكس الشبكية الصباغي الثانوي |
| النوع | التكرار |
|---|---|
| التهاب العنبية الشامل | 75%3) |
| التهاب المشيمية والشبكية | 93%4) |
| التهاب القزحية والجسم الهدبي الحبيبي | 46%1) |
| تقيح الغرفة الأمامية | 6%2) |
تتنوع علامات الزهري العيني بشكل كبير حسب الجزء المصاب. النوع الأكثر شيوعًا هو التهاب العنبية الشامل (75%)3)، ويُلاحظ التهاب المشيمية والشبكية في 93% من آفات الجزء الخلفي4).
علامات الجزء الأمامي
الملتحمة: في المرحلة الأولى: قرحة صلبة (chancre)، في المرحلة الثانية: التهاب ملتحمة خفيف، في المرحلة الثالثة: ورم صمغي.
الصلبة: التهاب ظاهر الصلبة (شائع في المرحلة الثانية)، التهاب الصلبة (شائع في المرحلة الثالثة). عقيدي أو منتشر.
التهاب القرنية الخلالي الزهري: التهاب خلالي غير تقرحي وغير قيحي بوساطة مناعية. تكوين أوعية دموية جديدة → يترك أوعية شبحية. أحد علامات هتشنسون الثلاثية للزهري الخلقي.
التهاب القزحية والجسم الهدبي الحبيبي: أكثر أنواع التهاب العنبية الزهري شيوعًا (46%) 1). قد يترك التصاقات أمامية للقزحية وضمور القزحية. يتميز بمقاومته لقطرات الستيرويد.
القيح في الغرفة الأمامية والرواسب القرنية: يحدث القيح الثنائي في حوالي 6% من الحالات 2). قد يشكل رواسب قرنية دهنية.
العنبية والجزء الخلفي للعين
التهاب العنبية المتوسط والخلفي والشامل: يمكن أن يكون أماميًا أو خلفيًا أو شاملاً. حبيبي أو غير حبيبي.
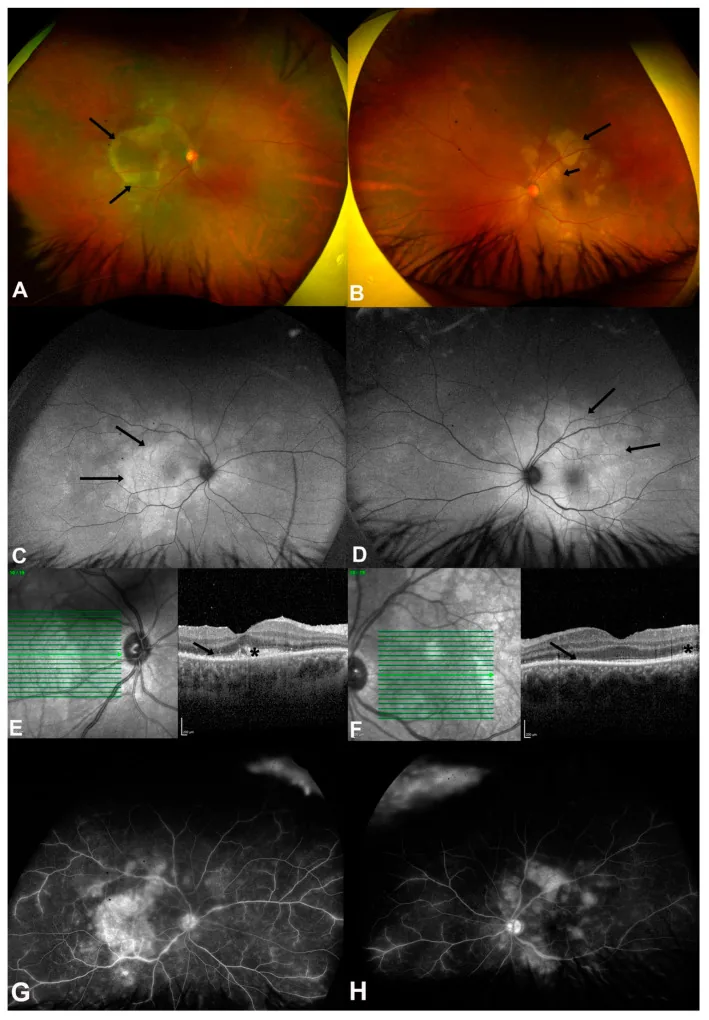
التهاب المشيمية والشبكية القرصي الخلفي الزهري الحاد (ASPPC): نوع خاص مميز لمرضى الزهري الثانوي. آفة قرصية صفراء على مستوى الطبقة الظهارية الصباغية للشبكية في المنطقة البقعية وحول القرص البصري. يُظهر التصوير المقطعي التوافقي البصري (OCT) تمزقًا في الطبقات الخارجية للشبكية والطبقة الظهارية الصباغية مع ارتفاع مفرط الانعكاس 3). يُظهر التصوير الذاتي للتألق (FAF) بقعًا مفرطة التألق ومنخفضة التألق. يستجيب جيدًا للعلاج بالمضادات الحيوية.
التهاب الأوعية الدموية للشبكية والتهاب الشبكية: يُعتقد أن التهاب الشرايين هو المميز، ولكن التهاب الأوردة شائع أيضًا وقد يؤدي إلى تبييض الأوعية 9). يمكن أن تؤدي مناطق نقص التروية إلى تغيرات تكاثرية. من العلامات المميزة: «ارتشاح شبكي زجاجي المظهر» و«رواسب صغيرة كريمية اللون على سطح الشبكية» 1)5).
عكارة زجاجية شديدة: غالبًا ما تتراجع فجأة بعد أيام قليلة من إعطاء المضادات الحيوية من مجموعة البنسلين.
العصب البصري وطب العصب البصري
التهاب العصب البصري: أحادي أو ثنائي. التهاب العصب البصري الأمامي أو خلف المقلة، وذمة حليمة العصب البصري، التهاب العصب والشبكية، ضمور العصب البصري. يُلاحظ إصابة العصب البصري في 12-78% من حالات الزهري العيني 3). التأخر في العلاج يؤدي إلى ضمور العصب البصري ويؤثر على توقع حدة البصر.
حدقة أرجيل روبرتسون: تقبض الحدقة مع فقدان منعكس الضوء ولكن بقاء منعكس التقارب. شائع في المرحلة الثالثة ولكنه قد يظهر مبكرًا أيضًا 5).
شذوذ حركة العين: في المرحلة الثالثة يحدث بسبب متلازمة الشق الحجاجي العلوي، احتشاء جذع الدماغ، أو الضغط الناتج عن تمدد الأوعية الدموية. يسبب ازدواج الرؤية عند الإصابة بالزهري العصبي.
ASPPC (التهاب المشيمية والشبكية الزهري الحاد اللويحي الخلفي) هو علامة خلفية عينية عالية الخصوصية لمرض الزهري، حيث يتكون آفة صفراء-بيضاء كبيرة لويحية (بلاقويد) في القطب الخلفي 5). يُظهر تصوير الأوعية بالفلوريسئين تفلورًا مبكرًا منخفضًا وفلورًا متأخرًا مرتفعًا مميزًا. يُظهر التصوير المقطعي التوافقي البصري (OCT) تمزقًا في الطبقة الشبكية الخارجية والظهارة الصبغية الشبكية (RPE) مع ارتفاع مفرط الانعكاس، ويستجيب بشكل جيد للعلاج بالمضادات الحيوية.
في حالات التهاب العنبية غير معروف السبب، يجب دائمًا مراعاة مرض الزهري والحفاظ على مؤشر اشتباه مرتفع. عند إجراء الفحوصات لتحديد سبب التهاب العنبية، يجب إجراء الفحوصات المصلية لمرض الزهري.
في الممارسة السريرية، يتم الجمع بين اختبارات اللاتريبونيما واختبارات التريبونيما النوعية.
| نوع الفحص | الفحوصات الممثلة | الخصائص والاستخدامات |
|---|---|---|
| اختبارات اللاتريبونيما (STS) | RPR (راجين البلازما السريع)، VDRL | حساسية عالية وتصبح إيجابية مبكرًا. قد يكون هناك إيجابية كاذبة بيولوجية. تتوازى مع نشاط العدوى → تُستخدم للفحص وتقييم فعالية العلاج |
| اختبارات التريبونيما (طريقة مستضد التريبونيما) | TPHA، FTA-ABS، TP-PA، EIA | الإيجابية تؤكد مرض الزهري. تبقى إيجابية لفترة طويلة بعد العلاج → غير مناسبة لتقييم العلاج |
يظهر الكشف عن الأجسام المضادة للزهري في السائل الزجاجي باستخدام EIA دقة عالية بحساسية 90.9% ونوعية 100%4). وهو مفيد في التشخيص حتى في حالات المصابين بفيروس نقص المناعة البشرية حيث قد تكون الاختبارات المصلية سلبية كاذبة.
| الاختبار | الحساسية | النوعية |
|---|---|---|
| EIA المصلية | حساسية عالية (فحص) | نوعية عالية |
| EIA الزجاجي | 90.9%4) | 100%4) |
في حالة الزهري العيني، يُوصى بإجراء فحص السائل الدماغي النخاعي لتقييم الإصابة بالزهري العصبي 4). إذا توفرت أعراض عينية منفردة، ووجود تشوهات عينية مؤكدة، ونتائج إيجابية لاختبارات اللولبية، فإن فحص السائل الدماغي النخاعي قبل العلاج ليس إلزاميًا 3). في حالة الاشتباه بالتهاب العصب البصري، أو شلل العضلات العينية، أو أعراض الأعصاب القحفية، يتم إجراء البزل القطني.
مفيد في حالات المصابين بفيروس نقص المناعة البشرية (HIV) حيث تكون اختبارات الزهري المصلية عرضة للنتائج السلبية الكاذبة، وفي الحالات التي يُشتبه فيها بشدة بالتهاب العنبية الزهري رغم سلبية الاختبارات المصلية 4). فحص EIA للجسم الزجاجي له خصوصية 100%، وإذا كان إيجابيًا فإنه يعطي دليلًا تشخيصيًا لالتهاب العنبية الزهري.
يجب التفريق بين الزهري العيني وأمراض مثل الساركويد، والتهاب العنبية السلي، والنخر الشبكي الحاد (ARN)/PORN، وAPMPPE، والتهاب المشيمية المتعرج، والتهاب الشبكية بالفيروس المضخم للخلايا، والتهاب الشبكية بالمقوسات، ومرض بهجت، ولمفوما العين 4)7). نظرًا لاستحالة الكشف المباشر عن T. pallidum في العين، فإن التقييم المتكامل للاختبارات المصلية والعلامات السريرية ضروري 10). يجب توخي الحذر بشكل خاص في المرضى المصابين بفيروس نقص المناعة البشرية (HIV)، حيث قد تكون الاختبارات المصلية سلبية كاذبة في حالات الإيدز.
العلاج المضاد للزهري عن طريق الفم (للحالات الخفيفة والإدارة الخارجية):
الزهري العصبي والزهري العيني (الدخول إلى المستشفى والعلاج الوريدي):
التهاب العنبية الزهري غالبًا ما يكون مصحوبًا بالزهري العصبي، والعلاج القياسي هو العلاج الوريدي بالبنسلين بجرعات عالية. الخيار الأول هو البنسلين G المائي عن طريق الوريد.
| النظام العلاجي | الجرعة وطريقة الإعطاء |
|---|---|
| بنسلين G البلوري المائي (الخيار الأول) | 18-24 مليون وحدة/يوم (3-4 ملايين وحدة كل 4 ساعات وريدياً أو تسريب مستمر) لمدة 10-14 يومًا1)2)3)5) |
| بروكايين بنسلين G (بديل) | 2.4 مليون وحدة عضلًا مرة يوميًا + بروبينسيد 500 مجم 4 مرات يوميًا عن طريق الفم لمدة 10-14 يومًا1)2) |
| سيفترياكسون (بديل) | 1-2 جم عضلًا أو وريدًا مرة يوميًا لمدة 14 يومًا1)4)6) |
يُبلغ عن معدل نجاح العلاج بحوالي 90%3).
في تقرير Nwaobi et al. (2023) لرجل يبلغ من العمر 46 عامًا، تم علاج الزهري العيني بنسبة RPR 1:64 وTPHA 1:512 باستخدام IV PCG 4 ملايين وحدة كل 4 ساعات لعلاج الزهري العصبي، وتحسنت الرؤية بعد 6 أشهر2).
يتم الرجوع إلى تغيرات RPR (اختبار المستضد الدهني). يعتبر العلاج فعالاً عندما ينخفض عيار الأجسام المضادة إلى 8 أضعاف أو أقل، أو إلى ربع القيمة الأولية أو أقل10). حتى بعد العلاج، هناك احتمال للانتكاس، لذا يستمر الفحص الدوري لـ RPR.
يوصى أولاً بإزالة التحسس للبنسلين (desensitization)1)7).
أفاد Cubelo et al. (2022) أن رجلاً يبلغ من العمر 24 عاماً مصاباً بفيروس نقص المناعة البشرية وحساسية للبنسلين تلقى دوكسيسايكلين 100 ملغ مرتين يومياً لمدة 14 يوماً، وانخفض RPR من 1:1,024 إلى 1:327). بعد ذلك، تم إجراء إزالة التحسس للبنسلين.
يحدث كرد فعل تجاه البروتينات الدهنية الالتهابية المشتقة من اللولبية الشاحبة الميتة خلال 24 ساعة من بدء العلاج. من الناحية العينية، قد يظهر كتكرار لالتهاب القزحية (اشتعال الالتهاب).
يوصى أولاً بإزالة التحسس من البنسلين. إذا كان ذلك صعبًا، يمكن استخدام بدائل مثل سيفترياكسون (1-2 غرام مرة واحدة يوميًا لمدة 14 يومًا) أو دوكسيسيكلين (200 ملغ/يوم لمدة 28 يومًا)1)7). ومع ذلك، فإن الأدلة على فعالية هذه البدائل في علاج الزهري العيني محدودة مقارنة بالبنسلين.
يستمر العلاج دون إيقافه. يتم علاج الأعراض الجهازية مثل الحمى والصداع باستخدام خافضات الحرارة والمسكنات. التفاعلات التي تشمل الأعراض العينية (مثل انخفاض الرؤية وتورم القرص البصري) عادة ما تكون مؤقتة وتتحسن مع استمرار العلاج1).
يتم النظر في استخدام الستيرويدات بشكل مساعد فقط في حالة بقاء الالتهاب بعد إعطاء المضادات الحيوية المناسبة بشكل كافٍ. إعطاء الستيرويدات مسبقًا دون تثبيط مناعي هو ممنوع لأنه يؤدي إلى تفاقم مرض الزهري5).
ينتشر T. pallidum دمويًا من موقع العدوى الأولية ليصل إلى الأعضاء الجهازية بما في ذلك أنسجة العين. يعبر حاجز الدم الشبكي ويسبب التهابًا في المشيمية والشبكية والجسم الزجاجي. يمكن أن تحدث آفات العين الزهري في أي مرحلة من المرحلة الأولى إلى المتأخرة، لكن آفات الجزء الخلفي من العين أكثر شيوعًا بعد المرحلة الثانية.
تحفز اللولبية الشاحبة إنتاج IL-1β وIL-6 وIL-12 وTNF-α عبر إشارات تعتمد على TLR2/TLR4/TLR5، مما يسبب تلفًا نسيجيًا مشابهًا لتفاعل فرط الحساسية المتأخر1). تهيمن الخلايا CD4+ والبلاعم على آفات المرحلة الأولى، بينما تهيمن الخلايا CD8+ على المرحلة الثانية. يؤدي إنتاج IFN-γ إلى تنشيط البلاعم وجذبها.
في التهاب القرنية الزهري الحُبيبي، لا يكون السبب هو العدوى المباشرة بواسطة T. pallidum، بل الاستجابة المناعية لمستضدات اللولبية الشاحبة (ارتشاح لمفاوي وغزو وعائي في سدى القرنية) هي الآلية الرئيسية. لذلك، يستجيب للستيرويدات ولكن قد لا تختفي الأعراض بالبنسلين وحده.
تمتلك اللولبية الشاحبة قدرة على النمو البطيء والتوغل في الأنسجة ذات الامتياز المناعي مثل العين والجهاز العصبي المركزي والمشيمة1). يؤدي موت الخلايا المبرمج للخلايا CD4+ عبر مسار الموت المرتبط بـ Fas إلى عدم اكتمال التخلص المناعي، مما يؤدي إلى عدوى مزمنة.
في المرضى المصابين بفيروس نقص المناعة البشرية، يتسارع تقدم الزهري العيني بعد المرحلة الثانية. الإصابة الثنائية أكثر شيوعًا في المرضى المصابين بفيروس نقص المناعة البشرية (62%) مقارنة بغير المصابين (38%) (دراسة على 96 حالة)1). في مرض الإيدز، قد تكون الاختبارات المصلية سلبية كاذبة، مما يتطلب الحذر في التشخيص.
عندما يعاني المرضى المصابون بفيروس نقص المناعة البشرية من آفات عينية زهرية، قد يحدث التهاب مؤقت متزايد بعد بدء العلاج المضاد للفيروسات القهقرية (ART) يُعرف بمتلازمة إعادة بناء المناعة الالتهابية (IRIS)11).
في مراجعة Pipito وآخرين (2023)، تم الإبلاغ عن أن عدد خلايا CD4 قبل العلاج المضاد للفيروسات القهقرية كان منخفضًا (وسيط 196/ميكرولتر)، لكنه تعافى إلى 318/ميكرولتر بعد العلاج11). في حالات انخفاض CD4، هناك خطر من نتائج سلبية كاذبة في اختبارات مصل الزهري11).
الاستجابة للمضادات الحيوية من مجموعة البنسلين جيدة بشكل عام، وغالبًا ما يحدث تراجع حاد في عتامة الجسم الزجاجي بعد أيام قليلة من الإعطاء. يُبلغ عن معدل نجاح العلاج بحوالي 90%3). في الحالات المصحوبة بالتهاب العصب البصري، إذا تأخر العلاج، قد يحدث ضمور في العصب البصري مما يؤثر على توقع الرؤية. في حالات العدوى المشتركة بفيروس نقص المناعة البشرية، يكون خطر الانتكاس بعد العلاج مرتفعًا، وتكون المراقبة طويلة المدى لتغيرات RPR ضرورية.
إذا تفاقم الالتهاب بعد حوالي 28 يومًا من بدء العلاج المضاد للفيروسات القهقرية، يُشتبه في متلازمة إعادة تكوين المناعة الالتهابية. يجب التمييز بين النوع الكاشف والنوع المتناقض، وإذا كان علاج الزهري غير كافٍ، يتم إعطاء البنسلين G أولاً11). يتم النظر في إضافة الستيرويدات بعد تأكيد علاج الزهري.
العلاج المضاد لعامل نمو بطانة الأوعية الدموية للأوعية المشيمية الجديدة الالتهابية: الأوعية المشيمية الجديدة المصاحبة لزهري العين هي حالة نادرة جدًا. في تقرير Świerczyńska وآخرين (2021)، أدى حقن أفليبرسيبت داخل الجسم الزجاجي إلى استقرار المرض بحقنة واحدة في حوالي ثلث الحالات، واستقرار الرؤية بحقنتين في حوالي ثلثي الحالات6). لا تتراجع الأوعية المشيمية الجديدة بالعلاج بالمضادات الحيوية فقط، وكانت إضافة حقن مضاد لعامل نمو بطانة الأوعية الدموية داخل الجسم الزجاجي فعالة.
التهاب الأوعية الشبكية الزهري ذو السيادة الوريدية: عادةً، التهاب الأوعية الشبكية الزهري هو في الغالب شرياني أو مختلط، ولكن تم الإبلاغ عن حالات ذات سيادة وريدية في حالات العدوى المشتركة بفيروس نقص المناعة البشرية. أبلغ Mammo وآخرون (2022) عن حالة رجل يبلغ من العمر 53 عامًا مصاب بفيروس نقص المناعة البشرية يعاني من التهاب العنبية الشامل ذي السيادة الوريدية، وتم علاجه بـ IV PCG 4 ملايين وحدة لمدة 14 يومًا × دورتين9). بعد العلاج، تطور إلى اعتلال الشبكية الصباغي المجاور للأوردة.
تحسين دقة التشخيص باستخدام التصوير متعدد الوسائط: من المتوقع أن يؤدي الجمع بين EDI-OCT والتصوير الذاتي الفلوري فائق الاتساع (FAF) وICG إلى تحسين دقة تشخيص الزهري العيني 1)3). يكشف ICG عن بقع داكنة في المشيمية، ونقاط ساخنة، وأوعية مشيمية غير واضحة. قد يساهم تراكم نتائج التصوير متعدد الوسائط هذه في التمييز بين الساركويد والسل.
تطور تقنيات التشخيص باستخدام السوائل داخل العين: الكشف عن الأجسام المضادة للزهري في السائل الزجاجي باستخدام مقايسة الإنزيم المناعي (EIA) (حساسية 90.9%، خصوصية 100%) له قيمة تشخيصية عالية في حالات النتائج المصلية السلبية الكاذبة والتهابات الجزء الخلفي من العين المقاومة للعلاج 4). خاصة في حالات المصابين بفيروس نقص المناعة البشرية أو حالات نقص المناعة حيث تنخفض موثوقية التشخيص المصلي، أصبح فحص السوائل داخل العين أداة تشخيصية مساعدة مهمة.
تحسين إدارة متلازمة إعادة بناء المناعة (IRIS): تتقدم الأبحاث حول آلية حدوث متلازمة إعادة بناء المناعة المرتبطة ببدء العلاج المضاد للفيروسات القهقرية (ART) واستراتيجيات الإدارة المثلى 11). يعد تحسين توقيت علاج الزهري والعلاج المضاد للفيروسات القهقرية في الوقاية من متلازمة إعادة بناء المناعة وعلاجها تحديًا مستقبليًا.