مرحله اول
دوره نهفتگی: ۱۰ تا ۹۰ روز.
شانکر: یک توده سخت بدون درد در محل تلقیح. حدود ۴ هفته طول میکشد و ناپدید میشود. ممکن است در ملتحمه یا اطراف چشم نیز رخ دهد.

یووئیت سیفلیسی وضعیتی است که در آن ترپونما پالیدوم (Treponema pallidum) از طریق جریان خون وارد چشم شده و التهاب داخل چشمی ایجاد میکند. سیفلیس یک عفونت مقاربتی ناشی از اسپیروکت ترپونما پالیدوم است و سیفلیس علامتدار از مرحله اول تا چهارم طبقهبندی میشود. امروزه، سیفلیس مرحله سوم و چهارم نادر است و بیشتر موارد سیفلیس نهفته هستند که ضایعات پوستی یا مخاطی ندارند. در سیفلیس اکتسابی، یووئیت در حدود ۵٪ از موارد مرحله دوم رخ میدهد. به دلیل پیشرفت مراقبتهای پریناتال، موارد جدید سیفلیس مادرزادی در ژاپن تقریباً دیده نمیشود.
در سراسر جهان، سالانه ۵.۷ تا ۶ میلیون مورد جدید عفونت سیفلیس در افراد ۱۵ تا ۴۹ سال گزارش میشود 1)5). فراوانی سیفلیس چشمی حدود ۰.۶ تا ۲٪ از کل موارد سیفلیس است 1)2) و حدود ۱۰٪ از کل یووئیتهای عفونی را تشکیل میدهد 3). در مطالعهای در کارولینای شمالی، از ۴۲۳۲ مورد، ۶۳ مورد (۱.۵٪) سیفلیس چشمی داشتند که ۳۸٪ از آنها در مرحله اول یا دوم تشخیص داده شدند 1).
در ژاپن نیز موارد عفونت دوباره در حال افزایش است؛ تعداد گزارشها از کمتر از ۱۰۰۰ مورد در سال ۲۰۱۱ به بیش از ۶۰۰۰ مورد در سال ۲۰۱۷ رسیده است. اخیراً، موارد به ویژه در میان مردانی که با مردان رابطه جنسی دارند (MSM) و افراد مبتلا به HIV همعفونت افزایش یافته است. به دلیل تنوع تظاهرات بالینی، سیفلیس «مقلد بزرگ» (the great imitator) نامیده میشود 1)5). از نظر درمان، مانند نوروسیفلیس مدیریت میشود.
سیفلیس چشمی میتواند در هر مرحله از بیماری از مرحله اول تا سوم و همچنین مرحله نهفته رخ دهد. شایعترین زمان بروز در مرحله دوم سیفلیس اکتسابی است که عمدتاً به صورت یووئیت تظاهر میکند. از آنجایی که علائم چشمی ممکن است اولین نشانه تشخیص سیفلیس باشد، در موارد یووئیت با علت ناشناخته باید همیشه سیفلیس را در نظر گرفت.
ضایعات چشمی سیفلیس شامل التهاب بخش قدامی چشم، یووئیت، نوریت بینایی و کوریورتینیت است که میتوانند شبیه بسیاری از بیماریهای چشمی دیگر باشند. به همین دلیل تشخیص به تأخیر میافتد و این تنوع بالینی دلیل نامگذاری «مقلد بزرگ» است 5).
از طریق جفت منتقل میشود. سیفلیس مادرزادی زودرس (از بدو تولد تا 3 ماهگی) با کوریورتینیت تظاهر میکند. در سیفلیس مادرزادی دیررس، سهگانه کلاسیک هاچینسون (نقص M شکل دندانهای دائمی، کمشنوایی حسی-عصبی، کراتیت پارانشیمال) مشخصه است. در فوندوس سیفلیس مادرزادی قدیمی، نمای نمک و فلفل (آتروفی کوریورتینال پراکنده) همراه با تکثیر سلولهای رنگدانه شبکیه دیده میشود و گاهی فوندوس شبیه رتینیت پیگمانتوزا را نشان میدهد.
عفونت همزمان HIV یک عامل خطر مهم برای سیفلیس چشمی است و در زمان تشخیص سیفلیس، آزمایش HIV برای همه بیماران توصیه میشود1). در HIV مثبت، شدت یووئیت افزایش یافته و احتمال دوطرفه بودن بیشتر میشود و تصویر بالینی تغییر میکند. همچنین در ایدز، ممکن است آزمایشهای سرولوژیک منفی کاذب باشند که باید به آن توجه کرد.
مرحله اول
دوره نهفتگی: ۱۰ تا ۹۰ روز.
شانکر: یک توده سخت بدون درد در محل تلقیح. حدود ۴ هفته طول میکشد و ناپدید میشود. ممکن است در ملتحمه یا اطراف چشم نیز رخ دهد.
مرحله دوم
زمان ظهور: ۴ تا ۱۰ هفته پس از ظهور شانکر.
انتشار سراسری: از طریق خون به اعصاب، چشمها، دستگاه گوارش و کبد حمله میکند. چشم در حدود ۱۰٪ موارد درگیر میشود. بثورات ماکولوپاپولار در کف دست و پا در بیش از ۷۰٪ موارد دیده میشود.
یافتههای چشمی: عمدتاً یووئیت، رتینیت و نوریت بینایی.
مرحله نهفته
طبقهبندی: زودرس (در عرض یک سال) و دیررس (بیش از یک سال).
سیر: حدود یکسوم موارد درماننشده به مرحله سوم پیشرفت میکنند. حتی در صورت بدون علامت بودن، سیفلیس چشمی ممکن است آشکار شود.
مرحله سوم
سیستم قلبی-عروقی: آئورتیت، آنوریسم آئورت.
نوروسیفلیس: مننژیت سیفلیسی، مننژوواسکولیت سیفلیسی، تابس دورسالیس، فلج عمومی.
یافتههای چشمی: مردمک آرگایل-رابرتسون، آتروفی عصب بینایی، گوماتا.
گوماتا: واکنش گرانولوماتوز خوشخیم موضعی. در سراسر بدن از جمله مشیمیه و عنبیه رخ میدهد.
یافتههای چشمی بسته به مرحله سیفلیس تفاوت زیادی دارند.
| طبقهبندی | زمان بروز | علائم چشمی اصلی |
|---|---|---|
| سیفلیس مادرزادی (زودرس) | بدو تولد تا ۳ ماهگی | کوریورتینیت |
| سیفلیس مادرزادی (دیررس) | از سن مدرسه به بعد | کراتیت بینابینی، ایریتیس، داکریوسیستیت |
| سیفلیس اکتسابی مرحله اول | ۳ هفته تا ۳ ماه | شانکر پلک و ملتحمه |
| اکتسابی - مرحله دوم | ۴ تا ۱۰ هفته | بلفاریت، ورم ملتحمه، کراتیت، ایریدوسیکلیت، گرههای عنبیه، اسکلریت، کوریورتینیت، ویتریت، نوریت بینایی، واسکولیت شبکیه، جداشدگی اگزوداتیو شبکیه |
| اکتسابی - مرحله دیررس | چند سال تا چند دهه | گوما پلک، کراتیت بینابینی، اسکلریت، یوئیت، پاپیلیت، مردمک آرگیل رابرتسون، جابجایی عدسی، رتینیت پیگمانتوزای ثانویه |
| نوع بیماری | فراوانی |
|---|---|
| پانیوئیت | ۷۵%3) |
| کوریورتینیت | ۹۳%4) |
| ایریدوسیکلیت گرانولوماتوز | ۴۶%1) |
| هیپوپیون (چرک در اتاق قدامی) | 6%2) |
یافتههای سیفلیس چشمی بسته به ناحیه درگیر اشکال متنوعی به خود میگیرد. شایعترین نوع، پانیووئیت (75%) است3) و کوریورتینیت در 93% موارد به عنوان ضایعه بخش خلفی دیده میشود4).
یافتههای بخش قدامی
ملتحمه: در مرحله اول شانکر، در مرحله دوم ورم ملتحمه خفیف، در مرحله سوم صمغ (گوم).
صلبیه: اپی اسکلریت (بیشتر در مرحله دوم)، اسکلریت (بیشتر در مرحله سوم). ندولار یا منتشر.
کراتیت پارانشیمال سیفلیسی: کراتیت پارانشیمال غیر اولسراتیو و غیر چرکی با واسطه ایمنی. نئوواسکولاریزاسیون → عروق شبح. یکی از سه علامت هاچینسون در سیفلیس مادرزادی.
ایریدوسیکلیت گرانولوماتوز: شایع ترین نوع یووئیت سیفلیسی (۴۶%) 1). ممکن است سینشیای قدامی عنبیه و آتروفی عنبیه باقی بگذارد. مشخصه آن مقاومت به قطره های استروئیدی است.
هیپوپیون و KP: هیپوپیون دوطرفه در حدود ۶% موارد دیده می شود 2). ممکن است KP چرب (mutton-fat) تشکیل شود.
یووه آ و بخش خلفی چشم
یووئیت میانی، خلفی و پانیووئیت: می تواند قدامی، خلفی یا پانیووئیت باشد. گرانولوماتوز یا غیر گرانولوماتوز.
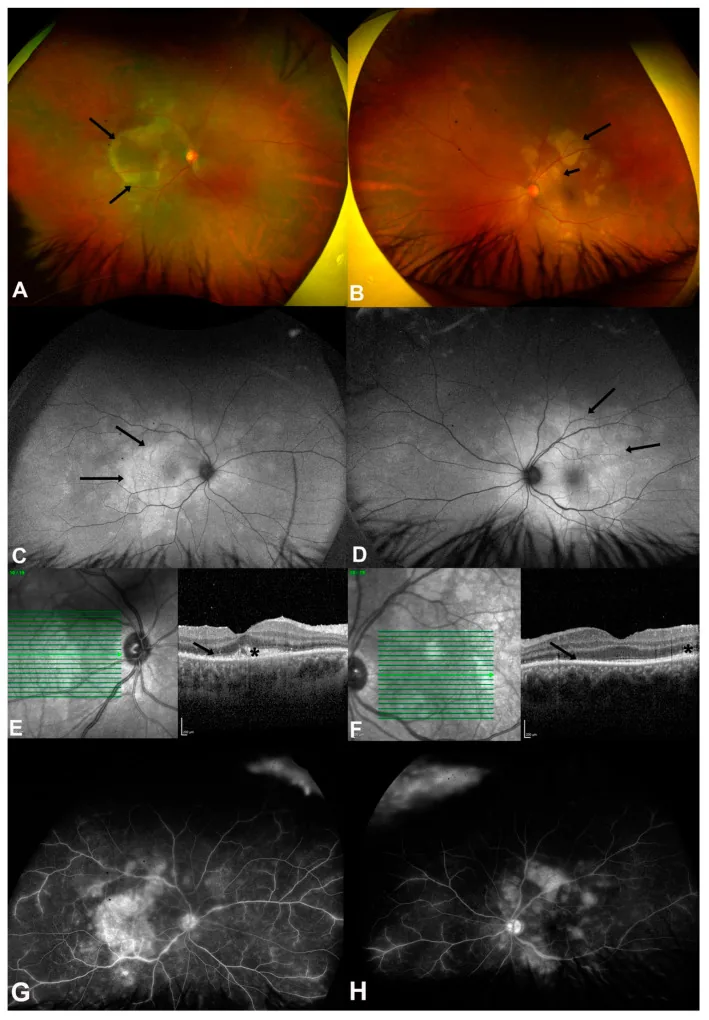
ASPPC (کوریورتینیت دیسکوئید خلفی سیفلیسی حاد): نوع ویژه مشخصه سیفلیس مرحله دوم. ضایعات دیسکوئید زرد رنگ در سطح RPE در ناحیه ماکولا تا نزدیک دیسک بینایی. OCT پارگی و برجستگی هایپررفرکتیو در لایه های خارجی شبکیه و RPE را نشان می دهد 3). FAF پچ های هایپرفلورسنت و هیپوفلورسنت. به درمان آنتی بیوتیکی به خوبی پاسخ می دهد.
واسکولیت و رتینیت شبکیه: آرتریت مشخصه است، اما فلبیت نیز شایع است و ممکن است به سفید شدگی عروق منجر شود 9). مناطق بدون پرفیوژن → ممکن است تغییرات پرولیفراتیو ایجاد کند. «نفوذ شبکیه ای شیشه ای» و «رسوبات سطحی کوچک کرم رنگ شبکیه» یافته های مشخصه هستند 1)5).
کدورت شدید زجاجیه: اغلب چند روز پس از تجویز آنتی بیوتیک های پنی سیلینی به سرعت کاهش می یابد.
عصب بینایی و نورو-افتالمولوژی
نوریت بینایی: یک طرفه یا دو طرفه. نوریت قدامی و رتروبولبار، ادم پاپی، نورورتینیت، آتروفی بینایی. درگیری عصب بینایی در ۱۲-۷۸% موارد سیفلیس چشمی دیده می شود 3). تاخیر در درمان منجر به آتروفی بینایی و تاثیر بر پیش آگهی بینایی می شود.
مردک آرگیل رابرتسون: میوز، از دست دادن رفلکس نوری اما حفظ رفلکس نزدیک. بیشتر در مرحله سوم، اما ممکن است زودتر نیز ظاهر شود 5).
اختلال حرکات چشم: در مرحله سوم به دلیل سندرم شکاف فوقانی مدار، انفارکتوس ساقه مغز یا فشار آنوریسم ایجاد می شود. در صورت همراهی با نوروسیفلیس، دوبینی رخ می دهد.
ASPPC (Acute Syphilitic Posterior Placoid Chorioretinitis) یک یافته بخش خلفی چشم با اختصاصیت بالا برای سیفلیس است که در آن یک ضایعه بزرگ زرد-سفید پلاکوئید در قطب خلفی تشکیل میشود5). در آنژیوگرافی فلورسئین، هیپوفلورسانس اولیه و هیپرفلورسانس دیررس مشخصه را نشان میدهد. در OCT، شکستگی و برجستگی هایپرفلکتانت در لایه خارجی شبکیه و RPE مشاهده میشود که به درمان آنتیبیوتیکی به خوبی پاسخ میدهد.
در یووئیت با علت ناشناخته، همیشه سیفلیس را در نظر بگیرید و داشتن شاخص شک بالا (index of suspicion) مهم است. در بررسی علت یووئیت، حتماً آزمایشهای سرولوژیک سیفلیس را انجام دهید.
در عمل بالینی، آزمایشهای غیرترپونمال و اختصاصی ترپونمال را ترکیب کنید.
| نوع آزمایش | آزمایشهای نماینده | ویژگیها و کاربردها |
|---|---|---|
| آزمایشهای غیرترپونمال (STS) | RPR (rapid plasma reagin)، VDRL | حساسیت بالا و مثبت شدن زودهنگام. احتمال مثبت کاذب بیولوژیک. همسو با فعالیت عفونت → استفاده برای غربالگری و ارزیابی پاسخ درمان |
| آزمایشهای ترپونمال (روش آنتیژن TP) | TPHA، FTA-ABS، TP-PA، EIA | مثبت شدن سیفلیس را تأیید میکند. پس از درمان نیز مدت طولانی مثبت باقی میماند → برای ارزیابی درمان مناسب نیست |
تشخیص آنتیبادی سیفلیس در مایع زجاجیه با روش EIA دارای حساسیت 90.9% و ویژگی 100% است 4). این روش در موارد همراه با HIV که آزمایش سرم ممکن است منفی کاذب باشد، مفید است.
| آزمایش | حساسیت | ویژگی |
|---|---|---|
| EIA سرم | حساسیت بالا (غربالگری) | ویژگی بالا |
| EIA زجاجیه | 90.9% 4) | 100% 4) |
در سیفلیس چشمی، برای ارزیابی همراهی نوروسیفلیس، آزمایش CSF توصیه میشود 4). در صورت وجود علائم چشمی ایزوله، ناهنجاری چشمی تأیید شده، و تست تروپونما مثبت، آزمایش CSF قبل از درمان ضروری نیست 3). در صورت مشکوک بودن به نوریت بینایی، فلج عضلات چشم، یا علائم اعصاب مغزی، پونکسیون کمری انجام میشود.
در بیماران مبتلا به HIV که تست سرولوژیک سیفلیس به راحتی منفی کاذب میشود، یا در مواردی که با وجود تست سرولوژیک منفی، یووئیت سیفلیسی به شدت مشکوک است، مفید میباشد 4). EIA زجاجیه اختصاصیت 100% دارد و مثبت بودن آن مبنای تشخیصی یووئیت سیفلیسی است.
تشخیص افتراقی با سارکوئیدوز، یووئیت سلی، نکروز حاد شبکیه (ARN)/PORN، APMPPE، کوروئیدیت سرپانتینی، رتینیت سیتومگالوویروس، رتینیت توکسوپلاسما، بیماری بهجت، و لنفوم داخل چشمی ضروری است 4)7). از آنجایی که تشخیص مستقیم T. pallidum در چشم غیرممکن است، ترکیب تستهای سرولوژیک و یافتههای بالینی اهمیت دارد 10). در بیماران HIV مثبت باید احتیاط ویژهای به عمل آید، زیرا در ایدز تستهای سرولوژیک ممکن است منفی کاذب باشند.
درمان خوراکی سیفلیس (در موارد خفیف و مدیریت سرپایی):
سیفلیس عصبی و سیفلیس چشمی (بستری و درمان وریدی):
یووئیت سیفلیسی اغلب با سیفلیس عصبی همراه است و درمان استاندارد، تزریق وریدی پنیسیلین با دوز بالا میباشد. خط اول درمان، پنیسیلین G آبی به صورت وریدی است.
| رژیم درمانی | دوز و روش مصرف |
|---|---|
| پنیسیلین G کریستالی آبی (خط اول) | 18 تا 24 میلیون واحد در روز (3 تا 4 میلیون واحد هر 4 ساعت به صورت وریدی یا انفوزیون مداوم) به مدت 10 تا 14 روز1)2)3)5) |
| پنیسیلین G پروکائین (جایگزین) | 2.4 میلیون واحد عضلانی یک بار در روز به همراه پروبنسید 500 میلیگرم خوراکی 4 بار در روز به مدت 10 تا 14 روز1)2) |
| سفتریاکسون (جایگزین) | 1 تا 2 گرم عضلانی یا وریدی یک بار در روز به مدت 14 روز1)4)6) |
نرخ موفقیت درمان حدود 90٪ گزارش شده است3).
Nwaobi و همکاران (2023) در یک مرد 46 ساله با RPR 1:64 و TPHA 1:512 مبتلا به سیفلیس چشمی، درمان سیفلیس عصبی با IV PCG 4 میلیون واحد هر 4 ساعت انجام دادند و پس از 6 ماه بینایی بهبود یافت2).
تغییرات RPR (آزمایش آنتیژن لیپیدی) به عنوان مرجع استفاده میشود. کاهش تیتر آنتیبادی به ≤ 8 برابر یا ≤ 1/4 مقدار اولیه به عنوان اثر ضد سیفلیس در نظر گرفته میشود10). احتمال عود پس از درمان وجود دارد، بنابراین بررسی منظم RPR ادامه مییابد.
حساسیتزدایی (desensitization) به پنیسیلین اولین گزینه توصیه میشود1)7).
Cubelo و همکاران (2022) گزارش کردند که یک مرد 24 ساله مبتلا به HIV و آلرژی به PCG با داکسیسایکلین 100 میلیگرم دو بار در روز به مدت 14 روز درمان شد و RPR از 1:1,024 به 1:32 کاهش یافت7). سپس حساسیتزدایی PCG انجام شد.
این واکنش در پاسخ به لیپوپروتئینهای التهابی ناشی از ترپونم پالیدوم (Treponema pallidum) که در عرض ۲۴ ساعت پس از شروع درمان از بین میروند، رخ میدهد. از نظر چشمی، ممکن است به صورت عود عنبیه (شعلهور شدن التهاب) دیده شود.
حساسیتزدایی با پنیسیلین اولین گزینه توصیه شده است. در صورت دشوار بودن، داروهای جایگزین شامل سفتریاکسون (۱ تا ۲ گرم یک بار در روز به مدت ۱۴ روز) یا داکسیسایکلین (۲۰۰ میلیگرم در روز به مدت ۲۸ روز) استفاده میشود1)7). با این حال، شواهد برای هر یک از این داروها در مورد سیفلیس چشمی در مقایسه با پنیسیلین محدود است.
درمان ادامه مییابد و قطع نمیشود. برای علائم سیستمیک مانند تب و سردرد، درمان علامتی با داروهای تببر و مسکن انجام میشود. واکنشهای چشمی (مانند کاهش بینایی و تورم پاپی) معمولاً موقتی هستند و با ادامه درمان بهبود مییابند1).
استروئیدها تنها در صورتی که پس از تجویز کافی آنتیبیوتیک مناسب، التهاب باقی بماند، به عنوان درمان کمکی در نظر گرفته میشوند. تجویز پیشدستانه استروئیدها بدون سرکوب ایمنی، به دلیل خطر تشدید سیفلیس، منع مصرف دارد5).
T. pallidum از محل عفونت اولیه از طریق خون منتشر شده و به اندامهای سراسر بدن از جمله بافت چشم میرسد. از سد خونی-شبکیه عبور کرده و در مشیمیه، شبکیه و زجاجیه التهاب ایجاد میکند. ضایعات چشمی سیفلیس میتوانند در هر مرحله از سیفلیس اولیه تا دیررس رخ دهند، اما ضایعات بخش خلفی چشم در مراحل ثانویه و بعد از آن شایعتر هستند.
ترپونما پالیدوم از طریق سیگنالهای وابسته به TLR2/TLR4/TLR5 تولید IL-1β، IL-6، IL-12 و TNF-α را القا کرده و آسیب بافتی مشابه واکنش حساسیت تأخیری ایجاد میکند1). سلولهای CD4+ و ماکروفاژها در ضایعات مرحله اول غالب هستند و سلولهای CD8+ در مرحله دوم غالب میشوند. تولید IFN-γ ماکروفاژها را فعال و مهاجرت میدهد.
در کراتیت پارانشیماتوز سیفلیسی، پاتوژنز اصلی عفونت مستقیم توسط T. pallidum نیست، بلکه واکنش ایمنی به آنتیژنهای ترپونما (نفوذ لنفوسیتها و عروق به استرومای قرنیه) است. بنابراین، به استروئیدها پاسخ میدهد اما پنی سیلین به تنهایی ممکن است علائم را برطرف نکند.
ترپونما پالیدوم رشد آهسته و توانایی نفوذ به بافتهای دارای امتیاز ایمنی مانند چشم، CNS و جفت را دارد1). از طریق مسیر مرگ سلولی مرتبط با Fas، آپوپتوز سلولهای CD4+ را القا کرده و پاکسازی ایمنی ناقص میشود و عفونت مزمن ایجاد میگردد.
در بیماران HIV مثبت، پیشرفت سیفلیس چشمی پس از مرحله دوم تسریع میشود. درگیری دوطرفه در 62% بیماران HIV مثبت در مقابل 38% بیماران HIV منفی شایعتر است (مطالعه روی 96 مورد)1). در ایدز، آزمایشهای سرولوژیک ممکن است منفی کاذب باشند و تشخیص نیاز به دقت دارد.
در بیماران HIV مثبت با ضایعات چشمی سیفلیس، پس از شروع درمان ضد رتروویروسی (ART)، ممکن است سندرم بازسازی ایمنی (IRIS) رخ دهد که در آن التهاب به طور موقت تشدید میشود11).
در مرور Pipito و همکاران (2023)، در موارد IRIS، تعداد سلولهای CD4 قبل از ART پایین (میانه 196/μL) بود، اما پس از ART به 318/μL بهبود یافت11). در موارد CD4 پایین، خطر منفی کاذب آزمایش سرمی سیفلیس نیز وجود دارد11).
پاسخ به آنتیبیوتیکهای پنیسیلینی معمولاً خوب است و کدورت زجاجیه اغلب طی چند روز پس از تجویز به سرعت کاهش مییابد. میزان موفقیت درمان حدود 90% گزارش شده است3). در موارد همراه با نوریت بینایی، تأخیر در درمان منجر به آتروفی عصب بینایی میشود و بر پیشآگهی بینایی تأثیر میگذارد. در موارد عفونت همزمان HIV، خطر عود پس از درمان بالاست و پایش طولانیمدت تغییرات RPR ضروری است.
اگر التهاب حدود 28 روز پس از شروع ART بدتر شود، به IRIS مشکوک شوید. بین نوع آشکارساز و متناقض افتراق دهید و در صورت ناکافی بودن درمان سیفلیس، ابتدا درمان با پنیسیلین G را انجام دهید11). افزودن استروئیدها پس از تثبیت درمان ضد سیفلیس در نظر گرفته میشود.
درمان ضد VEGF برای نئوواسکولاریزاسیون مشیمیهای التهابی (iCNV): iCNV همراه با سیفلیس چشمی یک وضعیت بسیار نادر است. در گزارش Świerczyńska و همکاران (2021)، تزریق داخل زجاجیهای آفلیبرسپت در حدود یکسوم موارد با یک تزریق و در حدود دوسوم موارد با دو تزریق به ثبات بیماری منجر شد6). iCNV تنها با درمان آنتیبیوتیکی برطرف نمیشود و افزودن تزریق داخل زجاجیهای ضد VEGF مؤثر بود.
واسکولیت رتینال سیفلیسی با غلبه وریدی: معمولاً واسکولیت رتینال سیفلیسی اغلب شریانی یا مختلط است، اما در موارد عفونت همزمان HIV مواردی با غلبه فلبیت گزارش شده است. Mammo و همکاران (2022) یک مرد 53 ساله HIV مثبت با پانووئیت با غلبه فلبیت را گزارش کردند که با دو دوره 14 روزه IV PCG 4 میلیون واحد درمان شد9). پس از درمان، به رتینوپاتی پیگمانته پاراورنوس (paravenous pigmentary retinopathy) پیشرفت کرد.
بهبود دقت تشخیصی با تصویربرداری چندوجهی: ترکیب EDI-OCT، خودفلورسانس فوقعریض (FAF) و ICG انتظار میرود دقت تشخیص سیفلیس چشمی را افزایش دهد1)3). در ICG، نقاط تیره کوروئید، نقاط داغ و عروق کوروئید تار تشخیص داده میشوند. انباشت این یافتههای تصویربرداری چندوجهی ممکن است به تمایز از سارکوئیدوز و سل کمک کند.
توسعه تکنیکهای تشخیصی با استفاده از مایعات داخل چشمی: تشخیص آنتیبادی سیفلیس با EIA در زجاجیه (حساسیت 90.9% و ویژگی 100%) ارزش تشخیصی بالایی در موارد منفی کاذب سرولوژیک و موارد مقاوم التهاب بخش خلفی چشم دارد4). به ویژه در موارد همراه با HIV یا نقص ایمنی که قابلیت اطمینان تشخیص سرولوژیک کاهش مییابد، آزمایش مایع داخل چشمی به عنوان یک روش تشخیصی کمکی مهم در حال جایگیری است.
بهینهسازی مدیریت IRIS: تحقیقات در مورد مکانیسم بروز IRIS به دنبال شروع ART و استراتژیهای مدیریت بهینه در حال پیشرفت است11). بهینهسازی زمانبندی درمان ضد سیفلیس و ART در پیشگیری و درمان IRIS یک چالش آینده است.