Giai đoạn 1
Thời kỳ ủ bệnh: 10–90 ngày.
Săng: Nốt cứng không đau tại vị trí tiêm chủng. Biến mất sau khoảng 4 tuần. Có thể xảy ra ở kết mạc hoặc quanh mắt.

Viêm màng bồ đào do giang mai là tình trạng xoắn khuẩn Treponema pallidum xâm nhập vào mắt qua đường máu, gây viêm nội nhãn. Giang mai là bệnh lây truyền qua đường tình dục do Treponema pallidum, một loại xoắn khuẩn, gây ra. Giang mai có triệu chứng được phân chia từ giai đoạn 1 đến giai đoạn 4. Ngày nay, giang mai giai đoạn 3 và 4 hiếm gặp, phần lớn là giang mai tiềm ẩn không có tổn thương da hoặc niêm mạc. Viêm màng bồ đào trong giang mai mắc phải xảy ra ở khoảng 5% các trường hợp giai đoạn 2. Tổn thương mắt bẩm sinh rất hiếm gặp ở Nhật Bản do sự cải thiện của chăm sóc chu sinh.
Trên toàn cầu, có 5,7–6 triệu ca nhiễm giang mai mới hàng năm ở độ tuổi 15–49 được báo cáo 1)5). Tần suất giang mai mắt khoảng 0,6–2% trong tổng số các ca giang mai 1)2), và chiếm khoảng 10% tổng số viêm màng bồ đào nhiễm trùng 3). Một nghiên cứu tại North Carolina ghi nhận 63 ca giang mai mắt trong số 4.232 ca (1,5%), trong đó 38% được chẩn đoán ở giai đoạn 1 hoặc 2 1).
Tại Nhật Bản, số ca nhiễm đang gia tăng trở lại, với số báo cáo dưới 1.000 ca vào năm 2011 lên hơn 6.000 ca vào năm 2017. Trong những năm gần đây, xu hướng gia tăng chủ yếu ở nam giới quan hệ tình dục đồng giới (MSM) và bệnh nhân đồng nhiễm HIV. Do các biểu hiện lâm sàng đa dạng, nó được gọi là “kẻ bắt chước vĩ đại” 1)5). Về mặt điều trị, nó được xử lý như giang mai thần kinh.
Giang mai mắt có thể xảy ra ở bất kỳ giai đoạn nào của bệnh giang mai, bao gồm giai đoạn 1, 2, 3 và tiềm ẩn. Thường gặp nhất là ở giai đoạn 2 của giang mai mắc phải, với viêm màng bồ đào là biểu hiện chính. Trong một số trường hợp, triệu chứng mắt là dấu hiệu đầu tiên của chẩn đoán giang mai, do đó cần luôn xem xét giang mai trong các trường hợp viêm màng bồ đào không rõ nguyên nhân.
Các biểu hiện ở mắt của giang mai rất đa dạng, bao gồm viêm đoạn trước, viêm màng bồ đào, viêm thần kinh thị giác, viêm hắc võng mạc, v.v., và giống với nhiều bệnh mắt khác. Điều này thường dẫn đến chẩn đoán chậm trễ, và sự đa dạng lâm sàng này là lý do tại sao giang mai được gọi là “kẻ bắt chước vĩ đại” 5).
Xảy ra do nhiễm trùng qua nhau thai. Trong giang mai bẩm sinh sớm (từ sơ sinh đến 3 tháng tuổi), biểu hiện viêm hắc võng mạc. Trong giang mai bẩm sinh muộn, bộ ba Hutchinson điển hình (răng vĩnh viễn khuyết hình chữ M, điếc thần kinh giác quan, viêm giác mạc kẽ) là đặc trưng. Ở đáy mắt của giang mai bẩm sinh cũ, thấy hình ảnh muối tiêu (teo hắc võng mạc lan tỏa) kèm tăng sinh tế bào sắc tố võng mạc, đôi khi giống viêm võng mạc sắc tố.
Đồng nhiễm HIV là yếu tố nguy cơ quan trọng của giang mai mắt, và xét nghiệm HIV được khuyến cáo cho tất cả bệnh nhân khi chẩn đoán giang mai1). Ở người nhiễm HIV, mức độ viêm màng bồ đào nặng hơn, thường xảy ra ở cả hai mắt và hình ảnh lâm sàng thay đổi. Ngoài ra, ở bệnh nhân AIDS, xét nghiệm huyết thanh có thể âm tính giả, cần lưu ý.
Giai đoạn 1
Thời kỳ ủ bệnh: 10–90 ngày.
Săng: Nốt cứng không đau tại vị trí tiêm chủng. Biến mất sau khoảng 4 tuần. Có thể xảy ra ở kết mạc hoặc quanh mắt.
Giai đoạn 2
Thời điểm xuất hiện: 4–10 tuần sau khi săng xuất hiện.
Lan tỏa toàn thân: Xâm nhập thần kinh, mắt, đường tiêu hóa và gan qua đường máu. Mắt tham gia trong khoảng 10% trường hợp. Phát ban dát sẩn ở lòng bàn tay và lòng bàn chân gặp trong hơn 70% trường hợp.
Dấu hiệu mắt: Chủ yếu là viêm màng bồ đào, viêm võng mạc và viêm thần kinh thị giác.
Giai đoạn tiềm ẩn
Phân loại: Sớm (trong vòng 1 năm) và muộn (sau 1 năm).
Diễn biến: Khoảng 1/3 trường hợp không điều trị tiến triển sang giai đoạn 3. Giang mai mắt có thể biểu hiện không triệu chứng.
Giai đoạn 3
Tim mạch: Viêm động mạch chủ, phình động mạch chủ.
Giang mai thần kinh: Giang mai màng não, giang mai màng não mạch máu, tabes dorsalis, liệt tiến triển.
Dấu hiệu mắt: Đồng tử Argyll Robertson, teo thần kinh thị giác, gumma.
Gumma: Phản ứng u hạt lành tính tại chỗ. Xảy ra khắp cơ thể bao gồm hắc mạc và mống mắt.
Dấu hiệu mắt thay đổi đáng kể tùy theo giai đoạn giang mai.
| Phân loại | Thời điểm khởi phát | Triệu chứng mắt chính |
|---|---|---|
| Giang mai bẩm sinh (sớm) | Lúc sinh - 3 tháng | Viêm hắc võng mạc |
| Giang mai bẩm sinh (muộn) | Tuổi đi học trở lên | Viêm giác mạc kẽ, Viêm mống mắt, Viêm túi lệ |
| Giang mai mắc phải - Giai đoạn 1 | 3 tuần - 3 tháng | Săng ở mi mắt và kết mạc |
| Mắc phải - Giai đoạn thứ phát | 4-10 tuần | Viêm bờ mi, viêm kết mạc, viêm giác mạc, viêm mống mắt-thể mi, nốt mống mắt, viêm củng mạc, viêm hắc võng mạc, viêm dịch kính, viêm thần kinh thị giác, viêm mạch võng mạc, bong võng mạc xuất tiết |
| Mắc phải - Giai đoạn muộn | Vài năm đến vài thập kỷ | Gumma mi mắt, viêm giác mạc mô kẽ, viêm củng mạc, viêm màng bồ đào, viêm gai thị, đồng tử Argyll Robertson, lệch thể thủy tinh, thoái hóa võng mạc sắc tố thứ phát |
| Loại | Tần suất |
|---|---|
| Viêm màng bồ đào toàn bộ | 75%3) |
| Viêm hắc võng mạc | 93%4) |
| Viêm mống mắt-thể mi hạt | 46%1) |
| Mủ tiền phòng | 6%2) |
Dấu hiệu của giang mai mắt rất đa dạng tùy theo cấu trúc bị ảnh hưởng. Thể phổ biến nhất là viêm màng bồ đào toàn bộ (75%)3), và viêm hắc võng mạc gặp ở 93% tổn thương đoạn sau4).
Dấu hiệu đoạn trước
Kết mạc: Giai đoạn 1: săng (chancre), giai đoạn 2: viêm kết mạc nhẹ, giai đoạn 3: gumma.
Củng mạc: Viêm thượng củng mạc (thường gặp ở giai đoạn 2), viêm củng mạc (thường gặp ở giai đoạn 3). Dạng nốt hoặc lan tỏa.
Viêm giác mạc nhu mô do giang mai: Viêm nhu mô không loét, không mủ qua trung gian miễn dịch. Tân mạch → để lại mạch máu ma. Một trong ba dấu hiệu Hutchinson của giang mai bẩm sinh.
Viêm mống mắt-thể mi dạng hạt: Loại viêm màng bồ đào do giang mai phổ biến nhất (46%) 1). Có thể để lại dính mống mắt trước và teo mống mắt. Đặc trưng bởi kháng thuốc nhỏ steroid.
Mủ tiền phòng và tủa giác mạc (KP): Mủ tiền phòng hai bên gặp trong khoảng 6% trường hợp 2). Có thể hình thành tủa giác mạc dạng mỡ cừu.
Màng bồ đào và Hậu đoạn
Viêm màng bồ đào trung gian, sau và toàn bộ: Có thể là viêm màng bồ đào trước, sau hoặc toàn bộ. Dạng hạt hoặc không hạt.
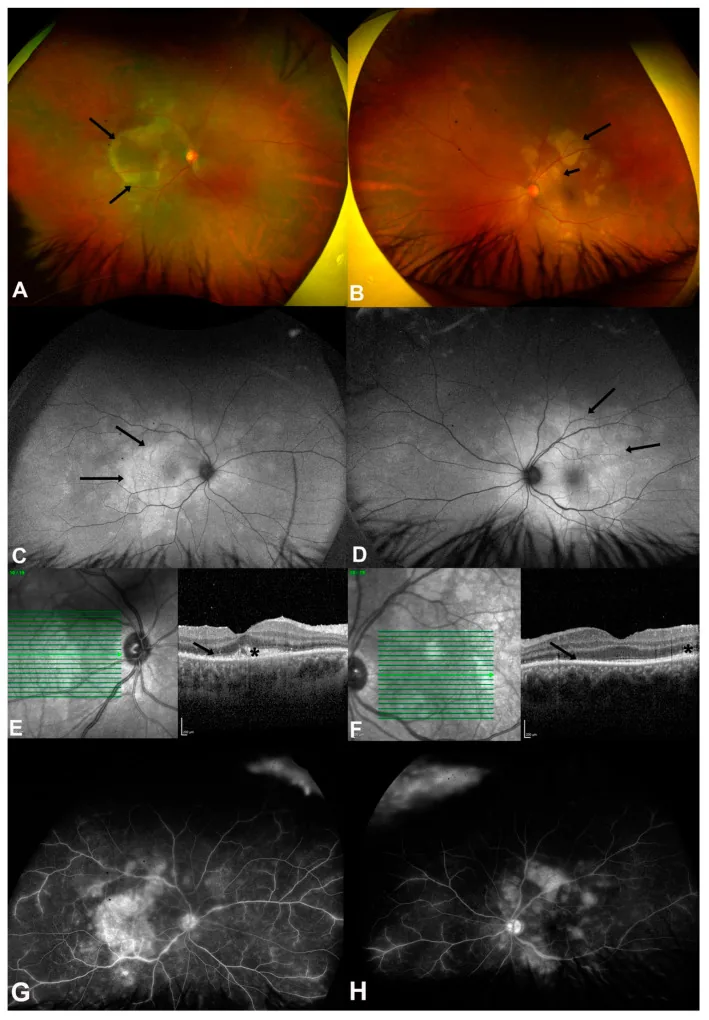
ASPPC (Viêm hắc võng mạc dạng đĩa sau cấp tính do giang mai): Dạng đặc biệt điển hình ở bệnh nhân giang mai thứ phát. Tổn thương dạng đĩa màu vàng ở lớp biểu mô sắc tố võng mạc (RPE) vùng hoàng điểm đến gần gai thị. OCT cho thấy sự gián đoạn võng mạc ngoài và RPE với khối lồi tăng phản xạ 3). FAF cho thấy các mảng tăng huỳnh quang và giảm huỳnh quang. Đáp ứng tốt với điều trị kháng sinh.
Viêm mạch võng mạc và viêm võng mạc: Viêm động mạch được cho là đặc trưng, nhưng viêm tĩnh mạch cũng thường gặp và có thể dẫn đến xơ hóa mạch 9). Vùng không tưới máu có thể dẫn đến biến đổi tăng sinh. Dấu hiệu đặc trưng: «thâm nhiễm võng mạc dạng kính mờ» và «lắng đọng nhỏ màu kem trên bề mặt võng mạc» 1)5).
Đục dịch kính nặng: Thường thoái lui đột ngột vài ngày sau khi dùng kháng sinh nhóm penicillin.
Thần kinh thị giác và Thần kinh nhãn khoa
Viêm thần kinh thị giác: Một bên hoặc hai bên. Viêm thần kinh thị trước hoặc sau nhãn cầu, phù gai thị, viêm thần kinh-võng mạc, teo thần kinh thị. Tổn thương thần kinh thị gặp trong 12-78% trường hợp giang mai mắt 3). Điều trị chậm dẫn đến teo thần kinh thị và ảnh hưởng đến tiên lượng thị lực.
Đồng tử Argyll Robertson: Co đồng tử, mất phản xạ ánh sáng nhưng phản xạ điều tiết còn. Thường gặp ở giai đoạn 3 nhưng có thể xuất hiện sớm 5).
Bất thường vận nhãn: Ở giai đoạn 3 do hội chứng khe bướm trên, nhồi máu thân não, hoặc chèn ép do phình mạch. Gây song thị khi có giang mai thần kinh.
ASPPC (Viêm hắc võng mạc dạng mảng sau cấp tính do giang mai) là dấu hiệu đoạn sau có độ đặc hiệu cao cho giang mai, với sự hình thành tổn thương lớn màu vàng trắng dạng mảng (placoid) ở cực sau 5). Trên chụp mạch huỳnh quang, cho thấy giảm huỳnh quang sớm và tăng huỳnh quang muộn đặc trưng. Trên OCT, thấy đứt lớp ngoài võng mạc và biểu mô sắc tố võng mạc (RPE) với khối lồi tăng phản xạ, và đáp ứng tốt với điều trị kháng sinh.
Trong viêm màng bồ đào không rõ nguyên nhân, luôn xem xét giang mai và duy trì chỉ số nghi ngờ cao. Khi tiến hành khảo sát nguyên nhân viêm màng bồ đào, nhất định phải làm xét nghiệm huyết thanh giang mai.
Trong thực hành lâm sàng, kết hợp xét nghiệm không xoắn khuẩn và xét nghiệm xoắn khuẩn đặc hiệu.
| Loại xét nghiệm | Xét nghiệm đại diện | Đặc điểm và ứng dụng |
|---|---|---|
| Xét nghiệm không xoắn khuẩn (STS) | RPR (reagin huyết tương nhanh), VDRL | Độ nhạy cao, dương tính sớm. Có thể dương tính giả sinh học. Tương quan với hoạt động nhiễm trùng → dùng để sàng lọc và đánh giá hiệu quả điều trị |
| Xét nghiệm xoắn khuẩn (phương pháp kháng nguyên TP) | TPHA, FTA-ABS, TP-PA, EIA | Dương tính xác nhận giang mai. Dương tính kéo dài sau điều trị → không phù hợp để đánh giá điều trị |
Phát hiện kháng thể giang mai trong dịch kính bằng EIA cho thấy độ chính xác cao với độ nhạy 90,9% và độ đặc hiệu 100%4). Hữu ích cho chẩn đoán ngay cả trong các trường hợp nhiễm HIV, nơi xét nghiệm huyết thanh có thể âm tính giả.
| Xét nghiệm | Độ nhạy | Độ đặc hiệu |
|---|---|---|
| EIA huyết thanh | Độ nhạy cao (sàng lọc) | Độ đặc hiệu cao |
| EIA dịch kính | 90,9%4) | 100%4) |
Trong giang mai mắt, xét nghiệm CSF được khuyến cáo để đánh giá biến chứng giang mai thần kinh 4). Nếu có triệu chứng mắt đơn độc, bất thường mắt đã được xác nhận và xét nghiệm xoắn khuẩn dương tính, thì xét nghiệm CSF trước điều trị là không bắt buộc 3). Nếu nghi ngờ viêm dây thần kinh thị giác, liệt cơ mắt hoặc triệu chứng dây thần kinh sọ, cần chọc dò thắt lưng.
Hữu ích ở bệnh nhân HIV dễ có kết quả âm tính giả trong xét nghiệm huyết thanh giang mai, và trong các trường hợp nghi ngờ mạnh viêm màng bồ đào do giang mai mặc dù xét nghiệm huyết thanh âm tính 4). Xét nghiệm EIA dịch kính có độ đặc hiệu 100%, và nếu dương tính sẽ cung cấp bằng chứng chẩn đoán viêm màng bồ đào do giang mai.
Cần phân biệt với sarcoidosis, viêm màng bồ đào do lao, hoại tử võng mạc cấp (ARN)/PORN, APMPPE, viêm hắc mạc hình rắn, viêm võng mạc do cytomegalovirus, viêm võng mạc do toxoplasma, bệnh Behçet và u lympho nội nhãn 4)7). Vì không thể phát hiện trực tiếp T. pallidum trong mắt, việc đánh giá tổng hợp xét nghiệm huyết thanh và triệu chứng lâm sàng là rất quan trọng 10). Cần đặc biệt chú ý ở bệnh nhân HIV dương tính, vì xét nghiệm huyết thanh có thể âm tính giả trong AIDS.
Liệu pháp kháng giang mai đường uống (trường hợp nhẹ/quản lý ngoại trú):
Giang mai thần kinh và giang mai mắt (nhập viện, điều trị tĩnh mạch):
Viêm màng bồ đào do giang mai thường đi kèm với giang mai thần kinh, và điều trị tiêu chuẩn là truyền tĩnh mạch penicillin liều cao. Lựa chọn đầu tiên là penicillin G dạng nước đường tĩnh mạch.
| Phác đồ | Liều lượng và đường dùng |
|---|---|
| Penicillin G tinh thể dạng nước (lựa chọn đầu tiên) | 18-24 triệu đơn vị/ngày (3-4 triệu đơn vị mỗi 4 giờ IV hoặc truyền liên tục) trong 10-14 ngày1)2)3)5) |
| Procaine penicillin G (thay thế) | 2,4 triệu đơn vị tiêm bắp 1 lần/ngày + probenecid 500 mg uống 4 lần/ngày trong 10-14 ngày1)2) |
| Ceftriaxone (thay thế) | 1-2 g tiêm bắp hoặc IV 1 lần/ngày trong 14 ngày1)4)6) |
Tỷ lệ thành công điều trị được báo cáo khoảng 90%3).
Nwaobi et al. (2023) báo cáo một nam giới 46 tuổi bị giang mai mắt với RPR 1:64, TPHA 1:512 được điều trị bằng IV PCG 4 triệu đơn vị mỗi 4 giờ cho giang mai thần kinh, và thị lực cải thiện sau 6 tháng2).
Sự thay đổi của RPR (xét nghiệm kháng nguyên lipid) được dùng làm tham chiếu. Giảm hiệu giá kháng thể xuống 8 lần hoặc thấp hơn, hoặc xuống 1/4 giá trị ban đầu hoặc thấp hơn, được coi là có hiệu quả điều trị10). Ngay cả sau điều trị, vẫn có khả năng tái phát, do đó tiếp tục theo dõi RPR định kỳ.
Giải mẫn cảm với penicillin (desensitization) được khuyến cáo là lựa chọn đầu tiên1)7).
Cubelo et al. (2022) báo cáo một nam giới 24 tuổi nhiễm HIV và dị ứng penicillin được dùng doxycycline 100 mg BID trong 14 ngày, và RPR giảm từ 1:1.024 xuống 1:327). Sau đó, tiến hành giải mẫn cảm với penicillin.
Xảy ra như một phản ứng đối với các lipoprotein gây viêm có nguồn gốc từ xoắn khuẩn giang mai đã chết trong vòng 24 giờ sau khi bắt đầu điều trị. Về mặt nhãn khoa, có thể biểu hiện như tái phát viêm mống mắt (bùng phát viêm).
Giải mẫn cảm với penicillin được khuyến cáo đầu tiên. Nếu khó khăn, các thuốc thay thế bao gồm ceftriaxone (1-2 g một lần mỗi ngày trong 14 ngày) hoặc doxycycline (200 mg/ngày trong 28 ngày)1)7). Tuy nhiên, bằng chứng cho giang mai mắt còn hạn chế so với penicillin.
Tiếp tục điều trị mà không ngừng. Các triệu chứng toàn thân như sốt và đau đầu được điều trị triệu chứng bằng thuốc hạ sốt và giảm đau. Các phản ứng bao gồm triệu chứng mắt (như giảm thị lực, phù gai thị) thường là tạm thời và cải thiện khi tiếp tục điều trị1).
Steroid chỉ được xem xét sử dụng hỗ trợ nếu tình trạng viêm còn tồn tại sau khi đã dùng kháng sinh thích hợp đầy đủ. Dùng steroid trước mà không ức chế miễn dịch là chống chỉ định vì có thể làm nặng thêm bệnh giang mai5).
T. pallidum lây lan theo đường máu từ vị trí nhiễm trùng ban đầu và đến các cơ quan toàn thân bao gồm mô mắt. Nó vượt qua hàng rào máu-võng mạc và gây viêm ở hắc mạc, võng mạc và dịch kính. Tổn thương mắt do giang mai có thể xảy ra ở bất kỳ giai đoạn nào từ sơ phát đến muộn, nhưng tổn thương đoạn sau thường gặp hơn sau giai đoạn thứ phát.
Xoắn khuẩn giang mai kích thích sản xuất IL-1β, IL-6, IL-12 và TNF-α thông qua tín hiệu phụ thuộc TLR2/TLR4/TLR5, gây tổn thương mô tương tự phản ứng quá mẫn muộn1). Tế bào CD4+ và đại thực bào chiếm ưu thế ở tổn thương sơ phát, trong khi tế bào CD8+ chiếm ưu thế ở tổn thương thứ phát. Sản xuất IFN-γ kích hoạt và thu hút đại thực bào.
Trong viêm giác mạc kẽ do giang mai, nguyên nhân chính không phải là nhiễm trùng trực tiếp bởi T. pallidum, mà là đáp ứng miễn dịch đối với kháng nguyên xoắn khuẩn (thâm nhiễm lympho bào và xâm nhập mạch máu vào nhu mô giác mạc). Do đó, đáp ứng với steroid nhưng triệu chứng có thể không hết chỉ với penicillin.
Xoắn khuẩn giang mai có khả năng tăng trưởng chậm và xâm nhập vào các mô có đặc quyền miễn dịch như mắt, hệ thần kinh trung ương và nhau thai1). Quá trình apoptosis tế bào CD4+ qua con đường chết liên quan đến Fas dẫn đến việc loại bỏ miễn dịch không hoàn toàn, thiết lập nhiễm trùng mạn tính.
Ở bệnh nhân HIV dương tính, tiến triển của giang mai mắt sau giai đoạn thứ phát được tăng tốc. Tổn thương hai mắt thường gặp hơn ở bệnh nhân HIV dương tính (62%) so với HIV âm tính (38%) (nghiên cứu trên 96 ca)1). Trong AIDS, xét nghiệm huyết thanh có thể âm tính giả, cần thận trọng khi chẩn đoán.
Nếu bệnh nhân HIV dương tính có tổn thương mắt do giang mai, có thể xảy ra viêm tạm thời nặng hơn (IRIS) sau khi bắt đầu liệu pháp kháng retrovirus (ART)11).
Trong bài tổng quan của Pipito và cộng sự (2023), báo cáo rằng số lượng tế bào CD4 trước ART thấp (trung vị 196/μL), nhưng đã phục hồi lên 318/μL sau ART11). Ở những trường hợp CD4 thấp, có nguy cơ xét nghiệm huyết thanh giang mai âm tính giả11).
Đáp ứng với kháng sinh nhóm penicillin nói chung tốt, và thường có sự thoái lui nhanh chóng của đục dịch kính trong vòng vài ngày sau khi dùng thuốc. Tỷ lệ thành công điều trị được báo cáo khoảng 90%3). Trong trường hợp có viêm thần kinh thị giác, nếu điều trị chậm trễ, có thể dẫn đến teo thị giác, ảnh hưởng đến tiên lượng thị lực. Ở những trường hợp đồng nhiễm HIV, nguy cơ tái phát sau điều trị cao, cần theo dõi lâu dài sự thay đổi RPR.
Nếu tình trạng viêm xấu đi khoảng 28 ngày sau khi bắt đầu ART, nghi ngờ IRIS. Phân biệt giữa thể bộc lộ và thể nghịch lý, và nếu điều trị giang mai chưa đầy đủ, hãy tiến hành điều trị bằng penicillin G trước11). Việc bổ sung steroid được xem xét sau khi thiết lập điều trị kháng giang mai.
Liệu pháp kháng VEGF cho tân mạch hắc mạc viêm: Tân mạch hắc mạc kết hợp với giang mai mắt là một tình trạng cực kỳ hiếm gặp. Trong báo cáo của Świerczyńska và cộng sự (2021), tiêm aflibercept nội nhãn giúp ổn định bệnh với một lần tiêm ở khoảng một phần ba trường hợp và ổn định thị lực với hai lần tiêm ở khoảng hai phần ba trường hợp6). Tân mạch hắc mạc không thoái lui chỉ với điều trị kháng sinh, và việc bổ sung tiêm kháng VEGF nội nhãn có hiệu quả.
Viêm mạch võng mạc giang mai ưu thế tĩnh mạch: Thông thường, viêm mạch võng mạc giang mai chủ yếu là viêm động mạch hoặc hỗn hợp, nhưng các trường hợp ưu thế viêm tĩnh mạch đã được báo cáo ở bệnh nhân đồng nhiễm HIV. Mammo và cộng sự (2022) báo cáo một trường hợp nam giới 53 tuổi nhiễm HIV bị viêm màng bồ đào toàn bộ ưu thế tĩnh mạch, được điều trị bằng IV PCG 4 triệu đơn vị trong 14 ngày × 2 đợt9). Sau điều trị, tiến triển thành bệnh võng mạc sắc tố cạnh tĩnh mạch.
Cải thiện độ chính xác chẩn đoán bằng hình ảnh đa phương thức: Sự kết hợp giữa EDI-OCT, tự huỳnh quang trường rộng (FAF) và ICG được kỳ vọng sẽ cải thiện độ chính xác chẩn đoán giang mai mắt 1)3). ICG phát hiện các chấm tối ở hắc mạc, điểm nóng và mạch máu hắc mạc mờ. Sự tích lũy các dấu hiệu hình ảnh đa phương thức này có thể góp phần phân biệt giang mai mắt với sarcoidosis và lao.
Phát triển kỹ thuật chẩn đoán sử dụng dịch nội nhãn: Phát hiện kháng thể giang mai trong dịch kính bằng EIA (độ nhạy 90,9%, độ đặc hiệu 100%) có giá trị chẩn đoán cao trong các trường hợp âm tính giả huyết thanh và viêm đoạn sau kháng trị 4). Đặc biệt ở bệnh nhân HIV hoặc suy giảm miễn dịch, nơi độ tin cậy của chẩn đoán huyết thanh giảm, xét nghiệm dịch nội nhãn đang trở thành phương pháp chẩn đoán bổ trợ quan trọng.
Tối ưu hóa quản lý IRIS: Nghiên cứu về cơ chế xuất hiện IRIS liên quan đến bắt đầu ART và chiến lược quản lý tối ưu đang được tiến hành 11). Tối ưu hóa thời điểm điều trị chống giang mai và ART trong phòng ngừa và điều trị IRIS là thách thức trong tương lai.