प्रथम चरण
ऊष्मायन अवधि : 10-90 दिन।
कठोर व्रण : संक्रमण स्थल पर दर्द रहित कठोरता। लगभग 4 सप्ताह में गायब हो जाता है। यह कंजंक्टिवा या आँख के आसपास भी हो सकता है।

सिफिलिटिक यूवाइटिस वह स्थिति है जिसमें ट्रेपोनेमा पैलिडम रक्त के माध्यम से आंख में प्रवेश करता है और अंतःनेत्र सूजन पैदा करता है। सिफलिस एक यौन संचारित संक्रमण है जो स्पाइरोकीट ट्रेपोनेमा पैलिडम के कारण होता है। लक्षणयुक्त प्रकट सिफलिस को पहले से चौथे चरण तक वर्गीकृत किया जाता है। हाल के वर्षों में तीसरे और चौथे चरण के सिफलिस का सामना दुर्लभ है, अधिकांश अव्यक्त सिफलिस होते हैं जिनमें त्वचा या श्लेष्मा झिल्ली पर घाव नहीं होते। अर्जित सिफलिस में यूवाइटिस दूसरे चरण के लगभग 5% में होता है। जन्मजात सिफलिस के कारण नेत्र रोग प्रसवकालीन देखभाल में सुधार के कारण देश में लगभग नहीं देखे जाते।
दुनिया भर में, 15-49 वर्ष की आयु में प्रति वर्ष 5.7-6 मिलियन नए सिफलिस संक्रमण रिपोर्ट किए जाते हैं 1)5)। नेत्र सिफलिस की आवृत्ति सभी सिफलिस मामलों का लगभग 0.6-2% है 1)2), और यह सभी संक्रामक यूवाइटिस का लगभग 10% है 3)। उत्तरी कैरोलिना के एक अध्ययन में 4,232 रोगियों में से 63 (1.5%) में नेत्र सिफलिस पाया गया, जिनमें से 38% का निदान पहले या दूसरे चरण में हुआ 1)।
देश में भी संक्रमण के मामले फिर से बढ़ रहे हैं, 2011 में 1,000 से कम रिपोर्ट 2017 में 6,000 से अधिक हो गई। हाल के वर्षों में यह वृद्धि मुख्य रूप से MSM (पुरुषों के साथ यौन संबंध रखने वाले पुरुष) और HIV सह-संक्रमित रोगियों में देखी गई है। नैदानिक तस्वीर विविध होने के कारण इसे ‘महान अनुकरणकर्ता’ (the great imitator) कहा जाता है 1)5)। उपचार में इसे न्यूरोसिफलिस के समान माना जाता है।
नेत्र सिफलिस पहले से तीसरे चरण और अव्यक्त चरण सहित सभी चरणों में हो सकता है। अर्जित सिफलिस के दूसरे चरण में यह सबसे आम है, जिसमें यूवाइटिस प्रमुख है। कभी-कभी नेत्र लक्षण सिफलिस निदान का पहला संकेत होते हैं, इसलिए अज्ञात कारण के यूवाइटिस में हमेशा सिफलिस पर विचार किया जाना चाहिए।
सिफलिस के नेत्र घावों में पूर्व खंड सूजन, यूवाइटिस, ऑप्टिक न्यूरिटिस, कोरियोरेटिनाइटिस आदि शामिल हैं, और ये कई अन्य नेत्र रोगों से मिलते-जुलते हैं। इसलिए निदान में देरी होती है, और इस विविध नैदानिक तस्वीर के कारण इसे ‘महान अनुकरणकर्ता’ कहा जाता है 5)।
यह अपरा के माध्यम से संक्रमण से विकसित होता है। प्रारंभिक जन्मजात सिफलिस (जन्म से 3 महीने तक) में कोरियोरेटिनाइटिस होता है। विलंबित जन्मजात सिफलिस में क्लासिक हचिंसन त्रय (स्थायी दांतों में M-आकार का दोष, आंतरिक कर्ण बहरापन, कॉर्नियल पैरेन्काइमाइटिस) विशेषता है। पुराने जन्मजात सिफलिस के फंडस में रेटिनल पिगमेंट कोशिकाओं के प्रसार के साथ नमक-और-काली मिर्च फंडस (बिखरी हुई कोरियोरेटिनल शोष) दिखाई देता है, कभी-कभी रेटिनाइटिस पिगमेंटोसा जैसा फंडस होता है।
HIV सह-संक्रमण आंख के सिफलिस का एक महत्वपूर्ण जोखिम कारक है, और सिफलिस के निदान के समय सभी रोगियों में HIV परीक्षण की सिफारिश की जाती है1)। HIV पॉजिटिव में यूवाइटिस की गंभीरता बढ़ जाती है और यह अक्सर दोनों आंखों में होता है, जिससे नैदानिक तस्वीर बदल जाती है। इसके अलावा, एड्स में सीरोलॉजिकल परीक्षण झूठे नकारात्मक हो सकते हैं, इस पर ध्यान देना आवश्यक है।
प्रथम चरण
ऊष्मायन अवधि : 10-90 दिन।
कठोर व्रण : संक्रमण स्थल पर दर्द रहित कठोरता। लगभग 4 सप्ताह में गायब हो जाता है। यह कंजंक्टिवा या आँख के आसपास भी हो सकता है।
द्वितीय चरण
प्रकट होने का समय : कठोर व्रण के 4-10 सप्ताह बाद।
पूरे शरीर में फैलाव : रक्त के माध्यम से तंत्रिका तंत्र, आँखें, पाचन तंत्र और यकृत को प्रभावित करता है। लगभग 10% मामलों में आँखें शामिल होती हैं। 70% से अधिक मामलों में हथेलियों और तलवों पर धब्बेदार-दानेदार दाने दिखाई देते हैं।
नेत्र संबंधी निष्कर्ष : मुख्य रूप से यूवाइटिस, रेटिनाइटिस और ऑप्टिक न्यूरिटिस।
गुप्त चरण
वर्गीकरण : प्रारंभिक (1 वर्ष के भीतर) और देर से (1 वर्ष के बाद)।
पाठ्यक्रम : लगभग एक-तिहाई अनुपचारित मामले तृतीय चरण में बढ़ जाते हैं। लक्षण रहित होने पर भी नेत्र उपदंश प्रकट हो सकता है।
तृतीय चरण
हृदय संबंधी : महाधमनीशोथ, महाधमनी धमनीविस्फार।
तंत्रिका उपदंश : मेनिन्जियल उपदंश, मेनिन्जोवैस्कुलर उपदंश, टैब्स डॉर्सेलिस, प्रगतिशील पक्षाघात।
नेत्र संबंधी निष्कर्ष : आर्गाइल रॉबर्टसन पुतली, ऑप्टिक शोष, गुम्मा।
गुम्मा : सौम्य स्थानीय ग्रैनुलोमेटस प्रतिक्रिया। कोरॉइड और आइरिस सहित पूरे शरीर में होता है।
सिफलिस की अवस्था के अनुसार नेत्र संबंधी निष्कर्ष काफी भिन्न होते हैं।
| वर्गीकरण | शुरुआत का समय | मुख्य नेत्र लक्षण |
|---|---|---|
| जन्मजात सिफलिस (प्रारंभिक) | जन्म से 3 महीने तक | रेटिनोकोरॉइडाइटिस |
| जन्मजात सिफलिस (देर से) | स्कूली उम्र के बाद | इंटरस्टीशियल केराटाइटिस, इरिटिस, डैक्रियोसिस्टाइटिस |
| अधिगत प्राथमिक सिफलिस | 3 सप्ताह से 3 महीने | पलक और कंजंक्टिवा का शैंकर |
| अर्जित द्वितीयक | 4-10 सप्ताह | पलक की सूजन, नेत्रश्लेष्मलाशोथ, कॉर्निया की सूजन, आइरिस और सिलिअरी बॉडी की सूजन, आइरिस पर गांठें, स्क्लेरा की सूजन, रेटिना और कोरॉइड की सूजन, कांच के द्रव की सूजन, ऑप्टिक तंत्रिका की सूजन, रेटिना वाहिका की सूजन, रेटिना का रिसावी विच्छेदन |
| अर्जित देर से | कई वर्षों से दशकों | पलक का गम्मा, कॉर्निया की अंतरालीय सूजन, स्क्लेरा की सूजन, यूवेइटिस, ऑप्टिक डिस्क की सूजन, आर्गिल रॉबर्टसन पुतली, लेंस का विस्थापन, द्वितीयक रेटिनाइटिस पिगमेंटोसा |
| रोग प्रकार | आवृत्ति |
|---|---|
| पैनुवेइटिस | 75%3) |
| कोरियोरेटिनाइटिस | 93%4) |
| ग्रैनुलोमेटस इरिडोसाइक्लाइटिस | 46%1) |
| हाइपोपायन (पूर्वकाल कक्ष में मवाद) | 6%2) |
नेत्र सिफलिस के निष्कर्ष प्रभावित क्षेत्र के अनुसार विविध रूप लेते हैं। पैनुवाइटिस सबसे आम (75%) है3), और पश्च खंड के घावों में कोरॉइडोरेटिनाइटिस 93% में पाया जाता है4)।
पूर्वकाल खंड निष्कर्ष
कंजंक्टिवा : पहले चरण में शैंकर, दूसरे चरण में हल्का नेत्रश्लेष्मलाशोथ, तीसरे चरण में गम्मा।
श्वेतपटल : एपिस्क्लेराइटिस (दूसरे चरण में अधिक), स्क्लेराइटिस (तीसरे चरण में अधिक)। गांठदार या फैला हुआ।
सिफिलिटिक इंटरस्टीशियल केराटाइटिस : प्रतिरक्षा-मध्यस्थता वाला गैर-अल्सरेटिव, गैर-प्यूरुलेंट इंटरस्टीशियल केराटाइटिस। नव संवहनीकरण → भूत वाहिकाएँ छोड़ता है। जन्मजात सिफलिस के हचिंसन त्रय में से एक।
ग्रैनुलोमेटस इरिडोसाइक्लाइटिस : सिफिलिटिक यूवाइटिस का सबसे आम नेत्र प्रकार (46%) 1)। पूर्वकाल सिनेशिया और आइरिस शोष छोड़ सकता है। स्टेरॉयड आई ड्रॉप के प्रति प्रतिरोध दिखाना इसकी विशेषता है।
हाइपोपायन और केराटिक प्रेसिपिटेट्स : द्विपक्षीय हाइपोपायन लगभग 6% मामलों में पाया जाता है 2)। मटन-फैट केराटिक प्रेसिपिटेट्स बना सकता है।
यूविया और पश्च खंड
मध्यवर्ती, पश्च और पैनुवाइटिस : पूर्वकाल, पश्च या पैनुवाइटिस हो सकता है। ग्रैनुलोमेटस या गैर-ग्रैनुलोमेटस।
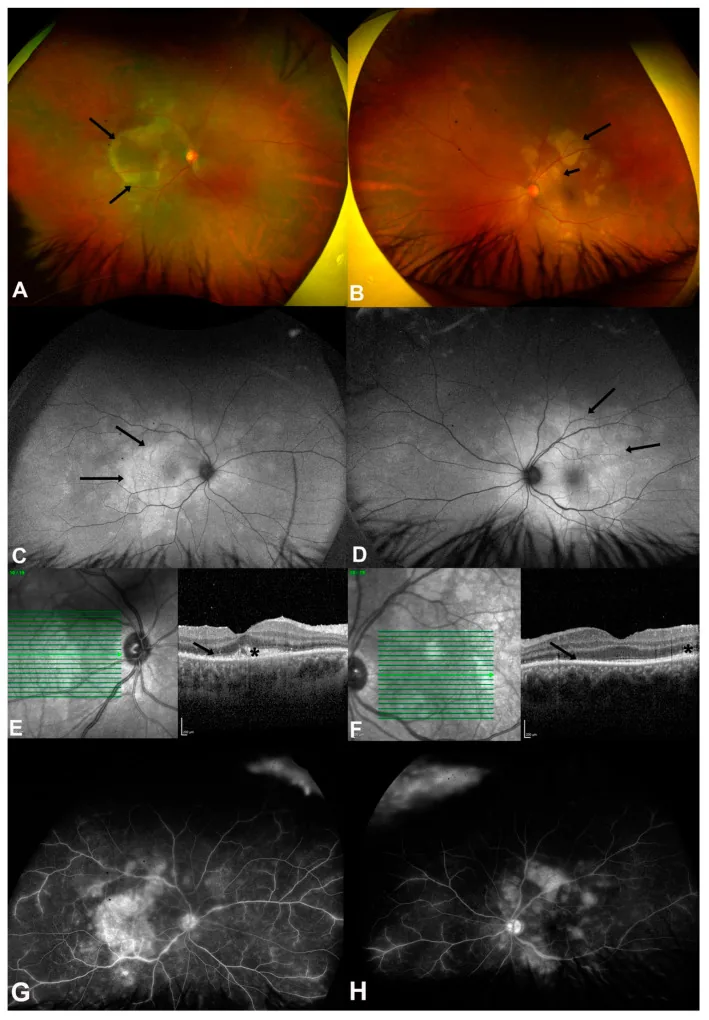
ASPPC (एक्यूट सिफिलिटिक पोस्टीरियर प्लेकॉइड कोरियोरेटिनाइटिस) : द्वितीयक सिफलिस रोगियों में विशेष प्रकार। मैक्युला से ऑप्टिक डिस्क के पास आरपीई स्तर पर प्लेकॉइड, पीले घाव। ओसीटी में बाहरी रेटिना और आरपीई में विच्छेदन और हाइपररिफ्लेक्टिव उभार दिखता है 3)। एफएएफ पर हाइपरफ्लोरेसेंस और हाइपोफ्लोरेसेंस पैच। एंटीबायोटिक उपचार के प्रति अच्छी प्रतिक्रिया।
रेटिनल वैस्कुलाइटिस और रेटिनाइटिस : धमनीशोथ विशेषता मानी जाती है, लेकिन शिराशोथ भी अक्सर देखा जाता है और सफेदीकरण का कारण बन सकता है 9)। गैर-परफ्यूजन क्षेत्र → प्रोलिफेरेटिव परिवर्तन बना सकते हैं। “ग्राउंड ग्लास रेटिनल इन्फिल्ट्रेट्स” और “क्रीम रंग के छोटे रेटिनल सतह जमाव” विशिष्ट निष्कर्ष हैं 1)5)।
गंभीर कांच का अपारदर्शिता : पेनिसिलिन एंटीबायोटिक देने के कुछ दिनों बाद अक्सर तेजी से कम हो जाती है।
ऑप्टिक तंत्रिका और न्यूरो-नेत्र विज्ञान
ऑप्टिक न्यूराइटिस : एकतरफा या द्विपक्षीय। पूर्वकाल या रेट्रोबुलबार ऑप्टिक न्यूराइटिस, पैपिलेडेमा, न्यूरोरेटिनाइटिस, ऑप्टिक एट्रोफी। नेत्र सिफलिस के 12-78% मामलों में ऑप्टिक तंत्रिका भागीदारी पाई जाती है 3)। उपचार में देरी से ऑप्टिक एट्रोफी हो सकती है और दृष्टि पूर्वानुमान प्रभावित होता है।
आर्गिल रॉबर्टसन प्यूपिल : मिओसिस, प्रकाश प्रतिवर्त अनुपस्थित लेकिन निकट प्रतिक्रिया संरक्षित। तीसरे चरण में अधिक लेकिन पहले भी प्रकट हो सकता है 5)।
नेत्र गति असामान्यताएं : तीसरे चरण में, यह सुपीरियर ऑर्बिटल फिशर सिंड्रोम, ब्रेनस्टेम इंफार्क्शन या एन्यूरिज्म द्वारा संपीड़न के कारण होता है। न्यूरोसिफलिस के साथ डिप्लोपिया होता है।
ASPPC (एक्यूट सिफिलिटिक पोस्टीरियर प्लेकॉइड कोरियोरेटिनाइटिस) सिफलिस के लिए अत्यधिक विशिष्ट पोस्टीरियर सेगमेंट का लक्षण है, जिसमें पोस्टीरियर पोल पर बड़े प्लेकॉइड (प्लेसेंटा जैसे) पीले-सफेद घाव बनते हैं 5)। फ्लोरेसिन एंजियोग्राफी में विशिष्ट प्रारंभिक हाइपोफ्लोरेसेंस और देर से हाइपरफ्लोरेसेंस दिखाई देता है। OCT में बाहरी रेटिना और RPE में फ्रैक्चर और हाइपररिफ्लेक्टिव उभार दिखता है, और यह एंटीबायोटिक उपचार के प्रति अच्छी प्रतिक्रिया देता है।
अज्ञात कारण के यूवाइटिस में हमेशा सिफलिस पर विचार करें और उच्च संदेह सूचकांक (index of suspicion) रखना महत्वपूर्ण है। यूवाइटिस के कारण की जांच करते समय, सिफलिस के सीरोलॉजिकल परीक्षण अवश्य करें।
नैदानिक अभ्यास में, गैर-ट्रेपोनेमल परीक्षण और विशिष्ट ट्रेपोनेमल परीक्षण को संयोजित किया जाता है।
| परीक्षण का प्रकार | प्रतिनिधि परीक्षण | विशेषताएँ / उपयोग |
|---|---|---|
| गैर-ट्रेपोनेमल परीक्षण (STS) | RPR (रैपिड प्लाज्मा रिएजिन), VDRL | उच्च संवेदनशीलता, जल्दी सकारात्मक। जैविक झूठी सकारात्मकता संभव। संक्रमण गतिविधि के साथ समानांतर → स्क्रीनिंग और उपचार प्रभाव मूल्यांकन के लिए उपयोग। |
| ट्रेपोनेमल परीक्षण (TP एंटीजन विधि) | TPHA, FTA-ABS, TP-PA, EIA | सकारात्मक होने पर सिफलिस की पुष्टि। उपचार के बाद भी लंबे समय तक सकारात्मक रहता है → उपचार मूल्यांकन के लिए अनुपयुक्त। |
कांच के द्रव में EIA द्वारा सिफलिस एंटीबॉडी का पता लगाने की संवेदनशीलता 90.9% और विशिष्टता 100% है4)। यह एचआईवी सह-संक्रमण के मामलों में भी उपयोगी है जहां सीरोलॉजिकल परीक्षण गलत-नकारात्मक हो सकते हैं।
| परीक्षण | संवेदनशीलता | विशिष्टता |
|---|---|---|
| सीरम EIA | उच्च संवेदनशीलता (स्क्रीनिंग) | उच्च विशिष्टता |
| कांच का EIA | 90.9%4) | 100%4) |
नेत्र उपदंश में, न्यूरोसिफलिस के मूल्यांकन के लिए CSF परीक्षण की सिफारिश की जाती है 4)। यदि पृथक नेत्र लक्षण, पुष्ट नेत्र असामान्यता और ट्रेपोनेमा परीक्षण सकारात्मक हों, तो उपचार से पहले CSF परीक्षण अनिवार्य नहीं माना जाता है 3)। ऑप्टिक न्यूरिटिस, नेत्र पेशी पक्षाघात या कपाल तंत्रिका लक्षणों के संदेह में काठ का पंचर किया जाता है।
यह एचआईवी से ग्रस्त रोगियों में उपयोगी है, जिनमें सीरोलॉजिकल परीक्षण अक्सर गलत-नकारात्मक होते हैं, और उन रोगियों में जिनके सीरोलॉजिकल परीक्षण नकारात्मक हैं लेकिन सिफिलिटिक यूवाइटिस का दृढ़ संदेह है 4)। विट्रियस EIA की विशिष्टता 100% है; सकारात्मक होने पर यह सिफिलिटिक यूवाइटिस का नैदानिक प्रमाण है।
विभेदक निदान में सारकॉइडोसिस, तपेदिक यूवाइटिस, एक्यूट रेटिनल नेक्रोसिस (ARN)/PORN, APMPPE, सर्पिजिनस कोरॉइडाइटिस, साइटोमेगालोवायरस रेटिनाइटिस, टोक्सोप्लाज्मा रेटिनाइटिस, बेहसेट रोग और इंट्राओकुलर लिंफोमा शामिल हैं 4)7)। चूंकि आंख में T. pallidum का प्रत्यक्ष पता लगाना संभव नहीं है, नेत्र उपदंश का निदान सीरोलॉजिकल परीक्षणों और नैदानिक निष्कर्षों के संयोजन पर निर्भर करता है 10)। एचआईवी-पॉजिटिव रोगियों में विशेष सावधानी की आवश्यकता है, क्योंकि एड्स में सीरोलॉजिकल परीक्षण गलत-नकारात्मक हो सकते हैं।
मौखिक एंटीसिफिलिटिक थेरेपी (हल्के मामले, बाह्य रोगी प्रबंधन):
न्यूरोसिफिलिस और ओकुलर सिफिलिस (अस्पताल में भर्ती, अंतःशिरा चिकित्सा) :
सिफिलिटिक यूवाइटिस अक्सर न्यूरोसिफिलिस से जुड़ा होता है, और उच्च खुराक अंतःशिरा पेनिसिलिन थेरेपी मानक है। पहली पंक्ति का उपचार जलीय पेनिसिलिन G का अंतःशिरा प्रशासन है।
| रेजिमेन | खुराक और विधि |
|---|---|
| जलीय क्रिस्टलीय पेनिसिलिन G (पहली पंक्ति) | 18-24 मिलियन यूनिट/दिन (3-4 मिलियन यूनिट IV हर 4 घंटे या निरंतर जलसेक) × 10-14 दिन1)2)3)5) |
| प्रोकेन पेनिसिलिन G (वैकल्पिक) | 2.4 मिलियन यूनिट IM दिन में 1 बार + प्रोबेनेसिड 500 मिलीग्राम PO दिन में 4 बार × 10-14 दिन1)2) |
| सेफ्ट्रिएक्सोन (वैकल्पिक) | 1-2 ग्राम IM या IV दिन में 1 बार × 14 दिन1)4)6) |
उपचार की सफलता दर लगभग 90% बताई गई है3)।
Nwaobi et al. (2023) ने 46 वर्षीय पुरुष में RPR 1:64, TPHA 1:512 के साथ ओकुलर सिफिलिस की सूचना दी, जिसका न्यूरोसिफिलिस के लिए IV PCG 4 मिलियन यूनिट हर 4 घंटे से उपचार किया गया, और 6 महीने बाद दृष्टि में सुधार हुआ2)।
RPR (लिपिड एंटीजन परीक्षण) की प्रवृत्ति को संदर्भ के रूप में उपयोग करें। एंटीबॉडी टाइटर ≤ 8 गुना या प्रारंभिक मान के ≤ 1/4 तक कम होने पर एंटीसिफिलिटिक प्रभाव माना जाता है10)। उपचार के बाद भी पुनरावृत्ति संभव है, इसलिए RPR की नियमित जांच जारी रखें।
पेनिसिलिन डिसेन्सिटाइजेशन को पहली पंक्ति के रूप में अनुशंसित किया जाता है1)7)।
क्यूबेलो एट अल. (2022) ने HIV-पॉजिटिव, PCG-एलर्जी वाले 24 वर्षीय पुरुष को डॉक्सीसाइक्लिन 100 मिलीग्राम BID 14 दिन देने की सूचना दी, जिसमें RPR 1:1,024 से घटकर 1:32 हो गया7)। बाद में PCG डिसेन्सिटाइजेशन किया गया।
यह उपचार शुरू होने के 24 घंटों के भीतर मारे गए सिफलिस ट्रेपोनेमा से उत्पन्न सूजनकारी लिपोप्रोटीन की प्रतिक्रिया के रूप में विकसित होता है। नेत्र विज्ञान की दृष्टि से, यह इरिटिस (सूजन का पुनः भड़कना) के रूप में देखा जा सकता है।
पेनिसिलिन डिसेन्सिटाइजेशन पहली पसंद के रूप में अनुशंसित है। यदि यह मुश्किल है, तो वैकल्पिक दवाओं के रूप में सेफ्ट्रिएक्सोन (1-2 ग्राम दिन में एक बार 14 दिनों तक) या डॉक्सीसाइक्लिन (200 मिलीग्राम/दिन 28 दिनों तक) का उपयोग किया जा सकता है1)7)। हालांकि, ओकुलर सिफलिस के लिए इनका साक्ष्य पेनिसिलिन की तुलना में सीमित है।
उपचार जारी रखा जाता है, बंद नहीं किया जाता। बुखार और सिरदर्द जैसे प्रणालीगत लक्षणों के लिए ज्वरनाशक और दर्दनाशक दवाओं से रोगसूचक उपचार किया जाता है। दृष्टि हानि और ऑप्टिक डिस्क सूजन सहित नेत्र संबंधी प्रतिक्रियाएं आमतौर पर अस्थायी होती हैं और उपचार जारी रहने पर ठीक हो जाती हैं1)।
स्टेरॉयड केवल तभी सहायक रूप में विचार किया जाता है जब पर्याप्त उपयुक्त एंटीबायोटिक उपचार के बाद भी सूजन बनी रहती है। प्रतिरक्षादमन के बिना स्टेरॉयड का अग्रिम प्रशासन वर्जित है क्योंकि इससे सिफलिस बढ़ सकता है5)।
T. pallidum प्राथमिक संक्रमण स्थल से रक्तजनित रूप से फैलता है और नेत्र ऊतकों सहित प्रणालीगत अंगों तक पहुँचता है। यह रक्त-रेटिना अवरोध को पार करता है और कोरॉइड, रेटिना और कांच के द्रव में सूजन पैदा करता है। सिफलिस के नेत्र घाव प्राथमिक से लेकर देर चरण तक किसी भी चरण में हो सकते हैं, लेकिन पश्च खंड के घाव द्वितीय चरण के बाद अधिक आम हैं।
सिफलिस ट्रेपोनेमा TLR2/TLR4/TLR5-निर्भर संकेतों के माध्यम से IL-1β, IL-6, IL-12 और TNF-α के उत्पादन को प्रेरित करता है, जिससे विलंबित अतिसंवेदनशीलता प्रतिक्रिया जैसी ऊतक क्षति होती है1)। CD4+ कोशिकाएं और मैक्रोफेज प्राथमिक घावों पर हावी होते हैं, जबकि CD8+ कोशिकाएं द्वितीय चरण पर हावी होती हैं। IFN-γ का उत्पादन मैक्रोफेज को सक्रिय और आकर्षित करता है।
सिफलिटिक इंटरस्टीशियल केराटाइटिस में, मुख्य रोगविज्ञान T. pallidum द्वारा प्रत्यक्ष संक्रमण नहीं है, बल्कि ट्रेपोनेमा एंटीजन के प्रति प्रतिरक्षा प्रतिक्रिया (कॉर्नियल स्ट्रोमा में लिम्फोसाइट घुसपैठ और संवहनी आक्रमण) है। इसलिए, यह स्टेरॉयड पर प्रतिक्रिया करता है लेकिन अकेले पेनिसिलिन से ठीक नहीं हो सकता।
सिफलिस ट्रेपोनेमा में धीमी वृद्धि और आंख, केंद्रीय तंत्रिका तंत्र और प्लेसेंटा जैसे प्रतिरक्षा-विशेषाधिकार प्राप्त ऊतकों में प्रवेश करने की क्षमता होती है1)। Fas-संबंधित मृत्यु मार्ग के माध्यम से CD4+ कोशिकाओं का एपोप्टोसिस प्रतिरक्षा निकासी को अपूर्ण बनाता है, जिससे जीर्ण संक्रमण स्थापित होता है।
HIV-पॉजिटिव रोगियों में द्वितीय चरण के बाद नेत्र सिफलिस की प्रगति तेज होती है। द्विपक्षीय भागीदारी HIV+ रोगियों में 62% बनाम HIV- रोगियों में 38% अधिक आम है (96 मामलों का अध्ययन)1)। एड्स में सीरोलॉजिकल परीक्षण गलत-नकारात्मक हो सकते हैं, निदान में सावधानी की आवश्यकता है।
HIV+ रोगियों में नेत्र सिफलिस होने पर, एंटीरेट्रोवाइरल थेरेपी (ART) शुरू करने के बाद सूजन के अस्थायी रूप से बढ़ने के साथ IRIS (इम्यून रिकंस्टीट्यूशन इंफ्लेमेटरी सिंड्रोम) हो सकता है11)।
पिपिटो एट अल. (2023) की समीक्षा में, IRIS मामलों में एआरटी से पहले CD4 कोशिका संख्या कम (माध्य 196/μL) थी, लेकिन एआरटी के बाद यह 318/μL तक ठीक हो गई11)। कम CD4 वाले मामलों में सिफलिस सीरोलॉजिकल परीक्षण के गलत-नकारात्मक होने का भी जोखिम है11)।
पेनिसिलिन एंटीबायोटिक दवाओं के प्रति प्रतिक्रिया आम तौर पर अच्छी होती है, और प्रशासन के कुछ दिनों के भीतर कांच का धुंधलापन अक्सर तेजी से कम हो जाता है। उपचार की सफलता दर लगभग 90% बताई गई है3)। ऑप्टिक न्यूरिटिस के मामलों में, उपचार में देरी से ऑप्टिक एट्रोफी हो सकती है और दृष्टि पूर्वानुमान प्रभावित हो सकता है। एचआईवी सह-संक्रमण वाले मामलों में उपचार के बाद पुनरावृत्ति का जोखिम अधिक होता है, और RPR में बदलाव की दीर्घकालिक निगरानी आवश्यक है।
यदि एआरटी शुरू करने के लगभग 28 दिन बाद सूजन बिगड़ती है, तो IRIS का संदेह करें। अनमास्किंग और पैराडॉक्सिकल प्रकारों में अंतर करें, और यदि सिफलिस का उपचार अपर्याप्त है, तो पहले पेनिसिलिन जी उपचार दें11)। स्टेरॉयड जोड़ने पर विचार करने से पहले एंटी-सिफलिस उपचार स्थापित करें।
इंफ्लेमेटरी कोरॉइडल नियोवैस्कुलराइजेशन (iCNV) के लिए एंटी-VEGF थेरेपी : ऑक्यूलर सिफलिस से जुड़ा iCNV अत्यंत दुर्लभ है। Świerczyńska एट अल. (2021) की रिपोर्ट में, एफ्लिबरसेप्ट के इंट्राविट्रियल इंजेक्शन से लगभग एक तिहाई मामलों में एक इंजेक्शन से रोग स्थिर हुआ, और लगभग दो तिहाई मामलों में दो इंजेक्शन से दृष्टि स्थिर हुई6)। iCNV केवल एंटीबायोटिक उपचार से ठीक नहीं होता, और एंटी-VEGF इंट्राविट्रियल इंजेक्शन जोड़ना प्रभावी था।
शिरा-प्रधान सिफिलिटिक रेटिनल वैस्कुलाइटिस : आमतौर पर, सिफिलिटिक रेटिनल वैस्कुलाइटिस अक्सर धमनीशोथ या मिश्रित प्रकार का होता है, लेकिन एचआईवी सह-संक्रमण वाले मामलों में शिराशोथ-प्रधान मामले सामने आए हैं। मैमो एट अल. (2022) ने एक 53 वर्षीय एचआईवी पॉजिटिव पुरुष में शिराशोथ-प्रधान पैनुवेइटिस का मामला रिपोर्ट किया, जिसका इलाज IV PCG 4 मिलियन यूनिट 14 दिन × 2 कोर्स से किया गया9)। उपचार के बाद, यह पैरावेनस पिगमेंटरी रेटिनोपैथी में बदल गया।
मल्टीमॉडल इमेजिंग द्वारा निदान सटीकता में सुधार : EDI-OCT, अल्ट्रा-वाइड-फील्ड ऑटोफ्लोरेसेंस (FAF) और ICG के संयोजन से नेत्र उपदंश के निदान की सटीकता में सुधार की उम्मीद है1)3)। ICG से कोरॉइड के अंधेरे धब्बे, हॉट स्पॉट और धुंधली कोरॉइडल वाहिकाओं का पता लगाया जाता है। इन मल्टीमॉडल इमेजिंग निष्कर्षों का संचय सारकॉइडोसिस और तपेदिक से विभेदन में योगदान दे सकता है।
अंतःनेत्र द्रव का उपयोग करके निदान तकनीकों का विकास : कांच के द्रव में EIA द्वारा उपदंश एंटीबॉडी का पता लगाना (संवेदनशीलता 90.9%, विशिष्टता 100%) सीरोलॉजिकल रूप से गलत-नकारात्मक मामलों या दुर्दम्य पश्च नेत्र सूजन वाले मामलों में उच्च नैदानिक मूल्य रखता है4)। विशेष रूप से एचआईवी सह-संक्रमण या प्रतिरक्षाविहीनता वाले मामलों में, जहां सीरोलॉजिकल निदान की विश्वसनीयता कम हो जाती है, अंतःनेत्र द्रव परीक्षण एक महत्वपूर्ण सहायक निदान पद्धति के रूप में स्थापित हो रहा है।
IRIS प्रबंधन का अनुकूलन : ART शुरू करने से जुड़े IRIS के उत्पत्ति तंत्र और इष्टतम प्रबंधन रणनीतियों पर अनुसंधान आगे बढ़ रहा है11)। IRIS की रोकथाम और उपचार में एंटी-सिफलिस उपचार और ART के समय का अनुकूलन भविष्य की चुनौती है।