Stade primaire
Période d’incubation : 10 à 90 jours.
Chancre : induration indolore au site d’inoculation. Disparaît en environ 4 semaines. Peut survenir sur la conjonctive ou autour de l’œil.

L’uvéite syphilitique est une affection dans laquelle Treponema pallidum pénètre dans l’œil par voie hématogène et provoque une inflammation intraoculaire. La syphilis est une infection sexuellement transmissible causée par le spirochète Treponema pallidum. La syphilis manifeste symptomatique est classée en stades 1 à 4. De nos jours, les stades 3 et 4 sont rares, la plupart des cas étant une syphilis latente sans lésions cutanées ou muqueuses. L’uvéite survient chez environ 5 % des patients atteints de syphilis secondaire acquise. Les lésions oculaires de la syphilis congénitale sont presque inexistantes au Japon grâce à l’amélioration des soins périnatals.
Dans le monde, 5,7 à 6 millions de nouvelles infections syphilitiques sont signalées chaque année chez les 15-49 ans 1)5). La fréquence de la syphilis oculaire est d’environ 0,6 à 2 % de tous les cas de syphilis 1)2), et elle représente environ 10 % de toutes les uvéites infectieuses 3). Une étude en Caroline du Nord a révélé 63 cas de syphilis oculaire sur 4 232 patients (1,5 %), dont 38 % ont été diagnostiqués aux stades 1 ou 2 1).
Au Japon, le nombre d’infections augmente à nouveau, passant de moins de 1 000 cas signalés en 2011 à plus de 6 000 en 2017. Cette augmentation concerne principalement les HSH (hommes ayant des rapports sexuels avec des hommes) et les patients co-infectés par le VIH. En raison de son tableau clinique varié, on l’appelle « le grand imitateur » 1)5). Sur le plan thérapeutique, elle est traitée comme une neurosyphilis.
L’atteinte oculaire peut survenir à tous les stades de la syphilis, y compris les stades 1 à 3 et la phase latente. Elle est plus fréquente au stade secondaire de la syphilis acquise, où l’uvéite est prédominante. Les symptômes oculaires peuvent être la première manifestation de la syphilis, il faut donc toujours envisager la syphilis en cas d’uvéite d’origine inconnue.
Les lésions oculaires de la syphilis sont variées : inflammation du segment antérieur, uvéite, névrite optique, chorio-rétinite, etc., et ressemblent à de nombreuses autres maladies oculaires. Cela retarde souvent le diagnostic, d’où le nom de « grand imitateur » 5).
Elle se développe par infection transplacentaire. La syphilis congénitale précoce (de la naissance à 3 mois) se manifeste par une chorio-rétinite. La syphilis congénitale tardive est caractérisée par la triade de Hutchinson (dents de Hutchinson en forme de tournevis, surdité neurosensorielle, kératite interstitielle). Le fond d’œil de la syphilis congénitale tardive montre un aspect « poivre et sel » (atrophie chorio-rétinienne disséminée) avec prolifération des cellules pigmentaires rétiniennes, ressemblant parfois à une rétinite pigmentaire.
La co-infection par le VIH est un facteur de risque important de syphilis oculaire, et un test VIH est recommandé chez tous les patients lors du diagnostic de syphilis1). Chez les patients séropositifs pour le VIH, la gravité de l’uvéite augmente et elle est plus souvent bilatérale, modifiant le tableau clinique. De plus, il faut noter que les tests sérologiques peuvent être faussement négatifs en cas de SIDA.
Stade primaire
Période d’incubation : 10 à 90 jours.
Chancre : induration indolore au site d’inoculation. Disparaît en environ 4 semaines. Peut survenir sur la conjonctive ou autour de l’œil.
Stade secondaire
Apparition : 4 à 10 semaines après le chancre.
Dissémination systémique : atteinte hématogène du système nerveux, des yeux, du tube digestif et du foie. L’œil est impliqué dans environ 10 % des cas. Une éruption maculopapuleuse des paumes et des plantes est observée dans plus de 70 % des cas.
Signes oculaires : principalement uvéite, rétinite et névrite optique.
Stade latent
Classification : précoce (moins d’un an) et tardif (plus d’un an).
Évolution : environ un tiers des cas non traités progressent vers le stade tertiaire. La syphilis oculaire peut se manifester même en l’absence de symptômes.
Stade tertiaire
Cardiovasculaire : aortite, anévrisme de l’aorte.
Neurosyphilis : méningite syphilitique, méningovasculite syphilitique, tabès dorsal, paralysie générale.
Signes oculaires : pupille d’Argyll Robertson, atrophie optique, gomme.
Gomme : réaction granulomateuse bénigne localisée. Survient dans tout le corps, y compris la choroïde et l’iris.
Les signes oculaires varient considérablement selon le stade de la syphilis.
| Classification | Délai d’apparition | Principaux symptômes oculaires |
|---|---|---|
| Syphilis congénitale (précoce) | De la naissance à 3 mois | Choriorétinite |
| Syphilis congénitale (tardive) | À partir de l’âge scolaire | Kératite interstitielle, iritis, dacryocystite |
| Syphilis acquise primaire | 3 semaines à 3 mois | Chancre des paupières et de la conjonctive |
| Acquis secondaire | 4 à 10 semaines | Blépharite, conjonctivite, kératite, iridocyclite, nodules iriens, sclérite, chorio-rétinite, hyalite, névrite optique, vascularite rétinienne, décollement exsudatif de la rétine |
| Acquis tardif | Plusieurs années à plusieurs décennies | Gomme palpébrale, kératite interstitielle, sclérite, uvéite, papillite, pupille d’Argyll Robertson, luxation du cristallin, rétinite pigmentaire secondaire |
| Type de maladie | Fréquence |
|---|---|
| Panuvéite | 75%3) |
| Choriorétinite | 93%4) |
| Iridocyclite granulomateuse | 46%1) |
| Hypopyon | 6%2) |
Les signes de la syphilis oculaire sont variés selon la zone touchée. La panuvéite est la plus fréquente (75%)3), et une choroïdorétinite est observée dans 93% des cas de lésions du segment postérieur4).
Signes du segment antérieur
Conjonctive : chancre au stade 1, conjonctivite légère au stade 2, gomme au stade 3.
Sclère : épisclérite (fréquent au stade 2), sclérite (fréquent au stade 3). Nodulaire ou diffuse.
Kératite interstitielle syphilitique : kératite interstitielle non ulcéreuse et non suppurative à médiation immunitaire. Néovascularisation laissant des vaisseaux fantômes. L’un des trois signes de Hutchinson dans la syphilis congénitale.
Iridocyclite granulomateuse : forme oculaire la plus fréquente de l’uvéite syphilitique (46 %) 1). Peut laisser des synéchies antérieures et une atrophie irienne. Caractérisée par une résistance aux collyres stéroïdiens.
Hypopion et précipités rétrocornéens : hypopion bilatéral observé dans environ 6 % des cas 2). Peut former des précipités rétrocornéens en graisse de mouton.
Uvée et segment postérieur
Uvéite intermédiaire, postérieure et panuvéite : peut être antérieure, postérieure ou panuvéite. Granulomateuse ou non granulomateuse.
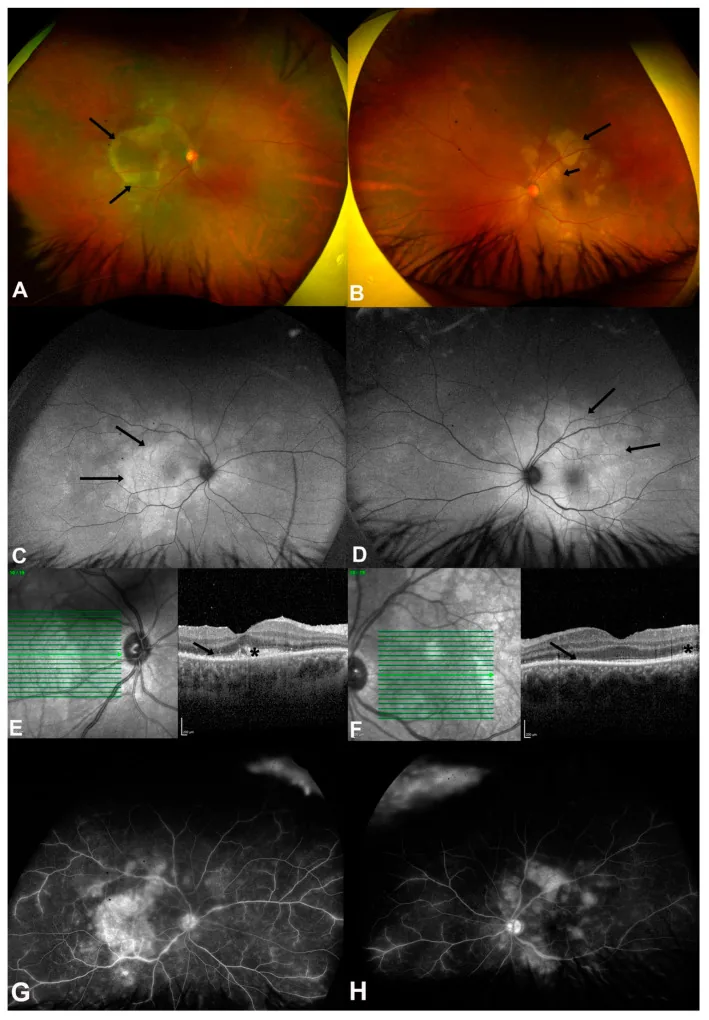
ASPPC (choriorétinite postérieure discoïde syphilitique aiguë) : forme spéciale caractéristique de la syphilis secondaire. Lésions discoïdes jaunes au niveau de l’EPR dans la région maculaire et péripapillaire. L’OCT montre des ruptures et des soulèvements hyperréflectifs de la rétine externe et de l’EPR 3). Hyperfluorescence et hypofluorescence en mosaïque à l’autofluorescence du fond d’œil. Bonne réponse au traitement antibiotique.
Vascularite et rétinite : l’artérite est considérée comme caractéristique, mais la phlébite est également fréquente et peut conduire à un blanchiment vasculaire 9). Les zones de non-perfusion peuvent entraîner des changements prolifératifs. Les « infiltrats rétiniens en verre dépoli » et les « petits dépôts crème à la surface de la rétine » sont des signes caractéristiques 1)5).
Opacité vitréenne sévère : peut régresser rapidement quelques jours après l’administration de pénicilline.
Nerf optique et neuro-ophtalmologie
Névrite optique : unilatérale ou bilatérale. Névrite optique antérieure ou rétrobulbaire, œdème papillaire, neurorétinite, atrophie optique. Une atteinte du nerf optique est observée dans 12 à 78 % des cas de syphilis oculaire 3). Un retard de traitement peut entraîner une atrophie optique et affecter le pronostic visuel.
Pupille d’Argyll Robertson : myosis, réflexe photomoteur absent mais réflexe d’accommodation conservé. Fréquent au stade 3 mais peut apparaître plus tôt 5).
Anomalies oculomotrices : au stade 3, elles résultent du syndrome de la fissure orbitaire supérieure, d’un infarctus du tronc cérébral ou d’une compression par anévrisme. Une diplopie survient en cas de neurosyphilis associée.
L’ASPPC (Acute Syphilitic Posterior Placoid Chorioretinitis) est un signe du segment postérieur très spécifique de la syphilis, caractérisé par la formation de grandes lésions jaune-blanc placoïdes au pôle postérieur 5). L’angiographie à la fluorescéine montre une hypofluorescence précoce et une hyperfluorescence tardive caractéristiques. L’OCT montre une rupture de la rétine externe et de l’EPR avec une élévation hyperréflective, et répond bien au traitement antibiotique.
Dans toute uvéite de cause inconnue, il est important de toujours envisager la syphilis et d’avoir un indice de suspicion élevé. Lors de l’exploration de la cause d’une uvéite, effectuez systématiquement des tests sérologiques pour la syphilis.
En pratique clinique, on combine un test non tréponémique et un test tréponémique spécifique.
| Type de test | Tests représentatifs | Caractéristiques / Utilisations |
|---|---|---|
| Tests non tréponémiques (STS) | RPR (rapid plasma reagin), VDRL | Haute sensibilité, positivité précoce. Possibilité de faux positifs biologiques. Corrélé à l’activité infectieuse → utilisé pour le dépistage et l’évaluation de l’efficacité du traitement. |
| Tests tréponémiques (méthode antigène TP) | TPHA, FTA-ABS, TP-PA, EIA | Positif confirme la syphilis. Reste positif longtemps après le traitement → inadapté pour l’évaluation du traitement. |
La détection des anticorps syphilitiques par EIA dans l’humeur vitrée montre une sensibilité de 90,9 % et une spécificité de 100 %4). Utile pour le diagnostic même en cas de co-infection par le VIH où les tests sérologiques peuvent être faussement négatifs.
| Test | Sensibilité | Spécificité |
|---|---|---|
| EIA sérique | Haute sensibilité (dépistage) | Haute spécificité |
| EIA vitréen | 90,9 %4) | 100 %4) |
Dans la syphilis oculaire, un examen du LCR est recommandé pour évaluer une éventuelle neurosyphilis 4). En présence de symptômes oculaires isolés, d’anomalies oculaires confirmées et d’un test tréponémique positif, l’examen du LCR avant traitement n’est pas considéré comme obligatoire 3). Une ponction lombaire est indiquée en cas de suspicion de névrite optique, de paralysie des muscles oculaires ou de symptômes des nerfs crâniens.
Il est utile chez les patients co-infectés par le VIH, chez qui les tests sérologiques de la syphilis sont souvent faussement négatifs, et chez les patients dont les tests sérologiques sont négatifs mais chez qui une uvéite syphilitique est fortement suspectée 4). L’EIA sur le vitré a une spécificité de 100 % ; un résultat positif constitue une preuve diagnostique d’uvéite syphilitique.
Le diagnostic différentiel inclut la sarcoïdose, l’uvéite tuberculeuse, la nécrose rétinienne aiguë (ARN)/PORN, l’APMPPE, la choriorétinite serpigineuse, la rétinite à cytomégalovirus, la rétinite toxoplasmique, la maladie de Behçet et le lymphome intraoculaire 4)7). Comme la détection directe de T. pallidum dans l’œil est impossible, le diagnostic de la syphilis oculaire repose sur une combinaison de tests sérologiques et de signes cliniques 10). Une attention particulière est nécessaire chez les patients séropositifs pour le VIH, car les tests sérologiques peuvent être faussement négatifs en cas de SIDA.
Traitement antisyphilitique oral (cas bénins, prise en charge ambulatoire) :
Neurosyphilis et syphilis oculaire (hospitalisation, traitement intraveineux) :
L’uvéite syphilitique est souvent associée à une neurosyphilis, et le traitement standard est la pénicilline G intraveineuse à haute dose. Le traitement de première intention est l’administration intraveineuse de pénicilline G aqueuse.
| Régime | Posologie et mode d’administration |
|---|---|
| Pénicilline G cristalline aqueuse (première intention) | 18 à 24 millions d’unités/jour (3 à 4 millions d’unités IV toutes les 4 heures ou perfusion continue) × 10 à 14 jours1)2)3)5) |
| Pénicilline G procaine (alternative) | 2,4 millions d’unités IM 1 fois/jour + probénécide 500 mg PO 4 fois/jour × 10 à 14 jours1)2) |
| Ceftriaxone (alternative) | 1 à 2 g IM ou IV 1 fois/jour × 14 jours1)4)6) |
Le taux de succès thérapeutique est d’environ 90 %3).
Nwaobi et al. (2023) ont rapporté le cas d’un homme de 46 ans atteint de syphilis oculaire (RPR 1:64, TPHA 1:512) traité par PCG IV 4 millions d’unités toutes les 4 heures pour une neurosyphilis, avec récupération visuelle après 6 mois2).
Se référer à l’évolution du RPR (test antigénique lipidique). Une efficacité antisyphilitique est jugée lorsque le titre d’anticorps est ≤ 8 fois ou ≤ 1/4 de la valeur initiale10). Une récidive est possible après le traitement, donc une surveillance régulière du RPR doit être poursuivie.
La désensibilisation à la pénicilline est recommandée en première intention1)7).
Cubelo et al. (2022) ont rapporté le cas d’un homme de 24 ans séropositif au VIH et allergique à la PCG, traité par doxycycline 100 mg deux fois par jour pendant 14 jours, avec une baisse du RPR de 1:1 024 à 1:327). Une désensibilisation à la PCG a ensuite été réalisée.
Elle se développe en réaction aux lipoprotéines inflammatoires dérivées de Treponema pallidum tués dans les 24 heures suivant le début du traitement. Ophtalmologiquement, elle peut se manifester comme une récidive d’iritis (réactivation de l’inflammation).
La désensibilisation à la pénicilline est recommandée en première intention. Si cela est difficile, des alternatives comme la ceftriaxone (1 à 2 g une fois par jour pendant 14 jours) ou la doxycycline (200 mg/jour pendant 28 jours) peuvent être utilisées1)7). Cependant, les preuves de leur efficacité dans la syphilis oculaire sont limitées par rapport à la pénicilline.
Le traitement est poursuivi sans interruption. Les symptômes généraux tels que fièvre et maux de tête sont traités de manière symptomatique avec des antipyrétiques et des analgésiques. Les réactions oculaires (y compris la baisse de l’acuité visuelle et l’œdème papillaire) sont généralement temporaires et s’améliorent avec la poursuite du traitement1).
Les stéroïdes ne sont envisagés qu’en complément, après un traitement antibiotique approprié suffisant, si l’inflammation persiste. L’administration préalable de stéroïdes sans immunosuppression est contre-indiquée car elle peut aggraver la syphilis5).
T. pallidum se dissémine par voie hématogène à partir du site d’infection primaire et atteint les organes systémiques, y compris les tissus oculaires. Il traverse la barrière hémato-rétinienne et provoque une inflammation de la choroïde, de la rétine et du vitré. Les lésions oculaires de la syphilis peuvent survenir à tous les stades, du stade primaire au stade tardif, mais les lésions du segment postérieur sont plus fréquentes à partir du stade secondaire.
Le tréponème de la syphilis induit la production d’IL-1β, IL-6, IL-12 et TNF-α via les signaux dépendants de TLR2/TLR4/TLR5, provoquant des lésions tissulaires similaires à une réaction d’hypersensibilité retardée1). Les cellules CD4+ et les macrophages dominent les lésions primaires, tandis que les cellules CD8+ dominent les lésions secondaires. La production d’IFN-γ active et attire les macrophages.
Dans la kératite interstitielle syphilitique, la pathologie principale n’est pas une infection directe par T. pallidum, mais une réaction immunitaire contre les antigènes du tréponème (infiltration lymphocytaire et invasion vasculaire du stroma cornéen). Par conséquent, elle répond aux stéroïdes mais peut ne pas disparaître avec la pénicilline seule.
Le tréponème de la syphilis a une croissance lente et la capacité de pénétrer dans les tissus immunitaires privilégiés tels que l’œil, le SNC et le placenta1). L’apoptose des cellules CD4+ via la voie de mort associée à Fas rend la clairance immunitaire incomplète, établissant une infection chronique.
Chez les patients séropositifs pour le VIH, la progression de la syphilis oculaire après le stade secondaire est accélérée. L’atteinte bilatérale est plus fréquente chez les patients VIH+ (62 %) que chez les patients VIH- (38 %) (étude sur 96 cas)1). Dans le SIDA, les tests sérologiques peuvent être faussement négatifs, nécessitant une attention particulière au diagnostic.
Chez les patients VIH+ présentant une syphilis oculaire, un syndrome de reconstitution immunitaire (IRIS) avec exacerbation transitoire de l’inflammation peut survenir après le début du traitement antirétroviral (ART)11).
Dans la revue de Pipito et al. (2023), les cas d’IRIS présentaient un faible nombre de cellules CD4 avant le TAR (médiane 196/μL), mais celui-ci est remonté à 318/μL après le TAR11). Chez les patients avec un faible taux de CD4, il existe également un risque de faux négatifs des tests sérologiques de la syphilis11).
La réponse aux antibiotiques de la famille des pénicillines est généralement bonne, et l’opacité du vitré régresse souvent rapidement en quelques jours après l’administration. Le taux de succès thérapeutique est rapporté à environ 90 %3). En cas de névrite optique associée, un retard de traitement peut entraîner une atrophie optique et affecter le pronostic visuel. Chez les patients co-infectés par le VIH, le risque de récidive après traitement est élevé, et une surveillance à long terme de l’évolution du RPR est nécessaire.
Si l’inflammation s’aggrave environ 28 jours après le début du TAR, suspecter un IRIS. Distinguer le type de démasquage du type paradoxal, et si le traitement de la syphilis est insuffisant, administrer d’abord un traitement par pénicilline G11). L’ajout de stéroïdes sera envisagé après avoir établi un traitement antisyphilitique adéquat.
Thérapie anti-VEGF pour la néovascularisation choroïdienne inflammatoire (iCNV) : L’iCNV associée à la syphilis oculaire est une pathologie extrêmement rare. Dans le rapport de Świerczyńska et al. (2021), l’injection intravitréenne d’aflibercept a permis de stabiliser la maladie avec une seule injection dans environ un tiers des cas, et de stabiliser l’acuité visuelle avec deux injections dans environ deux tiers des cas6). L’iCNV ne régresse pas avec le seul traitement antibiotique, et l’ajout d’injections intravitréennes d’anti-VEGF s’est avéré efficace.
Vascularite rétinienne syphilitique à prédominance veineuse : Généralement, la vascularite rétinienne syphilitique est souvent artéritique ou mixte, mais des cas à prédominance veineuse ont été rapportés chez des patients co-infectés par le VIH. Mammo et al. (2022) ont rapporté un cas d’uvéite panuvéite à prédominance veineuse chez un homme séropositif de 53 ans, traité par IV PCG 4 millions d’unités pendant 14 jours × 2 cures9). Après traitement, l’évolution s’est faite vers une rétinopathie pigmentaire paraveineuse.
Amélioration de la précision diagnostique grâce à l’imagerie multimodale : La combinaison de l’EDI-OCT, de l’autofluorescence ultra-large champ (FAF) et de l’ICG devrait améliorer la précision diagnostique de la syphilis oculaire1)3). L’ICG détecte des points sombres choroïdiens, des points chauds et des vaisseaux choroïdiens flous. L’accumulation de ces résultats d’imagerie multimodale pourrait contribuer à la différenciation avec la sarcoïdose et la tuberculose.
Développement des techniques diagnostiques utilisant les fluides intraoculaires : La détection des anticorps syphilitiques par EIA dans le vitré (sensibilité 90,9 %, spécificité 100 %) a une valeur diagnostique élevée dans les cas de sérologie faussement négative ou d’inflammation oculaire postérieure réfractaire4). En particulier chez les patients co-infectés par le VIH ou immunodéprimés, où la fiabilité du diagnostic sérologique est réduite, l’examen des fluides intraoculaires est en train de devenir une méthode diagnostique auxiliaire importante.
Optimisation de la gestion de l’IRIS : Les recherches sur le mécanisme de survenue de l’IRIS associé à l’initiation du TAR et les stratégies de gestion optimales progressent11). L’optimisation du moment du traitement antisyphilitique et du TAR dans la prévention et le traitement de l’IRIS est un défi futur.