外傷性前房出血は鈍的外傷後に前房 内に血液が貯留した状態であり、ボール外傷・交通事故・労働災害が主な原因である。
出血量に応じてグレード0(マイクロハイフェマ)〜IV(全前房出血 /black ball hyphema)に分類される。
受傷後3〜7日に再出血リスクがあり(発生率5〜10%)、再出血は初回より重篤化しやすい。
治療の基本は安静・頭部30〜45度挙上・アトロピン散瞳 ・ステロイド 点眼である。
眼圧 上昇・角膜血染 ・隅角後退緑内障 など視力 予後に関わる合併症に注意が必要である。隅角後退 は受傷後数年以上を経てから緑内障 を発症しうるため、長期的な経過観察が不可欠である。鎌状赤血球症 を有する患者では少量の出血でも重篤な眼圧 上昇を生じうるため、特別な管理が求められる。 外傷性前房出血(traumatic hyphema)は、鈍的外傷後に前房 (角膜 と虹彩 の間の空間)内に赤血球が蓄積した状態である。細隙灯顕微鏡でのみ確認できる微量の出血はマイクロハイフェマ (microhyphema)と呼ばれる。
鈍的外力が眼球に加わると前房 内圧が急激に上昇し、角膜輪部 が伸展する。房水 が後方および隅角 部へ移動することで虹彩 ・毛様体 が損傷され、出血を生じる。最も損傷されやすいのは虹彩 が毛様体 に付着する薄い部分であり、ここで断裂(虹彩 離断)すると瞳孔 が変位する。少し強膜 側の毛様体 内に裂隙が生じれば隅角 解離(隅角後退 )、さらに強膜 側で毛様体 が強膜 から剝離すれば毛様体解離 となる。これら二者では特に前房出血 が起こりやすい。
出血量に応じて以下のように分類される。
グレード 出血の程度 0 マイクロハイフェマ I 前房 の1/3未満II 前房 の1/3〜1/2III 前房 の1/2〜全充填未満IV 全前房出血
グレードIVのうち、鮮紅色の血液で前房 が完全に満たされた状態を全前房出血 (total hyphema)と呼ぶ。暗赤色〜黒色の血液で満たされた状態はエイトボール前房出血 (8-ball hyphema / black ball hyphema)と呼ばれ、房水 循環障害と低酸素を示唆する。
Q
外傷がなくても前房出血は起こるか?
A
外傷以外にも、眼内手術後(医原性)、虹彩新生血管 、眼腫瘍、血液疾患(白血病・血友病など)、抗凝固薬の使用などが原因で自然発生することがある。詳細は「原因とリスク要因」の項を参照。
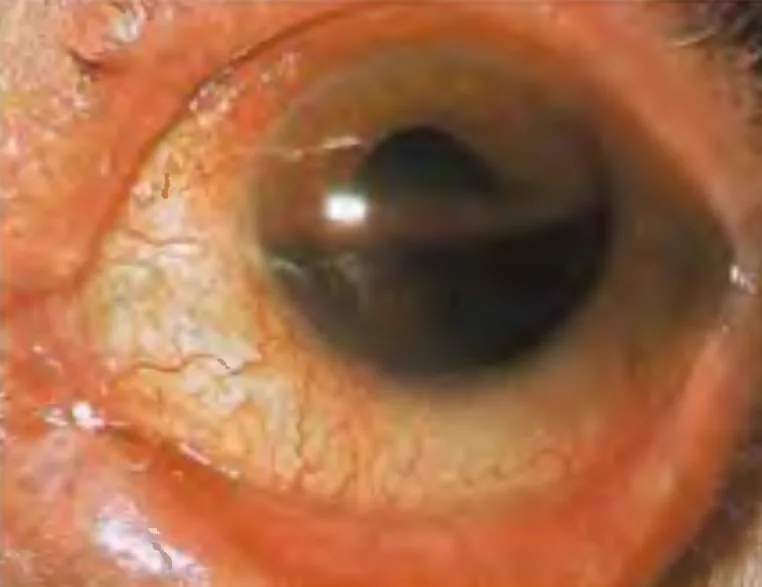
外傷性前房出血(グレードII):前房下半を占める赤血球の層状貯留 Ahuja R (EyeMD). Hyphema - occupying half of anterior chamber of eye. Wikimedia Commons. 2006. Figure 1. Source ID: commons.wikimedia.org/wiki/File:Hyphema_-_occupying_half_of_anterior_chamber_of_eye.jpg. License: CC BY-SA 2.5.
前房 下半を満たす鮮紅色〜暗赤色の血液ニボーがみられ、赤血球の重力沈降による層状貯留が明瞭に確認できる。本文「主な症状と臨床所見」の項で扱う
前房出血 グレード分類(Grade II)に対応する。
外傷性前房出血の症状は出血量により異なる。
視力 低下瞳孔 領を覆うと顕著になる。眼痛 ・頭痛眼圧 上昇に伴い出現する。充血 充血 を伴う。羞明 (まぶしさ )外傷性虹彩炎 の合併時に増強する。
前房出血 は下方に層を形成し(ニボー形成)、色調は経過時間により赤色から黒色まで変化する。凝固した血液はより暗い外観を呈する。立位で出血ニボーの高さが出血量の指標となり、以後の経過観察での出血吸収や再出血の目安となる。下方角膜 縁からの高さをミリメートル単位で記録することが重要である。
軽度(Grade I〜II)
眼圧 上昇リスク
視力 障害瞳孔 領が確保されていれば軽度にとどまる。
眼底透見 :多くの場合可能。
重度(Grade III〜IV)
眼圧 上昇リスク
エイトボール前房出血 :瞳孔ブロック や二次性隅角 閉塞のリスクが高い。
眼底透見 :不可能な場合が多く、超音波検査が必要。
主な併発症は以下の通りである。
眼圧 上昇線維柱帯 閉塞が原因。虹彩 離断虹彩 根部の断裂による瞳孔 変位(→虹彩根部離断 を参照)。隅角後退 緑内障 を続発する可能性がある。角膜血染 前房出血 に高眼圧 が持続した場合に生じる。硝子体出血 水晶体 亜脱臼・脱臼チン小帯 の損傷を伴う場合。
小児に特有の合併症として以下が重要である。
視性刺激遮断弱視 :乳幼児で2週間以上の高度出血が持続した場合、光刺激が遮断されて弱視 を生じる。角膜 染血による永続的視力 障害眼圧 が数週間持続した場合に生じる。遅発性続発緑内障 :隅角後退 から、出血吸収後に発症することがある。
鈍的外傷が最も多い原因である。ボール・拳・交通事故・労働災害が代表的である。眼球への圧縮力により虹彩 ・毛様体 ・線維柱帯 の血管が破綻し、前房 内に赤血球が蓄積する。
外傷歴のない前房出血 では以下の原因を考慮する。
新生血管 糖尿病網膜症 、網膜 静脈閉塞、眼虚血症候群 などに続発する虹彩 ・隅角 の新生血管 。眼腫瘍 :虹彩 メラノーマ、網膜芽細胞腫 など。血液疾患 :白血病、血友病、フォン・ヴィレブランド病。血管異常 :若年性黄色肉芽腫 (JXG )、虹彩微小血管腫 (Cobb’s tufts)。薬剤性 :抗凝固薬、抗血小板薬のほか、イブルチニブ(BTK阻害薬)による自然発生性前房出血 が報告されている1) 。炎症性 :ヘルペス性ぶどう膜炎 、Fuchs虹彩 異色性虹彩 毛様体 炎。ICL (有水晶体眼内レンズ )術後ICL のhapticsが虹彩 毛様体 嚢胞を形成し、その破裂により前房 ・後房出血を生じることがある6) 。外傷・眼擦りの既往がなくても発生しうる。UBM による嚢胞の同定が診断に有用で、保存的治療で消退することが多く、緊急のICL 摘出は必ずしも必要でない。
鎌状赤血球症 は特に重要なリスク因子である。前房 内の低酸素環境で赤血球が鎌状化し、硬くなって線維柱帯 を通過しにくくなる。その結果、少量の出血でも重篤な眼圧 上昇を生じうる。さらに、血管内で鎌状化した赤血球は網膜 中央動脈閉塞症や虚血性視神経症 を引き起こす可能性がある。鎌状赤血球素因(trait)でもリスクとなる。
眼にボールが当たるなどのスポーツ外傷が前房出血 の重要な原因です。スポーツ時には適切な保護眼鏡を装用しましょう。
抗凝固薬や抗血小板薬を服用中の方は、眼科手術の前に主治医へ相談してください。
前房出血 と診断されたら、指示された安静を守り、頭部を高くして就寝しましょう。
Q
抗凝固薬を服用中でも白内障手術は受けられるか?
A
ワルファリン継続下の白内障 手術では出血イベントが増加するが、大多数は自己限定的な前房出血 や結膜下出血 であり、術後視力 への悪影響は認められていない5) 。ただし個々のリスクについては主治医と眼科医の連携が重要である。
前房出血 の診断には以下の検査を段階的に行う。問診、視力検査 、対光反応検査、眼圧測定 、細隙灯顕微鏡検査 が基本となる。前房出血 の量が多量な場合は僚眼の間接反応も確認する。
細隙灯顕微鏡検査 前房 内の血液貯留を確認し、出血の高さ・色調・グレードを記録する。大規模な前房出血 はペンライトでも確認可能である。視力検査 視力 低下の程度を評価する。対光反応検査 :出血量が多い場合は僚眼の間接反応も確認する。眼圧測定 眼圧 上昇の有無を評価する。Seidel試験 :フルオレセイン染色 で角膜 穿孔の有無を確認する。隅角鏡検査 隅角後退 や周辺虹彩前癒着 の評価に不可欠である。ただし再出血をきたす可能性が高く、受傷後1〜2週間は避ける4) 。超音波生体顕微鏡 (UBM )・前眼部OCT 隅角 解離、毛様体解離 、毛様体 浮腫の観察に有用である。ただしUBM は穿孔性眼外傷 では感染症ならびに眼球を圧迫する危険性があり、禁忌である。超音波検査(Bモード) :眼底が透見できない場合に網膜剥離 や硝子体出血 の評価に用いる。画像検査(CT・MRI) :高度の結膜 浮腫・低眼圧 ・結膜下出血 を認め眼球破裂 が疑われる場合に施行する。金属性異物が疑われる場合、MRIは禁忌である。鎌状赤血球スクリーニング :アフリカ系患者では全例でスクリーニングを検討する。
治療の基本は安静により自然吸収を待つことである。激しい運動を禁止し、仰臥位を避け、座位またはベッドの頭側を30〜45度挙上 させ安静を保たせる。小児や前房出血 のニボーが1/3〜1/2を超えるような場合、指示に従えない患者、鎌状赤血球症 で眼圧 上昇を伴う場合は入院治療が望ましい。
アトロピン点眼液(1%) :1日1回(就寝前)。散瞳 ・毛様体 筋弛緩により消炎と隅角 へのストレス軽減を図る。リンデロン点眼液(0.1%) :1日4回(朝・昼・夕・就寝前)。消炎目的。アドナ錠(30mg) :3錠 分3 毎食後。止血薬。
眼圧 上昇に対しては以下を追加する(4単独、あるいは5+6、あるいは4〜6を組み合わせる)。
チモブトール点眼液(0.5%) :1日2回(朝・夕)。β遮断薬 による房水 産生抑制。ダイアモックス 錠(250mg)炭酸脱水酵素阻害薬 。アスパラカリウム錠(300mg) :2錠 分2(ダイアモックス 併用時の低カリウム血症予防)。
抗線溶薬(トラネキサム酸)は再出血リスクの低減に有用である4) 。ただし視力 予後への影響は明確でない4) 。
ピロカルピン塩酸塩は絶対的禁忌 である。炎症を助長し、隅角 を開大して出血増加・再出血を誘発する。鎌状赤血球症 患者炭酸脱水酵素阻害薬 (ダイアモックス など)を避ける。房水 の酸性度上昇が前房 内での鎌状化を促進するためである4) 。同様に、高浸透圧薬(マンニトールなど)は脱水による鎌状赤血球クリーゼを誘発する可能性がある。アスピリン・NSAIDs は出血リスクを高めるため疼痛管理に使用しない。薬物療法で眼圧 が制御不能な場合は、外科的介入を検討する。
外傷性前房出血の約5%が手術を要する。
前房 洗浄角膜 サイドポートから前房 灌流針(シムコ針)を用いて前房 洗浄を行う。出血塊が大きいまたは硬化している場合は鑷子などを用いて摘出するか、硝子体 カッターで切除・吸引する。手術時期 :受傷後4日目頃が前房 洗浄に適している。再出血の可能性が低下し、出血塊が眼組織からある程度分離している時期である。
手術適応の目安は以下の通りである。
患者群 手術適応基準 健常者 50 mmHg以上が5日間持続、または35 mmHg以上が7日間持続 鎌状赤血球症 患者25 mmHg以上が24時間以上持続 角膜血染 の徴候がある場合上記基準を待たず適応 小児で全前房出血 視覚遮断による弱視 リスクを考慮し早期に適応
緑内障 手術(濾過手術 等)は前房 洗浄後も高眼圧 が持続する場合に適応となる。水晶体偏位 ・損傷がある場合は水晶体 摘出が必要。瞳孔ブロック にはレーザー虹彩切開術 を考慮する。
Q
前房出血で入院は必要か?
A
多くの場合、綿密なフォローアップを条件に外来管理が可能である。ただし小児、出血量が多い場合(ニボー1/3〜1/2超)、鎌状赤血球症 で眼圧 上昇を伴う場合、安静の指示に従えない場合は入院治療が望ましい。
鈍的外力が眼球に加わると、前房 内圧が急激に上昇する。角膜輪部 の伸展が起こり、房水 が後方および隅角 部へ移動する。この力学的変化により虹彩 ・毛様体 の血管が損傷され、前房 内に出血を生じる。
損傷の程度に応じて以下の段階的な構造破壊が起こる。
虹彩 離断虹彩 が毛様体 に付着する最も薄い部分で断裂が生じ、瞳孔 が変位する(外傷性散瞳 ・虹彩根部離断 )。隅角 解離(隅角後退 )強膜 側の毛様体 内に裂隙が生じる。これら二者で特に前房出血 が起こりやすい。毛様体解離 強膜 側で毛様体 が強膜 から剝離する。低眼圧 を生じることがある。
受傷後3〜7日に初期血栓が収縮・溶解することで再出血が発生する4) 。発生率は5〜10%とされる4) 。再出血は初回より多量かつ重篤となることが多い。再出血例の50%以上で眼圧 上昇を認める。
再出血のリスク因子は以下の通りである。
低眼圧 または眼圧 上昇前房 の50%以上を占める出血全身性高血圧
アスピリンの使用
前房出血 に伴う眼圧 上昇は複数の機序で生じる。
赤血球による線維柱帯 閉塞 :大量の正常赤血球が線維柱帯 を物理的に閉塞する。溶血性緑内障 :ヘモグロビンを含むマクロファージが線維柱帯 を閉塞する。線維柱帯 の赤褐色変色が特徴である4) 。Ghost cell緑内障 (泡沫細胞緑内障 ) :硝子体出血 後1〜4週間で変性赤血球(ghost cell)が出現する4) 。Heinz小体が沈着し変形能を失った赤血球が線維柱帯 を閉塞する。前房 内にカーキ色の小胞を認める。前房出血 のみでghost cell緑内障 になることはまれである。
高度な前房出血 に高眼圧 が持続すると、角膜 後面が血液で染色される。前房出血 が消退した後も視力 障害を残すことがあり、早期の前房 洗浄が必要となる。
鈍的外傷後の慢性期合併症として重要である。毛様体 輪状筋と縦走筋の間で断裂が起こり、隅角 が後退する。特に180度以上の隅角後退 を有する症例では10年で6〜20%の高率で緑内障 を発症する。発症時期は受傷後数年以上経過してからが多いため、長期的な眼圧 フォローアップが不可欠である。
Q
再出血はどのくらいの確率で起こるか?
A
再出血の発生率は全体で5〜10%であり、受傷後3〜7日に生じることが多い4) 。再出血は初回出血より重篤化しやすいため、この期間は特に安静を守り、綿密な経過観察を受けることが重要である。
Q
関連する合併症として長期的に何に注意すべきか?
A
最も重要な長期合併症は隅角後退緑内障 である。180度以上の隅角後退 を有する症例では10年で6〜20%に緑内障 が発症する。受傷後数年以上が経過してから発症することも多いため、外傷後は定期的な眼圧 ・視野・視神経 の検査を継続することが不可欠である。
分子標的薬の普及に伴い、薬剤関連の自然発生性前房出血 が報告されている。
Aldecoaら(2023)は、慢性リンパ性白血病に対しイブルチニブ(BTK阻害薬)420 mg/日を4ヶ月間服用中の60歳女性で自然発生性前房出血 を報告した1) 。イブルチニブの中止と局所ステロイド 点眼により2週間で完全に消退した。イブルチニブはフォン・ヴィレブランド因子への血小板接着を低下させ、コラーゲン誘導性血小板凝集を抑制することが示唆されている。
Chiangら(2022)は、急性骨髄性白血病と重症COVID-19肺炎を合併した37歳男性で自然発生性前房出血 を報告した2) 。高度の血小板減少(6×10⁹/L)に加え、長時間の腹臥位による上強膜 静脈圧上昇が関与したと推定された。
Isonら(2022)は、Eisenmenger症候群を有する56歳女性における虹彩微小血管腫 (Cobb’s tufts)からの自然発生性前房出血 を報告した3) 。慢性低酸素血症(安静時SpO₂ 78%)と二次性赤血球増多症(Hb 22.5 g/dL)が虹彩 間質血管の拡張を誘導し、微小血管腫の形成に寄与したと考えられた。アトロピンとデキサメタゾンの局所投与により出血は消退した。
Zhangら(Pictures & Perspectives)は、ICL (有水晶体眼内レンズ )術後に自然発生した前房 ・後房出血を報告した6) 。23歳女性、外傷・眼擦り・抗凝固薬の使用なしで突然の視力 低下を呈した。UBM 検査でICL hapticsに関連した虹彩 毛様体 嚢胞の破裂と周囲の出血が確認された。トブラマイシン・デキサメタゾン点眼(1日4回)および1%硫酸アトロピンゲル(1日2回)を用いた保存的治療17日間で出血が消退した。ICL の緊急摘出は必ずしも必要でないことが示された。
Aldecoa KAT, Macaraeg CSL, Dadlani A, Yadlapalli S. Spontaneous hyphema during ibrutinib treatment in a CLL patient. Case Rep Hematol. 2023;2023:1691996.
Chiang J, Chan L, Stallworth JY, Chan MF. Spontaneous hyphema in the setting of COVID-19 pneumonia. Am J Ophthalmol Case Rep. 2022;26:101447.
Ison M, Dorman A, Imrie F. Spontaneous hyphema from iris microhemangioma in Eisenmenger syndrome. Am J Ophthalmol Case Rep. 2022;26:101536.
European Glaucoma Society. European Glaucoma Society Terminology and Guidelines for Glaucoma, 5th Edition. Br J Ophthalmol. 2021;105(Suppl 1):1-169.
American Academy of Ophthalmology Preferred Practice Pattern Cataract and Anterior Segment Committee. Cataract in the Adult Eye Preferred Practice Pattern. Ophthalmology. 2022;129(1):P52-P110.
Zhang W, Li F, Zhou J. Anterior segment hemorrhage after implantable collamer lens surgery. Ophthalmology. (Pictures & Perspectives).
記事の全文をコピーして、お好みのAIに貼り付けて質問できます
下のAIを開いて、チャット欄に貼り付け(ペースト)してください