Ung thư biểu mô tế bào đáy
Vị trí và hình thái: Hay gặp ở mi dưới, dạng nốt hoặc loét.
Màu sắc: Thường kèm theo lắng đọng sắc tố melanin.
Di căn: U ác tính độ thấp, không di căn xa.

Sinh thiết hạch cửa là một thủ thuật để xác nhận sự xuất hiện của tế bào ác tính trong các hạch bạch huyết dẫn lưu và xác định các di căn vi thể hệ thống tiềm ẩn.
Khái niệm sinh thiết hạch cửa đã phát triển theo từng giai đoạn.
Tất cả các khối u ác tính của phần phụ nhãn cầu ngoại trừ ung thư biểu mô tế bào đáy đều có xu hướng di căn đến các hạch bạch huyết khu vực. Tần suất di căn hạch bạch huyết khu vực theo loại khối u như sau:
Trong một nghiên cứu lớn tại Ấn Độ (536 trường hợp), phân bố khối u khác biệt đáng kể so với phương Tây được báo cáo: ung thư biểu mô tuyến bã 53%, ung thư biểu mô tế bào đáy 24%, ung thư biểu mô tế bào vảy 18%. Ung thư biểu mô tuyến bã có tỷ lệ tái phát 21%, di căn hạch khu vực 16%, di căn xa 13% và tử vong liên quan di căn 9% 2).
Hạch cửa dương tính cho thấy bệnh vi di căn, ảnh hưởng đến phân giai đoạn AJCC TNM, và tác động trực tiếp đến tiên lượng và kế hoạch điều trị. Tình trạng hạch cửa được coi là yếu tố tiên lượng quan trọng nhất về sống còn và tái phát ở bệnh nhân u hắc tố da.
Ung thư biểu mô tế bào đáy là khối u ác tính độ thấp, không di căn xa, và khả năng di căn theo đường bạch huyết là cực kỳ thấp. Do đó, thực hiện sinh thiết hạch cửa được cho là không mang lại lợi ích lâm sàng.
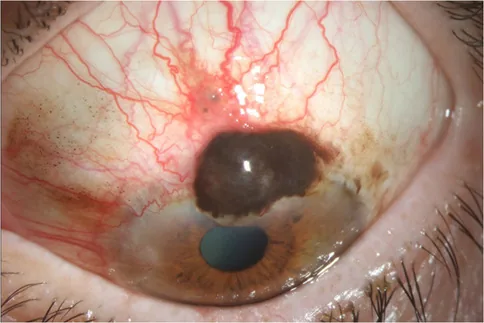
Dưới đây là các dấu hiệu lâm sàng đặc trưng theo từng loại u.
Ung thư biểu mô tế bào đáy
Vị trí và hình thái: Hay gặp ở mi dưới, dạng nốt hoặc loét.
Màu sắc: Thường kèm theo lắng đọng sắc tố melanin.
Di căn: U ác tính độ thấp, không di căn xa.
Ung thư biểu mô tuyến bã
Vị trí: Hay gặp ở mi trên. Xuất phát từ tuyến Meibom, tuyến Zeis hoặc tuyến bã ở lệ quản.
Hình thái: Khối u dạng nốt màu vàng.
Đặc điểm: Có thể biểu hiện lan rộng dạng Paget (sự phát triển dạng tấm của tế bào u trong biểu mô kết mạc và mi mắt).
Ung thư biểu mô tế bào vảy
Vị trí: Thường gặp trên bề mặt kết mạc.
Hình thái: Khối u đỏ, phẳng với các mạch máu u dạng pháo hoa, màu trắng do sừng hóa.
Ung thư biểu mô tế bào Merkel
Hình thái: Nốt đỏ hình vòm trên da mi mắt, với các mạch máu u giãn, bề mặt nhẵn.
Đặc điểm: Tốc độ tăng trưởng nhanh và dễ di căn.
Hạch sentinel dương tính là dấu hiệu của vi di căn, thường không biểu hiện hạch to rõ ràng trên lâm sàng. U hắc tố kết mạc rất xâm lấn và có thể kèm vi di căn tại thời điểm chẩn đoán.
Di căn đường bạch huyết của u phần phụ nhãn cầu: Tất cả các u ác tính phần phụ nhãn cầu ngoại trừ ung thư biểu mô tế bào đáy đều có xu hướng di căn hạch.
Các yếu tố nguy cơ liên quan đến chỉ định sinh thiết hạch sentinel theo loại u được trình bày dưới đây.
| Loại u | Tiêu chí/Yếu tố nguy cơ sinh thiết hạch sentinel |
|---|---|
| U hắc tố kết mạc/mi mắt | Độ dày ≥1 mm, hoặc có loét mô học |
| U hắc tố da | Độ dày ≥1 mm, hoặc loét/hình ảnh phân bào >1/mm² hoặc phân loại Clark IV trở lên |
| Ung thư tuyến bã | Chiều rộng ≥10 mm (T2b trở lên), kích thước >15 mm làm tăng nguy cơ di căn |
| Ung thư biểu mô tế bào vảy | Chiều rộng >20 mm, tái phát tại chỗ, xâm lấn quanh dây thần kinh |
| Ung thư biểu mô tế bào Merkel | Nguy cơ di căn ở mọi kích thước |
| Ung thư biểu mô tế bào đáy | Không chỉ định do khả năng di căn thấp |
Khi kích thước khối u vượt quá 15 mm, nguy cơ di căn hạch bạch huyết khu vực tăng lên. Tiêu chí chỉ định sinh thiết hạch cửa là chiều rộng khối u ≥ 10 mm (giai đoạn T2b trở lên).
Điều kiện tiên quyết để thực hiện sinh thiết hạch cửa là kết quả chẩn đoán hình ảnh bằng siêu âm hoặc CT phải âm tính. Bệnh nhân đã được xác nhận có bệnh lan tỏa không phải là đối tượng cho sinh thiết hạch cửa.
Hạch cửa được cắt bỏ được chia thành các lát dày 1-2 mm bằng phương pháp “bánh mì”.
Các dấu ấn hóa mô miễn dịch được sử dụng theo loại khối u được trình bày dưới đây.
| Loại khối u | Dấu ấn hóa mô miễn dịch |
|---|---|
| U hắc tố | S100, HMB45, v.v. |
| Ung thư tuyến bã | Adipophilin, v.v. |
| Ung thư biểu mô tế bào vảy | Pancytokeratin, v.v. |
| Ung thư biểu mô tế bào Merkel | Cytokeratin 20, v.v. |
Trong đánh giá trước phẫu thuật ung thư tuyến bã, cần xác nhận sự hiện diện hay không của di căn bằng CT hoặc MRI vùng đầu cổ.
Trong bài báo đồng thuận của Học viện Nhãn khoa Hoa Kỳ (2020), tỷ lệ âm tính giả 4,6% đã được báo cáo qua đánh giá 27 nghiên cứu. Tỷ lệ âm tính giả tương quan nghịch với kinh nghiệm của phẫu thuật viên và đang có xu hướng cải thiện. Một cơ sở đã báo cáo tỷ lệ âm tính giả bằng 0 trong 15 năm qua.
Chỉ định sinh thiết hạch cửa khác nhau tùy theo loại khối u và giai đoạn (xem phần “Nguyên nhân và yếu tố nguy cơ” để biết chi tiết).
Đối với lan rộng dạng Paget (lan rộng khối u vào biểu mô kết mạc), thuốc nhỏ mắt chống khối u được sử dụng. Tất cả đều là sử dụng ngoài chỉ định bảo hiểm.
Nếu xác nhận hạch cửa dương tính, sẽ tiến hành nạo vét hạch rộng hơn (nạo vét hạch triệt để). Hơn nữa, liệu pháp bổ trợ sau phẫu thuật (xạ trị, hóa trị, liệu pháp miễn dịch, v.v.) sẽ được xem xét. Phác đồ điều trị cụ thể khác nhau tùy theo loại khối u và giai đoạn.
Một số khối u ác tính di căn ưu tiên và tuần tự qua hệ bạch huyết trước khi di căn đường máu. Hạch cửa là hạch đầu tiên nhận dòng bạch huyết từ khối u nguyên phát, phản ánh sớm nhất sự có hay không của di căn.
Dẫn lưu bạch huyết quanh mắt khác nhau tùy theo vùng, và có sự khác biệt lớn giữa các cá nhân.
Trong một nghiên cứu hồi cứu của Kaliki và cộng sự (2019) trên 536 ca tại Ấn Độ, tỷ lệ di căn hạch bạch huyết tại chỗ ước tính trong 5 năm là 42,55%, tỷ lệ di căn hệ thống trong 5 năm là 35,74% và tỷ lệ tử vong liên quan đến di căn trong 5 năm là 24,88%. Ung thư biểu mô tuyến bã có tỷ lệ xâm lấn tại chỗ (13%), di căn hạch bạch huyết tại chỗ (16%) và di căn hệ thống (13%) cao hơn đáng kể so với ung thư biểu mô tế bào đáy và ung thư biểu mô tế bào vảy 2).
Trong một bài báo tổng quan của Mirzayev và cộng sự (2024) về u hắc tố ác tính kết mạc, di căn xa đến gan, phổi và não được báo cáo xảy ra ở 11-42%. Sinh thiết hạch cửa được chứng minh là đặc biệt hữu ích ở các khối u có độ dày >2 mm và đường kính >10 mm 1).
Trong nghiên cứu lớn nhất của Esmaeli và cộng sự (2017), 51 bệnh nhân u hắc tố phần phụ mắt được đánh giá. Tỷ lệ dương tính của sinh thiết hạch cửa là 20%, cao hơn ở u hắc tố bờ mi/da mi (30%) so với khối u kết mạc (13%). Ba trường hợp âm tính giả đã được báo cáo.
Trong bài báo đồng thuận của Học viện Nhãn khoa Hoa Kỳ (2020), một đánh giá 27 nghiên cứu báo cáo tỷ lệ dương tính hạch cửa trung bình là 16,8% và tỷ lệ âm tính giả là 4,6%. Tỷ lệ âm tính giả tương quan nghịch với kinh nghiệm của bác sĩ phẫu thuật, và một trung tâm báo cáo tỷ lệ âm tính giả bằng 0 trong 15 năm qua.
Việc xác định chính xác hơn hạch cửa bằng SPECT/CT đang được nghiên cứu. Điều này có thể cho phép xác định vị trí giải phẫu của hạch cửa chính xác hơn so với xạ hình bạch huyết thông thường.
Là một chất thay thế cho technetium-99m, sinh thiết hạch cửa hướng dẫn bằng indocyanine green đã được nghiên cứu trong một số nghiên cứu nhỏ. Hiện tại, technetium-99m vẫn là chất đánh dấu tiêu chuẩn.
Trong bài tổng quan của Mirzayev và cộng sự (2024), liệu pháp kháng BRAF/kháng MEK/kháng PD-L1 được coi là có triển vọng đối với u hắc tố kết mạc, nhưng dữ liệu hiện tại còn hạn chế 1).