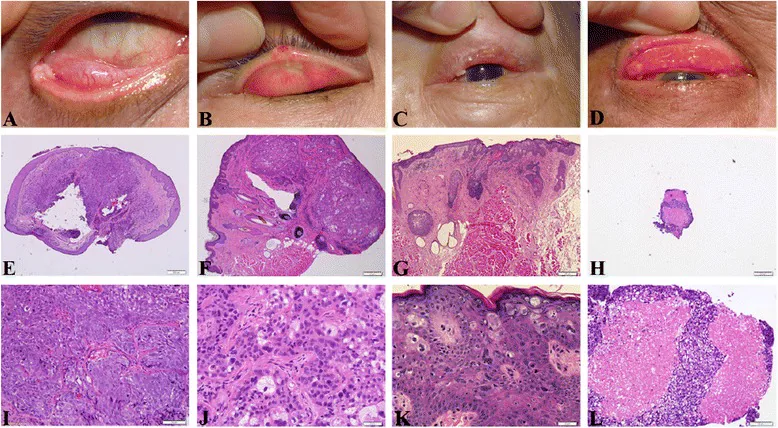
Thể nốt (56%)
Khối nốt màu vàng: Màu vàng do lipid trong tế bào u. Thường gặp ở bờ mi trên, bề mặt không đều và có mạch máu u dễ chảy máu.
Khám bằng cách lật mí mắt: Quan trọng là lật mí mắt để kiểm tra cả mặt kết mạc.

Ung thư biểu mô tuyến bã nhờn (sebaceous carcinoma, SGC) là khối u ác tính cao độ phát sinh từ các tuyến bã nhờn của mi mắt – tuyến Meibom, tuyến Zeis và tuyến bã nhờn của lệ khâu. Được coi là một trong những khối u ác tính quan trọng nhất ở mi mắt. Phân bố vị trí xuất phát: 92% từ tuyến Meibom, 6% từ tuyến Zeis và 2% từ lệ khâu 2). Có khoảng 50 tuyến Meibom ở mi trên và khoảng 25 ở mi dưới, do đó thường gặp ở mi trên. Chủ yếu xảy ra sau tuổi 50, hơi phổ biến hơn ở nữ giới, và di căn hoặc tái phát xảy ra ở 10-20% trường hợp. Là bệnh có tiên lượng xấu, đôi khi có thể gây tử vong.
Vị thế của bệnh khác biệt đáng kể giữa phương Tây và Đông Á. Ở phương Tây, ung thư biểu mô tế bào đáy chiếm 80-95% tổng số khối u ác tính ở mi mắt, trong khi ung thư biểu mô tuyến bã chỉ chiếm 1-3% 1). Ngược lại, ở người châu Á, tỷ lệ ung thư biểu mô tuyến bã cao hơn rõ rệt.
| Khu vực/Dân số | Tỷ lệ ung thư biểu mô tuyến bã |
|---|---|
| Phương Tây | 1-3%1) |
| Ấn Độ (536 ca) | 53%1) |
| Trung Quốc (1.086 ca) | 32%1) |
| Nhật Bản (38 ca) | 29%1) |
Ở người châu Á có khối u ác tính ở mi mắt, xác suất đó là ung thư biểu mô tuyến bã cao gấp 6,21 lần (khoảng 3,8-10,1) so với người không phải châu Á 1). Tuy nhiên, tỷ lệ mắc ung thư biểu mô tuyến bã tự nó cao hơn ở người da trắng (2,03/triệu) so với người châu Á/Thái Bình Dương (1,07/triệu). Do ung thư biểu mô tế bào đáy tương đối hiếm ở người châu Á, nên tỷ lệ ung thư biểu mô tuyến bã trong các khối u ác tính có vẻ cao hơn.
Tuổi khởi phát trung bình là 58 tuổi ở dân số Ấn Độ, và nhìn chung được báo cáo từ 57-72 tuổi 1). Ngoài mi mắt, 25% trường hợp có thể xảy ra ở đầu và cổ, da khác và cơ quan sinh dục.
Đây là bệnh di truyền trội trên nhiễm sắc thể thường kết hợp các khối u tuyến bã với các khối u ác tính nội tạng (đường tiêu hóa, nội mạc tử cung, đường tiết niệu). Các đột biến gen sửa chữa bắt cặp sai DNA (MLH1, MSH2, MSH6) là nguyên nhân nền tảng, và 24% bệnh nhân hội chứng Muir-Torre phát triển ung thư biểu mô tuyến bã. Khi chẩn đoán ung thư biểu mô tuyến bã, nên hỏi về tiền sử gia đình và các triệu chứng tiêu hóa.
Cần xem xét khả năng hội chứng Muir-Torre. Hội chứng Muir-Torre là một bệnh di truyền kết hợp giữa u tuyến bã và ung thư nội tạng như ung thư đại trực tràng. Nếu phát hiện mất biểu hiện trên nhuộm hóa mô miễn dịch MLH1, MSH2, MSH6, nên giới thiệu đến bác sĩ tiêu hóa. Khi thấy ung thư biểu mô tuyến bã hoặc u tuyến bã, cũng cần hỏi về tiền sử gia đình và triệu chứng tiêu hóa.
Thể nốt (56%)
Khối nốt màu vàng: Màu vàng do lipid trong tế bào u. Thường gặp ở bờ mi trên, bề mặt không đều và có mạch máu u dễ chảy máu.
Khám bằng cách lật mí mắt: Quan trọng là lật mí mắt để kiểm tra cả mặt kết mạc.
Thể lan tỏa (7%)
Xâm lấn trong biểu mô không tạo khối: Thể lan mỏng từ lỗ tuyến Meibom đến da bờ mi và kết mạc mi. Thể này thường bị chẩn đoán muộn nhất.
Rụng lông mi: Một trong những dấu hiệu đặc trưng của thể lan tỏa. Cần luôn kiểm tra như một dấu hiệu của khối u ác tính hoặc viêm nặng.
Vị trí khối u: mi trên 59%, mi dưới 29%, góc trong 3%, góc ngoài 2%1).
Tầm quan trọng của rụng lông mi: Nếu có khối u ác tính như ung thư biểu mô tuyến bã hoặc viêm nặng ở bờ mi, lông mi sẽ rụng. Khi phát hiện rụng lông mi, hãy quan sát kỹ vùng xung quanh để tìm tổn thương nguyên nhân. Nếu nghi ngờ ác tính, hãy xem xét sinh thiết hoặc tham vấn chuyên gia ung thư.
Lan rộng dạng Paget: Mô hình đặc trưng nơi các tế bào khối u tăng sinh và lan rộng dạng tấm trong biểu mô kết mạc mi và nhãn cầu xa tổn thương chính. Biểu hiện các mạch máu khối u dạng pháo hoa và sự tăng sinh tế bào khối u phủ toàn bộ bề mặt kết mạc mi, và có thể hình thành các tổn thương bỏ qua.
Hội chứng kẻ giả mạo vĩ đại: Giống với chắp, viêm bờ mi mãn tính, ung thư biểu mô tế bào đáy, ung thư biểu mô tế bào vảy, viêm kết mạc-giác mạc vùng rìa trên, pemphigoid sẹo mắt. Các tổn thương dạng nốt thường bị nhầm với chắp, và sau khi rạch tái phát và to ra. Đôi khi có thể phân biệt lan rộng dạng Paget với viêm bờ mi dựa trên đáp ứng với thuốc mỡ kháng sinh tra mắt.
Vì nó giống với nhiều bệnh như chắp, viêm bờ mi, ung thư biểu mô tế bào đáy, khiến chẩn đoán lâm sàng rất khó khăn. Các tổn thương dạng nốt thường bị nhầm với chắp, và thể lan tỏa với lan rộng dạng Paget giống viêm bờ mi. Trong các trường hợp chắp tái phát cần rạch nhiều lần, luôn phải nghĩ đến ung thư biểu mô tuyến bã, và vật liệu nạo phải luôn được gửi đi xét nghiệm bệnh lý.
Ở người châu Á có khối u ác tính ở mí mắt, xác suất đó là ung thư biểu mô tuyến bã cao gấp 6,21 lần so với người không phải châu Á 1). Tuy nhiên, đây là tỷ lệ tương đối; tỷ lệ mắc (trên dân số) ung thư biểu mô tuyến bã ở người da trắng (2,03/triệu) cao hơn ở người châu Á/Thái Bình Dương (1,07/triệu). Do ung thư biểu mô tế bào đáy ít gặp hơn ở người châu Á, nên tỷ lệ ung thư biểu mô tuyến bã có vẻ cao hơn một cách tương đối.
Điều quan trọng nhất là có mức độ nghi ngờ cao (high index of suspicion). Cần chủ động nghi ngờ ung thư biểu mô tuyến bã trong các trường hợp sau:
Ngay cả khi trông giống chắp, luôn gửi chất nạo để xét nghiệm bệnh lý. Sự cải thiện khi dùng thuốc mỡ kháng sinh tra mắt có thể giúp phân biệt lan rộng kiểu Paget với viêm bờ mi.
Khi nghi ngờ ung thư biểu mô tuyến bã, các xét nghiệm hình ảnh sau được thực hiện để đánh giá di căn và xâm lấn.
Khối u được phân loại từ T1 đến T4 dựa trên kích thước khối u và mức độ xâm lấn mí mắt hoặc hốc mắt 2).
| Phân loại T | Định nghĩa |
|---|---|
| T1 | Đường kính lớn nhất của khối u ≤10 mm |
| T2 | Đường kính lớn nhất của khối u >10–20 mm |
| T3 | Đường kính lớn nhất của khối u >20 mm |
| T4 | Xâm lấn hốc mắt, xoang cạnh mũi hoặc khác |
Ở phiên bản thứ 8 so với phiên bản thứ 7, định nghĩa T1 được mở rộng (từ ≤5 mm thành ≤10 mm), và đã được chứng minh là dẫn đến hạ giai đoạn (downstaging) 2).
Về mô học, các tế bào u ưa kiềm phát triển thành từng đám, có tính không điển hình và đa hình thái rõ rệt, và đặc trưng bởi các giọt mỡ trong bào tương (xuất hiện màu trắng trên nhuộm H&E). Nếu biệt hóa kém, các giọt mỡ có thể không nổi bật, và có thể bị chẩn đoán nhầm là ung thư biểu mô tế bào vảy. Nếu phát sinh từ trong sụn mi, ngay cả khi chỉ tìm thấy một vài giọt mỡ trong bào tương, cũng nên chẩn đoán là ung thư biểu mô tuyến bã.
Các dấu ấn hóa mô miễn dịch tiêu chuẩn hiện tại được trình bày dưới đây.
| Dấu ấn | Đặc điểm |
|---|---|
| Adipophilin | Protein liên quan đến giọt lipid nội bào. Độ nhạy cao cho biệt hóa tuyến bã và thực tế 3) |
| Thụ thể androgen | Thường dương tính trong ung thư biểu mô tuyến bã ở mi mắt |
| Kháng nguyên màng biểu mô (EMA) | Dương tính |
Sàng lọc hội chứng Muir-Torre: Kiểm tra sự mất biểu hiện của MLH1, MSH2 và MSH6 bằng nhuộm hóa mô miễn dịch.
Nghi ngờ hội chứng Muir-Torre khi có khối u tuyến bã (ung thư biểu mô tuyến bã, u tuyến bã, v.v.) kết hợp với khối u ác tính nội tạng (đặc biệt là ung thư đại trực tràng). Nếu mất biểu hiện MLH1, MSH2, MSH6 được xác nhận bằng nhuộm hóa mô miễn dịch trên mẫu bệnh phẩm, nên giới thiệu đến chuyên khoa tiêu hóa hoặc phụ khoa để kiểm tra thêm. Khi thấy ung thư biểu mô tuyến bã, hãy nhớ rằng đây là bệnh di truyền trội trên nhiễm sắc thể thường và hỏi tiền sử gia đình.
Phẫu thuật cắt bỏ là phương pháp điều trị chính.
Trong trường hợp giới hạn ở mi mắt, cắt bỏ với biên an toàn ≥3 mm. Nên đánh giá biên trong mổ bằng lát cắt đông lạnh.
Chiến lược tái tạo theo kích thước khuyết hổng sụn mi:
Ở phương Tây, phẫu thuật vi phẫu Mohs hoặc đánh giá đầy đủ biên ngoại vi và sâu (CCPDMA) là phương pháp trong đó mô được đánh giá ở tất cả các biên trong khi cắt bỏ, hy vọng giảm tỷ lệ biên dương.
Nếu lan rộng dạng Paget chỉ giới hạn trong biểu mô, thuốc nhỏ mắt chống ung thư có thể bảo tồn nhãn cầu. Nếu tổn thương vượt qua màng đáy và xâm nhập, điều trị bằng thuốc nhỏ mắt không hiệu quả.
Thuốc nhỏ mắt Mitomycin C (MMC):
Thuốc nhỏ mắt 5-Fluorouracil (5-FU):
Được thực hiện trong các trường hợp xâm lấn hốc mắt, tổn thương lớn và sâu, lan rộng đến kết mạc nhãn cầu. Tỷ lệ thực hiện theo giai đoạn AJCC được báo cáo: T1 3%, T2 3%, T3 8%, T4 63% 2).
Được xem xét cho các khối u quanh mắt giai đoạn T2c trở lên.
Ung thư biểu mô tuyến bã nhạy cảm với bức xạ, được sử dụng trong các trường hợp khó cắt bỏ triệt để hoặc như liệu pháp bổ trợ sau phẫu thuật.
Tiêu chuẩn là cắt bỏ với diện an toàn ít nhất 3 mm. Đánh giá rìa trong mổ bằng sinh thiết lạnh, nếu dương tính thì cắt thêm. Nếu khuyết tật sụn mi dưới 1/3, có thể tái tạo bằng khâu đơn giản hoặc vạt tại chỗ, nhưng nếu lớn hơn, tái tạo riêng lớp trước và lớp sau. Đối với u T4 hoặc xâm lấn hốc mắt, cân nhắc nội soi hốc mắt.
Ung thư biểu mô tuyến bã là khối u ác tính phát sinh từ biểu mô tuyến của tuyến bã. Theo báo cáo, phân bố vị trí khởi nguồn: tuyến Meibom 92%, tuyến Zeis 6%, và lệ khâu 2% 2).
Về mô học, gồm tế bào tuyến bã (tế bào giàu lipid với bào tương không bào) và tế bào dạng đáy chưa biệt hóa, mức độ biệt hóa từ cao đến thấp. Lipid nội bào tạo ra màu vàng đại thể. Khi biệt hóa thấp, khó phân biệt mô học với ung thư biểu mô tế bào vảy, nhưng nếu xảy ra trong sụn mi, nên chẩn đoán là ung thư biểu mô tuyến bã ngay khi thấy giọt mỡ trong bào tương dù chỉ một vài.
Cơ chế lan rộng dạng Paget: Mô hình trong đó các tế bào ác tính di chuyển riêng lẻ và tăng sinh trong biểu mô xa u chính – kết mạc mi, kết mạc nhãn cầu và da. Hình thành các tổn thương bỏ qua, và tế bào u có thể tồn tại ở những vùng trông bình thường đại thể. Do đó, việc hiểu phạm vi lan rộng bằng sinh thiết bản đồ kết mạc là cần thiết cho điều trị.
Cơ chế phân tử của hội chứng Muir-Torre: Bệnh di truyền trội nhiễm sắc thể thường do đột biến gen sửa chữa bắt cặp sai DNA (MLH1, MSH2, MSH6, PMS2). Đột biến làm mất chức năng sửa chữa lỗi sao chép DNA, dẫn đến tích tụ đột biến trong gen ức chế khối u và phát sinh các khối u tuyến bã.
Các yếu tố ảnh hưởng tiên lượng: Kích thước u >15 mm làm tăng nguy cơ di căn hạch vùng. Các trường hợp lan rộng dạng Paget hoặc xâm lấn hốc mắt có xu hướng tiên lượng xấu, và có thể tử vong do di căn.
Morawala (2023) đã nghiên cứu phân loại T theo AJCC phiên bản thứ 8 trên 119 trường hợp ung thư biểu mô tuyến bã, và cho thấy phân loại T hữu ích trong tiên lượng 2). Tỷ lệ nguy cơ di căn hạch của khối u T4 là 2,38, tỷ lệ nguy cơ di căn xa là 4,30, và tỷ lệ nguy cơ tử vong liên quan đến di căn là 6,62. Ngoài ra, định nghĩa T1 trong phiên bản thứ 8 đã được thay đổi từ ≤5 mm trong phiên bản thứ 7 thành ≤10 mm, dẫn đến hạ giai đoạn.
Li & Finger (2021) đã điều trị ung thư biểu mô tuyến bã hốc mắt T2bN0M0 bằng phẫu thuật cắt bỏ + đông lạnh + ghép màng ối siêu dày, sau đó là xạ trị áp sát liều cao (2000 cGy/5 phân liệt) + xạ trị ngoài bằng chùm tia điện tử (36 Gy/20 phân liệt), tổng cộng 56 Gy 5). Sau 1 năm, thị lực 20/20, không có bệnh võng mạc do xạ trị hoặc bệnh thần kinh thị giác. Tuy nhiên, đã xảy ra di căn hạch cổ.
Adachi (2022) đã điều trị ung thư biểu mô tuyến bã vùng trước tai không thể phẫu thuật ở bệnh nhân 97 tuổi bằng xạ trị chùm tia điện tử 60 Gy/30 phân liệt + gạc tẩm hydro peroxide 4). Sau 8 tháng, thuyên giảm hoàn toàn trên đại thể. Tác dụng phụ duy nhất là viêm da do xạ trị độ 2. Tác dụng tăng nhạy cảm bức xạ của hydro peroxide được gợi ý, nhưng đây là báo cáo ít trường hợp và cần xác minh thêm.
Kaliki S, Bothra N, Bejjanki KM, et al. Malignant eyelid tumors in India: a study of 536 Asian Indian patients. Ocul Oncol Pathol. 2019;5(3):210-219.
Morawala A, Mohamed A, Krishnamurthy A, Jajapuram SD, Kaliki S. Sebaceous gland carcinoma: analysis based on the 8th edition of American Joint Committee on Cancer classification. Eye (Lond). 2023;37(4):714-719.
Ramachandran V, Tumyan G, Loya A, Treat K, Vrcek I. Sebaceous carcinoma masquerading as orbital cellulitis. Cureus. 2022;14(2):e22288.
Adachi A, Oike T, Tamura M, Ota N, Ohno T. Radiotherapy with hydrogen peroxide-soaked gauze for preauricular sebaceous carcinoma. Cureus. 2022;14(7):e27464.
Li F, Stewart RD, Finger PT. Interstitial brachytherapy for orbital sebaceous carcinoma. Ophthalmic Plast Reconstr Surg. 2021;37(6):e215-e217.